
- •Основные функции печени:
- •Этиология острой печеночной недостаточности
- •Клиническая картина острой печеночной недостаточности
- •Диагностика острой печеночной недостаточности
- •Печеночная энцефалопатия
- •Печеночная кома
- •Почечная недостаточность
- •Дыхательная недостаточность.
- •Кардиоваскулярные расстройства
- •Нарушение кислотно-основного состояния и водно-электролитного баланса.
- •Коагулопатии и кровотечения.
- •Панкреатит
- •Портальная гипертензия
- •Асцит и печеночный гидроторакс.
- •Спонтанный бактериальный перитонит.
- •Лабораторная диагностика
- •Трансплантация печени
- •Терапия мезенхимальными стволовыми клетками
- •Молекулярная адсорбирующая рециркулирующая система
- •Физиология почек: клубочковая фильтрация
- •Физиология почек: канальцевая реабсорбция
- •Регуляция почечного кровотока.
- •Процесс мочевыделения
- •Преренальная форма острой почечной недостаточности, возникающая в результате нарушений водно-электролигного баланса.
- •Медикаментозная преренальная форма острой почечной недостаточности.
Процесс мочевыделения
Диурез. В нормальных условиях суточный диурез человека составляет 1 — 1,5 л. Концентрация осмотически активных веществ в моче зависит от объема диуреза и может колебаться от 50 до 1400 мосмоль/л. Это соответствует изменению удельного веса мочи от 1001 до 1033. При значительном потовыделении, повышении температуры тела и окружающей среды, а также во время сна объем диуреза уменьшается.
Мочевыведение и мочеиспускание. Наполнение мочевого пузыря сопровождается повышением давления жидкости в нем и завершается сложным рефлекторным актом мочеиспускания.
Основным фактором, вызывающим раздражение механорецепторов мочевого пузыря, является собственно растяжение его стенок, а не повышение в нем давления. Существенное значение имеет также скорость наполнения пузыря — при быстром его наполнении импульсация в афферентных волокнах тазовых внутренностных нервов резко повышается. После опорожнения пузыря растяжение его стенки уменьшается и импульсация быстро снижается. Первые позывы к мочеиспусканию появляются у взрослого человека после достижения содержимого мочевого пузыря объема 150 мл, усиление потока нервных импульсов начинается при объеме 300 мл.
Активность спинального центра мочевыделения контролируется высшими отделами мозга: импульсы торможения исходят из коры большого и среднего мозга, импульсы возбуждения — из заднего отдела гипоталамуса и переднего отдела моста головного мозга.
Возрастные особенности структуры и функционирования почек. Особенности функционирования почек новорожденного: почечный кровоток и гломерулярная фильтрация в несколько раз снижены, и они достигают уровней, соответствующих таковым у человека в возрасте 2 лет. В почках ребенка грудного возраста осмотическое концентрирование мочи происходит недостаточно эффективно, слабо действует антидиуретический гормон, что вызвано возрастной незрелостью некоторых структурных элементов почки. Значительную роль в снижении продуктивности осмотического концентрирования мочи у детей первых месяцев жизни играет также высокий уровень утилизации белков и обусловленная этим низкая концентрация мочевины в крови и моче, а тем самым — и в мозговом слое почки.
Снижение показателей функции почек начинается в возрасте 45—50 лет. Это вызвано склеротическими изменениями сосудов почек и постепенной инволюцией гломерул.
Острая почечная недостаточность и этиопатогенетические механизмы ее формирования
Острая почечная недостаточность — синдром, обусловленный внезапным ухудшением или полным прекращением функционирования почек, который приводит к развитию олигоанурии, гиперазотемии, нарушениям водно-электролитного баланса и кислотно-основного состояния в организме.
По локализации возникновения повреждения почек выделяют такие формы острой почечной недостаточности:
преренальную (или гемодинамическую, которая вызвана острым нарушением почечного кровоснабжения или микроциркуляции);
ренальную (или паренхиматозную, которая вызвана повреждением паренхимы почек);
постренальную (или обструктивную, которая обусловлена острым нарушением оттока мочи).
По тяжести острая почечная недостаточность бывает:
I степени (легкая): уровень креатинина в плазме крови повышается в 2—3 раза;
II степени (средней тяжести): в 4—5 раз;
III степени (тяжелая): более чем в 6 раз.
Степень острого нарушения функции почек определяется также по шкале RIFLE (табл. 20).
ТАБЛИЦА 20 Степень острого поражения почек по шкале RIFLE
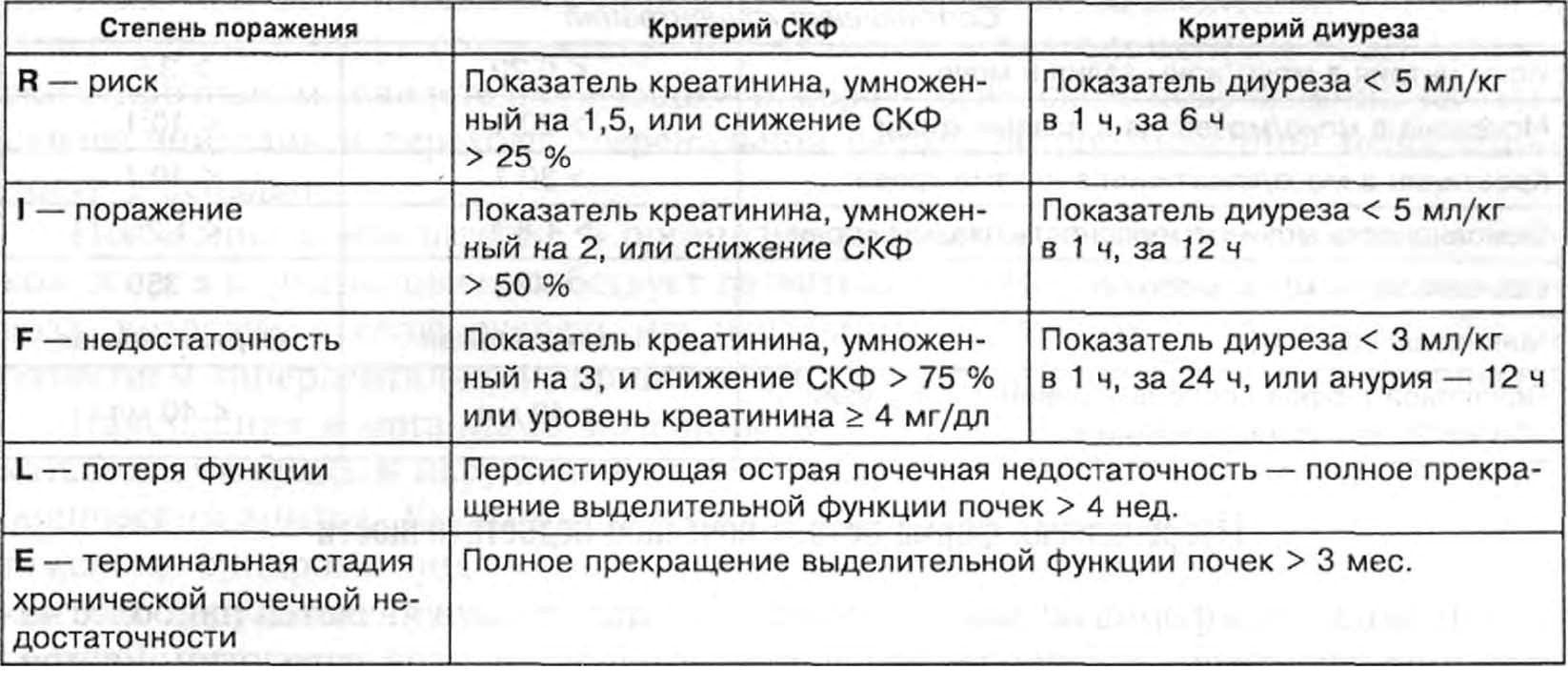
Примечание: СКФ — скорость клубочковой фильтрации.
Критерии степени тяжести почечной недостаточности можно оценивать по степени изменения содержания креатинина в плазме крови, темпа диуреза или обоих показателей одновременно. Наиболее весомый из показателей будет определять степень тяжести почечной недостаточности.
Важным моментом в диагностике почечной недостаточности является своевременное выявление таких симптомов, как олигурия и анурия, а также проведение дифференциальной диагностики между функциональной задержкой мочи и уже развившейся острой почечной недостаточностью. Так, олигурии соответствует объем суточного диуреза менее 500 мл, анурии — 100 мл.
В большинстве случаев диагностика постренальной олигурии не представляет особых трудностей. Пациенты жалуются на боль по ходу мочевыводящих путей, нередко схваткообразного характера, которая мигрирует по мере прохождения конкремента. Обычно сразу же бросаются в глаза такие признаки, как макрогематурия, наличие в анализе мочи свежих эритроцитов, высокая концентрация солей в моче при нормальной или повышенной pH и концентрации азотистых шлаков.
Сложнее отличить преренальную форму олигурии от ренальной, особенно на фоне артериальной гипотензии, когда олигурия может обусловливаться снижением интенсивности почечного кровотока (преренальная) или присоединенными к нему морфологическими изменениями нефрона (ренальная). Для преренальной формы характерна фракционная экскреция ионов натрия в мочу ниже 1. В этих случаях целесообразно учитывать в первую очередь дифференциально-диагностические признаки. (табл.21).
Табл.21. Дифференциально-диагностические признаки для определения формы олигоанурии

Преренальная форма острой почечной недостаточности
Преренальная форма острой почечной недостаточности является наиболее частой и прогностически наиболее благоприятной формой этой патологии. Ее причины таковы:
Снижение объема сердечного выброса вследствие:а) кардиогенного шока; б) тампонады перикарда; в) аритмии тяжелой степени; г) эмболии легочной артерии; д) застойной сердечной недостаточности.
Патологическое снижение тонуса сосудов вследствие: а) анафилаксии; б) бактериемического шока; в) передозировки гипотензивных препаратов.
Снижение эффективного объема внеклеточной жидкости вследствие: а) потери крови и плазмы крови, дегидратации организма; б) значительной диареи, неудержимой рвоты, полиурии; в) перераспределения объема внеклеточной жидкости с развитием гиповолемии;г) нарушения внутрипочечной гемодинамики.
Главной причиной возникновения преренальной формы острой почечной недостаточности является снижение интенсивности периферического кровотока. На первых этапах этой формы почечной недостаточности ее клиническая картина обусловливается формой и характером основного заболевания.
Если нарушение кровоснабжения почек (но не полное его прекращение) длится не более 1—2 ч, морфологическая структура почек повреждается незначительно, а функциональные изменения в них имеют преходящий характер, однако при этом резко снижается фильтрационное давление в клубочках, а в результате этого — и интенсивность, и эффективность фильтрации.
Если почечный кровоток не восстанавливается в течение 1—2 ч, в почках начинают развиваться серьезные морфологические изменения. Клинически это проявляется в уменьшении диуреза (до значения менее 25 мл/ч) и вместе с тем в утере почками их концентрационной способности. Приблизительно через 10— 12 ч в плазме крови начинают нарастать азотемия и гиперкалиемия. В этот период, даже при восстановлении нормального артериального давления, азотемия и гиперкалиемия будут сохраняться. Это является неблагоприятным прогностическим признаком, свидетельствующим о морфологическом повреждении канальцевого эпителия и переходе преренальной формы острой почечной недостаточности в ренальную.
Появление и накопление в организме продуктов неполного окисления белков, жиров и углеводов способствует развитию в организме метаболического ацидоза, который, в свою очередь, на начальных этапах может компенсироваться развитием гипервентиляции, приводящей к развитию респираторного алкалоза.
Накопление в организме мочевины и креатинина вследствие повышенного катаболизма белка и нарушения водно-электролитного баланса усиливают метаболический ацидоз. Указанные патологические изменения приводят к развитию тяжелого синдрома эндогенной интоксикации, проявлениями которого могут явиться нарушения функции пищеварительного тракта, центральной нервной и сердечно-сосудистой систем. Если к этому гипергидратационного синдрому присоединяется и гипоиротеинемия, то могут развиться альвеолярный отек легких и асистолия.
