
- •Міністерство охорони здоров’я украіни
- •Методичні вказівки
- •1.Актуальність теми:
- •2.Конкретні цілі:
- •3. Базові знання, вміння, навички, необхідні для вивчення теми (міждисциплінарна інтеграція).
- •4. Завдання для самостійної праці під час підготовки до заняття.
- •4.1. Перелік основних термінів, параметрів, характеристик, які повинен засвоїти студент при підготовці до заняття:
- •4.2. Теоретичні питання до заняття:
- •4.3. Практичні роботи ( завдання ), які виконуються на занятті:
- •5. Зміст теми.
- •6. Матеріали для самоконтролю.
- •6. Література
4.2. Теоретичні питання до заняття:
Дати визначення ПТФС.
Назвати сприяючі фактори та безпосередні причини виник-нення ПТФС.
Патогенез ПТФС.
Класифікація ПТФС.
Хронічна венозна недостатність та її ступені.
Клініка ПТФС в залежності від стадії процеса.
Три групи функційних проб для визначення прохідності по-верхневих, глибоких та комунікантних вен нижніх кінцівок.
Рентгенологічні методи діагностики ПТФС.
Ультразвукова та комп’ютерна діагностика ПТФС.
Консервативне лікування ПТФС.
Хірургічне лікування ПТФС.
Малоінвазивні методи лікування ПТФС.
Реабілітація хворих з ПТФС в ранньому та пізньому післяопераційному періоді.
Профілактика ПТФСу загрожуючого контингента осіб ( важка фізична праця, вагітність, тощо ).
4.3. Практичні роботи ( завдання ), які виконуються на занятті:
Провести вимірювання ЦВТ та ПВТ.
Провести функцій ні проби на визначення прохідності глибоких та комунікантних вен.
Визначити недостатність остіального клапана великої підшкірної вени.
Визначити зону Коккета.
Прочитати флебограмму.
Інтерпретувати сонограмму.
Провести еластичне бинтування нижніх кінцівок хворому з ПТФС.
Визначити ознаки лімфедеми, венозної екземи, лімфодермато-склероза, трофічної виразки.
Скласти алгоритм консервативного лікування хворого з початковими стадіями захворювання.
Визначити покази та протипокази до хірургічного лікування.
Визначити покази та протипокази до малоінвазивної терапії.
Зібрати набір інструментів для виконання тромбектомії.
Провести перев’язку хворого в ранньому післяопераційному періоді.
Скласти алгоритм профілактики виникнення ПТФС у загрожуючого контингенту хворих.
Провести профілактичну бесіду з пацієнтом з загрозою виник-нення ПТФС.
Провести оцінку результативності застосованого методу лікування ( консервативного та хірургічного ).
5. Зміст теми.
Післятромбофлебітичний синдром - діагностика, хірургічне лікування, терапія
Післятромбофлебітичний синдром - симптомокомплекс, що розвивається внаслідок перенесеного тромбозу глибоких вен нижніх кінцівок. Він являє собою типовий різновид хронічної венозної недостатності, що проявляється вторинним варикозним розширенням вен, стійкими набряками, трофічними змінами шкіри та підшкірної клітковини гомілки. Згідно зі статистичними даними, в різних країнах цим захворюванням страждає 1,5 - 5% населення.
Патогенез. Формування післятромбофлебітичного синдрому пов'язано з долею тромба, що утворився в просвіті ураженої вени і не зазнав лізису протягом найближчого часу. Найчастішим результатом тромбозів глибоких вен є часткова або повна реканалізація тромбів, втрата клапанного апарату, рідше облітерація глибоких вен. Процес організації тромба починається з 2-3-го тижня від початку захворювання і закінчується частковою або повною його реканалізацією в терміни від декількох місяців до 3-5 років. В результаті запальних змін вена перетворюється в ригідну склерозовану трубку з руйнованими клапанами. Навколо неї розвивається паравазальний здавлюючий фіброз. Грубі органічні зміни клапанів і стінки вени ведуть до рефлюксу крові зверху вниз, значного підвищення венозного тиску у венах гомілки (венозної гіпертензії), важким порушенням венозного кровотоку в кінцівки, проявляється у вигляді рефлюксу крові по коммунікантним венам з глибоких у поверхневі вени. Високий тиск і стаз крові в венах гомілки призводять до порушення лімфовенозной мікроциркуляції, підвищення проникності капілярів, набряку тканин, склерозу шкіри та підшкірної клітковини (ліпосклероз), некроз шкіри та формування трофічних виразок венозної етіології.
Класифікація ПТФС. Найбільш відомою є класифікація GH Pratt (1964) в модифікації М. І. Кузіна (1966), згідно з якою ПТФС ділять на набряково-больову, варикозну, виразкову і змішану форми.
В. С. Савельєв і співавт. (1972) ділять ПТФС:
за локалізацією:
- Нижній (стегново-підколінний),
- Середній (клубово-стегновий),
- Верхній (нижня порожниста вена) сегменти; по типу:
- Локалізовано,
- Поширений; за формою:
- Набрякова,
- набряково-варикозна;
за стадіями:
- Компенсація,
- Декомпенсація без трофічних порушень,
- Декомпенсація з трофічними порушеннями.
Л. І. Кліонер та В. І. Русин (1980) класифікують ПТФС:
А - по локалізації:
- Весь стовбур нижньої порожнистої вени або його сегменти (наднирковий, нирковий, піднирковий);
- Клубові;
- Клубово-стегнові;
- Стегнові сегменти.
Б - станом прохідності судини:
- Облітерація,
-Часткова і повна реканалізація. В - за ступенем порушення кровотоку:
- Компенсований,
- Субкомпенсований,
- Декомпенсований.
Разом з тим в даний час загальноприйнятою є міжнародна класифікація хронічної венозної недостатності - СЕАР (1994). У ряді випадків користуються більш спрощеним її виглядом:
Ступінь ХВН по СЕАР:
0 - Відсутність симптомів хвороби вен при огляді і пальпації
1 - Телеангіоектазіі або ретикулярний варикоз
Телеангіектазія (судинна зірочка) - локальне розширення поверхневих судин шкіри діаметром 0,1-1,5 мм, що відбувається в відцентровому напрямку від центральної живильної вени. Представляє собою кілька піднімаючих над шкірою червоних або синюватих, блікнучих при натисканні плямочок, від яких променями відходять дрібні судинні гілочки ( "судинна зірочка" або "паучок").
Ретикулярні вени - це локальне розширення внутрішньошкірних судин діаметром 2-3 мм, які можуть мати різноманітну форму: лінійну, зеленим, зіркову, сітчату.
2 - варикозно розширені вени
Варикозне розширення вен (варикозна деформація, варикоз вен) - це патологічна деформація поверхневих (підшкірних) вен у вигляді вузлів, синього кольору, м'яко-еластичної консинстенції, легко спадають при здавлюванні (varix - лат. Здуття). Вени при цьому збільшуються, набувають мішковидної форми, змієвидну розгалудженність, локальне вибухання у формі вузлів.
3 - набряк
Набряк обумовлений утрудненням струму крові по венозного коліна мікроциркуляторного русла з підвищенням внутрішньокапілярного гідростатичного тиску, що призводить до перфузії води, електролітів, білків в навколишні тканини.
4 - Шкірні зміни, зумовлені захворюванням вен:
гіперпігментація - надмірне відкладення пігменту в шкірі гомілки, в результаті чого вона набуває аномальний колір - від темно-коричневого до чорного. Це зумовлено надмірним підвищенням тиску в капілярах нижніх кінцівок в умовах венозної гіпертензії та перфузією в тканини еритроцитів, які в подальшому руйнуються з вивільненням гемоглобіну, перетворюється на пігмент чорного кольору - гемосидерин.
ліподерматосклероз - грубе ущільнення м'яких тканин, зумовлене надмірним утворенням сполучної тканини в умовах недостатнього надходження кисню і виділення біологічно активних речовин активованими лейкоцитами
венозна екзема - хронічне запалення поверхневих шарів шкіри, що характеризується появою почервоніння, дрібних бульбашок, які розкривають з утворенням невеликих ерозій з надмірним серозним виділенням (тому уражена поверхня мокне); це виділення висихає і перетворюється в скориночки і лусочки, рясно покриваюче уражену поверхню. Венозна екзема виникає внаслідок уповільнення струму крові, міграції лейкоцитів у навколишні тканини (з причини щільного контакту клітин крові з ендотелію - крайового стояння лейкоцитів - та експресії молекул адгезії ушкодженим ендотелію), і їх активації з виділенням великої кількості медіаторів запалення. Також значення має запуск аутоалергічних реакцій на компоненти власних тканин, особливо гемосидерину (пігмент, що утворюється при деградації гемоглобіну).
5 - Шкірні зміни, зазначені вище, і заживша трофічна виразка
6 - Шкірні зміни, зазначені вище, та відкрита трофічні виразка
Трофічна виразка - це довго не загоєючий дефект тканин, обумовлений значним порушенням трофіки тканин (із-за застою крові в венозному коліні мікроциркуляторного русла і розкриття артерій-венозних шунтів, із-за відкладення перфузійного фібрину навколо капілярів з утворенням фібрінових муфт, із-за активного запального процесу, яка завантажується виходять із судинного русла лейкоцитами).
Клінічна картина. В залежності від переважання тих чи інших симптомів розрізняють чотири клінічні форми післятромбофлебітичного синдрому: набряково-больова, варикозна, виразкова (мал. 19.6) і змішана.
 Основними
симптомами є відчуття важкості і біль
в ураженій кінцівці,що посилюється при
тривалому перебуванні на ногах. Біль
тянуча, тупа, лише зрідка буває інтенсивна,
заспокоюється в положенні хворого
лежачи з піднесеною ногою. Нерідко
хворих турбують судоми ікроножних
м'язів під час тривалого стояння і в
нічний час. Іноді самостійна біль в
кінцівці відсутня, але з'являється при
пальпації ікроножних м'язів, натисканні
на внутрішній край підошви або здавлювання
тканин між гомілковими кістками. Набряки
звичайно виникають до кінця дня, після
нічного відпочинку з піднесеним станом
ніг вони зменшуються, але повністю не
зникають. При сумісному ураженні клубової
і стегнової вени набряк захоплює всю
кінцівку, при ураженні стегново-підколінного
сегмента - тільки стопу та гомілку; при
залученні в патологічний процес берцових
вен - область лодижек та нижньої третини
гомілки.
Основними
симптомами є відчуття важкості і біль
в ураженій кінцівці,що посилюється при
тривалому перебуванні на ногах. Біль
тянуча, тупа, лише зрідка буває інтенсивна,
заспокоюється в положенні хворого
лежачи з піднесеною ногою. Нерідко
хворих турбують судоми ікроножних
м'язів під час тривалого стояння і в
нічний час. Іноді самостійна біль в
кінцівці відсутня, але з'являється при
пальпації ікроножних м'язів, натисканні
на внутрішній край підошви або здавлювання
тканин між гомілковими кістками. Набряки
звичайно виникають до кінця дня, після
нічного відпочинку з піднесеним станом
ніг вони зменшуються, але повністю не
зникають. При сумісному ураженні клубової
і стегнової вени набряк захоплює всю
кінцівку, при ураженні стегново-підколінного
сегмента - тільки стопу та гомілку; при
залученні в патологічний процес берцових
вен - область лодижек та нижньої третини
гомілки.
У 65-70% хворих розвивається вторинне варикозне розширення підшкірних вен. Для більшості хворих типовим є розсипний тип розширення бокових гілок основних венозних стволів на гомілки і стопі. Порівняно рідко спостерігається розширення основних венозних стволів. Варикозне розширення вен найбільш часто розвивається у випадку реканалізаціі глибоких вен. Для оцінки стану глибоких вен при післятромбофлебітичному синдромі поряд з описаними вище пробами на прохідність глибоких вен (маршева проба Дельбе-Пертеса і проба Пратт-1) успішно застосовується ультразвукове дуплексне сканування. У випадку реканалізаціі глибокої вени в просвіті її можна побачити неоднорідні тромботичні маси різного ступеня організованості (рис. 19.7).

При кольоровому картуванні в області тромба виявляються один або кілька каналів з кровотоком. Сегментарна оклюзія характеризується відсутністю кровотоку, просвіт виявляється заповненим організованими тромботичними масами. У зоні розташування облітерірованої вени виявляються множинні колатералі. Над облітерованними венами допплерівський сигнал від кровотоку не реєструється. Колатеральний кровоток дистальніше зони оклюзії магістральних вен має так званий монофазний характер, не реагує на дихання та пробу Вальсальве.
Функціонально-динамічна флебографія при хронічної венозної недостатності, викликаної післятромбофлебітичним синдромом, має обмежене застосування.
При
реканалізаціі глибоких вен гомілки на
флебограмі видно нерівності контурів
вен. Часто помітний рефлюкс контрастної
речовини з глибоких вен через розширені
комунікантні вени у поверхневі (рис.
19.8)
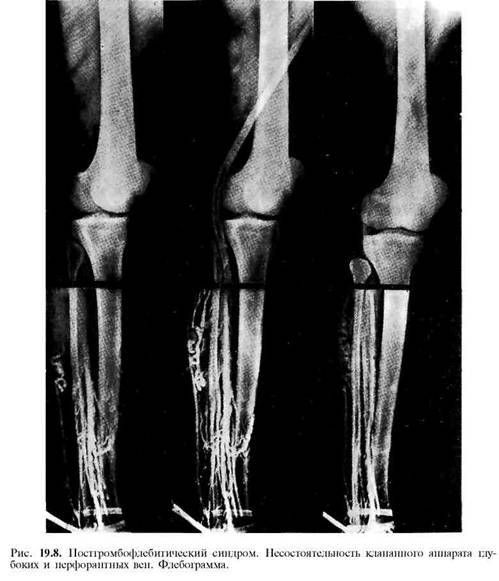 .
Відзначається уповільнення евакуації
контрастної речовини з вен при виконанні
кількох вправ з підняттям на носки.
Підозра на враження стегнової або
клубової вен робить необхідним виконання
тазової флебографії (рис. 19.9).
.
Відзначається уповільнення евакуації
контрастної речовини з вен при виконанні
кількох вправ з підняттям на носки.
Підозра на враження стегнової або
клубової вен робить необхідним виконання
тазової флебографії (рис. 19.9).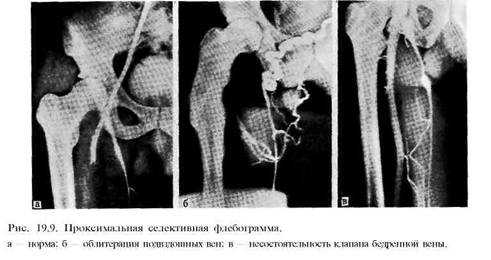 Відсутність
контрастування клубових вен свідчить
про їх облітерацію. Зазвичай
при цьому виявляються розширені венозні
колатералі, через які здійснюється
відтік крові з ураженої кінцівки.
Відсутність
контрастування клубових вен свідчить
про їх облітерацію. Зазвичай
при цьому виявляються розширені венозні
колатералі, через які здійснюється
відтік крові з ураженої кінцівки.
Флебографічну аналогічну картину можна спостерігати при магнітно-резонансній флебографіі ілеофеморального венозного сегмента.
Диференційна діагностика. В першу чергу слід диференціювати первинне варикозне розширення вен від вторинного, спостерігаються при післятромбофлебітичному синдромі. Для післятромбофлебітичного синдрому характерні: вказівки в анамнезі на перенесений тромбоз глибоких вен, "розсипний" тип варикозного розширення вен, більша вираженість трофічних розладів, дискомфорт і болі при спробі носити еластичні бинти або панчохи, здавлюються поверхневі вени.
Підтверджують діагноз результати функціональних проб (маршева Дельбе-Пертеса і Пратт-1), а також зазначені вище інструментальні дослідження.
Необхідно виключити компенсаторне варикозне розширення поверхневих вен, викликане здавленням клубової вени пухлинами, вихідними з органів черевної порожнини і тазу, тканин заочеревенного простору, вродженими захворюваннями - артеріовенозні дисплазії і флебоангіодісплазіями нижніх кінцівок. Аневрізматичне розширення великої підшкірної вени в зоні овальної ямки може бути прийнято за грижу .
Набряки ураженої кінцівки при післятромбофлебітичному синдромі необхідно диференціювати від набряків, що розвиваються при захворюваннях серця або нирок. "Серцеві" набряки бувають на обох ногах, починаються зі ступнів ніг, поширюються на область крестця та бокові поверхні живота. При ураженні нирок поряд з набряком на ногах відзначається набряк обличчя вранці, підвищення креатиніну, сечовини в крові, в сечі - підвищення вмісту білка, еритроцити, циліндри. І в тому, і в іншому випадку немає властивих післятромбофлебітичному синдрому трофічних розладів.
Набряк кінцівки може з'явитися внаслідок утруднення відтоку лімфи при лімфедемі або блокаді пахових лімфатичних вузлів метастазами пухлин черевної порожнини і заочеревенного простору. Труднощі виникають у диференціації набряку, обумовленого післятромбофлебітичним синдромом і лімфедемою (слоновістю) кінцівки. Набряк при первинній лімфедемі починається зі стопи і повільно поширюється на гомілку. Набряклі тканини щільні, набряк не зменшується після надання нозі піднесеного положення. На відміну від післятромбофлебітичного синдрому забарвлення шкірних покровів не змінено, виразок і розширених підшкірних вен немає, характерно огрубіння складок шкіри в області гомілковоступневого суглобу, гіперкератоз і папіломатоз шкіри стопи.
Лікування.
Для лікування післятромбофлебітичного синдрому і нерозривно пов'язаної з ним хронічної венозної недостатності використовують консервативне лікування, що включає компресійну, медикаментозну терапію і різні хірургічні втручання.
Консервативне лікування є основним, незважаючи на успіхи реконструктивної хірургії судин і існування різних методів видалення або облітераціі судин з порушеною функцією клапанів. Основою консервативного лікування є компресійна терапія, спрямована на зменшення венозної гіпертензії у венах гомілки і стопи. Стиснення вен може бути досягнуто застосуванням еластичних панчіх і бинтів з різним ступенем натяжіння і компресії тканин гомілки, накладенням цинк-желатинової пов'язки Унна або багатошарової пов'язки з ригідністю, добре модельованих до гомілки смужок тканини. За механізмом дії вона аналогічна пов'язці Унна. В останні роки з успіхом застосовуються різні пристрої для інтермітуючої пневматичної компресії гомілки і стегна.
Поряд з компресійними методоми застосовують медикаментозне лікування, спрямоване на підвищення тонусу вен, поліпшення лімфодренажной функції та мікроциркуляторних розладів, подавлення запалення.
Компресійні терапія застосовується на протязі всього періоду лікування хронічної венозної недостатності і трофічні виразки гомілки. Ефективність компресійного терапії підтверджена багаторічними клінічними спостереженнями. Тривале використання добре підібраних для пацієнта еластичних панчіх або бинтів дозволяє домогтися поліпшення в 90% і загоєння виразки гомілки в 90 - 93% випадків. На початку лікування багато пацієнтів відчувають незручності від постійної компресії. У таких випадках слід рекомендувати спочатку носити бинти або панчохи протягом прийнятного для них часу, поступово збільшуючи його. Необхідно регулювати інтенсивність компресії, починати з 20-30 мм рт. ст. і поступово збільшувати його. Це досягається використанням трикотажних бинтів та панчіх II і III компресійного класу.
Цинк-желатинову пов'язку і пов'язки з модельованих ригідних стрічок, фіксуються Велкро (ліпучі стрічки), частіше застосовують при лікуванні трофічних виразок гомілки. Їх використовують для лікування пацієнтів, які не можуть або не хочуть носити здавлюються еластичні панчохи або бинти. Цинк-желатинові пов'язки змінюють через 1-2 тиж., поступово збільшуючи компресію. Пов'язки Унна справляють не тільки компресію, але й місцеве лікувальний вплив на виразку. Накладати пов'язки повинен добре натренуварий персонал. Загоєння виразки під пов'язкою Унна відбувається в 70% випадків. Багатошарові пов'язки з ригідність стрічок, добре модельованих по поверхні гомілки, надають компресію подібно пов 'язок Унна, але вони більш прості в техніці накладення, ефективно зменшують набряки кінцівки. Попередня оцінка ефективності застосування їх дозволяє вважати, що ці пов'язки можуть краще усувати набряки, ніж еластичні панчохи.
Пневматична інтермітуюча компресія не отримала широкого розповсюдження. Вона може бути корисною при лікуванні венозних виразок, що не піддаються лікуванню іншими компресійними методами.
Медикаментозне лікування хронічної венозної недостатності та венозних виразок стає більш популярним (особливо в Європі) у зв'язку з появою нових, більш ефективних препаратів, що підвищують тонус вен, що поліпшують мікроциркуляцію та лімфодренажну функцію (детралекс, ендотелон, рутозід та ін.) Детралекс багатьма флебологами визнається як найбільш ефективний препарат для перорального застосування. Поряд з пероральними препаратами для місцевого впливу на шкіру при індура-тивному целюлиті рекомендують застосовувати різні мазі та гелі (ліотон 1000 гель, гепарінова мазь, місвенгал, гінкор-гель, мазєві форми руто-Зідан і троксерутіна, індовазін та ін.) Препарати наносять на шкіру кілька разів на день.
Медикаментозне лікування доцільно проводити періодичними курсами тривалістю до 2-2,5 міс. Лікування повинно бути строго індивідуалізовані згідно з клінічними проявами хвороби. При проведенні курсу лікування доцільно призначати одночасно декілька препаратів з різним механізмом дії, поєднувати медикаментозне лікування з іншими методами.
Флебологами рекомендована схема лікування, що включає кілька етапів. На першому етапі тривалістю 7-10 днів рекомендується парентеральне введення: реополіглюкін, пентоксіфілліна, антибіотиків, антиоксидантів (токоферол и др.), нестероїдних протизапальних засобів. Для закріплення ефекту на другому етапі лікування поряд з дезагрегантами, флебопротекторами і антиоксидантами призначають препарати, що покращують тонус вен, мікроциркуляцію і лімфодренажну функцію, тобто полівалентні флеботонікі (детралекс та ін.) Тривалість цього курсу 2-4 тиж. Протягом третього періоду тривалістю не менше 1,5 міс рекомендується застосовувати полівалентні флеботонікі та препарати місцевої дії (різні гелі та мазі). Медикаментозне лікування зазвичай поєднують з компресійними методами.
Хірургічне лікування післятромбофлебітичного синдрому зазвичай застосовують після завершення процесу реканалізаціі глибоких вен, коли відновлюють кровообіг у глибоких, коммунікантних і поверхневих венах. Запропоновано численні хірургічні втручання. Найбільшого поширення в лікуванні післятромбофлебітичного синдрому отримали операції на поверхневих і комунікантних венах.
При частковій або повній реканалізаціі глибоких вен, що супроводжується розширенням підшкірних вен, операцією вибору є сафенектомія в поєднанні з перев'язкою комунікантних вен за методом Лінтон або Фелдера. Операція дозволяє ліквідувати стаз крові в варикозно-розширених підшкірних венах, усунути ретроградний кровоток по комунікантним венам, зменшити венозну гіпертензію в області ураженої гомілки і, отже, покращити кровообіг в мікроціркуляторному судинному руслі. При виписці хворим слід рекомендувати постійне носіння еластичних бинтів або спеціально підібраних панчіх, періодично проводити курси консервативної терапії.
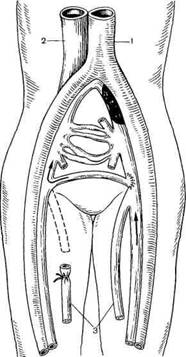
Рис. 19.10. Операція Пальма.
1 - аорта; 2 - нижня порожниста вена; 3 - підшкірні вени.
Прагнення відновити зруйнований клапанний апарат і усунути виражені гемодинамічні порушення в ураженій кінцівці спонукало хірургів до створення штучних внутрішньо-та позасудинних клапанів. Запропоновано багато способів корекції збережених клапанів глибоких вен. При неможливості виконання корекції існуючих клапанів виконують трансплантацію ділянки здорової вени, що має клапани. В якості трансплантата зазвичай використовують маючу клапани ділянку пахвової вени, яким заміщають резекований сегмент підколінної або великої підшкірної вени, позбавлений нормальних клапанів. Успіх досягається не більш ніж у 50% оперованих хворих. Поки ці методи знаходяться в стадії клінічних випробувань і не рекомендуються для широкого застосування. Різні варіанти шунтуючих операцій (операція Пальма - створення шунта між ураженою та здоровою венами над лобком) малоефективні внаслідок частих повторних тромбозів (мал. 19.10).
