
Lebedenko_I_Yu_Ortopedicheskaya_Stomatologia_201
.pdf1)малые <5 мм;
2)средние <6,5 мм;
3)большие >6,5 мм.
• Внекоронковые аттачмены также разделяются на 3 категории:
1)малые <6,5 мм;
2)средние <8 мм;
3)большие >8 мм.
При выборе размера замкового крепления нужно ориентироваться на величину расстояния от слизистой оболочки в области опорного зуба до зубов-антагонистов. Следует подбирать такое замковое крепление, которое обеспечит достаточное пространство для облицовки и размещения самого аттачмена, а также соблюдения адекватной гигиены, что возможно при сохранении зазора около 1 мм между патрицей экстракоронарного аттачмена и поверхностью слизистой оболочки.
5.5.3. Составление плана ортопедического лечения с применением аттачменов
Обследование больных, а в дальнейшем и врачебная тактика при протезировании комбинированными протезами имеют некоторые особенности.
При опросе выясняют общее состояние пациента, наличие сопутствующих заболеваний. Далее уточняют непосредственно стоматологические анамнестические данные, выясняя жалобы, причины и давность заболеваний челюстно-лицевой области. Особенно следует обратить внимание на эффективность ранее проводившегося ортопедического лечения съемными протезами, нужно
обсудить ожидания пациента от повторного лечения. Для выбора конструкции замкового крепления необходимо оценить мануальные навыки пациента, которые могут ограничить применение аттачменов, требующих использования для размыкания специальных "ключей". Также следует выяснить финансовые возможности пациента, так как многие сложные замковые крепления имеют высокую себестоимость, требуют применения высокопрецизионных технологий изготовления, например искроэрозионной методики.
Необходимо тщательно изучить состояние зубов, зубных рядов, пародон-та, слизистой оболочки, прикуса и гигиены полоти рта. Обращают внимание на степень обнажения шеек зубов при разговоре и улыбке. Измеряют высоту нижнего отдела лица в привычной окклюзии и при физиологическом покое жевательных мышц.
При обследовании зубных рядов обращают внимание на величину и топографию дефектов. Если дефекты в зубных рядах уже были восстановлены, то оценивают соответствие имеющихся конструкций зубных протезов клиническим требованиям и их пригодность для сочетания с комбинированными протезами. Некачественные зубные протезы подлежат замене.
Обследование зубов имеет целью выяснить морфологическое и функциональное состояние тканей зуба, размер коронковой части. По рентгеновскому снимку ориентируются в размерах и топографии пульповой камеры опорных зубов. Эти данные помогают судить о допустимом объеме препарирования, определить показания к депульпированию или сохранению пульпы зуба.
Важным этапом в установлении показаний к изготовлению комбинированных протезов служит оценка состояния зубов-антагонистов и величины межзубного расстояния. В том случае если зубыантагонисты покрыты искусственными коронками или мостовидным протезом, следует оценить окклюзи-онную кривую, при нарушении которой ранее изготовленные ортопедические конструкции подлежат замене.
При обследовании слизистой оболочки обращают внимание на ее податливость, а при обследовании беззубого участка альвеолярного гребня - на его тип, форму и степень атрофии.
Обязательным этапом обследования служит анализ диагностических моделей для оценки вертикального расстояния между зубными рядами, высоты опорных зубов, плоскости окклюзии, топографии дефекта. Модели для анализа должны быть установлены в артикулятор в положении привычной окклюзии.
При составлении плана лечения обязательно следует учитывать состояние гигиены полости рта. Отсутствие гигиенических навыков или стойкой мотивации к правильному уходу за зубами и протезами - противопоказание к использованию аттачменов.
5.5.4. Выбор аттачмена в зависимости от топографии дефектов зубных рядов
При выборе конструкции комбинированного протеза, а также типа аттач-мена следует оценить топографию имеющихся дефектов зубных рядов. Анализ начинают, классифицируя дефекты зубных рядов с использованием систематизации по Кеннеди.
Наиболее трудным бывает планирование лечения при протезировании съемным протезом без дистальной опоры, когда протез опирается как на твердые, так и на податливые ткани. Основной задачей при изготовлении протезов при такой клинической картине является достижение оптимального распределения жевательной нагрузки между пародонтом опорных зубов и слизистой оболочкой протезного ложа. Поскольку съемные протезы опираются на биологически неоднородные структуры, они должны компенсировать потенциальные различия в передаче силы на эти ткани и способствовать сохранению их нормального функционального состояния. Мнения специалистов о методах решения этой проблемы различны. Много лет ученые-ортопеды пытаются решить проблему протезирования при концевых дефектах, разрабатывая способы, позволяющие, вопервых, уменьшить вертикальную нагрузку, падающую на альвеолярный гребень, во-вторых, сделать ее равной по всему альвеолярному гребню и, в-третьих, рационально распределить ее между альвеолярным гребнем и опорными зубами.
Для устранения неравномерного нагружения десны и снижения нагрузки на опорные зубы были предложены многочисленные конструкции так называемых дробителей нагрузки. Главное назначение дробителей нагрузки заключается не столько в перераспределении ее между опорными
тканями, сколько в выравнивании нагрузки между периодонтом и десной в зависимости от их индивидуальной способности воспринимать вертикальное давление.
Имеющиеся сведения о способах распределения нагрузки между опорными структурами дают основания утверждать, что данная проблема решена далеко не полностью. Предложенные конструкции дробителей нагрузки не обеспечивают регулируемого и контролируемого распределения давления между опорными структурами. Общим недостатком предлагаемых способов служит отсутствие объективного обоснования их выбора, который проводится без учета величины максимальной функциональной нагрузки на опорные ткани и потенциальной выносливости периодонта и слизистой оболочки.
Таким образом, применение конструкционных элементов в комбинированных протезах - одна из самых спорных тем в современной ортопедической стоматологии.
Для успеха ортопедического лечения комбинированными протезами важен не только правильный выбор замкового крепления, но и соблюдение правил конструирования протеза. При ортопедическом лечении комбинированными протезами концевых дефектов зубных рядов, вне зависимости от вида замкового крепления, опорными коронками следует покрывать не менее двух зубов. Дистальная граница базиса комбинированного протеза должна быть максимально расширена и перекрывать верхнечелюстной бугор и ретромолярный бугорок на нижней челюсти. Для разгрузки конструкционных элементов жесткого замкового крепления следует обязательно применять фрезерование сочленяемых поверхностей и придесневых уступов опорных коронок. Все пациенты с комбинированными протезами при концевых дефектах зубных рядов должны находиться под диспансерным наблюдением с контрольными осмотрами не реже 2 раз в год.
5.5.5. Клинико-лабораторные этапы изготовления комбинированных протезов с замковой фиксацией
Основные клинико-лабораторные этапы изготовления комбинированных протезов являются общими для всех видов аттачменов. Различия существуют при применении жесткого или полулабильного замкового крепления. При жестком креплении обязательным условием является фрезерование опорных коронок, которое не проводится при использовании полулабильного крепления.
Последовательность клинико-лабораторных этапов приводится на примере изготовления малого седловидного протеза с замковым креплением De-guswing фирмы Degussa.
•Этап 1. Изготовление диагностических моделей для оценки пространства между зубным рядом противоположной челюсти и слизистой оболочкой протезного ложа, размеров и формы опорных зубов, плоскости окклюзии, топографии дефекта, степени и формы атрофии альвеолярного гребня. Определение и регистрация привычной и центральной окклюзии в ар-тикуляторе. Изучение пространства для расположения аттачмена между зубами-антагонистами.
•Этап 2. Выбор подходящего аттачмена, исходя из клинической ситуации и результатов рентгенографического исследования топографии пульповой камеры.
•Этап 3. Проектирование протеза на диагностических моделях, определение плана подготовки полости рта к протезированию.
•Этап 4. Препарирование опорных зубов. В клинике производится препарирование опорных зубов с круговым поддесневым или придесневым уступом в 135° и сохранением высоты коронковой части не менее 5 мм. Оттиск препарированных опорных зубов и челюстей снимают, используя поливинилсилоксановую массу. Препарированные зубы покрывают временными коронками.
•Этап 5. Изготовление каркаса коронок опорных зубов с патрицей или матрицей аттачмена, установленной в параллелометре.
•Этап 6. Примерка каркаса коронок опорных зубов во рту. Выбор цвета керамической облицовки.
•Этап 7. Примерка коронок опорных зубов с облицовкой. Коррекция окклюзии, цвета.
•Этап 8. Снятие рабочего оттиска для изготовления съемного зубного протеза. Коронки предварительно фиксируют на корригирующий материал во избежание подвижности во время снятия оттиска.
•Этап 9. Изготовление рабочей модели. Моделирование каркаса. В случае применения полулабильного крепления типа Deguswing фирмы Degussa базис малого седловидного протеза изготавливают без металлического каркаса. Примерка каркаса в полости рта, окончательная отделка, постановка зубов на воске с последующей проверкой в полости рта. По обычной методике заменяют воск пластмассой, проводят шлифовку и полировку протеза.
•Этап 10. Проверка готового протеза в полости рта. Оценка точности посадки аттачмена и необходимая коррекция, затем проверка окклюзион-
ных контактов. Проверка работоспособности аттачмена (изначально он не должен быть активирован).
•Этап 11. Фиксация несъемной конструкции под контролем надетой съемной части. Между патрицей и матрицей должен быть помещен вазелин для предотвращения попадания фиксирующего материала.
•Этап 12. Рекомендации пациенту о правилах пользования и ухода за протезом, сроках контрольных осмотров. Обучение правилам снятия и фиксации протеза.
•Этап 13. Все пациенты на протяжении всего срока пользования комбинированными протезами должны находиться под диспансерным наблюдением с контролем степени атрофии костной ткани под базисом протеза корригирующим слоем силиконового оттискного материала.
ГЛАВА 6. ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С ПОВЫШЕННЫМ СТИРАНИЕМ ЗУБОВ
6.1. ОПРЕДЕЛЕНИЕ ПОНЯТИЙ "ФИЗИОЛОГИЧЕСКАЯ", "ЗАДЕРЖАННАЯ" СТИРАЕМОСТЬ, "ПОВЫШЕННОЕ" СТИРАНИЕ. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. КЛАССИФИКАЦИЯ КЛИНИЧЕСКИХ ФОРМ ПОВЫШЕННОГО СТИРАНИЯ. ПРИНЦИПЫ ПАТОГЕНЕТИЧЕСКОГО ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ
Убыль эмали и дентина в результате их стирания происходит в течение всей жизни человека. Это естественный процесс, и начинается он сразу после прорезывания зубов. Скорость стирания твердых тканей зубов зависит от многих причин: твердости эмали и дентина, вида смыкания зубов, величины жевательного давления, особенностей питания, образа жизни человека и т.д.
Естественное (физиологическое) стирание эмали происходит в горизонтальной и вертикальной плоскостях. В горизонтальной плоскости стираются режущие поверхности резцов и клыков, уменьшается выраженность бугорков премоляров и моляров. Это можно рассматривать как приспособительную реакцию организма: снижение функциональных возможностей паро-донта компенсируется уменьшением высоты клинической коронки зуба. При вертикальной форме стирания происходят уплощение контактных поверхностей зубов и, как следствие, мезиальное их смещение и укорочение зубной дуги. Это также приспособительная реакция, которая обеспечивает уменьшение треугольных промежутков в области (атрофии) ретракции десны. В определенных условиях (употребление мягкой пищи, глубокая резцовая окклюзия, подвижность зубов и т.д.) может происходить задержка физиологического стирания и анатомическая форма коронок сохраняется.
Кроме естественного стирания, наблюдается повышенное стирание зубов. Оно характеризуется значительной потерей эмали и дентина в течение короткого времени. В зависимости от прикуса стираются или режущие поверхности резцов и клыков, бугорки премоляров и моляров, или оральные и губные поверхности коронок.
Повышенное стирание зубов - полиэтиологическое заболевание, выделенное в Международной классификации болезней в качестве отдельной нозологической формы (по МКБ-10С К03.0).
Причинами стираемости могут быть:
• функциональная недостаточность твердых тканей зубов, обусловленная их морфологической неполноценностью:
-врожденной (вследствие нарушений энамело- и дентиногенеза при болезнях матери и ребенка);
-наследственной (синдром Стейнтона-Капдепона);
-эндогенного характера (нейродистрофические заболевания, расстройства функции эндокринного аппарата, в частности паращитовидных желез, нарушения обмена веществ различной этиологии);
• функциональная окклюзионная перегрузка зубов или зубных рядов, обусловленная:
-дефектами зубных рядов (уменьшение числа антагонирующих пар зубов);
-парафункцией жевательных мышц (бруксизм, беспищевое жевание и др.);
•вредные физические или химические факторы (вибрация, физическое напряжение, кислотные и щелочные некрозы, запыленность);
•сочетанное воздействие перечисленных факторов.
Можно предположить, что термин "повышенное стирание" объединяет различные состояния зубочелюстной системы, нередко с неясной этиологией, но с общей для всех
патологоанатомической характеристикой: быстрая утрата твердых тканей всех или только части зубов.
При повышенном стирании нарушается структура твердых тканей зуба: происходят снижение четкости межпризменных пространств эмали, нарушение связи между призмами, облитерация дентинных канальцев. В пульпе наблюдаются фиброзные перерождения и образование петрификатов. Если процесс образования заместительного дентина происходит медленно, то появляется гиперестезия (повышенная чувствительность) зубов. Степень выраженности гиперестезии зависит от скорости стирания твердых тканей, реакции пульпы и порога болевой чувствительности организма человека.
При первой степени убыли твердых тканей стираются бугорки и режущие края зубов, при второй - коронки стираются до контактных площадок, при третьей - до уровня десны.
Выделяют три клинические формы повышенного стирания: вертикальную, горизонтальную и смешанную (рис. 6-1).
При вертикальной форме с нормальным перекрытием передних зубов стирание наблюдается на нѐбной поверхности передних зубов верхней челюсти и губной поверхности зубов-антагонистов на нижней челюсти. Ситуация меняется при обратном перекрытии: стирается губная поверхность верхних передних зубов и язычная - нижних. Горизонтальная форма характеризуется укорочением коронок по горизонтальной плоскости: появляются горизонтальные фасетки стирания на режущей и жевательной поверхностях. При смешанной форме повышенное стирание развивается как в вертикальной, так и в горизонтальной плоскостях.
Повышенное стирание может носить ограниченный и разлитой характер, соответственно различают локализованную и генерализованную форму стирания. Локализованная форма чаще встречается в области передних зубов, генерализованная (разлитая) форма отмечается по всей зубной дуге.
В зависимости от компенсаторно-приспособительной реакции жевательного аппарата следует различать 2 клинические формы повышенного стирания твердых тканей зубов: некомпенсированную и компенсированную. Данные формы могут наблюдаться как при локализованной, так и генерализованной форме повышенного стирания зубов.
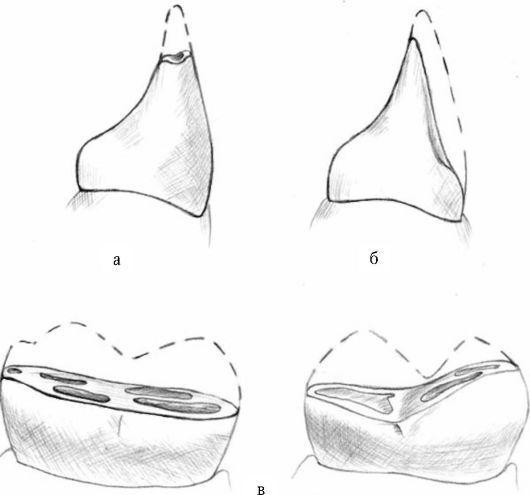
Рис. 6-1. Формы повышенного стирания зубов: а - горизонтальная; б - вертикальная; в - смешанная
При обследовании пациентов для правильного планирования подготовки полости рта и ортопедического лечения необходимо провести:
•тщательный сбор анамнеза;
•рентгенографию всех зубов;
•электроодонтодиагностику всех зубов;
•изучение диагностических моделей;
•определение высоты нижнего отдела лица, и в случае снижения более 4 мм - проведение рентгенографии височно-нижнечелюстных суставов (по возможности следует проводить также рентгеноцефалометрический анализ лицевого скелета).
В связи с различием в микротвердости эмали и дентина стершиеся зубы (II и III степени стертости) имеют типичную форму с кратерообразными участками: острые более высокие края твердой эмали и вогнутое дно из более мягкого дентина.
При повышенном стирании твердых тканей зубов возникает патогенетический "порочный круг". Нарушение анатомической формы зубов (стирание режущего края передних зубов, жевательных
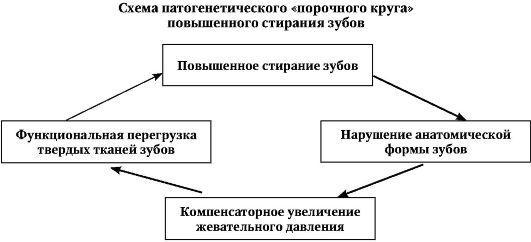
бугорков у боковых зубов) приводит к необходимости рефлекторного компенсаторного увеличения силы мышечного сокращения, т.е. к увеличению жевательного давления для выполнения обычной функции откусывания или пережевывания пищи. Это, в свою очередь, приводит к еще большему стиранию зубов. Круг замкнулся (см. схему).
Поэтому ортопедическое лечение с реставрацией формы окклюзионной поверхности стершихся зубов является патогенетической терапией.
При ортопедическом лечении больных с повышенным стиранием необходимо устранить причины и заместить убыль твердых тканей зубов, разорвав порочный патогенетический круг. По возможности необходимо замедлить или остановить процесс стирания, снять повышенную чувствительность зубов (курс комплексной реминерализующей терапии). Методы ортопедического лечения обусловлены формой повышенного стирания зубов, степенью стирания зубов, наличием сопутствующих осложнений: дистальным смещением нижней челюсти, частичной потерей зубов, дисфункцией височно-нижнечелюстных суставов.
6.2. ЛОКАЛИЗОВАННАЯ ФОРМА ПОВЫШЕННОГО СТИРАНИЯ
Локализованная форма повышенного стирания захватывает лишь отдельные зубы или группы зубов, не распространяясь по всей дуге зубного ряда. Чаще она наблюдается на передних зубах, но иногда процесс может распространяться также на премоляры или моляры.
Локализованная некомпенсированная форма встречается редко и характеризуется уменьшением высоты коронок отдельных зубов с наличием между ними щели (межокклюзионного промежутка). Высота нижнего отдела лица в данном случае не уменьшается. Ортопедическое лечение проводится несъемными или съемными зубными протезами в пределах межокклюзионного промежутка.
Локализованная компенсированная форма также характеризуется уменьшением высоты коронок отдельных зубов, но с отсутствием межокклю-зионного промежутка за счет гипертрофии альвеолярной кости (вакатная гипертрофия) в зоне стирания. Высота нижнего отдела лица остается неизменной. В данной ситуации необходимо провести специальную подготовку (перестройку альвеолярной части) с помощью накусочных пластинок или ортопедических аппаратов, создав межокклюзионный промежуток для восстановления стертых тканей зубов. Для этого стершиеся зубы (чаще передние) покрывают пласт-
массовой каппой, боковые при этом разобщаются. Функциональная нагрузка в области стертых зубов вызывает перестройку в альвеолярной кости зубов-антагонистов, создавая место для протеза.
6.3. ГЕНЕРАЛИЗОВАННАЯ КОМПЕНСИРОВАННАЯ ФОРМА ПОВЫШЕННОГО СТИРАНИЯ ТВЕРДЫХ ТКАНЕЙ ЗУБОВ
Генерализованная компенсированная форма повышенного стирания твердых тканей зубов проявляется уменьшением вертикальных размеров коронок всех зубов, но высота нижнего отдела лица при этом не меняется, так как компенсируется увеличением альвеолярного отростка или альвеолярной части челюстей (вакатная гипертрофия).
Лицевой скелет при этой форме характеризуется:
•уменьшением вертикальных размеров всех зубов;
•отсутствием изменений в положении нижней челюсти и сохранением вертикальных размеров лица;
•деформацией окклюзионной поверхности и уменьшением глубины резцового перекрытия;
•зубоальвеолярным удлинением в области всех коронок зубов;
•уменьшением межальвеолярного расстояния;
•укорочением длины зубных дуг.
При лечении этой группы пациентов восстановление анатомической формы и функции стершихся зубов, а также внешнего вида лица необходимо осуществлять без изменения высоты нижнего отдела лица.
При стирании I степени можно ограничиться созданием трехпунктного контакта на встречных коронках или вкладках. Задача усложняется при стирании зубов на 1/2 высоты коронки и более. Такие пациенты нуждаются в специальной подготовке, которая заключается в перестройке альвеолярной кости и миостатического рефлекса. После создания оптимального межокклюзионного промежутка изготавливаются несъемные или съемные конструкции зубных протезов. В случае стирания коронок зубов III степени можно после специальной подготовки изготовить несъемные конструкции на культевых вкладках или съемные. При невозможности вышеизложенного плана лечения корни стертых зубов удаляют, частично с иссечением альвеолярной кости; лечение проводится в два этапа - непосредственное и отдаленное.
6.4. ГЕНЕРАЛИЗОВАННАЯ НЕКОМПЕНСИРОВАННАЯ ФОРМА
ПОВЫШЕННОГО СТИРАНИЯ
Генерализованная некомпенсированная форма повышенного стирания характеризуется уменьшением высоты коронок зубов со снижением высоты нижнего отдела лица. В данном случае вакатная гипертрофия альвеолярного отростка отсутствует или выражена слабо и не компенсирует убыли высоты коронок. Уменьшение высоты нижнего отдела лица, как правило, приводит к
укорочению верхней губы, выраженности носогубных и подбородочной складки, опущению углов рта, что придает лицу старческое выражение. Возможно дистальное смещение нижней челюсти.
Лечение некомпенсированной генерализованной стираемости заключается в следующем:
•в восстановлении анатомической формы и величины коронок зубов;
•восстановлении окклюзионной поверхности зубов;
•восстановлении высоты нижнего отдела лица;
•нормализации положения нижней челюсти.
Из ортопедических конструкций предпочтение следует отдавать вкладкам, цельнолитым искусственным коронкам и мостовидным протезам, а также съемным конструкциям с окклюзионными накладками. По показаниям возможно изготовление металлокерамических и металлопластмассовых конструкций. Если в области боковых зубов применяют встречные съемные и несъемные зубные протезы, то в области передних зубов допустимо восстановление анатомической формы композиционными материалами. При III степени стирания необходимо изготовить коронки на искусственной культе. Из-за облитерации корневых каналов нередко затруднено эндодонтическое лечение, поэтому можно искусственную культю фиксировать с помощью парапульпарных штифтов с учетом зон безопасности.
Необходимо ответственно подойти к восстановлению окклюзионной поверхности. Моделирование следует проводить в индивидуальном артикуляторе или по индивидуальным окклюзионным кривым, полученным с помощью внутриро-товой записи движений нижней челюсти на окклюзионных валиках из твердого воска. При двухэтапной методике на первом этапе можно изготовить временные пластмассовые коронки и мостовидные протезы, а затем через 1-3 мес заменить их постоянными с учетом стирания окклюзионной поверхности.
Восстановление высоты нижнего отдела лица и положения нижней челюсти при некомпенсированной генерализованной форме можно проводить одномоментно или постепенно. При отсутствии заболеваний височно-нижнечелюстного сустава и жевательных мышц можно сразу повысить высоту нижнего отдела лица в области боковых зубов на 4-6 мм.
При сниженной высоте нижнего отдела лица на 6 мм и более требуется поэтапное восстановление ее на лечебных накусочных протезах во избежание патологических процессов в жевательных мышцах и височно-нижнечелюстном суставе. Изменение положения нижней челюсти (при необходимости) можно проводить с помощью наклонных плоскостей (площадок) на окклюзионной поверхности лечебного накусочного аппарата. В последние годы с этой целью успешно используются зубодесневые каппы, изготовленные методом вакуумного термоформирования (рис.
6-2).
Все изменения положения нижней челюсти необходимо проводить под рентгенологическим контролем височно-нижнечелюстных суставов.
6.5. ОСОБЕННОСТИ НАПИСАНИЯ ИСТОРИИ БОЛЕЗНИ ПРИ РАЗЛИЧНЫХ
