
общее пособие
.pdfострых инфекционных заболеваний, переохлаждения и нервных стрессов. Этиологическим фактором в данном случае является фузоспириллярный симбиоз.
При проведении дифференциальной диагностики неоходимо помнить, что наличие язвенного гингивита может свидетельствовать о серьезных нарушениях реактивности организма вследствие общих заболеваний. Язвенный гингивит следует дифференцировать с язвенными поражениями десны, например,при заболеваниях крови, ВИЧ и т. д. Схожесть клинических проявлений, при этих заболеваниях нередко приводит к диагностическим ошибкам. Поэтому для правильной постановки диагноза язвенного гингивита важное значение имеют результаты дополнительных методов исследования — клинического анализа крови, анализ крови на ВИЧ, бактериологического исследования содержимого очага поражения. Для неспецифического язвенного гингивита характерно обнаружение большого количества фузобактерий и спирохет, преобладающих над другой микрофлорой.
Для острого язвенного гингивита характерно быстрое развитие типичной клинической картины. В зависимости от выраженности интоксикации, больные жалуются на недомогание, повышение температуры тела, снижение работоспособности. Со стороны полости рта предъявляет жалобы на резкую боль и кровоточивость десен, затруднение приема пищи.
При общем осмотре эти лица производят впечатление тяжелобольных, они малоподвижны, вследствие затрудненного глотания наблюдается слюнотечение, резко выраженный гнилостный запах изо рта, цвет лица приобретает землистый оттенок, усиливаются боли даже вне приема пищи. Увеличены и болезненны регионарные лимфатические узла, повышена температура тела до 38-39°С.
В полости рта в патологический процесс могут вовлекаться не только межзубные сосочки, маргинальная и часть альвеолярной десны, но и другие отделы слизистой оболочки рта (ретромолярная область, слизистая оболочка щеки и др.). После отторжения некротизированных участков нередко обнажаются шейки зубов, между ними появляются черные межзубные треугольники. Наблюдается мягкий, клейкий налет на зубах, с одновременным наличием твердых зубных отложений, язык, обложен вследствие нарушения процессов самоочищения.
При локализованном процессе (в области одного, двух зубов) симптомы интоксикации организма обычно отсутствуют. Выявляются только некротизированные десневые сосочки и маргинальная часть десны, покрытые фибринозным налетом серовато-желтого цвета, после снятия которого определяется кровоточащая поверхность (рис. 4.4). Между здоровой и пораженной деснами определяется четкая демаркационная линия.
81

Рис. 4.4 Язвенный гингивит
В отличие от острого катарального, язвенный гингивит сопровождается разной степенью тканевого некроза, поэтому итогом язвенного поражения не может быть полное выздоровление: оно всегда частичное, сохраняется стойкая деформации десневого края: сглаженные десневые сосочки, зияющие межзубные промежутки.
Морфологическая картина язвенного гингивита выражается изъязвлением эпителия десны, набуханием и разрушением коллагеновых волокон, резко выраженной лейко-лимфо-плазмоцитарной инфильтрацией.
При гипертрофическом гингивите из факторов способствующих изменению общей и местной реактивности организма главное место занимают гормональные нарушения (например, ювенильный период), а так же наследственная предраположенность, побочное действие препаратов: блокаторов кальциевых каналов (нифедипин), иммуносупрессоров (циклоспорин), применяемых для лечения эпилепсии (дефинин, депакин и другие). Таким образом, причиной становятся - местные метаболические изменения, возникающие в результате этих воздействий, при обязательном наличии микробной биопленки.
Больные предъявляют жалобы на эстетические нарушения и кровоточивость десен. В классификации выделяют две формы гипертрофического гингивита: отечную (рис. 4.5) и фиброзную (рис. 4.6).
82

Рис. 4.5 Гипертрофический гингивит отечная форма
Рис. 4.6 Гипертрофический гингивит фиброзная форма
Отечная форма клинически характеризуется увеличением десневых сосочков, синюшной их окраской, глянцевой поверхностью, кровоточивостью при зондировании, образованием ложных десневых карманов. Эпителиальное прикрепление не нарушено. При фиброзной форме десневые сосочки, маргинальный край увеличены в размере, плотные на ощупь, цвет десны не изменен. Кровоточивость отсутствует, имеются ложные пародонтальные карманы, поддесневые отложения.
В клинике различают три степени тяжести: легкую, когда гипертрофия
83
десны достигает не более 1/3 коронки зуба; среднюю, при которой разрастание достигает 1⁄2 коронки зуба и тяжелую, когда десна закрывает более 1/2 или всю коронку зуба.
В основе гипертрофического гингивита лежит пролиферативный тип воспаления, для которого характерны пролиферация фибробластов и огрубение коллагеновых волокон, явления паракератоза.
Дифференциальную диагностику гипертрофического гингивита следует проводить с фиброматозом десен, специфической гиперплазией десны при хроническом лейкозе, с эпулисом, с разрастанием десны при пародонтите.
Пародонтит
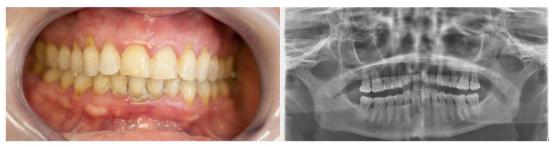
Пародонтит (от греч. пара — около, одонто — связанное с зубом, ит — воспалительного характера), иначе воспалительное заболевание тканей пародонта, характеризующееся прогрессирующим разрушением всех структур пародонта (рис. 4.7, рис. 4.8)
а. |
б. |
Рис. 4.7 Хронический генерализованный пародонтит легкой степени тяжести
а – клинические проявления в полости рта, б – рентгенологическая картина (снижение высоты альвеолярного гребня до 1/3 длины корня зуба, разволокнение кортикальной пластинки)
84

а. б.
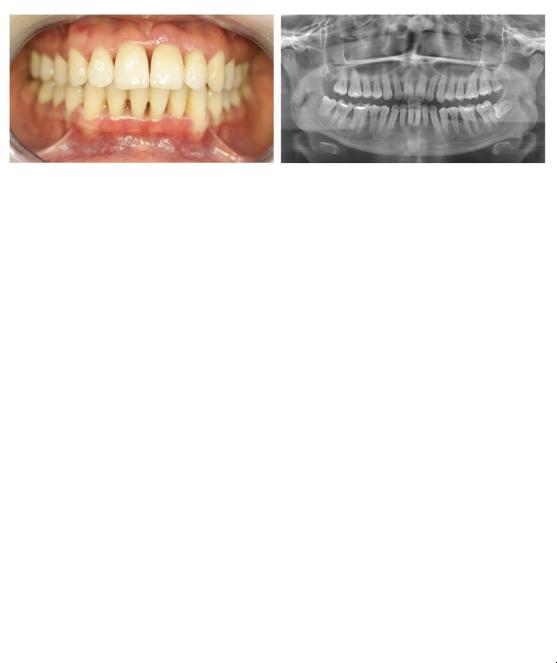
Рис. 4.8 Хронический генерализованный пародонтит тяжелой степени тяжести а – клинические проявления в полости рта, б – рентгенологическая картина (резорбция альвеолярной кости более 1/2 длины корней зубов).
Ведущая роль в возникновении и пргрессировании заболевания отводится микроорганизмам, называемыми «пародонтопатогенами» - Aggregatibacter actinomycetemcomitans (Actinobacillus actinomycetemcomitans), Porphyromonas gingivalis, Tannerella forsythensis (Bacteroides forsythus), Prevotella intermedia, Treponema denticola. Обладая факторами вирулентности, эти виды не только индуцируют длительное воспаление и разрушение тканей пародонта, но и вызывают так же общую интоксикацию организма, провоцируют развитие атеросклероза сосудов мозга и сердца, повышают риск развития инсульта и инфаркта миокарда. Особенностью действия этих бактерий является то, что они выделяют чрезвычайно активные эндотоксины –липополисахариды, которые за счет липида А вызывают усиленную продукцию цитокинов. Токсическое воздействие этих веществ на ткани пародонта прежде всего связывают с подавлением тканевой репарации и гиперактивацией остеокластов. При взаимодействии цитокинов с полиморфно-ядерными лейкоцитами, защитный эффект последних трансформируется в противоположный, что способствует деструкции тканей пародонта.
При пародонтите жалобы пациентов могут быть весьма разнообразны: от неприятного запаха изо рта и кровоточивости десен при чистке зубов и приеме твердой пищи до подвижности зубов, изменения их положения, появлениямежду ними промежутков и т. д.
При объективном осмотре определяются признаки гингивита: отек, гиперемия, кровоточивость десневых сосочков, маргинальной и прикрепленной десны, наличие пародонтальных карманов различной глубины, с серозным или гнойным отделяемым, большое количество поддесневых и наддесневых зубных
отложений. |
На рентгенограмме определяются признаки остеопороза и |
неравномерной |
резорбции костной ткани альвеолярного отростка смешанного |
типа (вертикальной и горизонтальной), наличие костных карманов (рис. 4.9).
85

Рис. 4.9 Виды зубо-десневых карманов
Определение степени тяжести пародонтита проводят в зависимости от величины резорбции костной ткани относительно длины корня зуба и глубины пародонтального кармана (табл. 4.1).
Таблица 4.1. Критерии определения степени тяжести пародонтита
Критерии |
Легкая |
|
Средняя |
Тяжелая |
|
степень |
|
степень |
степень |
|
|
|
|
|
Глубина кармана |
до 4 мм |
|
до 6 мм |
более 6 мм |
|
|
|
|
|
Резорбция |
до 1/3 |
|
1/3 – 1/2 |
более 1/2 |
костной ткани |
|
|
|
|
|
|
|
|
|
Патологическая |
нет |
|
1 – 2 степень |
2 – 3 степень |
подвижность |
|
|
|
|
|
|
|
|
|
|
|
86 |
|
|
По течению пародонтит может быть хроническим и агрессивным (табл. 4.2). При агрессивном - степень тяжести процесса не соответствует возрасту пациента (рис. 4.10).
а. |
б. |
Рис. 4.10 Генерализованнный агрессивный пародонтит тяжелой степени а – клиническая картина в полости рта, б – рентгенологическая картина (резорбция альвеолярной кости более ½ длины корня зуба)
Таблица 4.2 Сравнительная характеристика хронического и агрессивного пародонтита.
|
Агрессивное течение |
Хроническое |
|
|
течение |
|
|
|
Распространенность |
10-14% |
86-90% |
|
|
|
Возраст |
18-35 лет |
>35 лет |
|
|
|
Системные заболевания |
Не выявляются |
Могут быть, но не |
|
|
оказывают |
|
|
заметного влияние |
|
|
на ткани пародонта |
|
|
|
Скорость деструкции |
1,08 - 1,8 мм в год |
0,072 - 0,036 мм в |
костной ткани |
|
год |
|
|
|
Пародонтоз
Пародонтоз - дистрофическое поражение всех тканей̆ пародонта. По распространенности только генерализованный, по течению хронический̆, по тяжести - лёгкий̆,средний̆и тяжелый̆(рис. 4.11).
87

Рис. 4.11 Хронический генерализованный пародонтоз средней степени тяжести
По данным Л.Ю.Ореховой, А.И.Грудянова (2009), распространенность пародонтоза составляет 1-3% населения Российской Федерации. В виду низкой распространенности данного заболевания, в научной литературе практически не изменились взгляды на его этиопатогенез и пародонтоз связывают нервнотрофическими расстройствами (теория Д.А. Энтина, Е.Е. Платонова (1933),
сатеросклеротическими изменениями на фоне общего атеросклероза |
(теория |
||||
А.И. Евдокимова (1940). |
А.И. |
Грудянов, |
Л.Ю. |
Орехова |
(2010) |
отмечаютведущую роль хронического стресса, во время которого мишенью в первую очередь становятся кровеносные сосуды. Развивается адгезия и агрегация клеток крови с закупоркой микроциркуляторного русла, процесс еще более усугубляется за счет нарушения метаболизма нейтрофильных гранулоцитов, которые начинают секретировать свободные радикалы и протеолитические ферменты.
В любом случае гипоксия и нарушение микроциркуляции в структурах пародонта, развиваются первично, а не в результате воспаления, расстройства трофики - приводят к задержке обновления тканевых структур, нарушению белкового, минерального и других видов обмена.
Для правильной диагностики необходимо проводить дентальную компьютерную томографию. На ней оценивать не только саму структуру костной ткани на наличие очагов остеосклероза или остеопороза, но и состояние вестибулярной кортикальной пластинки (от наличия в ней дефектов до ее полного отсутствия) и положение корней зубов по отношению к ней.
Для морфологической картины пародонтоза характерны гиалиноз и склероз сосудов, сопровождающийся сужением их просвета и облитерацией; белковая дистрофия клеток эпителия десны, атрофия эпителия, паракератоз. В соединительной ткани происходит мукоидное набухание, фибриноидные изменения, в костной ткани задержка обновления костных структур, утолщение костных трабекул вплоть до выраженного очагового остеосклероза и утраты
88

губчатого строения кости, которые чередуется с очаговым остеопорозом. Клинические проявления пародонтоза наступают при значительных
морфологических изменениях в пародонте. Диагноз устанавливают на основании клинической картины и результатов рентгенологического исследования.
Для клинической картины пародонтоза характерны рецессия десны, обнажение и повышенная чувствительность шеек зубов, множественные некариозные поражения зубов, десна бледная, плотная, зубодесневой прикрепление сохранено, определяется зубодесневая борозда глубиной 1-2мм. Патологическая подвижность зубов отсутствует. Но, необходимо отметить, что при присоединении воспаления в области отдельных зубов, на фоне общей картины характерной для пародонтоза определяются признаки характерные для пародонтита: зубные отложения, кровоточивость десны и неглубокие патологическе зубодесневые карманы. Тяжесть процесса определяют при проведении рентгенологического исследования. Пародонтоз легкой степени тяжести характеризуется обнажением корней зубов на 1/3 их длины, снижением высоты межальвеолярной перегородки на рентгенограмме на ту же величину. При пародонтозе средней тяжести эти изменения происходят соответственно на 1/2 , а при тяжелой форме более 1/2 длины корней зубов.
На рентгенограммах определяется склеротический остеопороз, для которого характерно уменьшение количества костных балочек; при этом костномозговые пространства уменьшены, а костные балочки утолщены, таким образом костный рисунок приобретает мелкопетлистый характер. Характерно равномерное снижение высоты межальвеолярных перегородок при сохранении кортикальных пластинок и некотором сужении периодонтальной щели (рис. 4.12).
Рис. 4.12 Пародонтоз, рентгенологическая картина. Кортикальная пластинка сохранена, мелкопетлистый рисунок костной ткани, снижение высоты альвеолярного гребня на 1/2 длины корня зуба.
Прогноз в отношении излечения неблагоприятный. В комплекс лечебных
89
мероприятий с целью предупреждения прогрессирования заболевания и возможности присоединения осложнений в виде воспаления, необходимо, кроме диспансерного наблюдения у стоматолога, обязательно включать лечение основного заболевания (например, гипертонической болезни, атеросклероза) у соответствующего специалиста с назначением антисклеротической и
вазотропной терапии. Врач-стоматолог прежде всего рекомендует |
способы |
|||
лечения направленные на |
улучшение |
местного крово-обращения |
в |
тканях |
пародонта (аутомассаж, |
гидромассаж, |
дарсонвализацию десен |
и |
другие |
физиотерапевтические процедуры); проводит симптоматическое лечение гиперестезии при выраженной рецессии и наличии некариозных поражений.
Синдромы, проявляющиеся в тканях пародонта
Хорошо известно, что микроорганизмы биопленки запускают процессы поражения тканей пародонта, а эффект этого воздействия будет зависеть от реактивных процессов в организме, которые могут как препятствовать деструкции пародонта, так и способствовать.
Результат воздействия общих заболеваний на течение хронического воспалительного процесса в пародонте, зависит от того в какую именно фазу воспаления они начинают действовать. Общие заболевания не являются причиной возникновения патологии пародонта, они скорее оказывают отягощающие воздействие на патогенез, характер течения. Однако, в любом случае процессы деструкции значительно усиливаются, а процессы репарации замедляются, т. е. течение заболевания может приобретать так называемый агрессивный характер.
Особое внимание необходимо обратить на то, что клинические проявления патологического процесса в пародонте при наличии системных заболеваний не отличаются от клинической картины, которая выявляется у лиц без системных заболеваний. Если у врача стоматолога возникает подозрение, что в конкретном случае общий статус способствует прогрессированию заболевания пародонта, то для этого необходимы аргументы, которые можно получить только в случае привлечения врачей интернистов и проведения специального обследования.
Синдром Папийона-Лефевра – редкое генетическое нарушение, частота встречаемости – 1:1 000 000, заболевание наследуется по аутосомнорецессивному типу и проявляется в возрасте до 4-х лет. Этиология не известна. Сопровождается гиперкератозом ладоней и стоп. В полости рта – агрессивный генерализованный ювенильный пародонтит: десна отечная, гиперемированная, кровоточит при зондировании; глубокие пародонтальные карманы с экссудацией; подвижность зубов.
При рентгенологическом обследовании определяется вертикальная деструкция костной ткани альвеолярного отростка, костные карманы. К шести годам пациент теряет все зубы. После прорезывания постоянных зубов - ситуация
90
