
- •Лекція 3. Принципи і методи променевої терапії Зміст лекції
- •Показання до проведення променевої терапії при непухлинних захворюваннях
- •Задачі радикальної, паліативної та симптоматичної програм лікування
- •Передпроменевий період:
- •(А1,а2 – до лікування; б1,б2 – після комплексного лікування)
- •Таб.8.1. Методи променевої терапії
- •Характеристика методів променевої терапії
- •Далекодистанційна гамма -терапія
- •Контактні методи
Задачі радикальної, паліативної та симптоматичної програм лікування
І. Радикальна програма лікування передбачає:
повне знищення пухлинних елементів у зоні первинного вогнища і в зонах можливого метастазування;
спрямована на повне вилікування хворого.
Використовується більш, ніж у 40% хворих (рак шкіри, губи, шийки матки I-II стадії, а також у випадку неоперабельної форми пухлини III-ї стадії, як частина комбінованного чи комплексного методів лікування).
ІІ. Паліативна програма лікування використовується:
в запущених, неоперабельних випадках;
спрямована на затримку росту пухлини і її розповсюдження;
на зменшення больового синдрому, синдромів здавлення або проростання пухлиною суміжних органів;
покращення якості і продовження життя хворого.
ІІІ. Симптоматична програма направлена:
на зняття важких клінічних симптомів, зумовлених генералізацією процесу (кровотеча, компресійний медіастінальний синдром, попередження патологічних переломів кісток при наявності в них метастазів).
В операбельних стадіях злоякісних пухлин променева терапія використовується в різних комбінаціях з хірургічним методом лікування в залежності від стану хворого. Такий метод лікування називається комбінованим.
Комбінований метод лікування використовується у трьох варіантах:
передопераційний (променева терапія здійснюється до операції);
субопераційний (променева терапія здійснюється під час операції);
післяопераційний (променева терапія здійснюється після операції);
Передопераційний курс спрямований на:
профілактику рецидивів та метастазів пухлини;
девіталізацію найбільш радіочутливих пухлинних клітин;
зменшення перифокального запалення;
стимуляцію розвитку сполучної тканини та інкапсуляцію комплексів ракових клітин;
приведення пухлини в операбельний стан за рахунок зменшення її об’єму.
Операція, проведена після курсу опромінення, робить прогноз лікування більш сприятливим.
Субопераційне опромінення здійснюється під час оперативного втручання з метою:
опромінення ложа видаленої пухлини;
попередження імпплантаційних метастазів.
Післяопераційне опромінення здійснюється з метою збільшення ефективності операції за допомогою променевої дії на залишкові або імплантовані під час хірургічного втручання пухлинні елементи. Проводиться для профілактики рецидивів та лікування регіонарних і віддалених метастазів. Післяопераційне опромінення доцільно проводити в термін, що не перевищує 3-4 тижнів після операції.
Комплексний метод лікування- це проведення променевого методу лікування в поєднанні з хіміо- , гормонотерапією та хірургічним втручанням.
Поєднанно-променевий метод (сполучено-променевий) - це поєднання двох методів променевого лікування- дистанційного та одного з контактних методів.
В променевій терапії, як правило, застосовують локальне опромінення патологічного вогнища. При будь-якому методі локальної променевої дії на вогнище отримують руйнування пухлини, протизапальний, десенсибілізуючий або обезболюючий ефекти. Ефект опромінення залежить від радіочутливості пухлин та величини поглинутої дози у вогнищі. Одночасно опромінення може несприятливо діяти на нормальні тканини, які оточують пухлину. Ступінь виникаючих при цьому місцевих чи загальних змін залежить від величини дози, радіочутливості організму, фізико-технічних умов опромінення. Чим більша локальна доза і більший об’єм тканин, які опромінюються, тим більша буде інтегральна доза, тобто доза на все тіло, яка може спричиняти небажану загальну реакцію, зниження реактивності організму. Всі органи та тканини людини мають різну чутливість до іонізуючого випромінювання. Різні тканини і клітини організму по різному реагують на дію іонізуючого випромінювання – таке явище називається відносною радіочутливістю клітин, тканин і органів.
Радіочутливість пухлин також залежить від ії походження. Всі пухлини умовно поділяють на радіочутливі та радіорезистентні.
Радіочутливість пухлини визначається за:
локалізацією, величиною, розповсюдженістю процесу;
формою і швидкістю росту пухлини;
гістологічною будовою;
ступенем диференціації клітин;
особливістю їх мітотичного циклу;
ступенем кровопостачання.
Сприяє успіху в лікуванні злоякісних пухлин наявність так званого радіотерапевтичного інтервалу.
Радіотерапевтичний інтервал – це різниця радіочутливості між пухлиною і здоровими тканинами в межах однієї гістологічної структури.
Чим більший радіотерапевтичний інтервал, тим легше досягти руйнування елементів пухлини при збереженні життєдіяльності оточуючих тканин, тобто виконати основне завдання променевої терапії.
Так як опромінення здійснюється через поверхню шкіри, слід пам’ятати, що толерантна доза для шкіри за весь курс гама- опромінення складає 55-60 Гр, а при рентгенівському опромінюванні- 30-35 Гр при фракціонуванні 2-2,5 Гр,
5 разів на тиждень.
Для розширення радіотерапевтичного інтервалу використовують зміни умов опромінення (варіанти дози, зміни ритму і часу опромінення), ступеня насичення тканин киснем; використовують також хімічні і фізичні фактори.
До факторів вибірково послаблюючих дію опромінення на нормальні тканини відносяться радіопротектори – фармакохімічні та біологічні засоби. Фармакохімічні протектори знижують обмін речовин, збільшують гіпоксію, захищають кровотворення. До них належать цистеїн, цистамін, меркамін, препарати, що містять сульфгідрильну групу. Засоби, які застосовуються з метою посилення променевого ушкодження пухлин, називаються радіосенсибілізаторами. До них належать хімічні засоби, що посилюють первинне радіаційне пошкодження шляхом підвищення вмісту кисню в пухлинах (гепарин), посилюють первинне ушкодження ДНК; потенціюють променевий ефект (5-фторурацил, метотрексат). Радіопротектори і радіосенсибілізатори отримали назву радіомодіфікаторів (табл. 7.1.).
Табл.7.1. Радіомодіфікатори
|
Радіосенсибілізатори (підвищують радіочутливість пухлин до опромінення) |
Радіопротектори (знижують радіочутливість нормальних тканин до опромінення) |
|
|
Отже, потенціювання променевого протипухлинного ефекту різними препаратами розширює радіотерапевтичний інтервал, що призводить до підвищення ефективності променевої терапії злоякісних пухлин. Лікар може впливати на цей інтервал, підвищуючи різницю в радіочутливості за рахунок підвищення чутливості пухлини або зниження чутливості оточуючих тканин. Наприклад, широко використовується кисневий ефект. За рахунок оксигенізації організму перед опроміненням підвищується чутливість клітин пухлини до дії радіації. Шляхом вдихання кисню чи дачі кисневого коктейлю хворому, або опромінення його під підвищеним атмосферним тиском в саркофазі із органічного скла, де можна підняти тиск до трьох атмосфер і значно підвищити оксигенізацію тканин. Захист здорових тканин здійснюється за рахунок гіпоксії. Для цього хворому під час опромінення дають вдихати суміш азоту з киснем, де вміст кисню зменшений з 20 % до 12 %. Ця процедура в великій мірі захищає здорові тканини від ураження. Застосовують також судинно-звужуючі препарати, такі як серотонін. Він звужує судини здорових тканин і не впливає на судини злоякісної пухлини, які не мають м’язевої оболонки і тому не можуть звужуватися під впливом судинно-звужуючих препаратів.
Радіотерапевтичний інтервал можна розширити, змінюючи ритм опромінення: чим більше розтягнуто в часі опромінення, тим більший буде цей інтервал за рахунок того, що здорові тканини мають здатність відновлюватися з більшою швидкістю, ніж клітини пухлини.
Сумарну вогнищеву поглинуту дозу за курс променевої терапії вибирають виходячи з клінічних та радіобіологічних факторів. Величина сумарної вогнищевої дози складається з суми одноразових поглинутих доз і обумовлює тривалість опромінення в днях – курс променевої терапії.
Ритм опромінення - це розподілення дози у часі. Існує кілька способів розподілення дози у часі:
-одноразове,
-фракційне,
- безперервне.
При одноразовому опроміненні заплановану дозу до пухлини підводять за один раз. Такий спосіб опромінення застосовується, в основному, в передопераційному курсі променевої терапії, а також може бути використаний при субопераційному опроміненні.
При фракційному методі пухлину опромінюють протягом кількох днів чи тижнів, тобто сумарну дозу ділять на окремі частини (фракції). Розрізняють: дрібні фракції – 2-2,5 Гр, середні фракції – 3-4 Гр, великі фракції 5-13 Гр.
Безперервне опромінення (на протязі кількох годин чи діб) здійснюється при внутрішньотканинній та внутрішньопорожнинній променевій терапії та терапії інкорпорованими радіоактивними фармакологічними препаратами (РФП) для лікування раку щитовидної залози - радіоактивним йодом, множинних метастазів кісток – радіоактивним фосфором та інш.
Найбільш поширеним способом опромінення є фракційний спосіб. Для опромінення злоякісних пухлин потрібні великі дози, які у свою чергу можуть спричинити ушкодження здорових тканин. Тому, для підведення оптимальної дози на патологічне вогнище з найменшим ушкодженням навколишніх здорових тканин, опромінення здійснюється різними методами - статичним і динамічним (розподіл дози у просторі-рис.7.4).
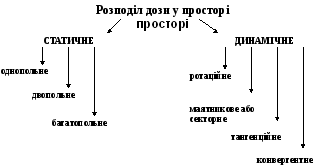
Рис. 7.4. Розподіл дози у просторі
Необхідною умовою променевого лікування онкологічних хворих є індивідуальний підхід. Для кожного хворого складається план лікування з урахуванням розміру (величини) патологічного вогнища, локалізації, розповсюдженості, морфологічної структури і оцінки загального стану хворого. В складанні плану лікування приймають участь три спеціалісти: лікар-онколог, променевий терапевт, хіміотерапевт.
Структура курсу променевої терапії складається з трьох періодів: передпроменевого, променевого і післяпроменевого, в кожному з яких проводиться:
