
9f65df04_sd_ruk-vo_dlya_vracheiy
.pdfФакторы риска развития СД 2 типа:
•Возраст 45 лет;
•Избыточная масса тела и ожирение (ИМТ> 25 кг/м2)
•Семейный анамнез СД (родители или сибсы с СД 2-го типа)
•Привычно низкая физическая активность
•Нарушенная гликемия натощак или нарушенная толерантность к глюкозе
ванамнезе
•Гестационный СД или рождение крупного плода в анамнезе
•Артериальная гипертензия (>=140/90 мм. рт. ст. или медикаментозная антигипертензивная терапия)
•Холестерин ЛПВП 0,9 ммоль/л и/или триглицериды >=2,82 ммоль/л
•Синдром поликистозных яичников
•Наличие сердечно-сосудистых заболеваний
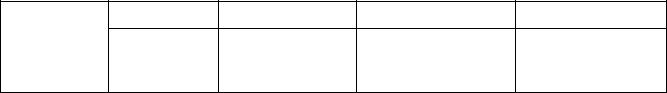
Рекомендуется проводить скрининговое обследование на диабет у следующих категорий граждан:
Возраст начала |
скри- |
Группы, в которых про- |
Частота обследования |
||
нинга |
|
водится скрининг |
|
|
|
Любой взрослый |
|
С ИМТ >25 кг/м2 + 1 из |
При |
нормальном |
ре- |
|
|
факто ров риска |
зультате - 1 раз в 3 года. |
||
|
|
|
Лица с предиабетом — |
||
|
|
|
1 раз в год |
|
|
> 45 лет |
|
С нормальной массой |
При |
нормальном |
ре- |
|
|
тела в отсутствие фак- |
зультате — 1 раз в 3 го- |
||
|
|
торов риска |
да |
|
|
Скрининговые тесты подразумевают определение глюкозы плазмы натощак или проведение ПГГГ с 75г глюкозы.
ПРОФИЛАКТИКА САХАРНОГО ДИАБЕТА
Профилактика СД подразумевает :
1.Выявление групп риска по СД
Клицам, имеющим риск развиия СД, относятся пациенты с абдоминальным ожирением (окружность талии> 94 см у мужчин >80 см у женщин); имеющие семейный анамнез СД; возрастом >45 лет; с артериальной гипертонией и другими сердечно-сосудистыми заболеваниями; женщины с гестационным СД; использующие препараты, способствующих гипергликемии или прибавке массы тела.
2.Оценку степени риска развития СД
На этом этапе у пациентов групп риска по СД обязательно -определение гликемии натощак
21

- проведение ПГГГ с 75г глюкозы при необходимости (особенно при гликемии 6.1-6.9 ммоль/л натощак)
-оценка других сердечно-сосудистых факторов риска, особенно у лиц с предиабетом
3. проведение мероприятий по уменьшению степени риска развития СД, к которым относятся:
Активное изменение образа жизни:
Снижение массы тела: умеренно гипокалорийное питание с преимущественным ограничением жиров и простых углеводов.
Регулярная физическая активность умеренной интенсивности от 150 до 300 минут в неделю.
При отсутствии противопоказаний у лиц с очень высоким риском возможно применение метформина 500 — 850 мг 2 раза в сутки (в зависимости от переносимости), особенно улиц моложе 60 лет с ИМТ >30 кг/м2 и глюкозой плазмы натощак >6.1 ммоль/л.
При хорошей переносимости возможно применение акарбозы.
ЛЕЧЕНИЕ САХАРНОГО ДИАБЕТА
Важнейшая цель терапии СД — безопасное снижение всех параметров гликемии до показателей как можно более приближенных к целевым значениям.
Цели лечения по гликемии должны быть индивидуализированными в зависимо-
сти от возраста, ожидаемой продолжительности жизни, возможного нарушения распознавания гипогликемий и т. д.
Терапия СД предусматривает:
-контроль углеводного обмена
-коррекцию липидных нарушений
-коррекцию артериальной гипертензии
Достижение компенсации только по одному или двум их этих параметров не приводит к снижению риска развития и прогрессирования поздних осложнений СД.
ТЕРАПЕВТИЧЕСКИЕ ЦЕЛИ ПРИ САХАРНОМ ДИАБЕТЕ 1 -го и 2-ГО ТИПА
Показатели контроля углеводного обмена (критерии компенсации)*
Показатели |
|
Компенсация |
Субкомпенсация |
Декомпенсация |
|
|
|
|
|
НbА1с,% ** |
|
<7.0 |
7.0 — 7.5 |
>7.5 |
|
|
|
|
|
Глюкоза |
Натощак / |
<6.5 |
6.5 — 7.5 |
> 7.5 |
плазмы, |
перед едой |
|
||
|
|
|
||
|
22 |
|
|
|
ммоль/л
Через 2 ча- <8.0 |
8.0 10.0 |
са после |
> 10 |
еды |
|
*Данные целевые значения не относятся к детям и подросткам, беременным женщинам, пожилым людям с ожидаемой продолжительностью жизни менее 5 лет.
**Нормальный уровень в соответствии со стандартами DССТ: 4-6%.
Показатели контроля липидного обмена
Показатели, ммоль\л |
Целевые показатели |
||
|
Мужчины |
|
женщины |
Общий холестерин |
|
<4,5 |
|
Холестерин ЛНП |
|
<2,6 |
|
Холестерин ЛВП |
1,0 |
|
> 1,2 |
Триглицериды |
|
< 1,7* |
|
* <1,8 - для лиц с сердечно-сосудистыми заболеваниями.
Показатели контроля артериального давления
Показатель, мм рт. ст |
Целевые значения |
|
|
Систолическое АД |
≤ 130 |
|
|
Диастолическое АД |
≤ 80 |
|
|
ЛЕЧЕНИЕ САХАРНОГО ДИАБЕТА 1 ТИПА
Заместительная инсулинотерапия является единственным методом лечения СД 1-го типа
Основными направлениями в лечении сахарного диабета 1 типа являются:
Инсулинотерапия
Обучение и самоконтроль
Питание и физические нагрузки лишь учитываются для коррекции дозы инсулина.
Обучение пациентов с СД 1 типа является обязательным компонентом терапии и проводится в специально организованных «школах сахарного диабета». При необходимости обучение должно повторяться.
Самоконтроль гликемии подразумевает ежедневный контроль глюкозы крови до 3-4 раз в сутки ежедневно натощак и через 2 часа после еды с занесением результатов в дневник самоконтроля. Для этого все пациенты с СД 1 типа должны иметь глюкометры .
Рекомендации по питанию при СД 1 типа
23

Из повседневного рациона исключаются продукты, содержащие легкоусвояемые углеводы (сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки)
Суммарное потребление углеводов при СД 1-го типа не должно отличаться от такового у здорового человека.
Необходимо подсчитывать количество усваиваемых углеводов в пище по системе хлебных единиц (ХЕ) для соответствующей коррекции дозы инсулина перед едой
Суточная калорийность рациона должна покрываться за счѐт: углеводов на 55-60%, белков на 15-20%, жиров на 20-25%;
Ограничение насыщенных жирных кислот до 10%; замещение насыщенных жиров моно- и полиненасыщенными (соотношение 1:1:1);
У детей дошкольного возраста употребление насыщенных жиров не должно ограничиваться;
Методика подсчета хлебных единиц у больных СД 1типа
Особенностью питания больных СД, получающих инсулинотерапию, является подсчет хлебных единиц (ХЕ). Инсулин необходим для утилизации углеводов, содержание которых удобнее подсчитывать в ХЕ. Одна ХЕ соответствует 10-12 г углеводов ( 50 ккал).
Таблица подсчета хлебных единиц.
Наименование продукта |
|
Вес (гр) |
Объем |
|
|
|
|
Хлеб ржаной формовой |
|
25 |
1 кусочек (шириной 1 см) |
|
|
|
|
Батон нарезной |
|
20 |
1 тонкий кусочек |
|
|
|
|
Булочка-сдоба |
|
20 |
1/2 штуки |
|
|
|
|
Крекеры |
|
15 |
5 штук |
|
|
|
|
Пшеничная мука |
|
15 |
1 ст. ложка |
|
|
|
|
Макароны, спагетти, вермишель |
|
45 |
2 ст. ложки |
|
|
||
|
|
|
|
Каша гречневая, перловая, ячневая, |
|
50 |
2 ст. ложки |
пшенная, овсяная, рисовая. |
|
||
|
|
|
|
|
|
|
|
Молоко обезжиренное |
|
210 |
1 стакан |
|
|
|
|
Кефир нежирный |
|
265 |
1 +1/2 стакана |
|
|
|
|
Йогурт |
|
200 |
1 стакан |
|
|
|
|
Картофельное пюре |
|
70 |
2 ст. ложки |
|
|
|
|
Горошек зеленый |
|
75 |
4 ст. ложки |
|
|
|
|
Свекла |
|
90 |
1 средняя |
|
|
|
|
Груша |
|
90 |
1 средняя |
|
24 |
|
|
|
Персики |
|
90 |
1 штука |
||
|
|
|
|
|
|
|
|
Слива |
|
200 |
1 стакан |
||
|
|
|
|
|
|
|
|
Яблоко |
|
90 |
1 среднее |
||
|
|
|
|
|
|
|
|
Апельсин |
|
170 |
1 средний |
||
|
|
|
|
|
|
|
|
Лимон |
|
260 |
1 средний |
||
|
|
|
|
|
|
|
|
Мандарин |
|
120 |
2-3 штуки |
||
|
|
|
|
|
|
|
|
Земляника |
|
120 |
10 штук |
||
|
|
|
|
|
|
|
|
Банан, грейпфрут |
|
50 |
1/2 штуки |
||
|
|
|
|
|
|
|
|
Соки: мандариновый, апельсиновый, |
|
100 |
1/2 стакана |
||
|
яблочный |
|
||||
|
|
|
|
|
||
|
|
|
|
|
|
|
|
Соки: томатный, морковный |
|
200 |
1 стакан |
||
|
|
|
|
|
|
|
|
|
Ориентировочная потребность в ХЕ в сутки* |
||||
|
|
|
|
|||
|
Категория пациентов |
Количество ХЕ в сутки |
|
|||
|
Пациенты с близкой к нормальной |
|
|
|
|
|
|
массой тела**: |
|
|
|
|
|
|
|
Тяжелый физический труд |
25 — 30 |
|
|
|
|
|
Среднетяжелый физический |
20 — 22 |
|
|
|
|
|
труд |
|
|
|
|
|
|
Работа «сидячего» типа |
16 — 18 |
|
|
|
|
|
Малоподвижный образ жизни |
12 — 15 |
|
|
|
|
Пациенты с избыточной массой тела |
|
|
|
|
|
|
или ожирением |
|
|
|
|
|
|
|
Тяжелый физический труд |
20 — 25 |
|
|
|
|
|
Среднетяжелый физический |
15 — 17 |
|
|
|
|
|
труд |
|
|
|
|
|
|
Работа «сидячего» типа |
11 — 16 |
|
|
|
|
|
Малоподвижный образ жизни |
не менее 10 |
|
|
|
|
Пациенты с дефицитом массы тела |
25 — 30 |
|
|
||
*В пределах каждой категории мужчины обычно потребляют ХЕ ближе к верхней границе диапазона, женщины — ближе к нижней.
** Близкая к нормальной масса тела указывает на адекватность соотношения между питанием пациента и расходом энергии, поэтому эти пациенты, как правило, не нуждаются в рекомендациях по количеству ХЕ.
Рекомендации по физической активности при СД 1 типа
Физическая активность (ФА) повышает качество жизни, но не является методом сахароснижающей терапии при СД 1-го типа
25
ФА повышает риск гипогликемии во время и после нагрузки, поэтому основная задача при ФА - профилактика гипогликемии, связанной с ФА
Риск гипогликемий индивидуален и зависит от исходной гликемии, дозы инсулина, вида, продолжительности и интенсивности ФА, а также степени тренированности пациента. Правила профилактики гипогликемии являются ориентировочными и должны адаптироваться каждым пациентом эмпирически.
Профилактика гипогликемии при кратковременной ФА (не более 2 часов) - дополнительный прием углеводов:
Измерить гликемию перед и после ФА и решить, нужно ли дополнительно принял 1-2 ХЕ (медленноусвояемых углеводов) до и после ФН
При исходной гликемии > 13 ммоль/л или, если ФА имеет место в пределах 2 часов после еды, дополнительный прием ХЕ перед ФА не требуется.
В отсутствии самоконтроля необходимо принять 1-2 ХЕ до и 1-2 ХЕ
после ФА.
Профилактика гипогликемии при длительной ФА (более 2 часов) — снижение дозы инсулина, поэтому длительные нагрузки должны быть запланиро-
ванными:
Уменьшить дозу препаратов инсулина короткого и продленного действия, которые будут действовать во время и после ФА, на 20 50%
При очень длительных и/или интенсивных ФА: уменьшить дозу инсулина, который будет действовать в ночь после ФА, иногда - на следующее утро.
Во время и после длительных ФА: дополнительный самоконтроль гликемии каждые 2-3 часа, при необходимости — прием 1-2 ХЕ медленноусвояемых углеводов (при гликемии <7 ммоль/л) или быстроусвояемых углеводов (при гликемии ниже <ммоль/л)
Во время ФА нужно иметь при себе углеводы в большом количестве, чем обычно не менее 4 ХЕ при кратковременной и до 10 ХЕ при длительной ФА.
Больным СД 1-го типа, проводящим самоконтроль и владеющим методами профилактики гипогликемий, можно заниматься любыми видами ФА в том числе спортом, с учетом следующих противопоказаний и мер предосторожности:
Временные противопоказания к ФА:
-Уровень глюкозы плазмы выше 13 ммоль/л в сочетания с ацетонурией или выше 16 ммоль/л, даже без ацетонурии (в условиях инсулиновой недостаточности ФА будет усиливать гипергликемию)
-Гемофтальм, отслойка сетчатки, первые полгода после лазеркоагуляции сетчатки; неконтролируемая артериальная гипертензия.
Соблюдать осторожность и дифференцированно выбирать вид ФА при:
-Занятиях видами спорта, при которых трудно купировать гипогликемию (подводное плавание, дельтапланеризм, серфинг и тд.)
-Ухудшении субъективного распознавания гипогликемии
26

-Дистальной нейропатии с потерей чувствительности и вегетативной нейропатии (ортостатическая гипотония, артериальная гипертония)
-Нефропатии (возможность повышения АД)
-Непролиферативной (возможность повышения АД), препролиферативной (противопоказана ФА с резким повышением АД, бокс, ФА высокой интенсивности и продолжительности) и пролиферативной ДР (то же плюс бег, поднятие тяжестей, аэробика; ФА с вероятностью травмы глаза или головы мячом, шайбой и т.д.)
Инсулинотерапия при СД 1 типа
У здорового человека инсулинемия обусловлена двумя компонентами: базальной инсулинемией и гиперинсулинемией в ответ на прием пищи (посталиментарная гиперинсулинемия).
Базальная инсулинемия - это уровень инсулина в крови в промежутках между приемами пищи и в ночные часы. Он довольно постоянен и относительно невелик (поджелудочная железа в эти периоды времени выделяет в кровь инсулин со скоростью приблизительно 1-2 ЕД/ч).
Посталиментарная (постпрандиальная) гиперинсулинемия - это значи-
тельное увеличение количества инсулина в крови, обусловленное приемом пищи. Уровень посталиментарной гипериисулинемии зависит от количества и состава принятой пищи, главным образом углеводов, и поэтому подвержен значительным колебаниям.
Следовательно, рациональный режим инсулинотерапии при СД 1типа должен имитировать как базальную (пролонгированный инсулин), так и посталиментарную физиологическую инсулинемию (инсулин короткого и ультракороткого действия).
Инсулинемия в течение суток (здоровый человек), схема 1.
 посталиментарная
посталиментарная

 базальная
базальная
завтрак |
обед |
ужин |
В этом отношении наиболее оптимальным режимом является режим ба- зисно-болюсной терапии, предполагающий комбинацию инсулинов короткого и пролонгированного действия (схема 2).
27
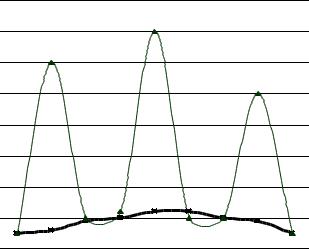

 продленного действия
продленного действия
 короткого
короткого
действия
завтрак |
обед |
ужин |
При распределении суточной дозы инсулина необходимо учесть более высокую потребность в инсулине в дневное время, особенно после еды, и относительно низкую потребность в ночные часы (основной источник глюкозы в ночное время - печень).
Для лечения СД 1 и профилактики сосудистых осложнений препаратами выбора являются генноинженерные инсулины человека или аналоговые инсулины.
Характеристика препаратов инсулина, рекомендуемых к применению у больных СД
Вид инсулина |
Международ- |
Торговые названия, за- |
|
действие |
|
|
ное непатен- |
регистрированные в |
нача- |
пик |
длитель- |
|
тованное на- |
России |
ло |
|
ность |
|
звание |
|
|
|
|
Ультракорот- |
Инсулин лиз- |
Хумалог |
Через |
Через |
4-5 ч |
кого действия |
про |
|
5-15 |
1-2 ч |
|
(аналоги ин- |
Инсулин ас- |
НовоРапид |
мин |
|
|
сулина чело- |
парт |
|
|
|
|
века) |
Инсулин- |
Апидра |
|
|
|
|
глулизин |
|
|
|
|
Короткого |
Инсулин рас- |
Актрапид НМ |
Через |
Через |
5-6 ч |
действия |
творимый че- |
Хумулин Регуляр |
20-30 |
2— |
|
|
ловеческий |
Инсуман Рапид ГТ |
мин |
4ч |
|
|
генноинже- |
Биосулин Р |
|
|
|
|
нерный |
Инсуран Р |
|
|
|
|
|
Генсулин Р |
|
|
|
|
|
Ринсулин Р |
|
|
|
|
|
28 |
|
|
|
Средней про- |
Изофанин- |
Протафан НМ |
Через |
Через |
12— 16ч |
должительно- |
сулин челове- |
Хумулин НПХ |
2 ч. |
6— |
|
сти действия |
ческий гено- |
Инсуман Базал ГТ |
|
10 ч |
|
|
инженерный |
Инсуран НПХ |
|
|
|
|
|
Биосулин Н |
|
|
|
|
|
ГенсулинН |
|
|
|
|
|
Ринсулин НПХ |
|
|
|
Длительного |
Инсулин |
Лантус |
Через |
Не |
До 24 ч |
действия (ана- |
гларгин |
|
1-2 ч |
выра- |
|
логи инсулина |
Инсулин де- |
Левемир |
|
жен |
|
человека) |
темир |
|
|
|
|
Смеси * инсу- |
Инсулин |
Хумулин МЗ |
Такие же, как у инсули- |
||
линов корот- |
двухфазный |
Инсуман Комб 25 ГТ |
нов короткого действия |
||
кого действия |
человеческий |
Биосулин 30/70 |
и НПХ - инсулинов, т. е. |
||
и НПХ инсу- |
генноинже- |
Генсулин М30 |
в смеси они действуют |
||
линов** |
нерный |
|
|
раздельно |
|
Смеси*** |
двухфазный |
Хумалог Микс 25 |
Такие же, как у анало- |
||
ультракорот- |
инсулин лиз- |
Хумалог Микс 50 |
гов ультракороткого |
||
ких аналогов |
про |
|
действия и НПХ - инсу- |
||
инсулина и |
двухфазный |
Новомикс 30 |
линов т. е. в смеси они |
||
про- |
инсулин ас- |
Новомикс 50 Ново- |
действуют раздельно |
||
таминирован- |
парт |
микс 70 |
|
|
|
ных аналогов |
|
|
|
|
|
инсулина** |
|
|
|
|
|
*Первая цифра — доля инсулина короткого действия, вторая цифра — доля НПХ-инсулина. **Перед введением следует тщательно перемешать.
*** Первая цифра — доля инсулина ультракороткого действия, вторая цифра — доля протаминированного аналога.
Рекомендуемые режимы инсулинотерапии
Перед завтраком |
Перед обедом |
Перед ужином |
Перед сном |
|
|
|
|
К (А) + П |
К (А) |
К (А) |
П |
К (А) |
К (А) |
К (А) |
П |
|
|
|
|
К (А) + П |
К (А) |
К (А) + П |
- |
|
|
|
|
К (А) + П |
К (А) + П |
К (А) |
П |
|
|
|
|
К (А) + Д |
К (А) |
К (А) |
- |
|
|
|
|
К (А) |
К (А) |
К (А) |
Д |
|
|
|
|
Примечание. К - инсулин короткого действия; П - инсулин средней продолжительности действия; А - аналоги инсулина короткого действия: хумалог, аспарт; Д - аналоги инсулина короткого действия: лантус, детемир.
Лечение инсулином у больных сахарным диабетом типа 1 проводят с использованием базисно-болюсного принципа, имитируя с помощью экзогенно вводимо-
29
го инсулина различной продолжительности действия состояние уровня инсулина в крови, близкого к нормальной секреции инсулина.
Инсулин средней продолжительности и продлѐнного действия вводится 1- 2 раза в день, создавая базальный уровень инсулина. Перед каждым основным приѐмом пищи вводят инсулин короткого действия, имитируя пиковую секрецию инсулина в ответ на прием пищи.
Режим введения инсулина подбирается как взрослому, так и ребенку индивидуально с целью обеспечения оптимального метаболического контроля.
Дозу пролонгированного инсулина рассчитывают исходя из потребности в базисном инсулине, (примерно – 1-2 ЕД/ч), что в сутки составляет 24-48 ЕД. Это количество инсулина продленного действия вводят обычно в два приема.
Инсулин короткого действия вводят из расчета уровня гликемии и предполагаемого количества потребленных углеводов (ХЕ) в каждый прием пищи. При расчете необходимой дозы инсулина короткого действия, вводимого перед большими приемами пищи, учитывают, что в течение суток для утилизации 1 ХЕ требуется различное количество вводимого инсулина (короткого/ультракороткого действия):
Утром на 1 ХЕ – 1,5-2 ед. инсулина.
В обед на 1 ХЕ – 1,2-1,5 ед. инсулина
Вечером на 1 ХЕ – 1,2-1,0 ед. инсулина
При расчете дозы короткого или ультракороткого инсулина также необходимио учитыать, что 1ЕД инсулина снижает уровень гликемии примерно на 2,22 ммоль/л, а 12 г. глюкозы (50 ккал) повышают его а 2,77 ммоль/л.
Пример расчета дозы инсулина ультракороткого/короткого действия с учетом съеденной пищи (подсчет в ХЕ).
Завтрак |
3 ХЕ = (1ХЕ:2 ед инсулина) = 6 ед инсулина корот- |
|
кого/ ультракороткого действия |
||
Обед |
4 ХЕ |
= (1ХЕ:1,5 ед инсулина) = 6 ед инсулина ко- |
роткого/ ультракороткого /действия |
||
Ужин |
4 ХЕ |
= (1ХЕ:1 ед инсулина) = 4 ед инсулина корот- |
кого/ ультракороткого действия В случае гипергликемии перед приемом пищи (более 6 ммоль/л) на каждые
2 «лишних» ммоль глюкозы крови необходимо ввести дополнительно 1 единицу инсулина, более 14 единиц инсулина ультракороткого/короткого действия не вводится. При гликемии перед приемом пищи ниже 4 ммоль/л доза инсулина снижается на 1 единицу.
Инсулин ультракороткого действия (хумалог, новорапид, апидра) вводится непосредственно перед приемом пищи, инсулин короткого действия (хумулин регуляр, актрапид, инсуман рапид) вводится за 20-30 минут перед приемом пищи.
Режим многократного введения инсулина (интенсифицированная инсулинотерапия) позволяет предупредить или приостановить прогрессирование диабетических нейро- и ангиопатий.
Примерная суточная потребность в инсулине (ед/кг массы тела).
30
