
- •62. Принципи класифікації вірусів. Основні властивості вірусів, які відрізняють їх від інших МіО. Поняття про віроїди та пріони.
- •63. Методи культивування вірусів та їх оцінка. Виявлення для репродукції вірусів в курячих ембріонах та культурі клітин. Реакція гемаглютинації, цитопатична дія вірусів, її види.
- •71. Параміксовіруси. Віруси кору та епідемічного паротиту, біологічні властивості, культивування. Патогенез інфекцій. Лаб діагностика. Препарати для специфічної профілактики.
- •72. Ентеровіруси, заг характеристика. Антигенна будова. Біологічні особливості вірусу поліомієліту, його роль у патології людини. Препарати для специфічної профілактики поліомієліту.
- •73. Рабдовіруси. Вірус сказу, біологічні властивості. Патогенез захворювання. Лаб діагностика. Специфічна профілактика сказу.
- •74. Ретровіруси, біологічні властивості, класифік. Вірус імунодефіциту людини. Патогенез, вірусологічна діагностика Сніду, препарати для лікування. Профілактика віл-інфекції.
- •75. Герпес віруси, біологічні властивості, значення в патології людини. Лаб діагностика захворювання. Протигерпетичні препарати.
- •76. Віруси гепатитів, класифікація, властивості. Вірусні гепатити а і в. Патогенез захв. Методи лаб діагностики. Специфічна профілактика, препарати.
- •77. Аденовіруси. Біологічні властивості. Антигенна будова. Культивування. Патогенез і лаб діагностика аденовірусних інфекцій. Імунітет. Специфічна профілактика
- •79. Фітопатогенні бактерії, віруси, гриби. Фітопатогенні бактерії
44. Стафілококи, Staphylococcus Морфологія і фізіологія. Стафілококи мають правильну круглу форму розміром 0,5 - 1,5 мкм. У мазках розміщуються у вигляді неправильних скупчень, які нагадують грона винограду. Стафілококи Гр(+), нерухливі, не утворюють спор, окремі види в організмі мають ніжну капсулу. До складу клітинної стінки входять пептидоглікан (муреїн) і тейхоєві кислоти. Стафілококи - факультативні анаероби, краще ростуть в аеробних умовах. До живильних середовищ невибагливі, добре культивуються на простих середов.. На МПА колонії правильної круглої форми, опуклі, непрозорі, з гладенькою, блискучою, ніби полірованою поверхнею, забарвлені в золотистий, палевий, білий, лимонно-жовтий колір, залежно від кольору пігменту. На кров’яному агарі колонії оточені зоною гемолізу. У МПБ викликають помутніння й осад на дні. У бактеріологічних лабораторіях стафілококи часто культивують на середов. з 7-10 % хлориду Na. Таку високу концентрацію солі інші бактерії не витримують. Отже, сольовий агар є селективним середов.м для стафілококів. Стафілококи виділяють протеолітичні й сахаролітичні ферменти. Вони розріджують желатин, викликають зсідання молока, ферментують ряд вуглеводів із виділенням кислоти. Токсиноутворення. Стафілококи, особливо Staphylococcus aureus, виділяють екзотоксини і багато “ферментів агресії”, які мають важливе значення в р-тку стафілококових інфекцій. Описують багато варіантів гемотоксинів, лейкоцидинів, некротоксинів, летальний токсин. Так, нині відомі альфа-, бета-, гама- і дельта-гемолізини, які викликають гемоліз Er людини і багатьох видів тварин. Лейкоцидини руйнують Le, макрофаги та інші клітини, а в менших концентраціях пригнічують їх фагоцитарну функцію. Некротоксин спричиняє некроз шкіри, а летальний токсин при в/в введенні - майже миттєву смерть. Золотисті стафілококи продукують ексфоліатини, які зумовлюють імпетиго дітей і пухирчатку новонароджених. Окремі види здатні виділяти ентеротоксини, які специфічно діють на ентероцити кишечника, що призводить до виникнення харчових токсикоінфекцій та ентероколітів. Описано шість різновидів ентеротоксинів (A, B, C, D, E, F), які є порівняно простими білками. У патогенній дії стафілококів важливе значення мають ферменти агресії: плазмокоагулаза, фібриназа, дезоксирибонуклеаза, гіалуронідаза, лецитиназа, протеїназа, желатиназа, ліпаза, фосфатаза тощо. Важливе значення у прояві патогенних властивостей стафілококів має білок А. Він здатний реагувати з IgG. Комплекс білок А+IgG інактивує комплемент, знижує фагоцитоз, викликає ушкодження тромбоцитів. Антигени і класиф.. Антигенна структура стафілококів досить складна й варіабельна. Описано біля 30 антигенів, пов’язаних із білками, тейхоєвими кислотами, полісахаридами. Основним з них є капсульний білок А. До роду Staphylococcus входять 29 видів, але не всі вони викликають захв. у людини. Нині ідентифікують лише три види: S. aureus, S. epidermidis, S. saprophyticus. Екологія і розповсюдження. Головними біотопами стафілококів у організмі хазяїна є шкіра, слизові оболонки й кишечник. Вони входять до складу нормальної мікрофлори тіла людини і знаходяться з нею в симбіозі. Однак, при виникненні стафілококових інфекцій можуть уражатися й інші органи та тканини. У наше довкілля стафілококи потрапляють від хворих людей і тварин та носіїв. Їх постійно знаходять у повітрі, воді, грунті, на різноманітних предметах вжитку. Стафілокококи досить стійкі в зовнішньому середов.. При кімнатній t вони виживають на предметах догляду за хворими протягом 1-2 місяців. При кип’ятінні гинуть миттєво, при 70-80 °С - ч/з 30 хв. Р-н хлораміну (1 %) викликає їх загибель ч/з 2-5 хв. Дуже чутливі до брильянтового зеленого, який широко застосовують при лікуванні гнійних захворювань шкіри. Захв. людини. Стафілококи найчастіше уражають шкіру, її придатки, п/ш клітковину. Вони викликають фурункули, карбункули, панариції, абсцеси, флегмони, мастити, лімфаденіти, нагноєння ран. Їх виділяють також при пневмоніях, бронхітах, плевритах. Вони можуть викликати ангіни, тонзиліти, гайморити, отити, кон’юнктивіти. Стафілококи спричиняють також захв. нервової системи (менінгіти, абсцеси мозку) та серцево-судинної системи (міокардити, ендокардити). Дуже небезпечними бувають харчові токсикоінф, ентероколіти, холецистити. При проникненні в кров або кістковий мозок викликають відповідно сепсис і остеомієліт. Імунітет. Вродженої несприйнятливості до стафілококів у людей немає, проте резистентність до них досить висока. Не дивлячись на постійний контакт зі стафілококами, інфікування виникає порівняно рідко. У результаті перенесеної інф розвивається імунітет проти самих мікробів, їх токсинів, ферментів, протеїну А, але він недовготривалий. Лабор. діагностика. Матеріалом для дослідження служить кров, гній, слиз, сеча, промивні води шлунка, випорожнення, залишки харчових продуктів. Гній досліджують бактеріоскопічним і бактеріологічними методом, решту матеріалів - бактеріологічним. Після виділення чистої культури встановлюють вид за такими факторами як здатність розкладати глюкозу і маніт в анаеробних умовах, утворення плазмокоагулази, гемолізинів, ДНК-ази, білку А, здатністю розкладати цукри. Профіл. й лік.. Для профіл. стафілококових інфекцій у пологових будинках важли-ве значення має раціональний режим стерилізації, пастеризації та збереження грудного молока. На промислових підприємствах для профіл. нагноєнь при мікротравмах застосовують захисні мазі та пасти. З метою підвищ. протистафілококового імунітету практикують проведення імунізації стафілококовим анатоксином осіб, у яких часто виникають травми і мікротравми. При лікуванні гострих стафілококових захворювань призначають АБ, сульфаніламідні та нітрофуранові препарати, мірамістин. Для лік. сепсису, остеомієліту та інших важких стафілококових інфекцій використовують імунологічні препарати: стафілококовий Ig, гіперімунну плазму. При хронічних захв.х застосовують стафілококовий анатоксин, аутовакцину.
45.Стрептококи (Streptococcus)Морфологія і фізіологія. Стрептококи мають круглу або овальну форму розміром 0,6-1,0 мкм, розташовуються у вигляді ланцюжків різної довжини, Гр(+), нерухомі, не мають спор, деякі види утворюють мікрокапсули. За типом дихання - факультативні анаероби, хоч є окремі види із сильним анаеробізом. Оптимальна t для їх культивування - 37 °С. На простих середов. не ростуть. Вирощують їх на глюкозному бульйоні та кров’яному агарі. У рідких середов. утворюють осад, бульйон залишається прозорим. За характером росту на кров’яному агарі стрептококи поділяють на три типи: b-гемолітичні, утворюють навколо колоній зони гемолізу; a-гемолітичні - навколо колоній непрозорі зеленуваті зони; g-негемолітичні стрептококи. Ізольовані колонії маленькі, напівпрозорі, блискучі, гладенькі, рідше шорсткі. Стрептококи біохімічно активні, розкладають ряд вуглеводів до кислоти, желатин не розріджують. Антигени і класиф.. Клітини стрептококів мають М-антиген (білок), який зумовлює їх вірулентні та імуногенні властивості, складний Т-антиген (білок), С-антиген (полісахарид) і Р-антиген (нуклеопротеїд). За наявністю полісахаридних фракцій усі стрептококи поділені на 20 серологічних груп, які позначаються великими літерами латинського алфавіту від А до V. Всередині окремих груп вони ще поділяються на види, серовари, позначені цифрами. Більшість хвороботворних для людини стрептококів входить до групи А. Крім того, певне клінічне значення мають групи B, C, D, H, K. Рід Streptococcus нараховує багато видів. Найбільше значення з них мають S. pyogenes, S. viridans, S. pneumoniae, S. faecalis, анаеробні стрептококи. До умовно-патогенних видів належать представники нормальної мікрофлори ротової порожнини (S. salivarius, S. mitis, S. sanguis тощо), а також інших біотопів людини. Екологія. Стрептококи в зовнішньому середов. зустрічаються рідше, ніж стафілококи. За екологічними ознаками вони поділяються на декілька груп. Одна з них включає види, патогенні тільки для людини (S. pyogenes), друга - для тварин і людей (S. faecalis), третя - умовно-патогенні (S. salivarius, S. mitis). Стрептококи людських ековарів, крім ротової порожнини, зустрічаються на слизових оболонках верхніх дихальних шляхів і статевих органів, на шкірі, в кишечнику. Джерелом зараж. можуть бути хворі та носії. Захв. людини виникають як в результаті екзогенного, так і ендогенного інфікування. Основний механізм зараж. - повітряно-краплинний. Резистентність стрептококів у зовнішньому середов. <, ніж у стафілококів. У висушеному вигляді, особливо оточені білковою оболонкою, вони зберігаються декілька днів, але втрачають вірулентність. При нагріванні до 70 °С гинуть протягом 1 год, найбільш вживані дезинфікуючі р-ни викликають їх загибель ч/з 15-20 хв. Захв. людини. Стрептококи можуть викликати такі ж різноманітні гнійно-септичні інф, як і стафілококи (фурункули, абсцеси, флегмони, панариції, сепсис, остеомієліт тощо). Але вони можуть спричиняти й інші захв., не властиві стафілококам - скарлатину, ревматизм, бешиху тощо. Проникаючи в кров жінок при пологах, вони викликають післяпологовий сепсис. Зеленящі стрептококи викликають ендокардит. Анаеробні і фекальні стрептококи спричиняють ентероколіти, беруть участь у р-тку карієсу зубів. Проникаючи в тканину зуба, вони руйнують дентин і обтяжують перебіг процесу. Імунітет при стрептококових інфх, крім скарлатини, має слабкий, нестійкий і недовготривалий характер. Після перенесення захворювань утворюються різні антитіла, але захисне значення мають лише антитоксини і типоспецифічні М-антитіла.
Лабор. діагностика. Матеріалом для дослідження служать слиз із рото- та носоглотки, гній, рановий вміст, кров, мокротиння, сеча. Його засівають на цукровий бульйон і кров’яний агар. Бактеріологічне дослідження проводять так само, як і при стафілококових інфх. Виділені чисті культури ідентифікують за їх морфологічними ознаками, характером гемолізу, біохімічною активністю, що дає змогу визначити окремі види. Обов’язково досліджують чутливість до антимікробних препаратів. Проводять і серологічні реакції. Профіл. і лік.. Стрептококи, особливо групи А, високочутливі до пеніциліну та еритроміцину. Деякі види резистентні до тетрациклінів. Аміноглікозиди підсилюють бактерицидну дію пеніциліну. Досить ефективні й сульфаніламідні препарати, але до них легко виробляється резистентність. Загальні методи профіл. стрептококових інфекцій, в основному, такі ж, як і при стафілококових.
46. Нейсерії. Гонококи (Neisseria gonorrhoeae) Гонокок - збудник гонореї і бленореї. Бактерійні клітини бобоподібної форми, розташовані парами, вігнутими сторонами всередину і опуклими - назовні, Гр(-). Розміри їх - 0,7-1,8 мкм. Вони не утворюють спор, нерухливі, але мають фімбрії, за допомогою яких прикріплюються до епітеліальних клітин сечостатевого тракту. При хрон. гонореї, а також під впливом лікарських препаратів гонококи змінюють форму, розміри, забарвлення, що необхідно враховувати при лабораторній діагностиці захв. До живильних середовищ нейсерії гонореї дуже вибагливі. В аеробних умовах ростуть на свіжовиготовлених середов. із нативним білком (кров, сироватка, асцитична рідина) при достатній вологості, 3-10 % СО2 в атмосфері. Колонії дрібні, прозорі, круглі, з рівними краями і блискучою поверхнею. У бульйоні утворюють слабку каламуть і плівку на поверхні. Їх ферментативні властивості слабо виражені, з вуглеводів розкладають тільки глюкозу, протеолітичні ферменти відсутні. Екзотоксину гонококи не виділяють, але мають термостабільний ендотоксин, токсичний для людини і лабораторних тварин. Антигенна структура гонококів гетерогенна і мінлива. Вона представлена білковими і полісахаридними комплексами. Описано 16 сероварів, але визначення їх у лабораторіях не проводиться. Екологія. На гонорею хворіє лише людина. Головними біотопами гонококів є слизова оболонка статевих органів і кон’юнктива. Поза організмом вони існувати не можуть, так як швидко гинуть від висихання, охолодження і дії t вище 40 °С. Дуже чутливі до р-нів нітрату срібла, фенолу, хлоргексидину і багатьох АБ. Захв. людини. Джерелом гонококової інф є тільки хвора людина. Збудник передається статевим шляхом, рідше - ч/з побутові предмети (рушники, губки тощо). Потрапивши на слизову облонку сечостатевих органів, гонококи завдяки фімбріям проявляють високі адгезивні властивості, фіксуються на епітеліальних клітинах, розмножуються і проникають у сполучну тканину. Імунітет. Видового імунітету до гонококів у людини не існує. Перенесене захв. також не залишає стійкого і тривалого імунітету. Лабор. діагностика. Досліджуваний матеріал - виділення з уретри, піхви, шийки матки, сеча; при бленореї - гній із кон’юнктиви ока. Основний метод діагностики - мікроскопічний. Мазки забарвлюють за Грамом і метиленовою синькою. Значно рідше проводять виділення чистої культури та її ідентифікацію. При хронічному перебігу захв. використовують РЗК або реакцію непрямої гемаглютинації. Профіл. і лік.. Попереджувальні заходи полягають у проведенні санітарно-освітньої роботи серед населення, своєчасному виявленні й лікуванні хворих. Для індивідуальної профіл. після випадкових статевих контактів використовують 0,05 % р-н хлоргексидину. Із метою попередження бленореї всім новонародженим закапують в очі р-н пеніциліну або нітрату срібла. Вакцинопрофіл. не проводиться. Лікують гонорею пеніциліном і сульфаніламідними препаратами. При хронічних формах із лікувальною метою застосовують гонококову убиту вакцину. Менінгококи (Neisseria meningitidis) Збудник епідемічного гнійного цереброспінального менінгіту вперше описав і виділив у чистій культурі А. Вейксельбаум у 1887 р. Клітини менінгококів мають бобовоподібну форму або вигляд кавових зерен, розташовуються як диплококи, спор і джгутиків не утворюють, в організмі мають ніжні капсули. За морфологією подібні до гонококів. У менінгококів є фімбрії, за допомогою яких вони здійснюють адгезію до клітин слизової оболонки верхніх дихальних шляхів. Менінгококи - аероби і факультативні анаероби - дуже вибагливі до живильних середовищ, до яких додають кров або сироватку. Оптимум культивування при 37 °С, краще в атмосфері 5-8 % СО2. На щільному середов. утворюють ніжні прозорі безбарвні колонії слизової консистенції, на рідкому - помутніння й осад на дні, з часом на поверхні виникає плівка. Біохімічна активність менінгококів виражена слабо, вони ферментують лише глюкозу і мальтозу до кислоти. Справжнього екзотоксину нейсерії менінгіту не виділяють, їх ендотоксин термостійкий і високотоксичний. Від нього значною мірою залежить тяжкість клінічного перебігу менінгококової інф. Фактором патогенності є капсула, фімбрії, гіалуронідаза, нейрамінідаза та білок зовнішньої мембрани.Антигени і класиф.. За полісахаридним капсульним антигеном менінгококи поділені на 9 серологічних груп, які позначаються великими латинськими літерами (А, В, С, D, X, Y, Z, W-135, E-29). Екологія. Основним біотопом менінгококів в організмі є слизова оболонка носоглотки хворих і носіїв. Саме вони є джерелом менінгококової інф. Передача відбувається повітряно-краплинним способом при значних скупченнях людей (казарми, навчальні заклади, дитячі садки), де можливі тісні й тривалі контакти. Захв. людини. Хворіють частіше діти 1-8 років. Місцем первинної локалізації збудника є носоглотка. Звідси менінгококи проникають у лімфатичні судини і кров. Розвивається або локальна (назофарингіт), або генералізована форма інф (менінгіт, менінгококемія, менінгоенцефаліт, ендокардит, артрит тощо). При масовому розпаді мікробних клітин звільняється ендотоксин, наступає токсинемія. Може виникнути ендотоксичний шок. Імунітет. Вроджений імунітет досить стійкий. Захв. виникає в одного з 200 бактеріоносіїв. Після генералізованої форми менінгококової інф розвивається стійкий імунітет. Лабор. діагностика. Для діагностики назофарингітів і виявлення бактеріоносійства досліджують слиз із носоглотки, менінгіту - ліквор, при підозрі на менінгококемію й інші форми генералізованої інф - кров. Проби з матеріалом оберігають від охолодження і досліджують негайно. З осаду спинномозкової рідини й крові виготовляють мазки, забарвлюють за Грамом і метиленовою синькою. Чисту культуру менінгококів виділяють на сироваткових середов. і визначають серогрупу. Впроваджені імунологічні методи експрес-діагностики з виявлення менінгококового антигена в лікворі за допомогою імунофлюресенції, реакції ензиммічених антитіл тощо. Профіл. і лік.. Загальні профілактичні заходи зводяться до ранньої діагностики, госпіталізації хворих, санації бактеріоносіїв, карантину в дитячих закладах. З метою специфічної профіл. в період епідемічних спалахів менінгококової інф застосовують хімічну вакцину з полісахаридних антигенів серогруп А, В і С. Щеплення проводять дітям 1-7 років. Для лік. використовують пеніцилін, рифампіцин, левоміцетин та сульфаніламідні препарати, особливо сульфамонометоксин.
47. Ентеробактерії. Сімейство Еnterobacteriaceae названо від слова еnterom-кишечник. Найбільш важливі – escherichia-shigella – salmonella, yersinia-proteus-kledsiella-citrodacter. загальні ознаки: палички-перетирихи, Гр.-, факультативні анаероби, оксидаза (-), каталаза (+), спор-, відновлюють нітрати в нітрини, імунітет антиінфекційний Еволюція: вільно існуючі непатогенні citrodacter →від них походять непатогенні, що живуть у кишечнику людини escherichia →потім сформувалися salmonella (патогенні для людини і тварини)→від непатогенних escherichia сформувалися ентеропатогенні кишкові палички→наймолодшими в процесі еволюції є shigella, вони патогенні тільки для людини, можуть бути внутрішньоклітинними паразитами. Escherichia coli Уперше кишкову паличку виділив із випорожнень людини німецький педіатр Т. Ешеріх у 1885 році, на честь якого названо рід бактерій, до якого вона належить. Пізніше було встановлено, що ці МіО дуже поширені в природі. Вони колонізують кишечник людини, майже всіх домашніх тварин, диких ссавців, птахів, риб і рептилій. Їх постійно знаходять у грунті, воді, на різних об’єктах нашого довкілля - практично скрізь у межах фекального забруднення. Морфологія і фізіологія. Клітини E. сoli мають форму паличок із заокругленими кінцями. У мазках розташовуються хаотично, поодинці. Більшість штамів має джгутики (перитрих), хоч зустрічаються й нерухомі варіанти. Фімбрії (пілі) мають усі ешеріхії. Деякі різновидності утворюють мікрокапсули. Легко сприймають забарвлення, Гр(-). Добре розвиваються в МПБ, викликаючи дифузне помутніння з утворенням осаду. На МПА ростуть у вигляді плоско-опуклих, круглих, гладеньких, напівпрозорих колоній (колонії E. coli). На середов. Ендо колонії забарвлені в насичений червоний колір із металевим блиском. З усіх видів ентеробактерій кишкова паличка має найбільшу ферментативну активність. Вона розкладає до кислоти й газу лактозу, глюкозу, мальтозу, маніт і ряд інших вуглеводів, утворює індол, відновлює нітрати до нітритів, не розріджує желатину, не виділяє сірководню. E. coli можуть продукувати два типи ентеротоксинів, гемолізини, а при руйнуванні клітин виділяється ендотоксин. Антигенна структура. Кишкова паличка містить О-, К- і Н-антигени. Соматичний антиген О є основним, він термостабільний, зв’язаний із ліпополісахаридом клітинної стінки. Більш поверхневий соматичний К-антиген складається з трьох антигенних фракцій. Перша з них термостабільна, інші термолабільні. Білковий Н-антиген міститься в джгутиках, він також термолабільний. Антигенну структуру будь-якого штаму ешеріхій позначають формулою, в якій є різновиди основних антигенів, наприклад, О26:К60:Н2, О111:К58:Н6. Описано 170 О-, 97 К- і 50 Н-антигенів. Екологія і розповсюдження. Ешеріхії широко розповсюджені в природі. Основним біотопом для них є товстий і тонкий кишечник людей та багатьох видів тварин. Патогенні види зустрічаються в кишечнику лише у хворих і бактеріоносіїв. Ешеріхії постійно виділяються з випорожненнями в зовнішнє середов., де зберігаються досить довго. Кількість кишкових паличок в 1 г фекалій коливається від декількох мільйонів до 2-3 млрд особин. У воді й грунті вони виживають від кількох тижнів до 2-3 місяців. Ешеріхії в довкіллі більш резистентні, ніж збудники черевного тифу і дизентерії. При нагріванні до 60 °С вони гинуть ч/з 30-60 хвилин, при кип’ятінні - в перші секунди. Дуже чутливі до дії дезинфікуючих р-нів, особливо тих, які містять Cl. При дії 5 % р-ну фенолу, 3 % р-ну формаліну ешеріхії гинуть ч/з кілька хвилин. Захв. людини. E. coli, як звичайний коменсал товстого кишечника, у здорових людей не викликає захворювань. Вона є умовно-патогенним мікроорганізмом і лише при ослабленні захисних сил організму (імунодефіцитні стани) може спричинити певні хвороботворні процеси. Це типові ендогенні інф. Від хворої людини до здорової вони ніколи не передаються, отже, не є заразними. До них належать запалення жовчного і сечового міхура, тонкої кишки, апендикса, отит, менінгіт, перитоніт, післяпологовий сепсис тощо. Але серед багатьох антигенних варіантів ешеріхій є такі, які постійно мають високу патогенність. При проникненні в організм вони викликають гострі кишечні інф, які називаються коліентеритами і частіше зустрічаються в дітей до двох років, є заразними, можуть передаватись від хворого до здорового і навіть викликати епідемічні спалахи. Найчастіше такі захв. викликають серогрупи О26, О55, О111. Деякі серогрупи (О1, О5, О48 та ін.) спричиняють холероподібні, а такі серовари, як О8, О15, О24, О44, О51 - дизентерієподібні захв.. Лабор. діагностика коліентеритів зводиться до виділення культури патогенного серовара від хворого і його ідентифікації. Матеріалом для дослідження є випорожнення хворих, блювотні маси, виділення з рото- і носоглотки. Його висівають на середов. Ендо, потім характерні колонії (червоні з металевим блиском) аглютинують з відповідними діагностичними ОК-полівалентними сироватками. Колонії, які дали позитивну реакцію аглютинації на склі, висівають на скошений агар і виділену чисту культуру ідентифікують за морфологічними, біохімічними й антигенними властивостями. Вирішальним є постановка розгорнутої реакції аглютинації. Для прискореної ідентифікації ешерихій застосовують РІФ, яка дає змогу отримати відповідь ч/з 1-2 год. Профіл. і лік.. Для попередження коліентеритів та інших колі-інфекцій необхідно проводити ранню діагностику і негайне лік.. Важливе значення має дотримання сан.-гіг. режиму в пологових будинках, дитячих садках і яслах, молочних кухнях. Специфічна профіл. не розроблена. Для лік. використовують АБ (тетрациклін, левоміцетин, ампіцілін) та нітрофуранові препарати. Добрі результати дає застосування біфідумбактерина, лактобактерина, біфікола. Фактори патогенності: 1) адгезини - комон-пілі 2) фактори інвазії - різні ф-ти (гіалуронідаза, фібринолізін), 3) виділ токсинів: а) ендотоксин б)екзотоксин у яких є токс-плазміди (гемоліз, цитотоксична (руйн еритр), ентеротоксична (діарея) дія)
48. Сальмонели. Збудник черевного тифу Salmonella typhi відкрив К. Еберт у 1880 році, у чистій культурі його виділив Г. Гаффкі в 1884 році. Г. Шотмюллер описав збудника паратифу B (S. schottmuelleri), А. Бріон і Х. Кайзер - паратифу А (S. paratyphi A), а Л. Гіршфельд - паратифу С (S. paratyphi C). Збудники черевного тифу й паратифів морфологічно не відрізняються один від одного і від інших ентеробактерій. Вони мають форму коротких паличок із заокругленими кінцями. Спор і капсул не утворюють, рухливі, мають від 8 до 20 перитрихіально розташованих джгутиків. Бактерії добре фарбуються всіма аніліновими барвниками, Гр(-) (рис. 65, вкл.). Черевнотифозні й паратифозні бактерії - факультативні анаероби, невибагливі до живильних середовищ, оптимальна t культивування 37 °С. У МПБ S. typhi ростуть у вигляді рівномірного помутніння, на МПА утворюють ніжні, круглі, майже прозорі колонії, з гладенькою, злегка опуклою поверхнею і чітко окресленим краєм, на вісмут-сульфіт агарі - колонії чорного кольору. На середов. Ендо і Плоскирєва всі названі види утворюють напівпрозорі, безбарвні колонії, оскільки не розкладають лактози, що входить до складу цих середовищ. Ферментативна активність черевнотифозних бактерій дещо <, ніж у інших сальмонел, але дуже стабільна. Вони розкладають глюкозу, мальтозу, маніт до кислоти, не ферментують лактозу й сахарозу, утворюють сірководень і не виділяють індолу. Паратифозні бактерії розкладають глюкозу й маніт до кислоти і газу, індолу не виділяють, сірководень утворює лише S. schottmuelleriАнтигени. Збудники черевного тифу і паратифів містять О-, К- і Н-антигени, які мають індивідуальні особливості в різних видів. Крім того, свіжовиділені культури мають ще й Vi-антиген, який обумовлює їх вірулентність. За антигенною структурою в реакції аглютинації проводять ідентифікацію збудників. Vi-антигени є специфічним рецептором для тифозних бактеріофагів. Ці фаги використовують для фаготипування S. typhi, що допомагає встановити джерело інф. Екзотоксину тифо-паратифозні бактерії не виділяють, мають специфічні ендотоксини і ентеротоксини. Екологія. Зберігаються: у воді - кілька тижнів, грунті, харчових продуктах 1-3 міс., на овочах і фруктах - до 10 днів. Чутливі до нагрівання: при 56 °С гинуть ч/з 30-60 хв, при кип’ятінні - миттєво. Р-ни дезинфікуючих речовин (карболової кислоти, лізолу, хлорного вапна і хлораміну) призводять до загибелі цих бактерій ч/з 2-3 хв. Джерелом тифо-паратифозних інфекцій у природі є хворі на черевний тиф і паратифи, а також бактеріоносії. Механізм зараж. фекально-оральний, аліментарний. Отже, це типові антропонозні інф. Захв. людини. Черевний тиф - гостра інф. хв., яка характеризується гарячкою, циклічним перебігом, бактеріємією, інтоксикацією, висипом на шкірі, виразковим ураженням лімфатичного апарата тонкого кишечника. Інкубаційний період триває від 5 до 25 днів. Збудники потрапляють в організм ч/з рот. Частина з них гине в шлунку, а ті, що вижили, потрапляють у тонкий кишечник, де завдяки адгезинам прикріплюються до мікроворсинок епітелію й проникають у лімфатичні фолікули. Із током лімфи вони заносяться в лімфатичні вузли брижі. Тут бактерії інтенсивно розмножуються і в кінці інкубаційного періоду проникають в кров, виникає бактеріємія. Із током крові вони потрапляють у печінку, селезінку, кістковий мозок, лімфовузли. Ця фаза хв. продовжується близько 7 днів, хоч бактеріємія зберігається протягом всього гарячкового періоду. В цей час із діагностичною метою сіють кров або кістковий мозок для виділення збудників (метод гемокультури й мієлокультури). На другому тижні хв. в лімфатичних утворах тонкої кишки накопичуються бактерії й ендотоксини, які всмоктуються в кров і зумовлюють важку картину інтоксикації (затьмарення свідомості, марення, так званий status typhosus). У жовчному міхурі та жовчних протоках мікроби розмножуються, їх можна виділити з жовчі (метод білікультури). На третьому тижні хв. бактерії з током жовчі у великій кількості потрапляють у тонку кишку і сенсибілізовані лімфатичні фолікули. Тут розвивається бурхливе запалення з некрозом і утворенням тифозних виразок. Можлива перфорація (прорив) стінки кишечника, що спричиняє перитоніт. Якщо ушкоджуються судини - можлива смертельна кровотеча. У цей період має місце масивне виділення бактерій із випорожненнями і сечею, де їх легко виявити (метод копро- й уринокультури). Починаючи з 8-10 дня від початку хв. в крові накопичуються антитіла, які виявляють за допомогою реакції аглютинації (реакція Відаля). Видужання хворого далеко не завжди супроводжується повним звільненням організму від збудників. Протягом перших тижнів після хв. багато реконвалесцентів залишаються бактеріоносіями, а в 3-5 % з них носійство може тривати роками, іноді все життя. Такі носії є джерелом інф, за ними епідеміологи встановлюють тривале спостереження, облік, періодичні бактеріологічні дослідження. Перебіг і клінічна картина паратифів дуже подібні до черевного тифу. Імунітет. Після перенесення хв. виробляється стійкий, напружений, часто довічний, імунітет. Повторні випадки захворювань майже не зустрічаються. У сироватці крові реконвалесцентів накопичуються Ig, бактеріолізини, підвищ. фагоцитарна реакція організму. Лабор. діагностика. Основа діагностики - виділення збудників і виявлення антитіл. У перші дні захв. і пізніше, поки є гарячка, застосовують метод гемокультури. Для її виділення сіють 10 мл крові в середов. Рапопорт або жовчний бульйон у співвідношенні 1:10. Посіви інкубують при 37 °С, роблять пересів на середов. Ендо. Типові колонії відсівають на скошений агар Олькеницького. Виділену чисту культуру ідентифікують за ферментативними властивостями та реакцією аглютинації із специфічними сироватками. Метод гемокультури є раннім і достовірним методом діагностики. Він має абсолютне діагностичне значення. На другому тижні хв. ставлять реакцію аглютинації Відаля для виявлення антитіл. Вона має обмежену діагностичну цінність, так як може бути позитивною і в щеплених осіб, і в тих, що перехворіли. Кращі результати дають реакція непрямої гемаглютинації (РНГА) з еритроцитарними діагностикумами, радіоімунний метод та імуноферментний аналіз (ІФА). У наступні тижні хв. виділяють білі-, копро-, та уринокультури. Для цього сіють жовч, випорожнення і сечу на селенітовий бульйон і диференціально-діагностичні середов.. Виділяють чисті культури, ідентифікують їх так само, як і гемокультуру. Профіл. і лік.. Важливу роль відіграють своєчасна діагностика, госпіталізація й лік. хворих, дезинфекція в осередку, виявлення і санація носіїв. Специфічна профіл. проводиться вакциною TABte та спиртовою тифозною вакциною, збагаченою Vi-антигеном. В нашій країні масова імунізація проти черевного тифу і паратифів не проводиться, оскільки захворюваність носить спорадичний характер, а вакцини малоефективні. Для лік. використовують левоміцетин, рифампіцин, ампіцилін і нітрофуранові препарати.
49. Рід шигел Рід Shigella названий на честь японського ученого Шига, який у 1898 році відкрив і вивчив збудників дизентерії (від слів enteron - кишечник і dos - порушення).
Види роду Shigella: shigella dysenleriae, shigella flexneri, shigella boydii, shigella Zonnoi. Назви видів зв'язані з прізвищами авторів, що відкривали і вивчали шигели (Sh).
У плані еволюції шигели є наймолодшими серед ентеробактерій. Вони викликають захворювання тільки в людини - дизентерію. Дизентерія - це гостре або хронічне захворювання, що викликається шигелами і характеризується поразкою слизуватої оболонки товстого кишечнику і загальною інтоксикацією.
Загальні ознаки роду шигели:1) Палички, мало рухливі;2) Грам-;3) Не використовують цитрат, як джерело вуглецю;4) Вуглеводи ферментують до кислоти;
5) Лактозу не ферментують; 0) Не утворять H2S;7) Мають внутрішньоклітинну локалізацію в ентероцитах товстого кишечника.
Властивості видів шигела: І Морфологія - палички, не мають спор і капсул, не мають жгугиків, мають nili для адгезії (common nili) і sex nili для кон'югації. Можуть утворювати L-форми під дісю антибіотиків.2. Культуральні властивості - факультативні анаероби, не вимогливі до живильних середовищ, колонії на ДДС, безбарвні Лактозу не ферментують, і за винятком sh.Zonnei, що ферментує лактозу повільно (через 48 годин
колонії стають малинового кольору). Колонії мають S-форми, але можлива дисоціація в R-форми, котрі більш вірулентні (у sh.Zonnei).
3. Ферментативні властивості - вивчають при посіві на ДДС - Гісса або Рексела.
|
Види роду шигели |
Глюкоза |
Манит |
Лактоза |
Сахароза
|
Ендотоксин | |
|
Sh. дизентерія |
Група А(12 сироварів) |
- |
|
+ |
- |
+ сильний |
|
Sh boydii |
Група С (18 сироварів) |
- |
+К |
+ |
- |
Менш сильний |
|
Sh flexneri |
Група В (6 сироварів) |
- |
+К |
+ |
- |
Менш сильний |
|
Sh Zonnoi |
Група Д (сироварів не виділяє) |
+К |
+К |
+К (повільно) |
± |
Менш сильний |
Висновок: за ферментативними властивостями можна виділити 3 групи:1) Sh дизентерія - ферментують тільки глюкозу, але при мінімальній біохімічній активності, с найбільш патогенними;2) Sh.flexneri, Sh.Boydii - ферментують глюкозу і манит, між собою за біохімічними властивостями не відрізняються, менш патогенні;3) Sh.Zonnei - найбільш активні (ферментують лактозу, але повільно), патогенні менше за всіх інших шигел. Таким чином, втрата біохімічної активності приводить до збільшення патогенності - шляхом виділення екзотоксину і внутрішньоклітинного паразитизму.4. АГ-властивості:
a) Є термостабільний 0-АГ, соматичний - комплекс білків, вуглеводів, ліпідів;
b) К-АГ - поверхневий, термолабільний.За сполученням 0-АГ і К-АГ виділяють групи А, В, С, D, усередині котрих серовари.Висновок: АГ-властивості використовуються головним чином для серологічної ідентифікації. Це покладене в основу міжнародної класифікації шигел.5. Фактори патогенності шигел:a) Ендотоксин — дія комплексна на ЦІІС, слизувату оболонку товстого кишечника — викликає набряк, порушення провідності капілярів;b) Екзотоксин — за своєю дією с нейротоксинами і цитотоксинами — викликають порушення серцево-судинної системи, алергічні реакції, впливають на ЦНС, с білковою речовиною. Найбільш сильний у Sh -дизентерія;
c) Токсичні аміни;ї) Серотонін, вазопресин, брадикалін — біологічно активні речовини;
є) Для адгезії на клітинах common nili;f) У ролі чинників патогенності розглядають спроможність шигел до внутрішньоклітинної локалізації;g) Ферменти патогенності - нейромінідаза, гіалуронідаза сприяють інвазії в ентероцитах, руйнують глікокалекс слизуватих оболонок.Моделі для вивчення чинників патогенності:
1) Зараження мавп;2) Зараження курячих ембріонів;3) Зараження культур клітин;4) Зараження білих мишей у легені;5) Зараження кролика в кон'юнктиву (керотокон'юнктивна проба).Патогенез дизентеріїДжерело інфекції - хворий, бактеріоносій.Механізм заражений - фекально-оральний або аліментарний, велике значення має чинник мух (механічні переносники шигел). Інфікуюча доза шигел залежить від виду (тах для sh.Zonnoi і min для sh Dysenteriae). Шигели проходять через бар'єри шлунку (гинуть від кислої рН), кишечник і потрапляють у товстий кишечник. Відбувається інвазія в ентероцити, їхня сенсибілізація, руйнація. У таких місцях утворюються ерозії або виразки кишечника. При руйнації шигел виділяється ендотоксин. Є дві теорії патогенезу, які доповнюють одна одну:1) Токсико-алергічна теорія;
2) Теорія внутрішньоклітинного паразитизму.Імунітет - нетривалий, ненапружений, гуморальний і клітинний, розвиваються алергічні реакції за типом ГУТ. Можливе повторне зараження і захворювання, викликане іншими видами і варіантами шигел. У слизуватій кишечника велике значення має утворення секреторних IgA.
Лікування - антибіотиками після визначення чутливості (у шигел є R-плазміди), використовують тетрацикліни, лєвоміцитин, препарати з мікробів-антагоністів (біфікол, біфідум бактерин).Специфична профілактика — вакцини немає через велику кількість
сероварів і слабкого нестійкого імунітету. Випробовують вакцини з 0-АГ - хімічні вакцини та зі стрептоміцино-залежних штамів шигел.Мікробіологічна діагностика
Використовують багато методів:1) Бактеріологічний (виділення капрокультури);
2) Серологічна. діагностика - після перенесення захворювання, для визначення АТ у бактеріоносіїв;3) Алергічна діагностика — постановка шкірних проб з алергенами - дизентеринами: ГуТ 4) Визначення збільшення титру (БФ) до шигел;5) Експрес-діагностика виявлення АГ шигел за допомогою РІФ.Бактеріологічна діагностика дизентерії (виділення та ідентифікація капрокультур) етапи:1. Узяття матеріалу –фекальні маси (стерильним тампоном. Звертають увагу на наявність у фекальних масах комків слизу, гною, кров) 2. Посів фекальних мас на ДДС Ендо, Левена. 3. Вивчення колонії. 4. Пересів чистої колонії на середовище Рассела. Посів на середовище Рас села проводимо уколом по зміні кольору індикатора. Якщо ферментується глюкоза то змінюється колір на дні пробірки, якщо ферментується лактоза то індикатор змінює свій колір по всій пробірці через 48 год. Якщо ферментується маніт – індикатор змінюється в ІІ-й пробірці на дні. Сахарозу шигела практично не ферментує. Таким чином середовища Рас села заміняють середовища Гісса і скошений МПА.
Задача: визначити вид і серовар шигели.Для цього провадять реакцію аглютинації на склі з адсорбованими моно специфічними сироватками до шигел.Довести, що капрокультура що виділенав хворого з підозрою на дизентерію, є Shigella flexneri: 1. Палички, нерухливі, Грам-;2) Колонії на Ендо або Плоскірєва безбарвні;3) Ферментують на середовищах Рассела глюкозу і манит до кислоти;4) Аглютинуться сироваткою груп В до Slugella flexnerі.
50. Збудник холери Vibrio cholerae Холерний вібріон вперше описав італійський вчений Ф. Пачіні в 1854 р., детально вивчив його властивості і виділив у чистій культурі Р. Кох у 1883 р., Ф. Готшліх у 1906 р. виділив з кишечника прочанина вібріон Ель-Тор, який відрізняється від холерного гемолітичними властивостями й також спричиняє холеру. Морфологія і фізіологія. V. cholerae, V. eltor мають форму зігнутих (нагадують кому) або прямих поліморфних паличок довжиною 1,5-3 мкм, шириною 0,3-0,6 мкм, спор і капсул не утворюють, мають один, полярно розташований джгутик (монотрих), завдяки якому дуже активно рухаються. У мазках з чистих культур розташовуються поодинці, а в свіжих препаратах із фекалій хворого мають вигляд табунців рибок. Вібріони холери добре забарвлюються аніліновими барвниками, Гр(-). Під впливом фізичних, хімічних і біологічних факторів вони зазнають значної мінливості і можуть набувати форму кульок, зерен, колбоподібних і спіралеподібних утворень, здатні перетворюватись у L-форми, що треба враховувати при лабораторній діагностиці холери. Холерні вібріони - факультативні анаероби, легко культивуються в аеробних умовах при 37 °С. До живильних середовищ невибагливі, але вимагають лужної реакції (рН 8,5-9,5). Дуже добре й швидко ростуть у 1 % лужній пептонній воді (ПВ), випереджаючи ріст інших бактерій. Вже ч/з 5-6 год на її поверхні виникає ніжна плівка блакитного кольору. На лужному МПА ч/з 10-12 год утворюють середніх розмірів гладенькі круглі прозорі колонії з блакитним відтінком і чітко окресленим краєм. Поверхня їх волога, блискуча. Для культивування холерних вібріонів запропоновані селективні середов. Монсура (таурохолат-телурит-желатиновий агар) і TCBS (тіосульфат-цитрат-бромтимол-сахарозний агар). На середов. Монсура колонії прозорі або напівпрозорі сірувато-чорного кольору з каламутним краєм, на TCBS - плоскі жовті колонії на фоні голубувато-сірого середов.. При посіві в стовпчик желатину спочатку виникає розрідження його у вигляді бульки, потім воно набуває вигляду лійки й закінчується пошаровим розрідженням. Вони ферментують галактозу, глюкозу, мальтозу, манозу, лактозу, сахарозу. У перші 48 год не розщеплюють арабінозу й лактозу. Утворюють індол, аміак, відновлюють нітрати в нітрити, спричиняють зсіданння молока, продукують лецитиназу, гіалуронідазу, колагеназу, протеїназу, нейрамінідазу. Антигенна структура. Холерні вібріони мають термостабільні специфічні О-антигени і термолабільні джгутикові Н-антигени. За О-антигеном всі вібріони поділені на багато серогруп О1, О2, О3... О80. Холерний вібріон відноситься до 01 серогрупи. У свою чергу 01-антиген складається з окремих антигенних фракцій А, В, С. Різні комбінації їх властиві трьом сероварам: Oгава (АВ), Інаба (АС) і Гікошима (АВС). Усі три серовари аглютинуються 01 сироваткою. V. eltor належить до серогрупи О1. Крім того, є ще серогрупи RO та О139. Токсиноутворення. Холерні вібріони виділяють два типи токсинів: 1) білковий екзотоксин (холероген), який діє на ентероцити тонкого кишечника, спричиняючи ентерит з водянистими випорожненнями і зневоднення організму; 2) ендотоксин - ліпополісахаридний комплекс, який звільняється тільки при руйнуванні вібріонів. Екологія. Основним природним біотопом холерних вібріонів є кишечник людини. Після зараж. вони буйно розмножуються в тонкому кишечнику й виділяються з випорожненнями в навколишнє середов., контамінуючи воду, грунт, харчові продукти та інші об’єкти, де виживають від декількох днів до кількох тижнів. Зараж. людини холерними вібріонами проходить лише фекально-оральним способом. Збудник передається ч/з воду, їжу, мух, брудні руки. Це може бути при купанні в морі, річках, озерах, забруднених виділеннями хворих і носіїв, при споживанні риб, креветок і устриць, виловлених у цих водах. Захв. людини. Вхідними воротами інф при холері є травний канал. Інкубаційний період триває від кількох годин до 5 днів. Подолавши шлунковий бар’єр, вібріони швидко розмножуються в тонких кишках, де лужне середов. сприятливе для нього. Важливе значення має колонізація вібріонами слизової оболонки кишечника. Вони проникають ч/з шар слизу, відбувається їх адгезія на епітелії. Холероген активує фермент аденілатциклазу, яка збільшує продукцію аденозинмонофосфату, що супроводжується інтенсивним виділенням з клітин води, іонів Na і Cl. Виникає профузний пронос і сильне зневоднення організму. Приєднується багаторазове блювання, що призводить до ще більшої втрати рідини, яка може сягати 10 л і > на добу. T тіла нормальна або знижується до 35 °С. Імунітет. Після перенесення хв. виникає стійкий антимікробний і антитоксичний імунітет. В період видужання в сироватці крові збільш. кількість IgA. Важливе значення має р-ток місцевого імунітету слизової оболонки кишечника. Утворені секреторні Ig перешкоджають адгезії холерних вібріонів на ентероцитах тонкої кишки. Часом після видужання реконвалесценти протягом 3-4 тижнів стають вібріоносіями. Лабор. діагностика. Основним і вирішальним у лабораторній діагностиці холери є бактеріологічне дослідження. Від хворих беруть випорожнення, блювотні маси, кусочки забрудненої білизни, від трупів - відрізки тонкого кишечника й жовчний міхур. Досліджують також харчові продукти, воду, мул, риб, жаб та ін. Широко практикують ректальний забір. Стерильні ватний тампон або алюмінієву петлю вводять у пряму кишку на глибину 5-10 см, забирають вміст і вносять у флакон (пробірку) з 1 % лужною ПВ. Матеріал направляють до лабораторії або в нативному вигляді - в 5 мл 1 % ПВ рН 7,8 (транспортне середов.), або в 10-50 мл 1 % ПВ рН 7,8 чи рН 9,3 (1-е середов. збагачення). Мікробіологічні дослідження проводять цілодобово. Відповідно до інструкції МОЗ України від 30.05.1997 р. вони включають декілька етапів. 1-й етап - матеріал засівають у 10-50 мл 1 % ПВ; застосовують також експрес-методи: імунофлуоресцентний і РНГА. 2-й етап - висів з 1-го середов. збагачення на ЛМПА (лужний МПА) або селективні середов. і в 5 мл 2-го середов. збагачення. Пересіви в рідкі й на щільні середов. проводять з поверхні ПВ великою бактеріологічною петлею діаметром 5 мм. 3-й етап - висів з 2-го середов. збагачення на ЛМПА (або селективні середов.) ч/з 5-6 год вирощування. 4-й етап - проводять відбір підозрілих колоній зі щільних середовищ ч/з 16-24 год інкубації. При відборі колоній використовують пробу на оксидазу або індикаторні папірці (СІП-1 - набір для ідентифікації вібріонів). Окисдазопозитивні колонії перевіряють у РА на склі (“слайд-аглютинація”) з холерною сироваткою О1, RO в розведенні 1:100. При позитивній реакції ставлять слайд-аглютинацію з сироватками Інаба й Огава (1:50), готують мазки для забарвлення за Грамом і оброблення люмінесцентними сироватками. 5-й етап - ідентифікація. Відбирають культури із середов. Ресселя й перевіряють їх в слайд-аглютинації з холерними сироватками О1, RO, Інаба й Огава. При негативних результатах із цими сироватками ставлять слайд-аглютинацію із холерною сироваткою О139. На основі позитивної РА видають попередню або остаточну відповідь про виділення холерного вібріона О1 серогрупи відповідного серовару. 6-й етап - враховують результати ідентифікації й видають остаточну відповідь про виділення культури холерного вібріона відповідної серогрупи: О1, RO (Інаба, Огава, Гікошима) або О139 із зазначенням гемолітичної активності, чутливості до АБ. Для культур холерних вібріонів О1 серогрупи вказують належність до біовару (V. cholerae, V. eltor). Профіл. і лік.. Основним у профіл. холери є раннє виявлення хворих і вібріоносіїв, їх госпіталізація, виявлення й обсервація всіх контактованих осіб. Необхідно провести профілактичну й заключну дезинфекцію в осередку захв.. Важливе значення мають карантинні заходи, включаючи охорону державних кордонів від заносу інф. Локалізацію й ліквідацію вогнища холери проводять надзвичайні протиепідемічні комісії області, міста, району. Лікують хворих еритроміцином, тетрацикліном, метацикліном, доксацикліном або левоміцетином протягом не < 5 днів. Для ліквідації зневоднення й ацидозу негайно вводять в/в ізотонічні полііонні р-ни Філіпса, квартасіль, трисіль, ацесіль, лактосіль. Добре зарекомендували себе глюкосолан, регідрон, р-н Мерсона, гастроліт.
51.Кампілобактерії До роду Саmpylobacter (campylo - зігнутий) належить декілька видів бактерій, які паразитують в організмі людей і тварин. Патогенними представниками для людини є С. pyloridis, С. jejuni, C. cоli, С. fetus. Вперше ці МіО виділені від людей Р. Вінцентом у 1974 р. . Камп - тонкі, спірально зігнуті МіО, завдовжки 0,5-8 мкм і завширшки 0,2-0,5 мкм. Вони мають усього один-два завитки. Спор і капсул не утворюють, активно рухливі завдяки наявності одного чи двох джгутиків, розташованих на одному або обох полюсах клітини. Легко забарвлюються всіма аніліновими барвниками, Гр(-). За типом дихання - мікроаерофільні анаероби, вимагають в атмосфері над середов.м 5 % О2, 10 % СО2 і 85 % азоту. Культивують їх на спеціальних напіврідких і щільних середов. при оптимальній t 37 °С. Їх можна культивувати і в курячому ембріоні. При виділенні кампбакт з випорожнень людей і тварин до щільних середовищ додають поліміксин В, ванкоміцин, триметоприм для пригнічення росту сторонньої мікрофлори. Вуглеводів не розкладають. Енергетично живуть за рахунок розщеплення амінокислот. Виділяють оксидазу й каталазу. Екзотоксину вони не продукують, містять ендотоксин. Екологія. Кампбактї постійно знаходили в ротовій порожнині, кишках і статевих органах людей, тварин і птахів. Їх виділяли з вагінального вмісту корів, овець і свиней, з плаценти цих тварин, кишечника, а також із тканин абортованих плодів. Із лабораторних тварин до кампбакт чутливі гвінейські свинки. Джерелом інф для людини є хворі тварини й люди. В організм людини вони проникають ч/з рот. Захв. людини. Екзогенні та ендогенні інф наз. кампілобактеріозами. Інкубаційний період триває в середньому 5 днів. Вважають, що кампілобактерії, особливо C. рyloridis, відіграють значну роль у виникненні гастриту, виразкової хв. шлунка і 12-ПК. Інші види частіше викликають гастроентерити, які супроводжуються проносом, блюванням, болями в животі, незначним підвищ. t. Імунітет. Імунітет проти кампбакт зумовлений як гуморальними, так і клітинними механізмами. З антитіл найбільше значення мають sIgA, концентрація яких у крові збільш. в сім і > разів. Важливу роль у захисті організму від кампбакт відіграють макрофаги та фактори місцевого імунітету в тонкому кишечнику. Лабор. діагностика. Мікробіологічні дослідження мають вирішальне значення для діагностики. Матеріалами для дослідження є кров, випорожнення, пунктат абсцесів, секрет піхви, навколоплідні води, плацента. Посіви роблять у рідкі (тіогліколятний бульйон) і щільні середов. (кров’яний агар, шоколадний агар). Ідентифікацію виділених чистих культур проводять за морфологічними, культуральними, біохімічними та антигенними властивостями. Можна також заражати гвінейські свинки, курячі ембріони. Рідше проводять серологічну діагностику - ставлять реакції аглютинації, зв’язування комплементу. Профіл. і лік.. Попереджувальні заходи зводяться до захисту води і харчових продуктів від контамінації їх кампілобактеріями від хворих домашніх тварин, додержання особистої гігієни під час догляду за ними. Лікують еритроміцином, ампіциліном, тетрацикліном, гентаміцином та іншими АБ.
52. Збудники зоонозних інфекцій – чума, туляремія, бруцельоз. Чуми (Yersinia pestis) Чума - гостра, особливо небезпечна, карантинна інф. хв. з ураженням шкіри, лімфатичних вузлів, легень, септицемією й інтоксикацією. Збудник чуми належить до роду Yersinia. До цього роду входять ще два види: Y. enterocolitica i Y. pseudotuberculosis, які викликають ураження кишкового тракту. Чумні мікроби мають форму дрібних грамнегативних овоїдних паличок завдовжки 1-2 мкм і завширшки 0,3-0,7 мкм. Вони нерухомі, спор-, мають ніжну капсулу, яка виявляється в мазках із патологічного Для них характерне біполярне забарвлення, коли кінці паличок фарбуються інтенсивніше, ніж середина, яка залишається блідою Y. pestis - факультативний анаероб, невибагливий до живильних середовищ, але краще росте при додаванні до них гемолізованої крові. Оптимальна t для культивування - 28 °С, хоча може розмножуватися в широкому температурному діапазоні - від 2 до 42 °С. На рідкому середов. паличка чуми утворює поверхневу плівку, від якої вниз опускаються ниткоподібні утвори, схожі на печерні сталактити, на дні пробірок виникає осад. Палички чуми розкладають до кислоти глюкозу, мальтозу, маніт, арабінозу, але не розкладають адоніт і рамному. Желатин не розріджують, молоко не згортають. Виділяють фібриназу, гіалуронідазу, коагулазу. Чумний мікроб продукує термолабільний екзотоксин, він містить і ендотоксин. Антигенна структура. Збудник чуми має принаймні 10 антигенів. Найбільш вивчені з них D, F1, T, W, V-антигени. Екологія. Основними хазяїнами паличок чуми в природі є чорний і сірий пацюки, ховрахи, хом’яки, тарбагани, піщанки, тушканчики, зайці й інші гризуни (до 300 видів). Зараж. людини може відбуватися різними шляхами: трансмісивним - ч/з укуси бліх; контактним - при знятті шкурок з інфікованих промислових гризунів або розробці м’яса заражених верблюдів; аліментарним - при вживанні в їжу продуктів, контамінованих чумними бактеріями; повітряно-краплинним - від хворих на легеневу чуму людей. Чума в людини. Сприйнятливість людини до чуми дуже висока. Інкубаційний період триває від 3 до 6 днів. Залежно від вхідних воріт і клінічного перебігу розрізняють шкірну, бубонну, легеневу й септичну форми. Захв. починається раптово трясучим ознобом, сильним головним болем, запамороченням. При шкірній формі на місці проникнення збудника виникає пустула, яка згодом перетворюється у виразку. Із током лімфи бактерії проникають у найближчі лімфатичні вузли, викликають їх запалення й збільш. (бубон). При проникненні збудника у кров виникає септична форма. Такі хворі виділяють ієрсіній чуми з сечею, калом і мокротинням, що робить їх небезпечними для оточуючих здорових Лабор. діагностика. використовують мікроскопічний, бактеріологічний, біологічний, серологічний, прискорені методи. Матеріалами для дослідження можуть бути виділення з виразки, пунктат бубону, мокротиння, кров, сеча, кал, трупи гризунів, блохи. Мазки для мікроскопії фіксують у суміші Никифорова, забарвлюють метиленовою синькою, за Грамом і Романовським-Гімзою. Перший і третій методи дають більш чітку біполярність паличок. Більш доказовим є виділення чистої культури та її ідентифікація. Для цього досліджуваний матеріал висівають на МПА з додаванням крові і сульфіту Na, стимуляторів росту й антифагової сироватки. Виділені культури ідентифікують за морфологічними, культуральними й біохімічними властивостями та лізисом чумним фагом. При використанні біологічного методу досліджуваний матеріал вводять у черевну порожнину гвінейським свинкам. За наявністю збудника чуми свинка гине ч/з 5-7 днів. Із серологічних методів для ретроспективної діагностики використовують реакцію непрямої гемаглютинації, імуноферментний аналіз. Важливе значення мають прискорені методи діагностики: реакція імунофлуоресценсії, швидкий ріст збудника на збагаченому елективному середов., фагодіагностика. Попередню відповідь видають ч/з 2-4, остаточну ч/з 18-20 годин Профіл. і лік.. Специфічна профіл. проводиться живою протичумною вакциною ЕV (EV - ініціали хворої дитини, від якої виділили штам ієрсиній для виготовлення вакцини). Тиждень лікують великими дозами стрептоміцину й окситетрацикліну. Потім проводять контрольне бактеріологічне дослідження. Хворого виписують лише при негативному результаті посівів.
Бруцельоз - інфекційно-алергічна хв., схильна до хронічного перебігу, з тривалою гарячкою, ураженням опорно-рухової, нервової, серцевосудинної та сечостатевої систем організму. Збудниками його є 6 видів бактерій із роду Brucella - B. melitensis, B. abortus, B. suis, B. neotomae, B. ovis, B. canis. У людини бруцельоз викликають перші три види, B. neotomae - в лісних щурів, B. ovis - у овець, B. canis - у собак. Бруцели - дрібні Гр(-) кокобактерії довжиною 0,6-1,5 мкм і шириною 0,5-0,7 мкм. Вони не мають джгутиків, спор-, в організмі можуть мати ніжну капсулу. У мазках розташовуються поодинці, парами або невеликими скупченнями. Усі види бруцел морфологічно подібні. Бруцели належать до облігатних аеробів. B. abortus у перших генераціях потребує в атмосфері над середов.м 5-10 % СО2. До живильних середовищ вибагливі, краще всього ростуть на печінковому бульйоні й агарі, сироваткових середов., сироватко-декстрозному агарі. При посіві матеріалу від хворого бруцели розмножуються дуже повільно. Перші ознаки росту з’являються ч/з 2-3 тижні. У наступних пересівах ріст виявляється ч/з 2-3 дні. На рідких середов. виникає каламуть і слизовий осад з перламутровим відтінком. Одним із ефективних методів розмноження бруцел є культивування їх у жирових (незапліднених) яйцях або у 12-денних курячих ембріонах. Бруцели не виділяють екзотоксину, містять ендотоксин, який має високу алергенну активність, що використовують для постановки алергічної проби. Антигенна структура. Бруцели містять поверхнево розташовані Vі-антиген і два видоспецифічні А- й М-антигени, кількісне співвідношення яких у різних видів неоднакове. У B. melitensis домінує М-, а в В. suis - А-антиген. Більш глибоко знаходиться О-антиген. Екологія. Різні види бруцел циркулюють серед певних видів тварин, викликаючи в них захв.. У природних умовах B. melitensis спричиняє бруцельоз у кіз і овець, B. abortus - у корів, B. suis - у свиней. Від хворих тварин заражаються й люди. Із лабораторних тварин до бруцел чутливі гвінейські свинки, миші й кролики. Захв. людини. Інкубаційний період триває від 7 до 30 днів і >. Хв. має виражений професійний характер: частіше виникає у ветеринарів, зоотехніків, працівників тваринних ферм і м’ясокомбінатів. Джерелом інф для людей є хвора дрібна та велика рогата худоба, свині, рідше олені. Найбільш патогенною для людини є B. melitensis. Лабор. діагностика. Для виділення збудника у хворих забирають кров, сечу, ліквор, кістковий мозок, синовіальну рідину та сіють на печінковий або гліцериновий бульйон з антифаговою сироваткою. Один посів інкубують при звичайних умовах, другий - в атмосфері 10 % діоксиду вуглецю. Вирощування триває до місяця й >. У зв’язку з цим, бактеріологічний метод застосовують нечасто. Кращий і швидший результат отримують при введені матеріалу в жовток свіжого яйця або курячого ембріону. Біологічну пробу роблять на гвінейських свинках або білих мишах у тих же лабораторіях. Значно частіше використовують серологічний та алергічний методи діагностики. Найпоширенішою є розгорнута реакція Райта і мікроаглютинації Хаддльсона. Вони стають позитивними з 10-12 дня початку хв.. Діагностичний титр реакції Райта 1:200 і вище. Ще чутливішою є РІФ і РНГА. Важливе практичне значення має високоспецифічна алергічна проба Бюрне - внутрішньошкірне введення бруцеліну. Профіл. Для лік. в гарячковому періоді використовують АБ тетрациклінового ряду або аміноглікозиди, рідше рифампіцин, бісептол. Основним методом лік. хворих на хрон. бруцельоз є вакцинотерапія вбитою бруцельозною вакциною.
Туляремія(Francisella tularensis) - гостра гарячкова природно-вогнищева зоонозна хв. з ураженням шкіри слизових оболонок, лімфатичних вузлів, легень, органів черевної порожнини. Т. бактерії - дуже дрібні кокоподібні й паличкоподібні клітини розміром 0,2-0,5 мкм. Спор не утворюють, джгутиків не мають, в організмі тварин синтезують ніжну капсулу, Гр(-), мають значний поліморфізм. Збудник туляремії - аероб, на простих середов. не росте, культивується на середов. із додаванням цистеїну, глюкози, крові кролика. Краще розвивається на рідких середов. із жовтком. Останнім часом для його вирощування використовують курячі ембріони. На щільних середов. утворює невеликі білуватого кольору круглі гладенькі колонії. Біохімічно мало активний, на білкових середов. здатний ферментувати глюкозу, мальтозу, маннозу, виділяє сірководень. Антигени. Туляремійні бактерії мають локалізовані у клітинній стінці Vi- і О-антигени, які викликають утворення антитіл (аглютинінів, преципітинів). Антигени збудника туляремії споріднені з окремими фракціями антигенів бруцел та єрсиній. Екзотоксину палички туляремії не виділяють, але при їх руйнуванні виділяється ендотоксин, який має алергенні властивості. Захв. людини. Інкубаційний період триває в середньому 3-7 днів. Із місця вхідних воріт збудник із током лімфи заноситься в регіонарні лімфатичні вузли, потім проникає в кров, виникає бактеріємія з інтоксикацією ендотоксином. Збільш. лімфовузли, печінка, селезінка. Розрізняють різні клінічні форми хв. залежно від переважної локалізації патологічного процесу: бубонна, виразково-бубонна, ангінозно-бубонна, легенева, генералізована, абдомінальна. Хв. має гострий початок, t підвищ. до 39-40 °С й триває 2-4 тижні. На шкірі в симетричних ділянках з’являється поліморфний висип. Тривалість хв. - 15-60 днів. Прогноз сприятливий, смертельні випадки трапляються не часто. Імунітет стійкий, тривалий. Він зумовлений клітинними й гуморальними факторами. Лабор. діагностика базується на використанні бактеріологічного, біологічного, серологічного й алергічного методів. Матеріалом для дослідження служать кров, пунктат бубонів, мокротиння, вміст виразки, слиз із ротоглотки, виділення кон’юктиви. Виділення культур від хворого і біопроби проводять тільки в лабораторіях з діагностики особливо небезпечних інфекцій. Від хворого виділити культуру в перших генераціях практично не вдається. Тому спочатку досліджуваним матеріалом заражають гвінейських свинок і після їх захв. виділяють чисті культури. Серологічні реакції та алергічні проби. На 10-12 день від початку хв. ставлять реакції аглютинації або зв’язування комплементу. Дуже чутливою й специфічною є РНГА. Раннім високоспецифічним методом діагностики є алергічна проба з тулярином (суспензія вбитих туляремійних бактерій). Вона стає позитивною з 3-5 дня хв. й тримається такою дуже довго. Профіл. і лік.. Найефективнішим методом є специфічна профіл. - вакцинація населення в осередках захворювань живою туляремійною вакциною Ельберта-Гайського. Щеплення проводять одноразово нашкірно. Поствакцинальний імунітет триває 5-6 років. Для лік. туляремії використовують стрептоміцин, тетрацикліни, хлорамфенікол. У випадках затяжних і рецидивних форм хв., крім АБ, вводять лікувальну вбиту туляремійну вакцину.
53. Патогенні анаеробні бактерії. Явище анаеробіозу відкрито Пастером при вивченні бродіння. Анаеробні бактерії й анаероби розщеплюють вуглеводи за допомогою ліколізу, енергетичний вихід якого - 2 молекули АТФ.Чим пояснюється існування анаеробів?
1) Вони були першими в еволюції.2) Наявність екологічних ніш.Токсинотичне положення - всі патогенні анаероби об'єднуються в групи:1) Гр+ спороутворюючі палички (dastridium) - викликають правець, ботулізм, газову гангрену;2) Гр- не спороутворюючі анаероби (bacteroides і fusobacterium) - викликать запальні процеси різної локалізації;3) Гр+ не спороутворюючі палички (propionbacterium і eubacterium) - умовно патогенні і можуть викликати гнійно-запальні процеси;4) Гр+не спороутворюючі коки (peptococcus і peptostreptococcus) - викликають запальні процеси у внутрішніх органах,5) Гр- не спороутворюючі коки (vritonella) - викликають запальні процеси разом з іншими мікроорганізмами.Особливості мікробіологічної діагностики1) Швидкість узяття матеріалу, тому що в присутності О2 швидко гинуть.2) Матеріал прогрівають при температурі 80°С 5 хвилин для того, щоб загинули анаеробні бактерії.3) Культивування анаеробів відбувається:a) у анаеростатах - герметичний циліндр, із якого насосом відкачують повітря;b) у ексикаторах - це скляний посуд із кришкою, що герметично закривається. Залишок О2 поглинається хімічною речовиною - порогалолом;
c) у редукційних середовищах: Врублевського (вата) Гиблера (кістковий мозок) Кіта Тароцци (печінка) d) за методом Форднера:Бактеріози Рід bacteriodis включає більш 40 видів захворювань (у людини частіше викликають bacteriodis fragilis та bacteriodis melaninogenius).Властивості бактеріодів — це поліморфні палички, можуть бути рухливі або ні, розташовуються поодинці або парами, суворі анаероби. На відміну від інших подібних мікроорганізмів можуть, зростати на середовищах із жовчю. Як" правило, їх культивують на середовищах із кров'ю. Зростають повільно, біля 5 днів.
Bacteriodis melaninogenidus — ферментують і вуглеводи, і білки. Антигенна структура варіабельна, тобто дуже сильно змінюється те чинників зовнішнього середовища.
Кластридії (патогенні) Сімейство — bacinaccae. Рід — clastridium (c).Види роду clastridiumTotanus (кдастридїі правця) Bolulinum (кластридії ботулізму) Perfrigcs
(кластридії газової гангрени)Загальні властивості патогенних кластридій:
1) за морфологією - всі вони Грам+ спороутворюючі палички;2) анаероби;
3) природне місце розташування - товстий кишечник людини і тварин, є представниками нормальної мікрофлори кишечнику;4) стійкі в зовнішньому середовищі за рахунок спор, добре живуть у ґрунті;5) викликають захворювання при влученні в рани у виді спор або ентерально у виді токсинів;6) виділяють екзотоксин, з якого можна одержати анатоксин;
7) лікування проводиться антитоксичною сироваткою.АГ властивості:1) по АГ токсинів c.perfringes розділяються на А, В, С, D, E, F.2) C.tetanus мають 0 і Н-АГ. По Н-АГ виділяють 10 сероваріантів.3) C.botulinum мають АГ токсинів, за яким виділяють сероваріанти — А, В, С1, С2, D, E, F, Q.Патогенез правця Джерело інфекції — тварини, що виділяють МіО в грунт, із грунтом МіО потрапляють у рани. У ранах зі спор проростають вегетативні форми, які виділяють екзотоксин. Екзотоксин правця складається з двох компонентів - тетаноспазміну та тетанолізину. Тетаноспазмін уражає рухові клітини нервової тканини, а тетанолізин викликає гемоліз еритроцитів. У людини розвивається спадний правець. На початку відбувається спазм жувальних м'язів, потім лицевої і потиличної мускулатури, потім наступають судороги - скорочення м'язів живота і нижніх кінцівок. Загибель людини відбувається від паралічу м'язів діафрагми.
Мікробіологічна діагностика1) Бактеріоскопічний метод - орієнтований - це мікроскопія матеріалу з рани Цей метод не дає повної впевненості.2) Основний метод - бактеріологічний - тобто виділення чистої культури. Матеріал - вміст рани. Засів матеріалу робиться на середовищі Вроблетекона (Врублевського), Вілсон-Блера (склад: розплавлений МПА, глюкоза, FeCl3 Na2SO3 стерильне. молоко. Після виділення чистої культури проводять її ідентифікацію за такими властивостями: морфологічні, культуральні, біохімічні, АГ-властивості, нейтралізація токсину антитоксином іn vivo на мишах.Специфічна профілактика - для профілактики використовуються вакцини: 1) АКДС, яка складається з убитих коклюшних мікробів та дифтерійного і правцевого анатоксинів; 2) АДС і 3) правцевий анатоксин. Планову імунізацію в 3 місяці з 2-х кратною ревакцинацією через 1,5-2 місяця Для екстреної профілактики використовують правцевий анатоксин протиправцевий імуноглобулін.
Лікування: використовується протиправцева сироватка у великих дозах (30-50 тисяч антитоксичних одиниць) і антибіотикиБотулізмДжерело інфекції - вжиток продуктів, що містять токсин збудника.Ботулістичний токсин є нейротоксином із верхніх відділів шлунково-кишкового тракту. Він всмоктується в кров і потрапляє в нервову систему. блокує функціональну активність нейронів (в основному уражається довгастий мозок). Спочатку з'являється поразка органів зору, потім афанія, розлад подиху і наступає смерть.Мікробіологічна діагностика (правця)
Лікування - проводиться протиботулістичною сироваткою (вона ефективна тільки в ранній стадії хвороби).Анаеробна ранева інфекція - кластридії газової гангрени
Джерело інфекції - людина і тварини, з кишечника яких у грунт потрапляє збудник газової гангрени. У вигляді спор збудник потрапляє в рану- розвиваються вегетативні форми, що виділяють екзотоксин. Кластридії некротизують здорові тканини (особливо сильно - м'язові тканини, що містять багато глікогену).Мікробіологічна діагностика (правця).
Специфічна профілактика - використовується поліанатоксин, що складається з анатоксинів усіх представників газової гангрени. Для екстреної профілактики вводять протигангренозну сироватку, що складається з 10000 антитоксичних одиниць c.perfringes, 10000 АЕ c.novyi та 10000 АЕ с serticum Таким чином, усього 30000 АЕ.
Лікування - проводять антитоксичною сироваткою по 50000 АЕ тих самих видів кластридій, тобто всього 150000 АЕ й антибіотики. Хірурги роблять глибокі лампасні розрізи для оксигенації тканини.
df54. Збудник дифтерії.(C. diphtheriae) Коринебактерії дифтерії мають досить характерну морфологію. Це прямі або трохи зігнуті тонкі Гр(+) нерухомі безспорові палички довжиною 1-8 мкм, шириною 0,3-0,8 мкм із невеликими булавоподібними стовщеннями на кінцях. На полюсах бактерійних клітин розташовані метахроматичні зерна волютину або зерна Бабеша-Ернста. За хімічною природою вони належать до поліметафосфатів і є запасом поживних речовин. Найкраще ці зерна виявляють при забарвленні за методом Нейссера: цитоплазма забарвлюється в світло-коричневий, а зерна волютину - в темно-синій колір. Скупчення нуклеїнових кислот у цитоплазмі може надавати їм характерної смугастості (зеброподібної зернистості). У збудника дифтерії виявлено фімбрії, які зумовлюють адгезивність. Бактерії в мазках нагадують купку розкиданих сірників. Взаємне розташування паличок також своєрідне: під гострим або прямим кутом, у вигляді латинських літер V, L, Y. У носоглотці знаходять псевдодифтерійні палички, коротші й товстіші, ніж дифтерійні, розташовані паралельно, у вигляді частоколу. Зерна волютину в них бувають рідко. Зустрічаються зернисті й незернисті, тонкі й товсті, гіллясті й нерозгалужені, паличкоподібні й кокоподібні форми. Така безмежна мінливість виникла під впливом АБ, її обов’язково потрібно враховувати при лабораторній діагностиці дифтерії. Інший патогенний представник C. ulcerans є природним патогеном великої рогатої худоби і викликає мастит у корів, однак може спричинити захв. і в людей, особливо в сільській місцевості. Збудник дифтерії добре росте в аеробних умовах на сироваткових середов. Ру (згорнута кінська сироватка), Леффлера (сироватка з 1/3 цукрового бульйону) та на мартенівському бульйоні. Широко використовуються сироватковий і кров’яний телуритовий агар, середов. Клауберга та ін. На мартенівському бульйоні утворюється ніжна плівка, яка поступово товстішає, стає крихкою і опускається на дно. На згорнутій сироватці, навіть при густих посівах, колонії ізольовані, ніколи не зливаються, бугристі, нагадують шагренєву шкіру. Вони круглі, сухуваті, кремувато-жовтого кольору, матові, з трохи піднятим центром. За характером росту на телуритових середов. і деякими іншими ознаками збудник дифтерії поділяють на три біовари: gravis, mitis, intermedius. Біовар gravis утворює великі сірі колонії з радіальною зчерченістю і фестончатим краєм (“маргаритки”), високотоксичний, не викликає гемолізу, розкладає крохмаль і глікоген. Колонії біовару mitis малі, опуклі, чорні, гладенькі, токсичність їх <, бактерії викликають гемоліз, але не розкладають крохмаль і глікоген. Біовар intermedius за своїми властивостями займає проміжне становище. Раніше біовар gravis виділяли при тяжких формах дифтерії, а mitis - при легких. Тепер така закономірність втрачена. Дифтерійні бактерії розкладають глюкозу, мальтозу, галактозу, не ферментують сахарозу, виділяють цистиназу і не утворюють уреазу. Токсиноутворення. Коринебактерії дифтерії утворюють сильний екзотоксин, який є основним фактором їх вірулентності. Крім токсину вони продукують гіалуронідазу і нейрамінідазу. Дифтерійний токсин - білок із молекулярною вагою 62000 дальтон. Він вибірково уражає м’язи серця, наднирникові залози, периферичну нервову систему. Синтез токсинів контролюють спеціальні tox+ гени. До складу екзотоксину входять гістотоксин, гемотоксин, некротоксин. Його силу вимірюють у мінімальних смертельних дозах. За 1 DLM приймають ту найменшу дозу токсину, яка при введенні в черевну порожнину гвінейським свинкам вагою 250 г викликає їх загибель на четверту добу. Дифтерійний токсин нестійкий, він швидко інактивується при кімнатній t, від дії світла, О2, повітря, різних хімічних речовин. При дії 0,3-0,4 % формаліну при t 38-40 °C протягом місяця він перетворюється в неотруйну сполуку - анатоксин. Антигенна структура. У дифтерійних бактерій виявлені як термостабільні, так і термолабільні антигени, за якими вони поділяються на 11 сероварів, але всі вони продукують однаковий екзотоксин, який нейтралізує будь-яка антитоксична протидифтерійна сироватка. Екологія. Основний хазяїн коринебактерій дифтерії - хвора людина і бактеріоносій. Збудник локалізується переважно в рото- і носоглотці. Захв. передається, в основному, повітряно-краплинним шляхом, але може бути зараж. і ч/з посуд, іграшки, книги й інші предмети вжитку, а також харчові продукти, контаміновані збудниками. Захв. людини. Дифтерія - гостра інф. хв., яка характеризується фібринозним запаленням слизових оболонок зіва, носа, гортані, токсичним ураженням серцево-судинної, нервової систем і наднирникових залоз. Частіше виникає в дітей від 2 до 8 років. Інкубаційний період триває від 2 до 10 днів. На місці вхідних воріт інф виникає запалення з утворенням сірувато-жовтої фібринозної плівки (diphthera - плівка), яка міцно спаяна з підлеглою тканиною. Якщо її зняти - тканина кровоточить. Інколи процес із глотки переходить на гортань, трахею, виникає набряк, розвивається асфіксія. Захв. супроводжується загальною інтоксикацією організму. В кров можуть проникнути і самі бактерії (бактеріємія). Смерть може настати від ядухи або паралічу серця. Імунітет. Після хв. виникає антитоксичний імунітет, хоча можливі повторні випадки захв.. Лабор. діагностика. Матеріал з мигдаликів і носа беруть окремими стерильними сухими ватними тампонами натщесерце або не раніше, ніж ч/з дві години після прийому їжі. У зв’язку з мінливістю морфології збудника дифтерії, бактеріоскопічне дослідження в сучасних умовах малокорисне. Основне значення має виділення чистої культури і визначення її токсигенності. Результати дослідження видають ч/з 48-96 год. Мікробіологічне дослідження тільки підтверджує клінічний діагноз. Розпізнавання дифтерійного бактеріоносійства можливе лише за допомогою лабораторних методів. Профіл. і лік.. Основне значення має специфічна профіл. - активна імунізація людей дифтерійним анатоксином, який входить до складу багатьох вакцин: АКДП - адсорбована коклюшно-дифтерійно-правцева, АДП-М - адсорбований дифтерійно-правцевий анатоксин із зменш. вмістом антигенів, АД-М - адсорбований дифтерійний анатоксин із зменш. вмістом дифтерійного антигена. Основний метод лік. - введення специфічної антитоксичної протидифтерійної сироватки. Її вводять методом дробної десенсибілізації. При легких формах дифтерії вводять 10000-20000 МО сироватки, при середній тяжкості - 40000-50000 МО, при тяжкій, гіпертоксичній формах - від 60000 до 120000 МО. При поєднанні дифтерії із стафіло- та стрептококовою інфекцією призначають АБ (пеніцилін, еритроміцин, тетрациклін) і сульфаніламідні препарати.
55. Мікобактерії. Збудник туберкульозу (Mycobacterium tuberculosis) Туберкульозну паличку відкрив Р. Кох у 1882 р. Він же розробив основні питання патогенезу й імунітету захв., одержав туберкулін. Туберкульоз - хрон. інф. хв. легенів, лімфатичних вузлів, кісток, суглобів, сечостатевої системи, органів черевної порожнини. Мікобактерії туберкульозу - тоненькі, прямі або трохи зігнуті палички довжиною 1-4 мкм і шириною 0,2-0,6 мкм, гомогенні або зернисті, Гр(+), нерухомі, не утворюють спор і капсул, можуть мати гіллясті, ниткоподібні й кокоподібні форми. У цитоплазмі міститься велика кількість високомолекулярних ліпідів, що зумовлює їх високу стійкість до кислот, лугів і спиртів, погано сприймають анілінові барвники, найкращий спосіб забарвлення за Цілем-Нільсеном: на голубому фоні туберкульозні палички виглядають рубіново-червоними, вирощують в аеробних умовах на складних живильних середов. із додаванням яєць, гліцерину, картоплі, віт., глюкози, амінокислот, твіну-80. Найчастіше використовують гліцериновий бульйон, середов. Левенштейна-Йєнсена, Петраньяні, Сотона, Фінна. Мікобактерії розмножуються дуже повільно, ріст їх досить-таки характерний. На гліцериновому бульйоні ч/з 10-15 днів з’являється плівка, яка поступово товстішає, зморщується, кришиться і опускається на дно, а бульйон залишається прозорим. На щільних середовщах ч/з 10-12 днів виникає сухий, лускоподібний наліт, який поступово переходить у нерівномірні, бородавчасті утворення. Це типові R-форми колоній, які властиві більш вірулентним штамам мікобактерій. Використовують і прискоренний метод культивування за Прайсом на предметних скельцях у кров’яних середов.. Мікроколонії з’являються ч/з 2-3 дні, мають вигляд кіс або джгутів із-за наявності корд-фактора - спеціальної клейкої речовини, яка властива патогенним видам Туберкульозні бактерії виділяють ряд протеолітичних і цукролітичних ферментів, каталазу, уреазу, нікотинамідазу й ніациназу, за якими проводять диференціацію окремих видів. Не утворюють екзотоксину, але містять ендотоксини, які вивільняються при розпаді клітин. Ще Р. Кох у 1890 р. отримав спеціальний препарат - туберкулін, який при внутрішньошкірному введенні в інфікований організм викликав алергічну реакцію (проба Манту). Тепер для постановки алергічних проб використовують очищені стандартні препарати туберкуліну (PPD, PPD-L, РТ). Антигени і класиф.. Антигени туберкульозних бактерій складаються з білкових фракцій, ліпідів, фосфатидів і полісахаридів. Туберкуліновий протеїн має виражені алергенні властивості. Найчастіше туберкульоз у людини викликає М. tuberculosis (понад 90 % випадків), значно рідше - М. вovis (3-5 %). Ці 2 види є основними збудниками захв.. У жителів Африки туберкульозні ураження викликає M. africanum. Подібні до туберкульозу хв. (мікобактеріози) спричиняють, так звані, атипові мікобактерії: M. kansasii - збудник хронічних уражень легень із млявим перебігом; M. ulcerans - викликає виразкові процеси шкіри в жителів Австралії й інших країн; M. xenoрi - спричиняє ураження сечостатевої системи, шкіри, хронічні процеси в легенях тощо. Туберкульоз у людини. Зараж. людей туберкульозом найчастіше відбувається повітряно-краплинним і повітряно-пиловим способом. Можливе також інфікування ч/з молоко і молочні продукти, ч/з шкіру і слизові оболонки. У місці проникнення збудника виникає запалення, яке супроводжується утворенням специфічної гранулеми або туберкульозного бугорка (tuberculum). Звідси походить назва захв. - туберкульоз або бугорчатка. У центрі бугорка знаходяться гігантські клітини Пирогова-Ланганса, всередині яких можуть розміщуватись туберкульозні палички. Гігантські клітини оточені епітеліоїдними та лімфоїдними елементами, які й складають основну масу гранулеми. При доброякісному перебігу хв. бугорок оточується сполучною тканиною, проростає колагеновими волокнами, просочується солями кальцію, після чого подальше поширення збудника припиняється. У первинній гранульомі туберкульозні бактерії можуть зберігатись роками, інколи все життя. Такі люди є носіями прихованої інф. З одного боку вони мають відносний імунітет, а з другого - замасковану форму туберкульозу, яка при несприятливих умовах може активізуватися. Тоді бугорок розпадається, а мікобактерії поширюються в інші ділянки. При розпаді декількох гранульом у легеневій тканині може утворитись порожнина (каверна). Якщо вона сполучається з бронхом, збудник разом із мокротинням виділяється назовні - виникає відкрита форма туберкульозу. Якщо збудник з мокротинням не виділяється - говорять про закриту форму. При пониженій опірності організму (тяжкі умови праці й побуту, фізичні й психічні травми тощо) первинний туберкульозний процес може генералізуватися. Розсіювання мікобактерій призводить до утворення в різних органах туберкульозних вогнищ, схильних до розпаду. Інтоксикація організму зумовлює тяжкий перебіг хв.. Генералізація може супроводжуватись ураженням сечостатевих органів, кісток, суглобів, оболонок мозку, очей. Імунітет. У багатьох людей є природна резистентність до туберкульозу. З усіх інфікованих хворіє не > 10 %. Однак у окремих осіб є схильність до захв.. Основну роль в імунітеті до туберкульозу відіграють клітинні фактори. Мікробіологічна діагностика туберкульозу проводиться з використанням бактеріоскопічного, бактеріологічного, біологічного й алергічного методів. Серологічні дослідження проводять нечасто. Матеріалом для дослідження може бути мокротиння, слиз із гортані, гній, сеча, спинномозкова рідина, плевральний ексудат, пунктат лімфатичних вузлів, випорожнення. Інколи досліджують харчові продукти (молоко, сир тощо). Бактеріоскопія мазків, забарвлених за Цілем-Нільсеном, дає змогу швидко виявити мікобактерії. Люмінесцентна мікроскопія з аураміном. Мікобактерії туберкульозу світяться яскравим золотисто-зеленим світлом на темному полі. При бактеріоскопічному дослідженні для підвищ. частоти позитивних результатів використовують методи збагачення - гомогенізації та флотації. Перший полягає в тому, що мокротиння спочатку гомогенізують, енергійно перемішуючи його з р-ном їдкого Na, центрифугують і з осаду готують мазки. При другому - мокротиння гомогенізують в р-ні їдкого Na, потім додають 1-2 мл ксилолу (бензину, бензолу), струшують 10 хв і виготовляють мазки з верхнього шару, куди спливли мікобактерії. Методи збагачення підвищують відсоток виявлення туберкульозних бактерій. Бактеріологічний метод є основним у лабораторній діагностиці туберкульозу. Досліджуваний матеріал заливають подвійним об’ємом 6 % сірчаної кислоти, струшують 10 хв. Суміш центрифугують, осад нейтралізують 2 краплями їдкого Na, відмивають ізотонічним р-ном хлориду Na, висівають на середов. Левенштейна-Йєнсена (Фінна, Сотона тощо). Виділені культури ідентифікують, визначають їх чутливість до антимікробних препаратів. Використовують також прискорені методи бактеріологічної діагностики Прайса і Школьникової. За методом Прайса досліджуваний матеріал наносять на стерильні предметні скельця, висушують і занурюють у 6 % р-н сірчаної кислоти, в якому гинуть всі мікроби, крім мікобактерй. Після промивання мазків у 0,85 % р-ні хлориду Na їх вміщують у флакони з цитратною кров’ю. Ч/з 2-3 дні скельця виймають, фіксують і забарвлюють за Цілем-Нільсеном. Мікроколонії в мазку мають вигляд зігнутих джгутів (“кіс”), які утворюються під впливом корд-фактора. За методом Школьникової матеріал після відповідної обробки кислотою сіють у пробірки з цитратною кров’ю. Ч/з 6-8 днів середов. центрифугують і з осаду виготовляють мазки, забарвлюють і мікроскопують. Біологічний метод використовують у тих випадках, коли збудник туберкульозу важко або неможливо виділити на живильних середов.. Найчастіше його вживають при діагностиці туберкульозу нирок. Досліджуваний матеріал після відповідної обробки кислотою вводять гвінейським свинкам чи кроликам. Починаючи з 5-10 дня, досліджують пунктати лімфатичних вузлів бактеріоскопічним методом. Заражених тварин спостерігають 1-2 місяці. При їх розтині у внутрішніх органах виявляють численні туберкульозні гранулеми. Алергічну пробу Манту ставлять для виявлення інфікованих туберкульозними бактеріями людей, а також для оцінки перебігу захв. й відбору осіб для ревакцинації. На внутрішню поверхню передпліччя внутрішньошкірно вводять туберкулін (5 туберкулінових одиниць в об’ємі 0,1 мл). Результат проби Манту оцінюють ч/з 72 год. Позитивною її вважають при розмірі інфільтрату не < 5 мм. Профіл. і лік.. Для специфічної профіл. використовують живу вакцину ВСG (Bacille Calmette et Guerin). Її отримали французькі вчені А. Кальмет і М. Герен шляхом тривалих пасажів M. bovis (230 пересівів протягом 13 р.) на гліцериновому картопляному середов. з додаванням жовчі. За вказаний час під впливом жовчі знизилась вірулентність культури і її стали використовувати як вакцинний штам. Вакцину вводять внутрішньошкірно всім новонародженим на 5-7 день життя. Ревакцинацію проводять з інтервалом у 5-7 років до 30-річного віку. Лікують туберкульоз АБ і хіміотерапевтичними препаратами, до яких чутливі збудники захв.. Найбільш ефективними препаратами є ізоніазид, рифампіцин. До препаратів середньої ефективності відносять стрептоміцин, канаміцин, етіонамід, циклосерін. Найменш ефективними є ПАСК і тіоцетазон. Важливе значення мають раціональне харчування, сан.-кур. лік., десенсибілізація організму туберкуліном .
56. Патогенні звивисті форми МіО. Збудник лептоспірозу (Leptospira interrogans) Лептоспіроз - гостра природно-вогнищева зоонозна інф, яку викликає L. interrogans. Лептоспіри - довгі, тонкі, спіралеподібні мікроорганізми довжиною 10-20 мкм, шириною 0,1-0,25 мкм, з 12-18 дрібними завитками. Кінці їх загнуті у вигляді крючків і стовщені. На фіксованих препаратах виявляють вторинні завитки, які надають їм вигляд, що нагадує латинські літери S або С. Окремі штами не мають крючків. Погано забарвлюються аніліновими барвниками, Гр(-), за Романовським-Гімзою фарбуються у блідо-рожевий колір. Частіше їх вивчають у живому стані в темному полі. Надзвичайно рухливі, роблять обертальні й поступальні рухи. Збудник у - облігатний аероб, краще культивується при t 28-30 °С на рідких і напіврідких живильних середов., які містять 10 % кролячої сироватки. Лептоспіри ростуть повільно і не каламутять бульйон. Їх виявляють на 7-10 день за допомогою дослідження краплі середов. в темному полі. Антигенна структура. L. interrogans - єдиний вид лептоспір, патогенний для людини. За білковими і ліпоїдними антигенами розрізняють 19 серогруп і 180 сероварів, які визначають у реакції аглютинації з відповідними сироватками. У нашій країні виявили всього 20 сероварів. Екзотоксину лептоспіри не продукують, мають ендотоксин, який зумовлює інтоксикацію організму. Екологія. Лептоспіри широко поширені в природі. Поряд із патогенними, існує багато морфологічно подібних сапрофітних видів, які зустрічаються в землі, воді й інших об’єктах зовнішнього середов.. L. interrogans викликає захв. не тільки в людей, а й у багатьох видів гризунів, домашніх і диких тварин, птахів. Захв. людини. Зараж. відбувається ч/з пошкоджену шкіру і слизові оболонки. Інкубаційний період триває 7-14 днів. Хв. починається гостро, з ознобом, швидким підвищ. t тіла до 39-40 °C. У хворих розвивається загальна слабість, головний біль, інтенсивний біль у м’язах, особливо литкових. На місці вхідних воріт ніяких змін не виникає. Із током лімфи лептоспіри проникають у загальний кровоток і поширюються по всьому організму, уражаючи паренхіматозні органи, особливо печінку. В тяжких випадках розвиваються жовтяниця і жирове переродження цього органа. Можуть також уражатися нирки, тоді лептоспіри довго виділяються із сечею. Перебіг патологічного процесу часто має хвилеподібний характер. Імунітет. Після перенесеного захв. в організмі утворюється висока концентрація антитіл, які обумовлюють стійкий, часто довготривалий, імунітет. Але він має типоспецифічний характер, у зв’язку з чим можливі випадки повторних захворювань, викликаних іншими сероварами лептоспір. Лабор. діагностика. Від хворого беруть кров, ліквор, сечу. Проводять пряму бактеріоскопію краплі досліджуваного матеріалу в темному полі зору. Метод простий, зручний, дає змогу швидко і в ранні строки встановити діагноз. Але лептоспіри не завжди можна виявити при мікроскопії. Більш достовірним методом є бактеріологічне дослідження. У перші дні хв. 5-8 мл крові висівають по 1 мл у декілька пробірок із рідким середов.м, яке містить сироватку кроля, і вирощують при 28 °С 7-10 днів, виявляючи лептоспір у темному полі. Культуру із сечі можна отримати таким самим способом, починаючи з другого тижня хв.. Раннім методом лабор. діагностики лептоспірозу є біологічна проба. Кільком молодим гвінейським свинкам вводять внутрішньоочеревинно по 3-5 мл крові хворого. Ч/з 2-3 дні досліджують ексудат черевної порожнини в темному полі. Серологічна діагностика. Ставлять реакцію мікроаглютинації і лізису із сироваткою хворого і живими еталонними штамами лептоспір різних серогруп і ч/з дві години проводять облік реакції в темному полі. Спочатку спостерігають склеювання лептоспір у вигляді “павучків”, а потім настає їх лізис. Як правило, титри реакції на 15-30 день від початку хв. досягають 1:10000-1:30000 і вище. Наростання титру в динаміці навіть у невисоких розведеннях (1:20-1:100) є абсолютним доказом захв.. Профіл. і лік.. З метою попередження забруднення водойм у природних вогнищах лептоспірозу проводять суворий санітарно-епідеміологічний контроль. Людей, які працюють у вогнищах інф, імунізують вбитою лептоспірозною вакциною. Лік. проводять пеніциліном, тетрацикліном та іншими АБ. При необхідності використовують протилептоспірозний Ig, який містить антитіла проти найбільш поширених сероварів лептоспір.
Розрізняють епідемічний поворотний (вошивий) і ендемічний поворотний (кліщовий) тифи. Збудником першого з них є відкрита в 1868 р. О. Обермейєром Borrelia recurrentis. Кліщовий поворотний тиф спричиняється близько 20 різновидами борелій, розповсюджених у певних географічних регіонах, де вегетують відповідні види кліщів. У нашій країні захв. викликають переважно B. caucasica i B. lathyshewi. B. recurrentis - тонкі спіралеподібні МіО завдовжки 20-40 мкм і завширшки 0,3-0,6 мкм, мають від 3 до 8 великих нерівномірних завитків, кінці їх трохи загострені. За Грамом забарвлюються в червоний колір (рис. 90, вкл.), за Романовським-Гімзою - в синьо-фіолетовий. Спірохети поворотного тифу мають енергійну і різноманітну рухливість. Морфологічно борелії вошивого і кліщового поворотного тифу не відрізняються між собою. Борелії культивують в анаеробних умовах на рідких живильних середов., до яких додають сироватку і шматочки тканин або органів. Ріст виявляють ч/з 3-6 днів при виготовленні висячої краплі й мікроскопії в темному полі. Можливе успішне культивування борелій і в курячому ембріоні. Розмножуються вони шляхом поперечного поділу. Антигени. Поверхневі антигени борелій легко змінюються з кожним наступним гарячковим приступом, але серологічні їх варіанти в лабораторії не визначають. Екзотоксинів борелії не виділяють, містять ендотоксини, які зумовлюють ураження ЦНС, гарячку, явища інтоксикації організму. Екологія. На епідемічний поворотний тиф хворіють тільки люди - єдине джерело інф в природі. Г.М. Мінх та І.І. Мечников дослідами на собі довели, що збудник захв. циркулює в крові у хворих людей. Борелії передаються від хворої людини ч/з одежних вошей, які насмоктавшись крові, здатні потім заражати людей протягом усього життя, але своєму потомству збудників не передають. У навколишньому середов. борелії не зберігаються. Вони швидко гинуть при кімнатній t, при нагріванні до 45 °С - ч/з 30 хв, добре переносять заморожування. Дуже чутливі до дії АБ і всіх дезинфікуючих р-нів. Захв. людини. Інфікування людини відбувається при роздавленні заражених вошей під час чухання і втиранні їх гемолімфи разом із бореліями в ранки від укусів або розчіси шкіри. Далі збудник проникає у клітини лімфоїдно-макрофагальної системи, розмножується і потрапляє у кров, зумовлюючи бактеріємію і токсинемію. Це співпадає з появою гарячки й інших симптомів хв.. Завдяки фагоцитозу і дії антитіл значна маса борелій гине, що призводить до закінчення приступу гарячки. Деяка частина збудників, які збереглися у ЦНС, селезінці, продовжують розмножуватись, одночасно змінюючи свої антигенні властивості. Такі борелії спричиняють новий приступ лихоманки. На них знову виробляються антитіла. Після 4-5 приступів у крові нагромаджуються антитіла проти всіх антигенних варіантів борелій і настає видужання. Захв. характеризується високою t, нудотою, блюванням, збільшеннями печінки, селезінки, ураженням нервової і кровоносної систем. Тепер поворотний вошивий тиф на Україні не зустрічається. Імунітет. Постінф імунітет нестійкий і недовготривалий. Утворені антитіла зберігаються протягом короткого часу. Можливі випадки повторних захворювань. Лабор. діагностика. Основою мікробіологічної діагностики поворотного тифу є бактеріоскопічне і серологічне дослідження. Для цього під час температурного приступу виготовляють товсту краплю і мазок крові, забарвлюють за Романовським-Гімзою (або фуксином) і мікроскопують. Краплю крові можна досліджувати і в темному полі, спостерігаючи характерний рух спірохет. Для серологічної діагностики інколи ставлять реакцію лізису і РЗК. Із метою диференціації епідемічного й ендемічного поворотного тифу кров’ю хворого заражають гвінейську свинку. Борелії епідемічного поворотного тифу захв. тварин не викликають. Профіл. і лік.. Основну увагу приділяють ранньому виявленню й ізоляції хворих, проведенню в осередку дезинфекції і дезинсекції, боротьбі з педикульозом. Специфічна профіл. не проводиться, вакцин немає. Для лік. захв. використовують пеніцилін, левоміцетин, тетрациклін, новарсенол. Збудники ендемічного поворотного тифу - B. sogdiana, B. caucasica, B. lathyshewi тощо - подібні до збудника епідемічного тифу за морфологічними, тинкторіальними і культуральними властивостями, резистентністю до дії факторів зовнішнього середов., але різні за антигенною структурою. Резервуаром борелій у природі є різні види гризунів, а також паразитуючі на них кліщі, які зберігають збудник усе життя і можуть передавати потомству. Людина заражається ч/з укуси кліщів. Захв. подібне до вошивого тифу. Лабор. діагностика зводиться до мікроскопії товстої краплі й мазків крові, а також до постановки біологічної проби на гвінейських свинках. У тварин ч/з 5-7 днів виникає захв. і збудник легко виявляється у крові при мікроскопії. Профіл. кліщового поворотного тифу полягає в боротьбі з гризунами, кліщами, захисті людей від їх укусів. Лік. проводять АБ.
57. Збудник сифілісу (Treponema pallidum) Збудник сифілісу відкрили Ф. Шаудін і Е. Гофман у 1905 р. Трепонеми сифілісу - тонкі спіралеподібні бактерії довжиною 10-15 мкм і шириною 0,1-0,2 мкм. Мають 8-14 рівномірних завитків, тришарову зовнішню мембрану. У середині цитоплазми розшаровані нуклеоїд, мезосоми, рибосоми, фібрили і базальні тіла, видимі лише під електронним мікроскопом. Розмножуються шляхом поперечного поділу. Можуть утворювати шароподібні цистоподібні форми, покриті міцною муциноподібною оболонкою, і L-форми. Погано фарбуються аніліновими барвниками, тому називаються блідими трепонемами, Гр(-). При забарвленні за Романовським-Гімзою набувають блідо-рожевого кольору. Спор-, джгутиків-, але активно рухливі. Для трепонем властиві поступальні, обертові, згинальні й хвилеподібні рухи. Трепонеми сифілісу дуже вибагливі до живильних середовищ. Із великими труднощами їх вдається виростити в анаеробних умовах на середов. із мозковою тканиною або на хоріоналантоїсній оболонці курячого зародка. Але всі культури, вирощені штучно в лабораторії, втрачають патогенні властивості, тому одержали назву культуральних трепонем. Антигенна структура їх складна. Виявлені протеїнові, ліпідні й полісахаридні комплекси, але серологічних варіантів немає. Екзотоксину спірохети сифілісу не продукують, містять у цитоплазмі ендотоксин. Бліда трепонема для лабораторних тварин малопатогенна. Чутливі лише мавпи. І.І. Мечніков і Д.К. Заболотний відтворили на них захв., подібне за клінічною картиною до сифілісу людини. Краще всього розмножувати трепонем у паренхімі яєчка кролика, що дозволяє завжди мати їх при проведенні лабор. діагностики захв. Екологія. На сифіліс хворіють тільки люди. Отже, єдиним джерелом інф в природі є хвора людина. Вхідні ворота інф - слизові оболонки і шкіра в місцях незначних ушкоджень. Зараж. відбувається при прямому контакті хворої і здорової людини (найчастіше статевим шляхом), іноді ч/з посуд та інші побутові предмети. Описані випадки передачі ч/з плаценту (вроджений сифіліс). Бліда трепонема порівняно малостійка до дії факторів зовнішнього середов.. При нагріванні до 55-58 °С вона гине ч/з 15 хв. До низьких температур більш стійка. Заморожування витримує майже протягом року. При 10 °С зберігає свою життєздатність декілька днів. Дуже чутлива до дії кислот, солей важких металів (ртуті, вісмуту, миш’яку) і АБ. Широко вживані дезинфікуючі р-ни викликають загибель трепонем ч/з 3-4 хв. Захв. людини. Інкубаційний період при сифілісі триває в середньому 20-30 днів. На місці проникнення трепонем виникає первинна сифілома - невелика безболісна виразка з твердим дном (ulcus durum). Регіональні лімфатичні вузли збільш. і стають твердими. Цей первинний сифіліс триває близько 6 тижнів. Вторинний сифіліс характеризується висипом на шкірі, слизових оболонках, р-тком уражень внутрішніх органів, кісток і триває 2-3 роки. Якщо лік. не проводиться, може настати третинний сифіліс із утворенням у паренхіматозних органах щільних інфільтратів, папул, горбків, гум, які схильні до розпаду. Цей період триває 9-10 років, після чого може виникнути ураження головного, спинного мозку і серцево-судинної системи. Імунітет. Вроджений імунітет до сифілісу в людини відсутній. Майже всі випадки зараж. призводять до р-тку захв.. Після перенесеної хв. виникає інф., нестерильний шанкерний імунітет. Повторне зараж. може знову спричинити р-ток хв.. При сифілісі в сироватці крові виявляють IgG, IgM та IgE. Поряд із цим виникає алергічний стан, який можна виявити постановкою внутрішньошкірної проби з люетином (суспензія вбитих трепонем). Лабор. діагностика. Основними методами бактеріоскопічний і серологічний. При первинному і вторинному сифілісі матеріалом для мікроскопії служать виділення з виразок, папул, ерозій або пунктат лімфатичних вузлів. Поверхню виразки очищають від нальоту стерильним ватним тампоном, змоченим в ізотонічному р-ні хлориду Na, потім її подразнюють, легко поскрібуючи скальпелем або гострою ложечкою. Рідину відсмоктують пастерівською піпеткою і досліджують у темному полі зору, де чітко видно яскраво освітлені спірохети і характерний рух. Для забарвлення трепонем краплю рідини наносять на предметне скло, виготовляють мазок (як мазок крові), висушують, фіксують метиловим спиртом і декілька годин забарвлюють за Романовським-Гімзою. Бліда спірохета стає блідо-рожевою, а сапрофітні спірохети - голубими. Можна фарбувати трепонеми і за методом сріблення. Серологічна діагностика сифілісу грунтується на постановці реакції Вассермана й осадових реакцій Кана і Закса-Вітебського. Методика постановки реакції Вассермана не відрізняється від постановки реакції зв’язування комплементу. Необхідно пам’ятати, що вона може бути негативною протягом трьох тижнів первинного (серонегативного) періоду. Позитивна реакція Вассермана, крім сифілісу, зрідка буває і при інших гострих інф. хворобах (бруцельоз, кір, малярія), туберкульозі й лепрі, в пізній період вагітності й після пологів. Для серологічної діагностики сифілісу широко використовують реакцію імобілізації трепонем і непряму реакцію імунофлуоресценсії. Профіл. й лік.. Важливе значення мають рання діагностика, своєчасне лік. хворих і санітарно-освітня робота серед населення. Індивідуальну профілактику проводить середній медичний персонал у шкірно-венеричних диспансерах, стаціонарах і профілактичних пунктах. Для лік. сифілісу використовують АБ (пеніцилін, еритроміцин, тетрациклін тощо) і препарати вісмуту (бійохінол, бісмоверол, пентабісмол), відповідно до розроблених інструкцій.
58. Особливості морфології і фізіології грибів. Гриби – еукаріоти, які відносяться до царства Fungi (мікота). Г. відрізняються від прокаріотичних МіО більш складною будовою та більш досконалішим способом розмноження. Класиф грибів здійснюють за типовим міцелієм та способом розмноження. Нижчі: Chytridiomycetes, Hyphochytridiomycetes, Oomycetes, Zygomycetes. Вищі: Ascomycetes, Basidiomycetes, Deuteromycetes. Досконалі: Ascomycetes, Basidiomycetes. Недосконалі: Deuteromycetes. У нижчих Г несептований міцелій, у вищих – септований. До дейтероміцетів відносять більшість патогенних грибів, збудників мікозів трихофітії, мікроспорії, парши, епідермофітії та ін. Самостійну групу складають дріжджі та дріжджеподібні гриби роду Кандіда. Морфологія: клітини грибів наз. гіфами, які утв тіло гриба – міцелій. Міцелій буває одноклітинним (несептованим) у нижчих грибів, у вищих грибів міцелій багатоклітинний (септований). Септи – поперечні перегородки в гіфах. Є субстратний (вегет) та повітряний (репродуктивний) міцелій. Основні елементи структури: ядро, цитоплазма, цитоплазматична мембрана, клітинна стінка (містить хітин целюлозу), рибосоми, мітохондрії, лізосоми, ендоплазматичний ретикулум, фагосоми, вакуолі. Гриби розмножуються статевим та безстатевим шляхом. Більшість патогенних грибів відносяться до недосконалих грибів – вони розмножуються нестатевим шляхом (поділом, брунькуванням, спороутворенням). Статевим шляхом розмножуються досконалі гриби. У них утв спори внаслідок статевого процесу – злиття 2 ядер утв диплоїда
59. Гриби роду Кандіда та збудники інших мікозів. Гриби роду Candida називають дріжджеподібними грибами. Вони одноклітинні, розмножуються поділом, брунькуванням з утворенням бластоспор. Відома дріжджова фаза росту (одноклітинна) та міцелярна фаза з утворенням гіф псевдоміцелію, на кінцях яких виявляються хламідоспори. В уражених тканинах можна виявити дріжджеподібні клітини та гіфи. При кандидомікозах у людини виявляють до 30 видів грибів, проте 90% виділяється вид Candida albicans.
Клінічним проявом кандидозу в немовлят є "молочниця" - ураження слизової рота у вигляді білого нальоту. В дорослих і дітей відомі кандидозні ураження шкіри, особливо в шкірних складках, а також нігтів. Кандидоз кишкового тракту часто є виявом дисбактеріозу, особливо внаслідок вживання антибіотиків широкого спектру дії. У жінок виявляють кандидозні ураження слизової статевих органів, зараження відбувається переважно статевим шляхом. Ураження внутрішніх органів і кандидозний сепсис спостерігається в осіб з імунодефіцитами, зокрема при СНІДі.Мікробіологічна діагностика Мікроскопічний метод застосовується при діагностиці кандидомікозу слизових оболонок. Чисту культуру гриба виділяють при посіві на середовищі Сабуро, на якому виростають колонії білого або кремового кольору сметаноподібної консистенції. Культури мають характерний "дріжджовий" запах. При культивуванні на збіднених середовищах - "картопляній воді" утворюється псевдоміцелій, що дозволяє відрізнити гриби Candida від дріжджів. Для видової диференціації досліджують біохімічні властивості та антигенну структуру.Лікування кандидомікозів. Для місцевого лікування застосовують протигрибкові препарати у вигляді мазей, для обробки слизової рота в немовлят - розчин метиленового синього. При поєднаних ураженнях шкіри та слизових призначають курс лікування ністатином, леворином, кетоконазолом (нізоралом). При дисеміно-ваних кандидозах з ураженням внутрішніх органів застосовують ам-фотерицин В у поєднанні з 5-фторцитозином.
Збудники мікозів у людини. Захворювання спричинені патогенними чи умовно-патогенними грибами називають мікозами. Гриби викликають ураження епідермісу (поверхневі мікози), шкіри, нігтів та волосся (дерматомікози), шкіри та підшкірної клітковини (субкутанні мікози), слизових оболонок та внутрішніх органів (глибокі мікози).Збудники поверхневих мікозів. Рід Mallassesia, патогенний вид М. furfur паразитує у поверхневих шарах епідермісу, клінічно хвороба проявляється вогнищевими ураженнями з депігментацією або гіперпігментацією шкіри (висівкоподібний лишай). Діагностика — мікроскопія лусочок шкіри з місць ураження, виявляють короткі гіфи та дріжджоподібні клітини.Збудники дерматомікозів. До них належать гриби-дерматофіти, що здатні розщеплювати кератин епідермісу, волосся, нігтів. Патогенні види дерматоміцетів відносять до трьох родів — Epidermophyton, Trychophyton, Microsporum. Клінічні преяви дерматомікозів. Епідермофітія. Основний збудник — антропофільний гриб Epidermophyton flucosum. Гриб уражає шкіру стоп, переважно між пальцями, хвороба проявляється свербінням, порушенням цілості шкіри, приєднується бактеріальна інфекція. Можливе ураження нігтів на ногах і руках. Інші види епідермофітонів і трихофітонів уражають шкіру в паховій області. Діагностика дерматомікозів. Вогнища грибкових уражень шкіри та волосся можна виявити при освітленні ультрафіолетовими променями (лампа Вуда) за характерною люмінесценцією. Серед мікробіологічних методів основне значення має мікроскопічний метод. Матеріал (лусочки шкіри, волосся, нігті) обробляють розчином КОН і проводять мікроскопію. При ураженні волосся звертають увагу на тип уражень, при ендотриксному рості гіфи гриба не виходять за межі волосини. При екзотриксному рості гіфи оточують волос. Для виділення культури гриба роблять посів на середовище Сабуро, до якого додають антибактеріальні антибіотики. Ростуть гриби повільно (2—3 тижні або й більше). Родова ідентифікація проводиться на основі вивчення морфологічних властивостей, будови конідій, характеру спороутворення. Для внутрішньовидової диференціації застосовують біохімічні тести.Збудники глибоких мікозів. При глибоких мікозах поражаються внутрішні органи. Збудниками можуть бути різні види грибів, в т. ч. й дерматоміцети, асперегілові гриби та ін. Найчастіше такі гриби викликають ураження внутрішніх органів в осіб з імунодефіцитами. Зокрема, до грибів зараз відносять збудник особливої пневмонії, що часто зустрічається у хворих на СНІД — пневмоцистна пневмонія, викликана Pneumocystis carini. Для деяких патогенних грибів ураження внутрішніх органів є основним.Криптококоз. Збудник — Cryptococcus neoformas. В природних умовах його виділяють із пташиних гнізд або ґрунту, забрудненого випорожненнями птахів (голубів). Викликає системний мікоз в осіб з імунодефіцитами. Найчастіша клінічна форма - крип-тококовий менінгіт, більшість випадків виявляють у хворих на СНІД. Бластомікоз. Збудник Blastomyces dermatitidis. В природних умовах виділяється з ґрунту та рослинних залишків що розкладаються. Зустрічається у Північній та Центральній Америці, на півночі Африки. Найчастіші клінічні форми — ураження легень в гострій або хронічній формі у поєднанні з ураженнями кісток, шкіри та суглобів.Гістоплазмоз. Збудник Histoplasma capsulatum. Збудник існує в ґрунті, забрудненому випорожненнями кажанів або птахів, особливо в печерах та гротах. Більшість випадків зареєстровано в США, проте хвороба зустрічається повсюди в країнах з теплим кліматом. Клінічно проявляється ураженнями легень, дисеміновані форми з блискавичним перебігом та високою смертністю відмічають в осіб з імунодефіцитами.Кокцідіомікоз. Збудник - Coccidioides imitis. Збудник поширений в країнах із сухим кліматом з коротким періодом інтенсивних дощів. (Південь США, Мексика, Аргентина). Зараження відбувається при вдиханні спор з аерозолями ґрунту. Відомі випадки заражень при археологічних розкопках. Клінічно хвороба проявляється ураженням легень або як дисемінований мікоз.Мікробіологічна діагностика глибоких мікозів. Збудники бластомікозу, гістоплазмозу, кокцідіомікозу належать до диморфних грибів. При культивуванні на щільних середовищах вони дають пліснявиноподібний ріст, при мікроскопії культур виявляють розгалужені гіфи з латеральними конідієносцями, на яких розміщені овальні конідії. В уражених тканинах виявляють овальні дріжджеподібні клітини з двоконтурною оболонкою. Основний метод діагностики - мікроскопічний. Клітини грибів, виявляють у біоптатах тканин, спинномозковій рідині, виділеннях з бронхів. Для виділення культур збудників роблять посіви на середовища з антибактеріальними антибіотиками, ріст з'являється через декілька днів. Ідентифікацію збудників проводять на основі морфологічних критеріїв. Роботу з культурами збудників глибоких мікозів ведуть у спеціалізованих лабораторіях з підвищеним рівнем біологічного захисту. Алергодіагностика. Для внутрішньошкірних проб застосовують алергени, виготовлені як з міцелярних, так і з тканинних форм збудників (бластоміцин, гістоплазмін, кокцідіоідин). Алергічні реакції після введення мікоалергенів розвиваються переважно за сповільненим типом.Серологічна діагностика. Антитіла виявляють в РЗК, латекс-аглютинації. Для виявлення специфічних антитіл певних класів застосовують ІФА. Для діагностики деяких небезпечних мікозів (кокці-діомікоз) розроблені методи генодіагностики — виявлення нуклеїнових кислот збудників.Лікування глибоких мікозів. Препаратами вибору при лікуванні глибоких мікозів є антибіотик амфотерицин В, а також препарати групи імідазолу - кетоконазол, флуконазол.
60. Найпростіші малярія, токсоплазмоз, амебна дизентерія. Найпростіші — еукаріотичні мікроорганізми, які віднесені до царства тварин (Animalia), підцарство Protozoa. Патогенні найпростіші віднесено до трьох типів - Sarcomastigophora, Apicomplexa, Ciliphora. До кожного типу належать по декілька класів. Клас саркодові. Патогенний представник - Entamoeba hystolitica, збудник амебіазу (амебної дизентерії-).
Морфологія. Відомі такі морфологічні варіанти збудника: а) велика вегетативна форма (Forma magna). Розміри – 20-60 нм, чітко виявляється екто- і ендоплазма, рухається за допомогою псев-доподій. У цитоплазмі - захоплені еритроцити. Виявляється у фекаліях при гострому амебіазі; б) тканинна форма - розміром 20- 30 нм, у цитоплазмі завжди містяться еритроцити. Виявляється у слизовій оболонці при дослідженні біоптатів та гістологічних зрізів; в) мала вегетативна форма (Forma minuta), розмір 20—30 нм, еритроцитів не містить. Вегетує у просвіті кишки, виявляється при хронічних формах амебіазу. Утворює цисти - невеликі круглої форми утворення, у яких при фарбуванні р-ном Люголя виявляються 4 ядра.Лабораторна діагностика. Мікроскопічний метод — дослідження нативних мазків, у яких виявляють рухомі форми амеб. Досліджують також мазки, оброблені р-ном Люголя. Від сапрофітних амеб відрізняють за наявністю еритроцитів та іншими ознаками.Специфічне лікування. В попередні роки широко застосовували алкалоїд із кори іпекакуани - солянокислий еметин. Зараз основним лікувальним засобом є препарати метронідазолу.
Клас джгутикові.Трихомонади. У людини виявлено трихомонади - коменсали ротової порожнини, товстої кишки. Патогенний вид - Trichomonas vaginalis.
Морфологія. Форма грушеподібна, розміри – 15-30 мкм. Ядро розміщене ближче до переднього кінця, цитоплазма вакуолізована. Через усю клітину проходить осьовий стержень - аксостиль. Рухається за допомогою джгутиків, розміщених на передньому кінці та ундулюючої мембрани.
Лабораторна діагностика - дослідження мазків, узятих з піхви та уретри, а також секрет простати. Досліджують нативні препарати, виявляючи активну рухливість збудника, а також зафарбовані методом Романовського-Гімзи. Трихомонади можна виділити на спеціальних середовищах при культивуванні в анаеробних умовах. Цей метод достовірніший, ніж мікроскопічний.лікування. Застосовують препарати метронідазолу - трихопол, флагіл, призначають його всередину, місцево, інколи - довенно. Лямблії. Вживаються дві назві паразита — Lamblia intesti-nalis або Giardia Lamblia (жиардія, гіардія), а назва захворювання — лямбліоз або гіардіоз.
Клітини грушеподібної форми, розміри 15—20 * 5—10 мкм. Вигляд у зафарбованих препаратах дуже характерний: ближче до заокругленого кінця видно два ядра, через усю клітину проходить осьова нитка — аксостиль. Є 4 пари джгутиків, рух супроводжується обертанням довкола осі. У верхньому відділі є присмоктувальний диск, яким паразит прикріпляється до кишкового епітелію. Лямблії утворюють цисти округлої форми з 4 ядрами.Джерело інфекції - людина. Зараження відбувається в умовах низького рівня санітарної культури через воду, продукти, брудні руки. Основний контингент хворих - діти дошкільного віку. Паразит розмножується на слизовій оболонці верхніх відділів тонкої кишки у величезних кількостях, так що слизова може бути покрита суцільним шаром лямблій. Патогенна дія пов'язана з порушенням пристінкового травлення та всмоктування жирів, вітамінів (синдром мальабсорбції). Клінічні прояви - діарея, болі в животі, знижений апетит, втрата маси тіла, апатія.Лабораторна діагностика — виявлення цист при мікроскопічному дослідженні фекалій. Вегетативні форми виявляють при мікроскопії матеріалу, взятого при дуоденальному зондуванні.Для лікування застосовують препарати метронідазолу — флагіл, трихопол, а також хінакрін-гідрохлорид і фуразолідон.
Споровики. До цього класу відносяться збудники малярії— малярійні плазмодії, строгі внутрішньоклітинні паразити. Цикл розвитку. У плазмодіїв відомо два цикли розвитку - статевий (спорогонія у тілі комара) і нестатевий (шизогонія у клітинах організму людини). Патогенез і клініка. Інкубаційний період – 8-30 діб, проте при трьохденній малярії — до 14 міс. При виході мерозоїтів із зруйнованих еритроцитів спостерігається основний прояв малярії - раптове підвищення температури до 40—41° С, тривалістю кілька годин. Лихоманка повторюється через 3—4 дні, залежно від тривалості циклу шизогонії в окремих видів. Лабораторна діагностика. Основний метод діагностики — мікроскопічний. Для дослідження беруть кров, найдоцільніше — на висоті підйому температури. Досліджують мазки, зафарбовані за Романовським-Гімзою. Застосовують також методику "товстої краплі" - коли на предметне скло наносять послідовно кілька крапель крові без фіксації, інколи руйнують еритроцити в мазку дистильованою водою. Мікроскопічна картина препарату залежить від виду збудника. Додатковим методом діагностики є виявлення антигенів плазмодія методом імунолюмінесценції.
Лікування малярії. комбінація препаратів, що діють на еритроцитарні та позаеритроцитарні форми плазмодіїв, а також на гамонти. Немає препарату, який би діяв на паразитів у всіх стадіях розвитку. На еритроцитарні форми діють хінін, хлорохін (хінгамін), а також антагоністи фолієвої кислоти і сульфаміди. На позаеритроцитарні (печінкові) форми діє примахін. Цей препарат ефективний щодогамонтів збудника тропічної малярії.
Збудник токсоплазмозуToxoplasma gondii — внутрішньоклітинний паразит, форма нагадує дольку апельсина, ядро фарбується у червоний колір, цитоплазма — у голубий. Токсоплазми уражають широке коло тварин і птахів, в т. ч. домашніх, а також людину.Епідеміологія, клінічні прояви. Людина заражається від котів через брудні руки, немиті фрукти, рідше — від домашніх м'ясних тварин при роботі з сирим м'ясом або при споживанні недостатньо термічно оброблених м'ясних продуктів. Інфікованість дорослого населення дуже висока — у деяких регіонах до 70%.
В абсолютній більшості випадків токсоплазмоз перебігає латентно, інколи як лімфаденопатія. При порушенні загального стану клінічна картина виражена — фарингіт, висипання на шкірі, збільшення печінки. Спостерігається ураження очей (хоріоретиніт), менінгоен-цефаліт, ураження серця та інших органів. Лабораторна діагностика. Мікроскопічний метод. Збудника виявляють у СМР, біоптататах, патологоанатомічному матеріалі. Препарати або гістологічні зрізи фарбують за Романовським-Гімзою. Застосовують також імунолюмінесцентний метод. Серологічна діагностика — виявлення антитіл в РЗК або методами ІФА, діагностичне значення має виявлення антитіл класу IgM. Для діагностики токсоплазмозу в новонароджених застосовується імуноферментна система TORCH.Збудника можна виділити способом зараження курячих ембріонів або білих мишей.Лікування. Для лікування застосовують сульфаніламідні препарати та піріметамін. Є повідомлення про ефективність антибіотика кларитроміцину з групи макролідів.
61. Історія відкриття і етапи розвитку вірусології. Вірусологія
Була відкрита у 1892 році російським ученим Івановським. Він вивчав хворобу листків тютюну - тютюнову мозаїку. Звичайними методами збудника виділити не вдавалося. Івановський отримав сік з хворих листків, і профільтрував його та заразив здорові листки, в результаті чого розвилась мозаїка. Його основні відкриття:1) мікроорганізми, що фільтруються через бактеріальні фільтри;2) корпускулярна природа (частка);
3) инфекційність фільтрату;4) спроможність до кристалізації.
Після Івановського його досліди повторив голландський учений Бейринг. Він вважав, що через бактеріальний фільтр проходять розчинні речовини. Він назвав ці речовини отрута або вірусУ 1848 році Лефлер і Фрощ відкрили вірус ящуру.У 1911 році Раус - вірус саркоми курок.1915 рік. Твард, Дерел відкрили віруси бактерій (бактеріофаги).
У 30-ті роки Шлезінгер вивчив хімічний склад бактеріофагів й установив, що вони складаються з ДНК і білка. Стенлі установив, що вірус тютюнової мозаїки складається з РНК і білка Таким чином, у 30-ті — 40-ві роки було відкрито багато вірусів і почалося вивчення їхніх властивостей. Віруси відрізняються за багатьма ознаками від усіх живих істот, вони відносяться до особливого царства Vira.
Методи вивчення вірусів:1) електронним мікроскопом;2) біохімічні методи;3) молекулярна генетика;4) культивування вірусів,5) моделювання захворювань на тваринах
Морфологія й ультраструктура вірусів:I. форма - сферична, витягнута, ниткоподібна, куля, голівка і хвіст сперматгаоїдні;II. розміри ( у нм) - виділяють:a) дрібні або карлики — 20-60 нм;b) середні — 80-120 нм;c) великі—150-200 нм,
й) гіганти - 300 нм і більше.III. за будовою - виділяють:а) прості віруси - вони складаються з Н.К. і білка Молекули білка капсид, що складається з капсомерів.
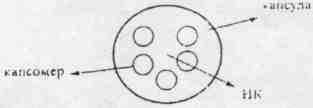
б) складні віруси - вони складаються з Н.К., капсида і суперкапсида (до нього входять вуглеводи) і ліпіди з клітини хазяїна
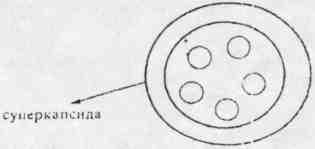
IV характер розташування білків капсомерів навколо Н.К називається типом симетрії. Бувають такі типи: 1) кубічний (віруси збуд за кбічним типом мають форму двадцятигранника-ікосаедра), 2) спіральний (елементарна частинка вірусів наз віріон збуд за спіральним т), 3) мішаний.
Хічічний склад вірусів:1. Н. К. — особливості:a) один тип, тому віруси поділяють на РНК геномні та ДНК геномні,b) Н.К. можуть бути одно- і двохспіральні;c) У ДНК знаходиться 5-метилцитозин замість цитозина - незвичайна азотиста основа;d) Н.К. суперспіралізована,с) у деяких вірусів РНК може бути фрагментована;д) у деяких вірусів Н.К. може бути інформаційним і інфекційним.Функції Н К.. )) спадковість; 2) мінливість; 3) участь у репродукції; 4) інфекційність; 5) онкогенність.II. білки - особливості:
a) знаходяться в капсидах, суперкапсидах або зв'язані з Н.К.;b) кількість - від 2-3 до 20 і більш,c) складаються з 18-20 звичайних А.К.;d) білки кислі;є) стійкі до дії протоази;
ж) здатні до кристалізації.Функції вірусних білків: 1) захисна, 2) структурна; 3) рецепторна; 4) АГ-ая; 5) токсична; 6) локомоторна (у бактеріофагів); 7) ферментивна. Ферменти вірусів:1 входу та виходу з клітини - нейтрамінідаза, лізоцим,
2. ферменти біосинтезу білка - нротоінкінази, 3 ферменти біосинтезу Н.К.:
a) ДНК залежна - ДНК полімераза;b) ДНК залежна - РНК полімераза;c) РНК залежна - РНК полімераза,d) РНК залежна - ДНК полімераза - зворотне транскриптаза або ревертаза (відкрита в 1969 році на моделі вірусів Балтимором і Теміним. Нобелівська премія).III. вуглевод і ліпіди - бувають складні (у вигляді глікопротоїдів, фосфоліпідів, вони мають походження з клітини хазяїна.
Функції: І) рецепторна; 2) формотворна, 3) АГ-ая, 4) чутливість до фізико-хімічних речовин (складні віруси більш чутливі, ніж прості); 5) гемоглутинуюча спроможність складати еритроцити.Вірус - це не клітинна форма життя, яка мас власний геном і здатна до самовідтворення в клітинах більш високоорганізованих істот.
62. Принципи класифікації вірусів. Основні властивості вірусів, які відрізняють їх від інших МіО. Поняття про віроїди та пріони.
Віруси – це неклітинні форми життя, які мають власний геном і здатні до розмноження у клітинах хазяїна, використовуючи їх метаболічні процеси. За хім. складом: біополімери, що складаються з нуклеїнової кислоти і білка. Відмітні властивості вірусів:1) субмікроскопічні розміри (нанометри);2) фільтрування через бактеріальні фільтри;3) неклітинна будова;4) один тип Н.К. - РНК або ДНК яка оточена білковою оболонкою (капсидом): субодиниці – капсомери – поліпептидні ланцюги навколо НК певним чином зєднуючись утв білковий капсид.;5) ізольована Н.К може бути інформаційною, інфекційною;6) не мають обміну речовин, вони облігатні внутрішньоклітинні генетичні паразити;7) спосіб розмноження диз'юнктивний - роздільний;8) здатні до кристалізації.
Класифікація вірусів:
1. Тип і характеристика н.к. (РНК-місткі або ДНК-місткі)
2. Розмір вібріону.
3. Наявність або відсутність суперкапсидної оболонки (складний чи простий)
4. Тип симетрії нуклеокапсиду (кубічний, спіральний).
5. Характеристика вірусних ферментів.
6. Антигенна характеристика вібріону.
7. Місце і характер розмноження в клітині (цитоплазма чи ядро)
8. Спосіб розмноження (дез'юктивний або роздільний)
Пріони є інфекційними білками з низькою молекулярною масою, не мають н.к., не викликають запалення й імунної відповіді, стійкі до високої t°, формальдегіду, глутаральдегіду, р-пропиолактону, до різних видів випромінювань. Білок пріона кодується генами організму-хазяїна, що містяться в кожній клітині і знаходяться в репресованому стані. Пріони мають ряд властивостей, характерних для вірусів: вони мають ультрамікроскопічні розміри і проходять через бактеріальні фільтри, не культивуються на штучних живильних , середовищах репродукуються тільки в клітках до високих титрів, мають штамові розходження й ін.
Патогенез. Інфікування пріонами відбувається в результаті надходження в організм (з їжею, через кров чи при трансплантації деяких тканин) ізоформи білкової молекули пріона. Вони попадають від хворих с/г тварин (крупний рогатий скот, вівці и др.) при вживанні недостатньо термічно обробленого м'яса, чи субпродуктів від людей при ритуальному канібалізмі, коли поїдається мозок померлих родичів (як данина поваги до загиблого члену клану) (в аборигенів Нової Гвінеї). Ізоформи пріона, потрапивши в організм дерепресують ген, що кодує синтез пріона, у результаті чого відбувається нагромадження пріонів у клітині, що веде до губковидного переродження, розростанню гліальних клітин, нагромадженню мозкового амілоіда. Ураження клітин ЦНС викликає характерні клінічні прояви, так звані підгострі губковидні енцефалопатії.
Клінічна картина. В даний час відомо більш 10 пріонних хвороб. Це хвороби людини куру, Крейтцфельда, Якоба, синдром Герстманна, Штруслера, сімейне фатальне безсоння, а також хвороби тварин - скріпи в овець, губковидна енцефалопатія у великої рогатої худоби, кішок, трансмісивна енцефалопатія норок і ін.
Віроїди належать до біологічних структур, що здатні до самовідтворення, але позбавлені білкової оболонки. Існують у вигляді кільцевих молекул РНК. Віроїди передаються рослинними паразитами — тлями, цикадами, клопами. Після проникненя в клітини віроїд репродукується, викликаючи порушення функцій. Найбільш відомим є віроїд — збудник хвороби картоплі (веретеноподібності бульб), яка має назву "готика", через особливу форму листків і самої рослини.
