
- •1. Понятие об антенатальном, перинатальном и неонатальном периодах. Значение для развития плода, новорождѐнного.
- •2. Особенности адаптации новорожденных, пограничные состояния периода новорожденности.
- •3. Кардиореспираторная адаптация новорожденного. Механизм первого вдоха.
- •4. Пограничные состояния периода новорожденности: транзиторная убыль массы тела, транзиторные нарушения теплового баланса новорожденных.
- •5. Пограничные состояния периода новорожденности: транзиторные изменения кожи новорожденных, транзиторные особенности функции почек.
- •8. Оценка степени тяжести гипоксии при рождении, шкала Апгар. Протокол первичной реанимационной помощи в родильном зале.
- •9. Протокол интенсивной терапии и принципы выхаживания новорождѐнных после перенесѐнной гипоксии. Современные технологии на этапах выхаживания новорождѐнных.
- •10.Организация работы родильного дома: вакцинация, неонатальный скрининг.
- •11.Вскармливание новорожденных в родильном доме. Рекомендации ВОЗ, ЮНИСЕФ по грудному вскармливанию. Преимущества грудного вскармливания.
- •12.Недоношенность: критерии, степени, признаки, причины. Оценка гестационного возраста (по антропометрическим параметрам, морфофункциональной зрелости по шкале Боллард).
- •13.Анатомо-физиологические особенности недоношенных новорожденных. Особенности адаптации и перинатальной патологии. Современные технологии на этапах выхаживания.
- •14.Задержка внутриутробного развития: причины, клинические варианты, степени тяжести. Особенности адаптации и течения перинатальной патологии новорождѐнных с ЗВУР, прогноз.
- •15.Респираторный дистресс-синдром 1 типа: этиология, патогенез, клиническая картина, диагностика, лечение и алгоритм выхаживания недоношенных новорожденных.
- •16.Респираторный дистресс-синдром 2 типа: этиология, патогенез, клиническая картина, диагностика, лечение и алгоритм выхаживания недоношенных новорожденных.
- •17.Аспирационные синдромы, понятие, причины и факторы риска.
- •19.Гемолитическая болезнь новорожденного по резус-фактору: причины, патогенез, клинические формы.
- •21.Гемолитическая болезнь новорожденного по системе АВ0: причины, патогенез, клинические формы.
- •22.Диагностика, тактика ведения и лечения гемолитической болезни новорожденного по системе АВО. Показания к заменному переливанию крови, принципы заменного переливания крови.
- •23.Геморрагическая болезнь новорожденного: этиология, патогенез, клинические формы, диагностика, профилактика, лечение.
- •24.Анемии новорождѐнных: этиология и факторы риска, клиническая картина, принципы интенсивной терапии.
- •25.Классификация перинатальных поражений ЦНС, периоды и характерные клинические синдромы.
- •26.Перинатальные поражения ЦНС гипоксического генеза: причины и факторы риска, патогенез.
- •27.Церебральная ишемия: степени тяжести, клинические синдромы, понятие о перивентрикулярной лейкомаляции. Диагностика, лечение.
- •28.Внутрижелудочковые кровоизлияния: степени тяжести, клинические синдромы, понятие о геморрагическом паренхиматозном инфаркте. Диагностика, лечение.
- •29.Методы диагностики и принципы интенсивной терапии перинатальных поражений ЦНС гипоксического генеза.
- •31. Основы гемостазиологии у новорожденных. Общий анализ крови у новорожденных и детей до 1 месяца жизни.
- •32. Тромбофилия у новорожденных. Клиника, диагностика и лечение тромбозов у новорожденных. Антикоагулятная и дезагрегантная терапия.
- •33. Геморрагический синдром у новорожденных. Клиника. Диагностика. Лечение.
- •34.Методы диагностики и принципы терапии родовых травм.
- •35.Инфекционно-воспалительные заболевания кожи новорожденных: везикулопустулез, эксфолиативный дерматит, пузырчатка, флегмона.
- •36.Воспалительные заболевания пупочной ранки и пупочных сосудов у новорождѐнных.
- •37.Пневмонии новорожденных: классификация, этиология, клиническая картина, диагностика, лечение.
- •38.Бактериальные менингиты новорожденных: классификация, этиология, клиническая картина, диагностика, лечение.
- •39.Врожденная цитомегаловирусная инфекция: этиология, клинический симптомокомплекс и особенности у новорожденных при первичной и вторичной ЦМВИ у беременных, диагностика, лечение.
- •40.Врожденная герпетическая инфекция: этиология, клинические формы и особенности течения, диагностика, лечение.
- •41.Врожденная краснуха: этиология, клинический симптомокомплекс. Особенности ведения беременных, контактных по краснухе.
- •42.Врожденный токсоплазмоз: этиология, клинический симптомокомплекс, диагностика, особенности лечения в неонатальном периоде.
- •43.Этиология и факторы риска, классификация неонатального сепсиса, патогенез – понятие о системной воспалительной реакции.
- •45.Современные методы диагностики и лечения неонатального сепсиса.
- •46.Причины и факторы риска наследственных и врожденных заболеваний. Понятие об эмбрио- и фетопатиях.
- •47.Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, диагностика, принципы лечения врожденного гипотиреоза.
- •1. Обменно-гипотермический синдром:
- •2. Трофические нарушения кожи и ее придатков.
- •3. Поражение нервной системы и органов чувств.
- •4. Поражение ССС.
- •5. Изменения со стороны ЖКТ
- •6. Анемический синдром
- •7. Дисфункция репродуктивной системы.
- •8. Поражение костно-мышечной системы.
- •Симптоматика ВГ у новорожденных и грудных детей.
- •48.Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, диагностика, принципы лечения фенилкетонурии.
- •49.Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, диагностика, принципы лечения галактоземии.
- •50.Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, диагностика, принципы лечения адреногенитального синдрома.
- •Язвенный колит
- •Функциональный запор
- •Хронический панкреатит
- •Кишечная форма муковисцидоза
- •5. Хронические гепатиты. Классификация хронических гепатитов. Основные клинические синдромы хронических гепатитов. Хронические вирусные гепатиты.
- •Хронические вирусные гепатиты
- •Патогенез хронических вирусных гепатитов В, С. Особенности клиники. Диагностика. Определение стадии вирусного процесса, степени биохимической активности. Биопсия печени (показания, оценка результатов). Принципы терапии.
- •Железодефицитная анемия
- •Фоливодефицитная анемия
- •Дифференциальная диагностика дефицитных анемий
- •Неотложная помощь при анемическом синдроме
- •Целиакия
- •Пищевая аллергия
- •Муковисцидоз
- •Лактазная недостаточность
- •Синдром Альпорта
- •Врожденный нефротический синдром
- •Болезнь тонких базальных мембран
- •Хронические обструктивные болезни легких
- •БРОНХО-ЛЕГОЧНАЯ ДИСПЛАЗИЯ
- •ИДИОПАТИЧЕСКИЙ ФИБРОЗИРУЮЩИЙ АЛЬВЕОЛИТ
- •Хроническая почечная недостаточность
- •25.Гемолитико-уремический синдром у детей. Этиология, патогенез. Клинические проявления. Диагностика. Лечение, показания к гемодиализу. Осложнения. Прогноз.
- •Олигоартикулярный вариант
- •Полиартикулярный вариант
- •32.Реактивные артриты у детей и подростков. Классификация, этиология, патогенез. Синдром Рейтера. Этиология, клинические проявления, диагностика, принципы лечения, прогноз.
- •Дерматомиозит
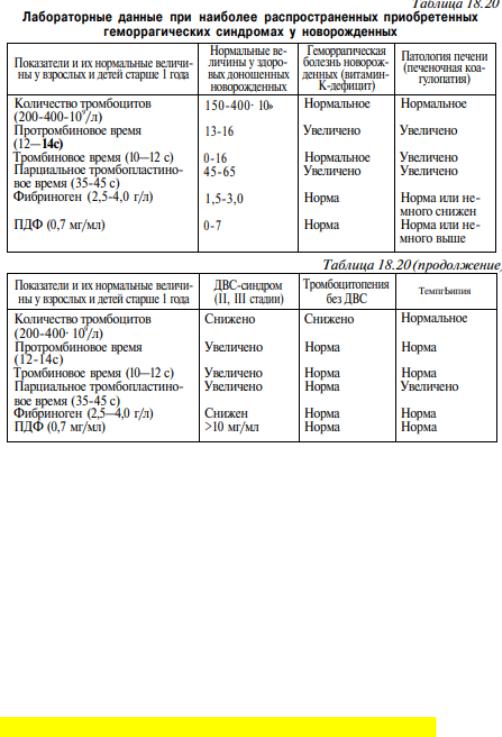
Лечение.
Кормление сцеженным материнским молоком 7 раз в сутки в соответствии с возрастными потребностями.
Витамин К внутривенно (предпочтительнее) или внутримышечно. Доза вводимого витамина K — 1 мг. Викасол! при ГрБН его вводят дважды с интервалом 12 ч. Доношенным новорожденным назначают 5 мг викасола (внутривенно или внутримышечно), а недоношенным — 2—3 мг
Обычно в течение 4 ч после внутривенного вливания витамина К протромбиновое и парциальное тромбопластиновое время нормализуется. Если клинически и лабораторно улучшения не произошло, то вероятно, у ребенка не ГрБН, а либо печеночная, либо какая-то другая патология, в том числе наследственные коагулопатии.
34.Методы диагностики и принципы терапии родовых травм.
Родовая травма — это группа заболеваний, вызванных воздействием механического фактора во время родов.
Диагноз и дифференциальный диагноз.
Диагноз натального повреждения спинного мозга устанавливается на основании тщательного изучения анамнеза и типичной клинической картины. Для подтверждения диагноза необходима рентгенография позвоночника (выявление пороков развития и травматических повреждений), рентгенография грудной клетки (для диагностики паралича диафрагмы).
Рентгенограмму позвоночника осуществляют в двух проекциях. Для выявления подвывиха атланта делают прямой снимок со слегка запрокинутой головой ребенка (на 20—25°), а рентгеновский луч центрируют на область верхней губы.

Краниография и осмотр окулиста показаны при подозрении на сочетанную травму головного и спинного мозга, особенно при повреждении верхних шейных сегментов.
Электромиография позволяет выявить преганглионарные (наличие денервационных потенциалов) и постганглионарные (электромиограмма без патологии) нарушения при параличах. Следует помнить, что при вялых парезах спинального происхождения, в отличие от центральных параличей, отсутствуют сухожильные рефлексы и имеются трофические расстройства.
Лечение.
При подозрении на родовую травму позвоночного столба и спинного мозга первым мероприятием является иммобилизация головы и шеи. Это можно сделать ватно-марлевым воротником типа Шанца, а при объективном выявлении переломов шейных позвонков, подвывихов и вывихов — вытяжением при помощи маски с грузом 150—330 г до исчезновения болевого синдрома. Срок иммобилизации 10—14 дней.
Важен щадящий уход, осторожное пеленание с обязательным поддерживанием головы и шеи ребенка матерью или медицинской сестрой; кормление — из бутылочки или через зонд до снятия болевого синдрома и стабилизации состояния ребенка.
В подостром периоде назначают лечение, направленное на нормализацию функции ЦНС (ноотропил, пантогам), улучшение трофических процессов в мышечной ткани (АТФ, витамины Вь B^ и с конца 2-й недели — витамин B12 в возрастной дозировке внутримышечно, до 15—20 инъекций). Восстановление нервно-мышечной проводимости добиваются при помощи препаратов: дибазол, галантамин, прозерин, оксазил, сангвиритрин. С 3—4-й недели используют препараты рассасывающего действия (коллагеназа, лидаза) и улучшающие миелинизацию (глиатилин, церебролизин в сочетании с АТФ и витамином В12 внутримышечно, до 15—20 инъекций). Одновременно с 8—10-го дня показана физиотерапия: в первую очередь электрофорез на шейный отдел позвоночника с препаратами, улучшающими мозговое кровообращение и снимающими болевую реакцию
35.Инфекционно-воспалительные заболевания кожи новорожденных: везикулопустулез, эксфолиативный дерматит, пузырчатка, флегмона.
СТАФИЛОДЕРМИИ
Везикулопустулез (стафилококковый перипорит) — заболевание, которое может начаться в середине раннего неонатального периода: на коже ягодиц, бедер, естественных складок, головы появляются мелкие поверхностно расположенные пузырьки размером до нескольких миллиметров, наполненные вначале прозрачным, а затем мутным содержимым. Морфологическим субстратом заболевания является воспаление в области устьев эккринных потовых желез. Течение заболевания, как правило, доброкачественное. Пузырьки лопаются через 2—3 дня после появления; образовавшиеся вследствие этого маленькие эрозии покрываются сухими корочками, не оставляющими после отпадения рубцов или пигментации.
Пузырчатка новорожденных (пемфигус, пиококковый пемфигоид) может протекать в двух формах: доброкачественной и злокачественной.
Доброкачественная форма характеризуется появлением (на фоне эритематозных пятен) пузырьков и небольшого размера пузырей (до 0,5—1 см в диаметре), наполненных серозно-гнойным содержимым. Пузыри могут находиться на разных стадиях развития, имеют незначительно инфильтрированное основание, вокруг пузыря отмечается венчик гиперемии. Локализуются обычно в нижней половине живота, около пупка, на конечностях, в естественных складках. Высыпание пузырей может продолжаться несколько дней. Симптом Никольского отрицательный. После вскрытия пузырей появляются эрозии. Характерно, что на месте бывших пузырей корки не образуются. Состояние новорожденных может быть не нарушено или среднетяжелое.

Возможно повышение температуры тела до субфебрильной. Интоксикация при данной форме заболевания обычно отсутствует, однако дети могут становиться беспокойными или отмечается некоторая вялость, уменьшение или отсутствие прибавки массы тела. При своевременно начатом активном лечении выздоровление наступает через 2—3 нед. от начала заболевания.
Злокачественная форма пузырчатки новорожденных характеризуется появлением на коже большого количества вялых пузырей, преимущественно больших размеров — до 2—3 см в диаметре (такие пузыри называют фликтенами). Кожа между отдельными пузырями может слущиваться. Симптом Никольского может быть положительным. Состояние детей тяжелое, выражены симптомы интоксикации. Температура тела поднимается до фебрильной. Внешний вид ребенка напоминает таковой у больного сепсисом. В клиническом анализе крови характерен лейкоцитоз с нейтрофилезом и сдвигом влево до молодых форм, повышенная СОЭ и анемия разной степени тяжести. Заболевание нередко заканчивается сепсисом.
Эксфолиативный дерматит Риттера — наиболее тяжелая форма стафилококковых пиодермии новорожденных, которую можно рассматривать как септический вариант течения пемфигуса.
Вызывается госпитальными штаммами золотистого стафилококка, продуцирующими экзотоксин — эксфолиатин. Заболевание начинается в конце 1-й — начале 2-й недели жизни с появления покраснения, мокнутия кожи и образования трещин в области пупка, паховых складок, вокруг рта. Ранее начало, как правило, характеризуется наиболее тяжелым течением болезни. В течение нескольких часов яркая эритема распространяется на кожу живота, туловища, конечностей. В дальнейшем на различных участках тела появляются вялые пузыри, трещины, наблюдается слущивание эпидермиса, оставляющее обширные эрозии. Симптом Никольского у большинства детей положительный. Тело новорожденного имеет вид обожженного кипятком. На фоне заболевания нередко возникают другие очаги гнойной инфекции: омфалит, отит, конъюнктивит, пневмония, энтероколит и др., т.е. развивается сепсис.
Состояние больных тяжелое: дети отказываются от груди, становятся беспокойными, выражены симптомы интоксикации. Заболевание сопровождается фебрильной температурой, резкими воспалительными изменениями в анализе крови. Через 1—2 нед. от начала заболевания вся кожа новорожденного гиперемирована, и на больших участках образуются эрозии вследствие накопления экссудата под эпидермисом с последующей отслойкой последнего, присоединяются симптомы, обусловленные появлением эксикоза. В случае благоприятного исхода заболевания вслед за эритематозной и эксфолиативной стадиями наступает эпителизация эрозивных поверхностей без образования рубцов или пигментации.
Некротическая флегмона новорожденных — одно из наиболее тяжелых гнойновоспалительных заболеваний новорожденных.
Заболевание начинается с появления на небольшом участке кожи красного пятна, обычно плотного на ощупь; в дальнейшем в его развитии можно выделить 4 стадии.
Начальная стадия (островоспалительный процесс) характеризуется быстрым, в течение нескольких часов, распространением очага поражения, принимающего значительные размеры. Темпы поражения подкожной жировой клетчатки (гнойное расплавление) обычно опережают скорость изменения кожи. Этому способствует наличие богатой сети лимфатических сосудов и широких лимфатических щелей.
Альтеративно-некротическая стадия возникает уже через 1—1,5 сут. от начала заболевания, цвет пораженного участка кожи приобретает багрово-синюшный оттенок, в центре возникает размягчение. В некоторых случаях при пальпации кожи при переходе на пораженный участок отмечается симптом «минусткани».
Стадия отторжения характеризуется омертвением отслоенной кожи, после удаления которой образуются раневые дефекты с подрытыми краями и гнойными карманами.
Стадия репарации — развитие грануляций, эпителизация раневой поверхности с последующим образованием рубцов.

Заболевание у большинства детей протекает с интоксикацией, присоединяющейся обычно во II стадии. Характерны лихорадка, рвота, диспепсические явления, возникновение метастатических очагов инфекции, что позволяет трактовать данную патологию как сепсис.
Лечение.
Противоэпидемические мероприятия при появлении больного с любой формой пиококкового пемфигоида в отделении новорожденных заключаются в немедленном переводе ребенка в специализированное отделение детской больницы. Прием новорожденных в палату, откуда был удален больной, прекращают. Всем новорожденным, находившимся в контакте с больным, производят смену пеленок и одеял.
Кожные покровы новорожденных, находившихся в одной палате с больным, осматриваются дежурным педиатром во время каждого пеленания детей
Местная терапия.
Лечение везикулопустулеза обычно заключается в коррекции режимных моментов, проведении гигиенических ванн (с учетом состояния пупочной ранки) с применением дезинфицирующих средств. До проведения гигиенической ванны гнойнички удаляют стерильным материалом, смоченным в 70% спирте. Показано двукратное в день местное применение 1—2% спиртовых растворов неанилиновых красителей или бриллиантового зеленого. Дезинфицирующим действием обладает также присыпка ксероформа. Целесообразно местное УФ-облучение. В редких случаях при значительном количестве элементов у ослабленных новорожденных, наличии температурной реакции и воспалительных изменений в крови показана госпитализация и лечение, как при пемфигусе.
При пузырчатке новорожденных прокалывают пузыри, отправляют содержимое на посев и бактериоскопию, после чего обрабатывают мупипроциновой мазью (бактробан). При проведении данной манипуляции нельзя допустить попадания содержимого пузыря на здоровые участки кожи
При эксфолиативном дерматите Риттера очень важно поддержание нормальных температуры тела («температурная защита») и жидкостно-электролитного баланса, щадящий уход за кожей. Первую задачу решают, помещая ребенка под источник лучистого тепла или в специальный каркас, кувез и регулярно контролируя температуру тела (каждые 2—3 часа), после измерения которой поддерживают или меняют температуру окружающего воздуха. Небольшие участки эксфолиации можно смазывать мазью с бацитрацином. Смягчающие кремы с 0,1% витамина А и др. применяют при подсыхающих поражениях. Стерильные негрубые пеленки, уход с минимальной травматизацией кожи — непременные условия лечения всех детей с пиодермиями. При обильных мокнутиях с целью адсорбции серозного содержимого и защиты кожи от раздражения пеленкой применяют присыпку из 5% окиси цинка с тальком. Воздух в боксе, где лежит ребенок, 4 раза в день обеззараживают бактерицидной лампой (ребенка, конечно, при этом закрывают).
Общая терапия среднетяжелых и тяжелых форм стафилодермий новорожденных включает: антибактериальную, инфузионную, симптоматическую, витаминотерапию, лечение, направленное на поддержание иммунитета.
Из антибиотиков используют полусинтетические антистафилококковые пенициллины (метициллин, оксациллин) или защищенные пенициллины (амоскиклав, аугментин), цефалоспорины, линкомицин (особенно в случае присоединения остеомиелитов). Хороший эффект получен от специфической иммунотерапии (антистафилококковые иммуноглобулины, плазма).
Питание новорожденных, больных стафилодермиями, проводят грудным молоком в объеме, соответствующем возрасту, с учетом инфузионной терапии. Молоко матери можно применять только в том случае, если оно стерильно
36.Воспалительные заболевания пупочной ранки и пупочных сосудов у новорождѐнных.
Катаральный омфалит (мокнущий пупок) клинически характеризуется наличием серозного отделяемого из пупочной ранки и замедлением ее эпителизации. В некоторых случаях отмечается легкая гиперемия и незначительная инфильтрация пупочного кольца. При образовании кровянистых корочек в первые дни после

отпадения пуповинного остатка возможно скопление под ними необильного серозно-гнойного отделяемого. Состояние новорожденного не нарушено, температура тела нормальная. Изменений в крови нет. Пупочные сосуды не пальпируются.
Лечение местное, заключается в частой (3—4 раза в сутки) обработке пупочной ранки 3% раствором пероксида водорода, а затем либо 5% раствором йода, либо 2% спиртовым раствором бриллиантового зеленого.
Омфалит. Бактериальное воспаление дна пупочной ранки, пупочного кольца, подкожной жировой клетчатки вокруг пупочного кольца, пупочных сосудов. Заболевание начинается обычно в конце раннего неонатального периода или на 2-й неделе жизни, нередко с симптомов катарального омфалита. Через несколько дней появляется гнойное отделяемое из пупочной ранки — пиорея пупка, отек и гиперемия пупочного кольца, инфильтрация подкожной жировой клетчатки вокруг пупка, вследствие которой он выбухает над поверхностью передней брюшной стенки. Кожа вокруг пупка гиперемирована, горячая на ощупь, характерно расширение сосудов передней брюшной стенки (усиление венозной сети), красные полосы, обусловленные присоединением лимфангоита. Появляются симптомы, характерные для инфекционного поражения пупочных сосудов. Состояние больного нарушено, ребенок становится вялым, хуже сосет грудь, срыгивает, уменьшается прибавка массы тела (возможна ее потеря). Температура тела повышена, иногда до фебрильной. В анализе крови показывает лейкоцитоз со сдвигом влево, увеличение СОЭ. Прогноз при своевременно начатой комплексной терапии благоприятный, однако возможны возникновение метастатических очагов инфекции и генерализация процесса
Язва пупка. Может возникнуть как осложнение пиореи пупка или омфалита. Дно пупочной ранки обычно покрыто серозно-гнойным или гнойным отделяемым, после удаления которого выявляется изъязвление. Развитие ее наиболее вероятно, если во время обработки пупочной ранки не снимать корочку, скрывающую от врача дно пупочной ранки. Общее состояние в первые дни заболевания может быть не нарушено, в дальнейшем присоединяются симптомы интоксикации.
Заболевания пупочных сосудов. Группой повышенного риска являются новорожденные, которым в лечебнодиагностических целях проводили катетеризацию пупочных сосудов. При тромбофлебите пупочной вены пальпируется эластичный тяж над пупком. При тромбоартериите пупочные артерии пальпируются ниже пупочного кольца. В случае возникновения перифлебита и периартериита кожа над пораженными сосудами отечна и гиперемирована, возможно напряжение передней брюшной стенки, определяемое пальпаторно. При легких массирующих движениях от периферии пораженного сосуда к пупочному кольцу на дне пупочной ранки появляется гнойное отделяемое. Явления инфекционного токсикоза у таких детей — типичны, но могут быть слабовыраженными и даже отсутствовать.
Лечение детей с инфекционными заболеваниями пупочной ранки и пуповинного остатка проводят в отделениях патологии новорожденных детской больницы.
Основным условием успешной терапии является своевременное назначение антибиотиков, активно подавляющих стафиллококки (оксациллин с гентамицином или цефалоспорины второго поколения, «защищенные» аминопеннициллины), коррекция проводится после получения сведений о возбудителе и его чувствительности к антибиотикам. При выраженной интоксикации, большой потере массы тела показана инфузионная терапия. На фоне антибактериальной терапии необходимо применение эубиотиков. СВЧ на пупочную ранку. Показан курс иммунотерапии (при стафилококковой инфекции — противостафилококковым иммуноглобулином).
При тромбофлебитах вследствие катетеризации пупочной вены в случае отсутствия явлений интоксикации и других признаков наслоения бактериальной инфекции проводят только местное лечение: смазывание участка кожи над веной гепариновой мазью и мазью с антибиотиками (оптимально — мупипроцин — бактробан), чередуя их каждые 2 ч, систематическая обработка пупочной ранки, физиотерапия (СВЧ, УФ-облучение, электрофорез с антибиотиками)
