
- •Гипертоническая болезнь (гб)
- •Этиология
- •Факторы риска гб
- •Патогенез гб
- •Классификация гб по стадиям, степени аг
- •Поражения «органов-мишеней» при гб
- •Обязательные лабораторные и инструментальные методы, показания для проведения специальных исследований.
- •Стратификация риска, категории Категории риска
- •Стратификация риска по степени aг
- •Формулирование клинического диагноза
- •Ассоциированные клинические состояния. Основные факторы риска развития сосудистых катастроф
- •Основные факторы риска развития сосудистых катастроф:
- •Дополнительные факторы, негативно влияющие на прогноз больного с аг
- •Общие принципы ведения больных. Цели лечения.
- •Немедикаментозные методы лечения аг
- •Основные классы антигипертензивных средств:
- •Дополнительные:
- •Хроническая сердечная недостаточность (хсн)
- •Этиология
- •Патогенез хсн
- •Функциональные классы хсн
- •Стадии хсн
- •Характеристики хронической сердечной недостаточности в зависимости от фракции выброса левого желудочка
- •Клиническая картина
- •1 Стадия:
- •III стадия:
- •Диагностические критерии. Лабораторные и инструментальные диагностические исследования при хсн. Тест с 6-минутной ходьбой.
- •Лечение пациентов с хронической сердечной недостаточностью (хсн). Основные группы лекарственных средств
- •Основные:
- •Ингибиторы апф
- •Только дополнительно к иапф и мочегонным.
- •Дuуретuки
- •Сердечные глuкозuды
- •Дополнительные:
- •Вспомогательные:
- •Антагонисты рецепторов к ангuотеuзину-II (ара-II). (При плохой переносимости иапф)
- •Жизнеугрожающие состояния при декомпенсации сердечной недостаточности, диагностика, врачебная тактика. Показания для экстренной госпитализации в стационар.
- •Стабильная ишемическая болезнь сердца (ибс)
- •Этиология
- •Патогенез
- •Классификация стабильной ибс
- •1. Стенокардия:
- •3.Безболевая ишемия миокарда. Главным этиологическим фактором ибс служит атеросклероз коронарных артерий. Факторы риска
- •Клиническая картина, особенности болевого синдрома
- •Функциональные классы стенокардии
- •Инструментальные и лабораторные методы диагностики. Принципы выбора методов исследования при стабильной ибс
- •Модификация факторов риска
- •Принципы медикаментозного лечения стабильной ибс.
- •1. Улучшение прогноза больного путем предупреждения им и внезапной смерти.
- •2. Минимизация или полное устранение клинических проявлений заболевания.
- •Острые коронарные синдромы
- •Этиология
- •Патогенез
- •Острый коронарный синдром без подъёма сегмента st (окСбпSt)
- •Критерии диагностики. Маркеры некроза миокарда. Роль в диагностике окСбпSt
- •Неотложная помощь, маршрутизация и лечение
- •Прогноз
- •Профилактика
- •Инфаркт миокарда с подъёмом сегмента st (иМпSt).
- •Патоморфологические изменения в зависимости от периода течения им
- •Диагностические критерии
- •Клиническая картина при возникновении инфаркта миокарда с подъемом сегмента st (иМпSt). Характеристика болевого синдрома
- •Лабораторные методы диагностики инфаркта миокарда
- •Экг диагностика в различные периоды. Топическая диагностика.
- •Лечение
- •Осложнения инфаркта миокарда.
- •Кардиогенный шок
- •Острая левожелудочковая недостаточность, отек легких
Критерии диагностики. Маркеры некроза миокарда. Роль в диагностике окСбпSt
Для быстрого и правильного разграничения внутри ОКСбпST больных с нестабильной стенокардией и больных с ИМбпST, необходимо определение таких биохимических маркеров некроза миокарда, как сердечные тропонины Т или I. Использование с этой целью других, менее чувствительных биохимических маркеров, в частности МВ-КФК, возможно, но может привести к ошибкам.
На втором этапе диагностического поиска можно и не получить какой-либо существенной информации. Тем не менее важнейшей задачей второго этапа диагностического поиска служит исключение внесердечных причин болевого синдрома (пневмоторакс, пневмония, плевральный выпот), а также некоронарной природы поражения сердечно-сосудистой системы (тромбоэмболия легочной артерии, расслаивающаяся аневризма аорты, перикардит, клапанные поражения сердца и др.).
В клинической оценке больных с ОКСбпST исключительно важен третий этап диагностического поиска, позволяющий осуществить среди них стратификацию риска и на этом основании выбрать оптимальную тактику лечения (медикаментозную, инвазивную либо хирургическую).
Электрокардиография является основным инструментальным методом диагностики ОКСбпST и должна быть зарегистрирована и оценена квалифицированным специалистом в течение первых 10 мин поступления больного в стационар.
Существенную помощь в интерпретации имеющихся изменений ЭКГ может оказать сравнение ее с предыдущими ЭКГ.

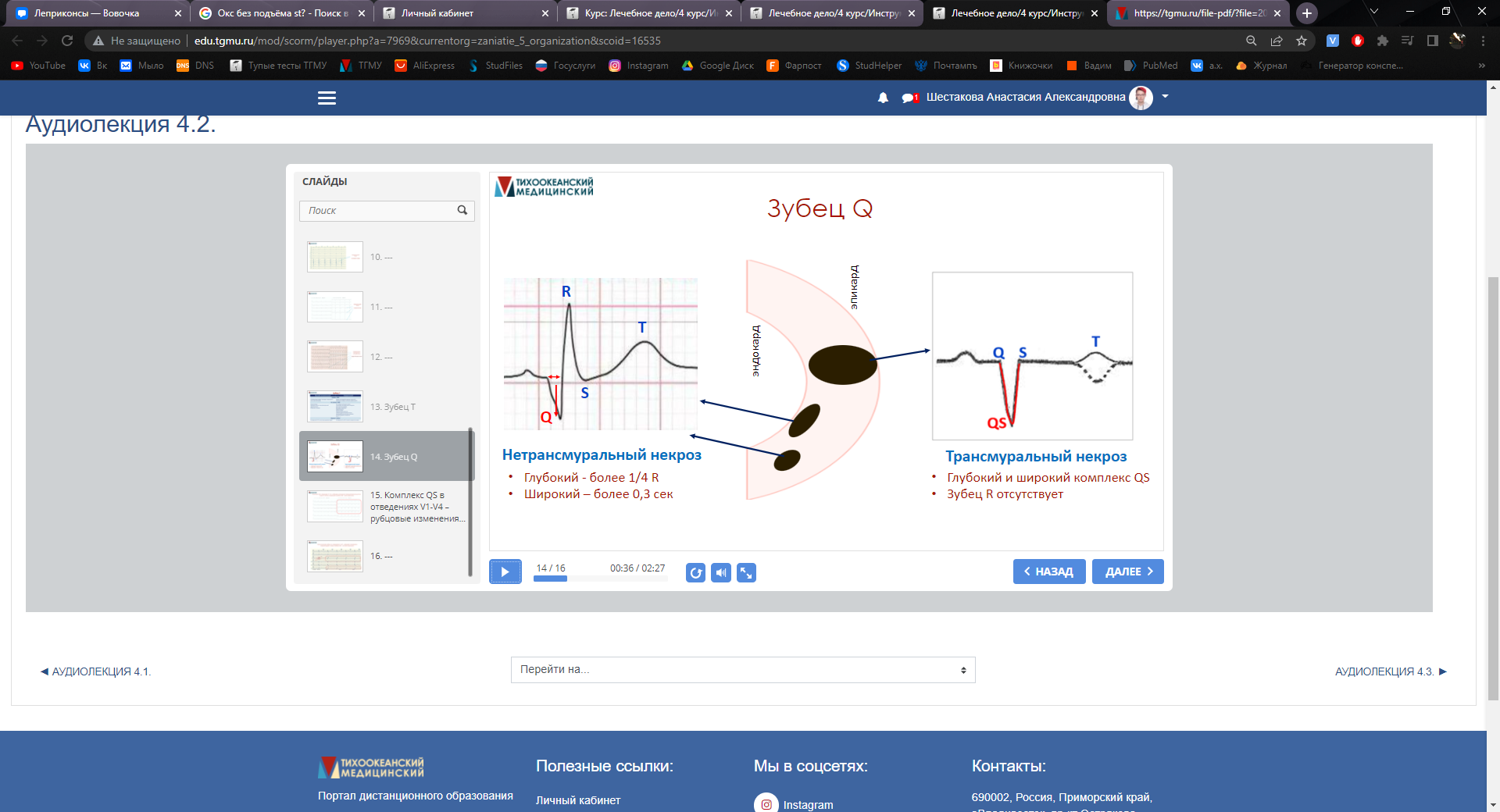
При наличии соответствующей клинической симптоматики, характерными для ОКСбпST изменениями ЭКГ служат:
горизонтальная либо косонисходящая депрессия сегмента ST в двух смежных отведениях и более,
инверсия зубца Т глубиной более 1 мм
 Помимо
ЭКГ в покое у больных с ОКСбпST может
применяться холтеровское
мониторирование ЭКГ. Оно позволяет
выявить продолжающиеся эпизоды ишемии
миокарда (в том числе и безболевые), а
также нарушения ритма сердца (в
особенности желудочковые), что может
иметь большое значение при стратификации
риска этой категории больных.
Помимо
ЭКГ в покое у больных с ОКСбпST может
применяться холтеровское
мониторирование ЭКГ. Оно позволяет
выявить продолжающиеся эпизоды ишемии
миокарда (в том числе и безболевые), а
также нарушения ритма сердца (в
особенности желудочковые), что может
иметь большое значение при стратификации
риска этой категории больных.
 Ультразвуковое
исследование сердца у больных с
ОКСбпST позволяет оценить наличие
нарушений локальной сократимости,
глобальную сократительную функцию
левого желудочка и тем самым помочь в
стратификации риска.
Ультразвуковое
исследование сердца у больных с
ОКСбпST позволяет оценить наличие
нарушений локальной сократимости,
глобальную сократительную функцию
левого желудочка и тем самым помочь в
стратификации риска.
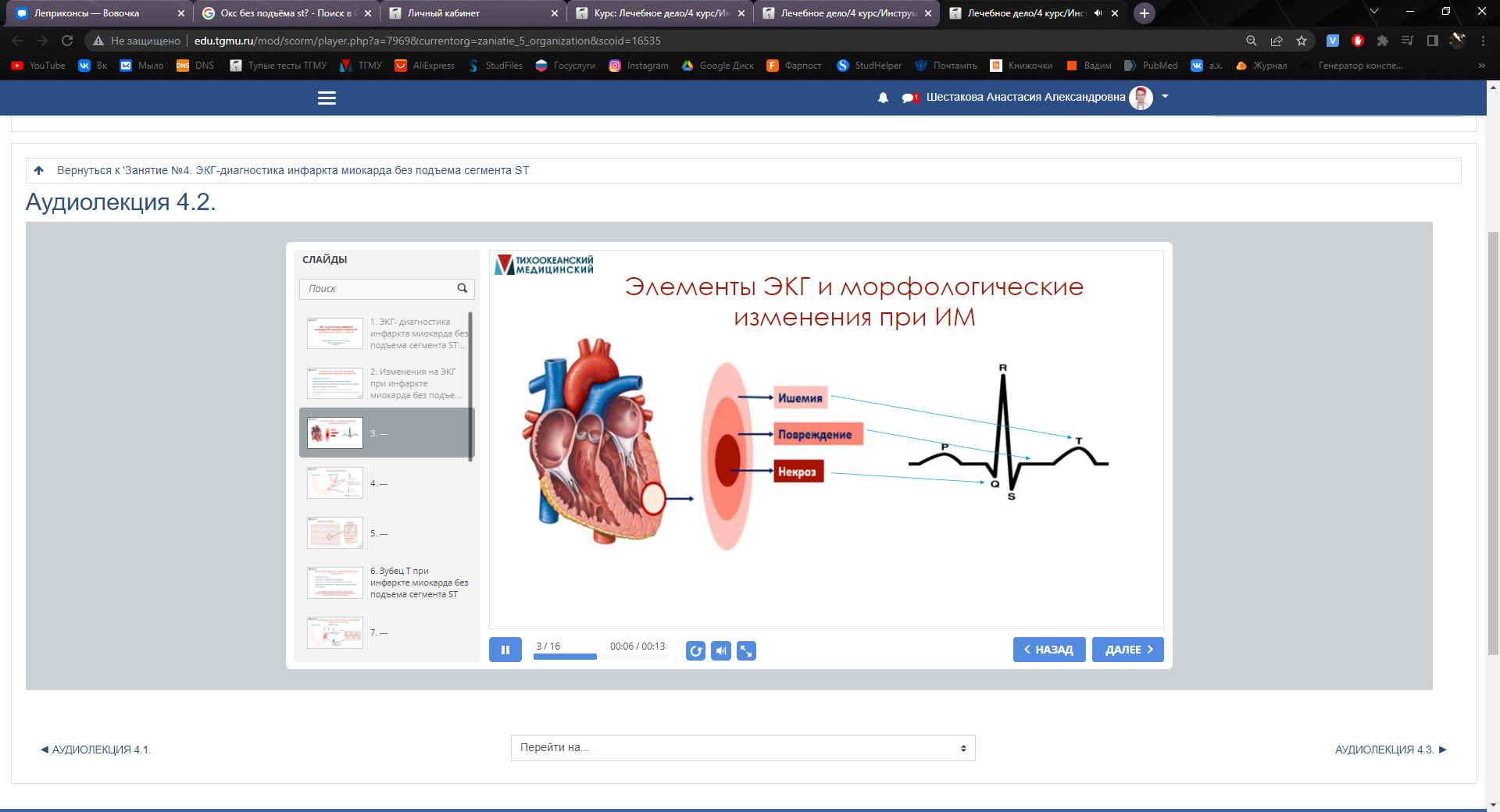 Наиболее
высокой специфичностью и чувствительностью
обладают сердечные тропонины I и T. Для
диагностики крупноочагового ИМ, каким,
как правило, бывает ИМпST, достаточна
чувствительность и МВ КФК. В последние
годы предпочтительным считается
определение на активности, а массы МВ
КФК.
Наиболее
высокой специфичностью и чувствительностью
обладают сердечные тропонины I и T. Для
диагностики крупноочагового ИМ, каким,
как правило, бывает ИМпST, достаточна
чувствительность и МВ КФК. В последние
годы предпочтительным считается
определение на активности, а массы МВ
КФК.
Креатинкиназа-МВ (КФК-МВ) – одна из форм креатинкиназы, которая содержится в сердечной мышце.
Рано поступает в кровь и такой биохимический маркер некроза миокарда, как белок, связывающий жирные кислоты (БСЖК)2, который может быть обнаружен уже через 2 часа от начала приступа, а в некоторых случаях и ранее.
Вместе с тем, при использовании современных высокочувствительных тест-систем для определения сердечных тропонинов диагностически значимое повышение их уровня в крови можно определить уже через 3 часа от начала приступа, а повторный забор пробы еще через 3 часа позволяет получить диагностически значимый результат практически у всех больных, в том числе в ситуациях, когда в 1-й пробе уровень сердечного тропонина выше нормы и требуется исключить некоронарные причины его повышения .
Отрицательный тест на сердечный тропонин в сроки, когда ожидается его повышение, даже при стертой клинической картине и неопределенных изменениях ЭКГ позволяет исключить диагноз ИМ.
 Дифференциальный
диагноз. ОКС
дифференцируют с перикардитом,
миокардитом, расслоением стенки аорты,
пневмотораксом, ТЭЛА, плевритом,
опоясывающим лишаем, остеохондрозом,
спазмом пищевода, гастроэзофагеальным
рефлюксом, панкреатитом, язвенной
болезнью желудка, желчной коликой,
синдромом ранней реполяризации
желудочков и стресс-тревожными
расстройствами.
Дифференциальный
диагноз. ОКС
дифференцируют с перикардитом,
миокардитом, расслоением стенки аорты,
пневмотораксом, ТЭЛА, плевритом,
опоясывающим лишаем, остеохондрозом,
спазмом пищевода, гастроэзофагеальным
рефлюксом, панкреатитом, язвенной
болезнью желудка, желчной коликой,
синдромом ранней реполяризации
желудочков и стресс-тревожными
расстройствами.

