
4 курс / Фак. Терапия / Fakultetskaya_terapia-11_03_20_final
.pdf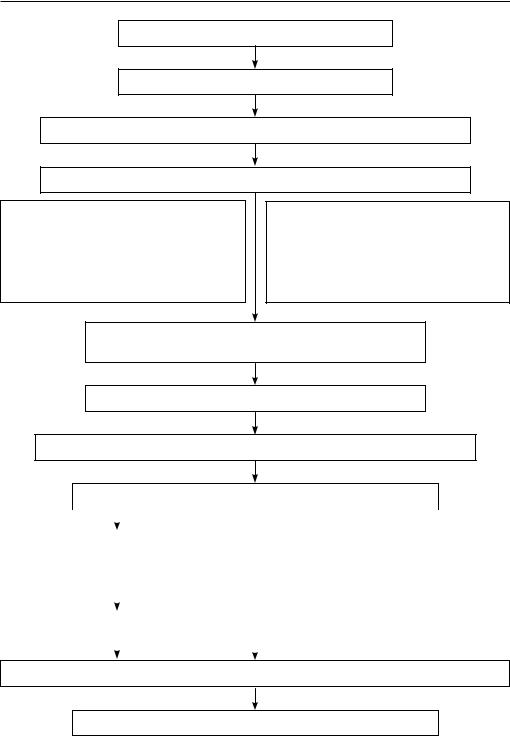
241
Недостаточность аортального клапана
Регургитация крови из аорты в ЛЖ в диастолу
Увеличение конечно-диастолического наполнения ЛЖ (объемная перегрузка)
Эксцентрическая гипертрофия миокарда ЛЖ (гипертрофия и дилатация ЛЖ)
Длительное время АН компенсирована за счет:
•механизма Франка–Старлинга;
•гипертрофии ЛЖ;
•тахикардии (укорочение диастолы, что уменьшает регургитацию крови из аорты в ЛЖ)
Особенности наполнения артериального русла:
•повышение систолического АД;
•снижение диастолического АД;
•недостаточность коронарного кровообращения;
•нарушение перфузии
При декомпенсации — снижение систолической функции (увеличение КДО не ведет к увеличению ударного объема
Повышение конечно-диастолического давления в ЛЖ
Усиление сокращения ЛП с целью компенсаторного поддержания ударного объема
Повышение давления в ЛП и легочных венах
|
|
|
|
|
|
|
|
|
|
|
|
Фиксированный ударный объем |
|
Застойные явления в малом круге |
|
|
||||
|
|
(неспособность увеличивать ударный |
||||
|
кровообращения |
|
|
|||
|
|
|
объем при возрастании потребностей), |
|||
при систолической дисфункции |
|
|
||||
|
|
вследствие этого страдает перфузия |
||||
|
|
|
|
|
||
|
|
|
|
|
периферических органов и тканей |
|
|
|
|
|
|
|
|
Легочная гипертензия |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Растяжение кольца митрального клапана приводит к относительной митральной недостаточности
Усугубление застоя в малом кругу кровообращения
Рис. 12.6. Гемодинамические изменения при АН

242
счет значительных компенсаторных возможностей мощного ЛЖ. Однако при выраженной аортальной регургитации или интенсивном разрушении створок клапана, например при инфекционном эндокардите, признаки ЛЖ недостаточности могут проявиться достаточно быстро (острая аортальная недостаточность).
Жалобы, характерные для АН
Ощущения усиленной пульсации в шее, голове, усиления сердечных ударов, особенно лежа. Это обусловлено усиленным сердечным выбросом и высоким пульсовым давлением.
Сердцебиение как в покое, так и при физической нагрузке, что связано с компенсаторным механизмом — тахикардией.
Головокружения, ощущения преходящей дурноты, обмороки объясняются недостаточностью перфузии головного мозга из-за фиксированного ударного объема ЛЖ и обратного тока крови в ЛЖ во время диастолы. Чаще всего эти симптомы развиваются при перемене положения тела, интенсивной физической нагрузке.
Стенокардия обусловлена относительной недостаточностью кровоснабжения гипертрофированного миокарда, уменьшением тока крови по коронарным сосудам при снижении диастолического давления ниже 50 мм рт.ст.
Одышка — в период декомпенсации порока сначала возникает при физической нагрузке, а затем в покое. При прогрессировании левожелудочковой дисфункции возможно развитие приступов сердечной астмы и отека легких. В дальнейшем могут
присоединяться признаки недостаточности кровообращения по большому кругу: увеличение печени, отеки нижних конечностей, анасарка.
Физикальное обследование
При общем осмотре выявляется бледность кожных покровов, которая обусловлена недостаточной перфузией периферических органов и тканей.
Усиленная артериальная пульсация зависит от увеличения и ускорения систолического выброса и быстрого уменьшения кровенаполнения крупных и средних артерий и проявляется следующиими симптомами:
•«пляска каротид» — видимая на глаз пульсация сонных артерий в положении сидя; также можно видеть пульсацию других крупных и средних артерий, расположенных поверхностно;
•симптом Мюссе — ритмичное покачивание головы вперед и назад синхронно систоле и диастоле;
•симптом Квинке — при надавливании на ноготь происходит изменение величины окрашенного участка ногтя при каждом сокращении сердца: покраснение ногтевого ложа в систолу и побледнение в диастолу (капиллярный пульс). У здорового человека как в систолу, так и в диастолу сохраняется бледное окрашивание ногтевого ложа;
•симптом Ландольфи — пульсация зрачков в виде их сужения и расширения;
•симптом Мюллера — пульсация мягкого нёба.
При пальпации области сердца определяется разлитой, усиленный верхушечный толчок, смещенный влево и вниз (в шестое, а иногда даже в седьмое межреберье). На основании сердца нередко выявляется систолическое дрожание. Этот феномен

243
обусловлен относительным аортальным стенозом (узкий аортальный клапан относительно объему выбрасываемой крови) и возникновением турбулентности в области аортального клапана.
Изменение артериального давления характеризуется повышением систолического
(за счет увеличения сердечного выброса) и отчетливым снижением диастолического артериального давления. Снижение диастолического давления обусловлено уменьшением периферического сопротивления вследствие рефлекторного расширения артериол и возврата части крови в ЛЖ в период диастолы. Снижение диастолического артериального давления (по методу Короткова) от 40 мм рт.ст. и ниже, вплоть до нуля, получило название феномена «бесконечного» тона. Но давление все же никогда не может достигнуть нуля, поэтому ноль должен при обозначении результатов измерения быть заключен в кавычки. Повышение пульсового давления при АН больше зависит от снижения диастолического давления и меньше от повышения систолического. При исследовании периферических сосудов у пациентов с АН выявляется увеличение разницы между величиной давления в плечевой и бедренной артериях, достигающей 60 мм рт.ст. и более. Артериальный пульс на лучевой артерии характеризуется как скорый (рulsus сеlеr) — за счет быстрого расширения и внезапного спадения стенок артерий; высокий и большой (рulsus аltus et mаgnus) — за счет увеличенного объема крови, выбрасываемого в систолу, и быстрый (рulsus frequens) — пульс учащен даже при отсутствии признаков сердечной недостаточности.
Аускультация. II тон на аорте ослаблен или отсутствует, так как не происходит полного смыкания створок клапана. Степень его ослабления пропорциональна выраженности клапанного дефекта. Ослабление I тона на верхушке возникает вследствие относительной митральной недостаточности. Патологический III тон обусловлен выраженной объемной перегрузкой и снижением сократительной способности ЛЖ и приводит к появлению протодиастолического ритма галопа.
Для АН характерен диастолический шум, который выслушивается лучше всего во втором межреберье справа или в точке Боткина. Диастолический шум начинается тотчас после II тона и продолжается до половины или до 3/4 диастолы, постепенно ослабевая (шум регургитации). При небольшом повреждении клапана шум выслушивается с трудом, нечетко. Для улучшения аускультации диастолического шума рекомендуется использовать следующие приемы:
1)проводить аускультацию сидя, при наклоне туловища вперед или лежа на левом боку после глубокого выдоха;
2)проводить аускультацию сразу же после того как больной присядет на корточки (увеличивается венозный возврат).
При АН могут регистрироваться еще два шума на верхушке: пресистолический шум Флинта (функциональный диастолический шум Флинта), появляется в результате смещения передней створки митрального клапана струей регургитации из аорты, что создает препятствие току крови из ЛП в ЛЖ, возникает относительный митральный стеноз. Второй шум — систолический шум на аорте за счет значительного увеличения систолического объема крови, выбрасываемого в аорту ЛЖ.
Симптомы АН также определяются и на крупных периферических артериях:
•симптом Дюрозье (двойной шум Дюрозье) — при сдавливании стетоскопом бедренной артерии (в паховой области, непосредственно под пупартовой

244
связкой) выслушивается два типа шумов: один — громкий и продолжительный систолический, второй — более слабый и короткий диастолический. Появление второго шума обусловлено ретроградным (по направлению к сердцу) током крови в крупных артериях во время диастолы. У здоровых выслушивается только первый шум;
•двойной тон Траубе — редкий звуковой феномен, при котором на крупных артериях (например, бедренной) выслушиваются (без сдавления сосуда) два типа шумов.
Инструментальные методы диагностики
ЭКГ. Основным ЭКГ-признаком является гипертрофия ЛЖ (отклонение ЭОС влево, R V5–V6 больше R V4, увеличение времени внутреннего отклонения в V5–V6, углубление S V1–V2), обусловленная объемной перегрузкой. Следует отметить, что в отличие от данных ЭКГ при АС длительное время не обнаруживается инверсии зубца Т и депрессии сегмента ST, а наоборот, зубцы Т высокие, заостренные в левых грудных отведениях V4–V6. При «митрализации» АН могут появляться признаки гипертрофии левого предсердия: раздвоение зубца Р (в отведениях I, II, aVL, V5–V6) и увеличение длительности зубца Р более 0,10 с. При нарушениях проводимости в гипертрофированном и дилатированном ЛЖ могут появляться признаки блокады левой ножки пучка Гиса.
|
|
|
Таблица 12.2 |
Классификация степени тяжести АН |
|
||
|
|
|
|
Показатель |
Незначительная |
Умеренная |
Тяжелая |
|
аортальная |
аортальная |
аортальная |
|
регургитация |
регургитация |
регургитация |
|
|
|
|
Размер ЛЖ |
Норма |
Норма или не- |
Увеличен |
|
|
сколько увеличен |
|
|
|
|
|
Время полуспада градиента давления (PHT), мс |
Более 500 |
200–500 |
Менее 200 |
|
|
|
|
Площадь поперечного сечения струи/площадь |
Менее 25 |
25–45 |
Более 45 |
поперечного сечения выносящего тракта ЛЖ |
|
|
|
(AR/LVOT), % |
|
|
|
|
|
|
|
Фракция регургитации (RF), % |
Менее 30 |
30–50 |
Более50 |
|
|
|
|
Объем регургитации (RVOI), мл/мин |
Менее 30 |
30–60 |
Более 60 |
|
|
|
|
Vena contracta, см |
Менее 0,3 |
0,3–0,6 |
Более 0,6 |
|
|
|
|
Отношение ширины основания потока регурги- |
Менее 25 |
25–64 |
Более 64 |
тации к диаметру потока ВТ ЛЖ, % |
|
|
|
|
|
|
|
Рентгенограмма органов грудной клетки. При рентгеновском исследовании выявляют увеличение ЛЖ, причем в типичных случаях сердце приобретает так называемую «аортальную» конфигурацию, когда талия сердца подчеркнута. Нередко расширен восходящий отдел аорты, а иногда и вся дуга.
245
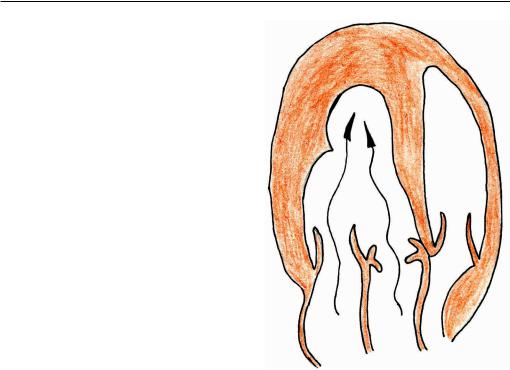
Эхокардиография. По данным ЭхоКГ увеличен конечно-диастолический размер ЛЖ. Определяется гиперкинезия
задней стенки левого желудочка и меж- |
|
|
|
желудочковой перегородки. Главным |
|
ЛЖ |
|
признаком аортальной регургитации |
|
||
|
|
||
при одномерной эхокардиографии |
|
|
|
(М-режим) является диастолическое |
|
|
|
дрожание передней створки митраль- |
|
|
|
ного клапана, возникающее под дей- |
|
|
|
ствием обратного турбулентного потока |
|
|
|
крови из аорты в ЛЖ. Косвенным при- |
|
|
|
знаком тяжелой АН является раннее |
|
|
|
смыкание створок митрального клапана |
|
|
|
в результате значительного повышения |
|
|
|
давления в ЛЖ. Другой признак — не- |
|
|
|
смыкание створок аортального клапана |
1 |
2 |
|
в диастолу — выявляется не столь часто. |
|||
Для определения АН и ее тяжести |
|
|
|
наиболее информативна допплер-эхо- |
ЛП |
Аорта |
|
кардиография, особенно цветное ска- |
|
|
|
нирование. Степень АН определяется |
Рис. 12.7. Диастолическое наполнение кровью |
||
по времени полуспада (Т1/2) диастоли- |
|||
полости левого желудочка при аортальной не- |
|||
ческого градиента давления между аор- |
|||
достаточности: 1 — диастолическое наполнение |
|||
той и ЛЖ (табл. 12.2, рис. 12.7). |
|||
кровью полости левого желудочка из левого |
|||
Катетеризация полостей сердца, аор- |
|||
предсердия (норма); 2 — диастолическая регур- |
|||
тография. Проводится перед протези- |
гитация крови из аорты в левый желудочек |
||
рованием аортального клапана с целью |
|
|
|
определения уровня конечно-диастолического давления, величины сердечного выброса, объема аортальной регургитации, размера восходящего отдела аорты.
Течение
Достоверных данных о течении заболевания у пациентов с бессимптомной АН и нормальной систолической функцией нет. При мягкой или умеренной АН прогноз благоприятен. Факторами плохого прогноза являются: появление симптомов сердечной и коронарной недостаточности, фибрилляции предсердий, пожилой и старческий возраст. Медикаментозная терапия в этих случаях обычно малоэффективна. При своевременном хирургическом лечении прогноз у этих больных значительно улучшается.
Лечение
При медикаментозной терапии АН используют следующие группы препаратов. Артериальные вазодилататоры: иАПФ, БРА и блокаторы медленных кальциевых
каналов (дигидропиридиновые) назначаются с целью вазодилатации, что способствует уменьшению объема аортальной регургитации.

246
Сердечные гликозиды назначают при сердечной декомпенсации и систолической дисфункции ЛЖ (ФВ меньше 40%). Доза подбирается с осторожностью, не следует добиваться значительного уменьшения тахикардии, так как удлинение диастолы способствует увеличению объема регургитации.
Диуретики — для лечения сердечной недостаточности с целью уменьшения ОЦК.
Нитраты — с целью уменьшения преднагрузки.
Применение β-адреноблокаторов и недигидропиридиновых антагонистов кальция ограничено тем, что, вызывая брадикардию, они способствуют удлинению времени диастолы и увеличению объема регургитации крови из аорты в ЛЖ.
Должное внимание следует уделять профилактике инфекционного эндокардита.
При бессимптомном течении АН и сохранной систолической функции пациентам показано диспансерное наблюдение с выполнением ЭхоКГ-контроля каждые 6 мес.
Важным этапом в лечении АН и улучшении прогноза заболевания является протезирование аортального клапана.
Показания к протезированию аортального клапана при АН:
1)симптоматически тяжелая АН;
2)бессимптомная АН с ФВ ЛЖ менее 50%;
3)тяжелая АН при наличии показаний к выполнению АКШ, операций на восходящем отделе аорты или других клапанах;
4)бессимптомная АН с ФВ ЛЖ более 50%, но при выраженной дилатации ЛЖ (увеличение КДР ЛЖ более 70 мм, КСР ЛЖ более 50 мм).
Запомните!
Причины АН:
1)ОРЛ (утолщение, деформация и сморщивание створок клапана);
2)инфекционный эндокардит (может быть первичным и вторичным);
3)артериальная гипертензия, аневризма аорты (нет полного смыкания створок клапа-
на — относительная АН); 3) врожденная АН (аномалии развития створок и кольца клапана, а также аорты).
Основные клинические проявления АН:
1)ощущения усиленной пульсации в шее, голове;
2)сердцебиение;
3)головокружения, ощущения преходящей дурноты, обмороки;
4)стенокардия;
5)одышка.
Основные данные физикального обследования:
1)признаки пульсации периферических артерий: «пляска каротид», симптом Мюссе, симптом Квинке, симптом Ландольфи, симптом Мюллера;
2)пульс скорый; высокий, большой и быстрый;
3)повышение систолического и снижение диастолического АД, повышение давления;
4)разлитой, усиленный верхушечным толчок, смещенный влево и вниз;
5)аускультативно: ослабление II тона на аорте, диастолический шум на аорте и в точке Боткина;
6)шум на периферических артериях: двойной шум Дюрозье, двойной тон Траубе.

247
Инструментальная диагностика:
1)гипертрофия ЛЖ без признаков систолической нагрузки (ЭКГ, ЭхоКГ);
2)«аортальная» конфигурация сердца (рентгенография);
3)увеличение конечно-диастолического размера ЛЖ, гиперкинезия задней стенки ЛЖ и межжелудочковой перегородки, диастолическое дрожание передней створки митрального клапана (ЭхоКГ);
4)уменьшение времени полуспада (Т1/2) диастолического градиента давления между аортой и ЛЖ позволяет количественно оценить степень АН (допплер-эхокардио графия).
Принципы лечения:
1)протезирование аортального клапана;
2)иАПФ (для уменьшения объема аортальной регургитации);
3)нитраты (для уменьшения преднагрузки);
4)сердечные гликозиды (при систолической дисфункции, фибрилляции предсердий);
5)диуретики (для лечения ХСН).
Ситуационная задача
Пациентка Л., 52 лет, госпитализирована с жалобами на отеки нижних конечностей, одышку и боли за грудиной сжимающего характера, возникающей при физической нагрузке (ходьба на 300 м), купирующиеся в покое в течение 5–10 мин. Также периодически беспокоят головокружения, сердцебиения.
Из анамнеза известно, что в возрасте 12 лет перенесла тяжелую ангину. В возрасте 20 лет, во время беременности, врачи говорили о каком-то шуме в сердце. Родоразрешение путем кесарева сечения (крупный плод). Ухудшение состояния отмечает в течение последнего года, когда стали появляться одышка и жжение за грудиной при умеренной физической нагрузке, отеки нижних конечностей к вечеру.
Объективно: масса тела — 68 кг, рост — 161 см. Кожные покровы и видимые слизистые бледные, обычной влажности. Лежит с приподнятым головным концом кровати. При осмотре определяется «пляска каротид». Отечность нижней трети голеней. Верхушечный толчок в пятом межреберье на 2,0 см кнаружи от средне-ключичной линии, разлитой, резистентный. Левая граница относительной сердечной тупости на 2,0 см кнаружи от среднеключичной линии в пятом межреберье. При аускультации на верхушке тоны ослаблены, ритмичные. В точке Боткина–Эрба выслушивается протодиастолический шум, который проводится на верхушку. ЧСС — пульс — 106 в минуту, ритмичный. АД — 140/40 мм рт.ст. Дыхание жесткое, мелкопузырчатые хрипы в нижних отделах. ЧДД — 20 в минуту. Язык обложен белым налетом. Живот мягкий, безболезненный. Размеры печени по Курлову 14×12×11 см. Нижний край печени выступает из-под края реберной дуги на 2 см, мягкий, слегка болезненный. Поколачивание по поясничной области безболезненно.
Лабораторно-инструментальные данные
Клинический анализ крови: эритроциты — 3,6×1012/л, гемоглобин — 128 г/л, тромбоциты — 380 × 109/л, лейкоциты — 7,3×109/л, П — 2%, С — 58%, Л — 33%, М — 4%, Э — 3%, СОЭ — 11 мм /ч.
Биохимический анализ крови: без изменений.
ЭКГ: ритм синусовый, ЧЖО — 104 в минуту, гипертрофия левого желудочка.

248
Данные эхокардиографии:
Показатели |
Полученные данные |
Норма |
|
|
|
Размер левого предсердия |
47 |
До 40мм |
|
|
|
КДР ЛЖ |
68 |
До 55 мм |
|
|
|
КСР ЛЖ |
48 |
До 37 мм |
|
|
|
Толщина МЖП |
13 |
До 11 мм |
|
|
|
Толщина ЗС ЛЖ |
13 |
До 11 мм |
|
|
|
ФВ |
48 |
>55% |
|
|
|
Заключение: расширена полость левого предсердия и желудочка. Гипертрофия левого желудочка. Глобальная сократимость миокарда ЛЖ снижена. Диастолическое дрожание передней створки митрального клапана. Значительная степень аортальной регургитации (55%).
Вопросы:
1.Обоснуйте и сформулируйте предварительный диагноз.
2.Какими методическими приемами можно улучшить аускультативные данные?
3.Объясните гемодинамические нарушения, происходящие при данном состоянии.
4.Тактика лечения.
Литература
1.Ройтберг Г. Е., Струтынский А. В. Внутренние болезни. Сердечно-сосудистая система. М.: МЕДпресс-информ, 2017. 904 с.
2.Руководство по кардиологии: в 4 т. / под ред. Е. И. Чазова. Т. 4: Заболевания сердечно- сосудистой системы (II). М.: Практика, 2014. 976 с.
3.2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. Circulation. 2014; 129: 2440-2492 URL: http://circ.ahajournals.org/ content/129/23/2440
Глава 13 Бронхиальная астма
Бронхиальная астма (БА) — гетерогенное заболевание. Течение астмы включает в себя эпизодические ухудшения (обострения) на фоне хронического персистирующего воспаления и/или структурных изменений, которые могут быть связаны с персистенцией симптомов и снижением функции легких. Широкое разнообразие проявлений астмы у различных пациентов обусловлено сочетанием триггерных факторов с фенотипом, степенью гиперреактивности и обструкции дыхательных путей и тяжестью воспаления в дыхательных путях.
Бронхиальная астма является гетерогенным заболеванием, характеризующимся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей.
Эпидемиология
В мире насчитывается около 300 млн больных БА, при этом распространенность БА колеблется от 1 до 18%. Национальный институт сердца, легких и крови (NIHLB, США) совместно со Всемирной организацией здравоохранения создал Рабочую группу, результатом деятельности которой стали доклад рабочей группы «Глобальная стратегия лечения и профилактики бронхиальной астмы» и разработка программы «Глобальная инициатива по бронхиальной астме» (Global Initiative for Asthma, GINA), являющейся сегодня основным руководством для врачей. Первый доклад рабочей группы NHLBI/WHO «GINA» был издан в 1995 г. В последующем по мере расширения наших представлений о развитии заболевания, появления новых методов диагностики и средств лечения редакция программы GINA претерпевала изменения, последние из которых были сделаны в 2019 г. Подробная информация есть на веб-сайте GINA (www.ginasthma.org).
Факторы риска, этиология
Факторы, влияющие на риск развития БА, можно разделить на факторы риска развития заболевания и факторы, провоцирующие обострение. Некоторые факторы относятся к обеим группам (табл. 13.1).
250
Таблица 13.1
Факторы, влияющие на развитие и проявления БА
Внутренние факторы
Генетические:
•гены, предрасполагающие к атопии;
•гены, предрасполагающие к бронхиальной гиперреактивности
Ожирение
Пол
Внешние факторы
Аллергены:
•аллергены помещений: клещи домашней пыли, шерсть домашних животных (собак, кошек, мышей), аллергены тараканов, грибы, в том числе плесневые и дрожжевые;
•внешние аллергены: пыльца, грибы, в том числе плесневые и дрожжевые
Инфекции (главным образом вирусные)
Профессиональные сенсибилизаторы
Курение табака:
•пассивное курение;
•активное курение
Загрязнение воздуха внутри и снаружи помещений
Питание
Внутренние факторы
Генетические факторы. БА — генетически детерменированное атопическое заболевание. В настоящее время поиск генов, связанных с развитием БА, сосредоточился на четырех крупных областях: выработка аллерген-специфических антител класса IgE (атопия); проявление бронхиальной гиперреактивности; образование медиаторов воспаления, например, цитокинов, хемокинов и факторов роста; определение соотношения между Th1 и Th2 опосредованными типами иммунного ответа. Эти исследования позволили выявить многочисленные зоны хромосом, связанные с предрасположенностью к развитию бронхиальной астмы. Например, тенденция к выработке повышенного количества общего сывороточного IgE наследуется как сцепленное с бронхиальной гиперреактивностью, а ген (или гены), определяющий развитие бронхиальной гиперреактивности, расположен в хромосоме 5q вблизи главного локуса, участвующего в регуляции уровня сывороточного IgE. Однако поиск специфического гена (или генов), участвующего в формировании предрасположенности к атопии или БА, продолжается, так как имеющиеся результаты противоречивы. Помимо генов, определяющих предрасположенность к БА, существуют гены, связанные с ответом на лечение противоастматическими препаратами. Так, например, показано, что вариабельность гена, кодирующего адренорецепторы, отражает различия индивидуального ответа на β2-агонисты. Другие исследуемые гены регулируют ответ на ГКС и антилейкотриеновые препа-
