
4 курс / Лучевая диагностика / Рентгенодиагностика_заболеваний_и_повреждений_черепа_Коваль_Г_Ю_
.pdf
Рис. 288. Прицельная рентгенограм |
|
|
|
|
|
|
|
|
|
|||||
ма глазницы в боковой проек |
|
|
|
|
|
|
|
|
|
|||||
ции: |
|
|
|
|
Рис. |
289. Рентгенограмма черепа |
в |
аксиальпои |
||||||
5 — глазничная часть |
лобной ко |
|||||||||||||
|
проекции: |
|
|
|
|
|
|
|||||||
сти; 6 — малое крыло клиновидной |
|
|
|
|
|
|
|
|||||||
кости; |
7 — верхняя стенка глазни |
|
7а — надглазничный край; 13 — мозговая поверх |
|||||||||||
цы; 7б— скуловой отросток лоб |
|
ность большого крыла клиновидной |
кости; 29 — |
|||||||||||
ной кости; 8 — передний клиновид |
|
глазничная поверхность большого крыла клино |
||||||||||||
ный отросток; |
61 — тело скуловой |
|
видной кости; 34 — клиновидная |
|
пазуха; 61 — |
|||||||||
кости; |
61а — лобный |
отросток ску |
|
скуловая |
кость; |
62 — верхнечелюстная |
пазуха; |
|||||||
ловой |
кости; |
62 — верхнечелюст |
|
64 — подглазничный край; |
67 — решетчатый ла |
|||||||||
ная пазуха (стрелки); 626 — ниж |
|
биринт; |
68 — скуловая |
дуга; |
73 — глазница; |
|||||||||
няя стенка глазницы; |
63 — лате |
|
74 — нижняя глазничная |
щель; |
75 — крыловид |
|||||||||
ральный край входа |
в |
глазницу; |
|
ная ямка; 77 — тело нижней |
челюсти; |
77а — ве |
||||||||
66 — лобная |
пазуха. |
Двойные |
|
нечный отросток; |
78 — головка. |
|
Крыловидный |
|||||||
стрелки — предперекрестная бо |
|
отросток |
клиновидной кости обозначен |
двойной |
||||||||||
розда |
|
|
|
|
|
стрелкой |
|
|
|
|
|
|
|
|
клетки решетчатого лабиринта, лобный отросток скуловой и скуловой отросток лобной костей, образующие латеральный край входа в глазницу. Под ней находится верхнечелюстная пазуха, а позади — клиновидная.
Аксиальный снимок глазницы (рис. 289) аналогичен аксиальному снимку черепа. Его можно выполнить в подбородочной укладке с центрацией пучка рентгеновских лучей в срединной сагиттальной плоскости черепа на уровне нижнего края входа в глазницу.
На рентгенограмме в аксиальной проекции глазницы в значительной мере совпадают с верхнечелюстными пазухами. Рентгеноанатомическому анализу подлежат медиальная и латеральная стенки, а также вход в глазницу. Над глазничный край проецируется кпереди от подглазничного края верхней че люсти. Внутренняя стенка глазницы, располагаясь почти в сагиттальной плос кости,; проекционно совпадает с наружной стенкой решетчатого лабиринта и медиальной стенкой верхнечелюстной пазухи. Латеральная стенка глазницы
Рис. 290. Прицельные рентге нограммы глазницы в косой передней проек ции для зрительного ка нала (по Резе):
1 — клиновидное возвыше ние; 6 — мозговая поверх ность малого крыла; 8 — передний клиновидный от росток. Стрелкой обозначено неизмененное отверстие зри тельного канала

Рис. 291. Схемы шаблонов для определения локализации инородных тел по Комбергу — Балтину
раллельно анатомической горизонтали на снимке. По линии, соединяющей проекцию анато мической оси глаза и тень инородного тела, можно определить меридиан, где находится ино родное тело. Путем подсчета числа промежутков между окружностями определяют "расстоя ние от анатомической оси глаза, на котором находится инородное тело.
Вторую схему с изображением сагиттального разреза глаза накладывают на боковой снимок таким образом, чтобы линия 0—0, соответствующая на схеме лимбу, совпадала с ли нией, соединяющей на рентгенограмме верхнюю и нижнюю точки протеза. Средняя горизон тальная линия схемы должна пройти через центр тени протеза и совпасть с анатомической осью глаза. Отсчитывается отстояние осколка от плоскости лимба по квадрантам и определя ется глубина его залегания.
Погрешность этого метода при расположении осколка в переднем отделе глаза не превы шает 1 мм, а в заднем — 1—2 мм.
В настоящее время при использовании мощных рентгеновских аппаратов с отсеивающими решетками расстояние от исследуемого глаза до пленки увеличи лось в носо-подбородочной проекции в среднем на 15 см, а в боковой — на 10 см. В связи с этим потребовался пересмотр размеров шаблонов-измерителей Балти - на. Б ы л и произведены расчеты проекционного увеличения схематического глаза диаметром 24 мм при рентгенографии с отсеивающей решеткой при стан дартном фокусном расстоянии в 1 м и предложены увеличенные шаблоныизмерители диаметром 28,6 мм (вместо 26,4 мм) для рентгенограмметрии в пе редней и 26,4 мм (вместо 25,2 мм) — в боковой проекции. Использование этих схем позволяет избежать ошибок при локализации осколков на рентгеновских снимках, произведенных с использованием отсеивающей решетки (В. А. Рого ж и н , 1977).
Бесскелетную рентгенографию по Фогту применяют при травме глаза, когда на обычных снимках осколки не обнаруживаются, и при попадании в глаз множества неметаллических осколков.
Нами модифицирована бесскелетная рентгенография в аксиальной и боковой проекци ях. При этом используется кассета (рис. 292) с закругленными краями (толщина алюми ния — 0,5 мм, размеры — 2X4,5 см, радиус кривизны поверхности — 12 мм) с зазором в 2—2,5 мм для вкладывания двойной рентгеновской пленки. На открытый край кассеты надеты плотная эбонитовая насадка, предохраняющая ее от сплющивания, и металлический колпак, закрывающий кассету. Тень кассеты не перекрывает тени инородных тел. Кассету
325


дел |
глаза перпендикулярно |
пленке. |
Рентгенографию следует |
производить узким |
тубу |
||
сом |
(диаметром 1,5—2,0 см) |
при |
фокусном |
расстоянии |
30 |
см, предпочтительно |
ден |
тальным аппаратом. |
|
|
|
|
|
|
|
|
Для определения плоскости лимба мы |
предложили |
набор протезов-индикаторов из |
||||
полупрозрачной пластмассы, аналогичных по форме протезам Балтина. В центре протезов располагается отверстие диаметром 11 мм, а в желобки по экватору вставлены свинцовые проволочки толщиной 0,2 мм, отстоящие на 0,5 мм от наружного и внутреннего краев про теза (рис. 293). Таким образом, между внутренними краями проволочек сохраняется рас стояние в 12 мм, то есть равное диаметру роговицы схематического глаза. В зависимости от величины глазного яблока можно применять протезы с различными радиусами кривизны сферической поверхности.
При рентгенографии в аксиальной проекции протез на глазу располагается таким об разом, чтобы проволочки маркировали 3 и 9 ч, а в боковой проекции — соответственно 6 и 12 ч. Расчеты на бескостном снимке производят при помощи миллиметровой линейки.
Перед проявлением снимков обязательно маркируют наружную сторону рентгенограммы в аксиальной проекции и верхнюю — в боковой. Эта маркировка необходима при расчетах местоположения осколка (рис. 294).
На сухих рентгенограммах, кроме паспортных данных больного, даты производства снимка и проекции (аксиальная и боковая), указывают сторону (наружная и внутренняя — для аксиальной проекции и верхняя и нижняя — для боковой).
На рентгенограммах соединяют тени концов проволочек и таким образом определяют плоскость лимба глаза. От нее восстанавливают перпендикуляр к тени инородного тела и измеряют глубину отстояния осколка. При правиль ном положении глаза и протеза расстояние между концами проволочек долж но быть 11—12 мм, а отстояние тени инородного тела от плоскости лимба на рентгенограммах в аксиальной и боковой проекциях—равно. Если они раз личны, исследование повторяют
Для определения расположения инородного тела в вертикальной и горизон тальной плоскостях глазного яблока на снимках в аксиальной и боковой проек циях от средней точки лимба восстанавливают перпендикуляр — проекцию анатомической оси глаза.
Меридиан (час) залегания инородного тела определяют по схеме Е. С. В айнштейна (рис. 295), на которую переносят полученные данные о его расположении относительно оптической оси глаза. Одна сторона клеточки на схеме соответству ет \ мм.
Отстояние инородного тела от анатомической оси глаза определяют по дан ным, приведенным в табл. 8.
Отстояние осколка от горизонтальной плоскости определяют по боковому снимку, от вертикальной плоскости — по аксиальному.
Т а б л и ц а 8. ОПРЕДЕЛЕНИЕ ОТСТОЯНИЯ ИНОРОДНОГО ТЕЛА ОТ АНАТОМИЧЕСКОЙ ОСИ, ММ


На месте пересечения соответствующих строчек табл. 8 находится цифра, которая указывает отстояние осколка от анатомической оси глаза (Е. С. Вайпштейн, 1962).
Предлагаемую кассету можно использовать для изолированного исследова
ния верхнего века с целью |
исключения расположения в нем осколков. Для |
этого выпуклую (нижнюю) |
поверхность кассеты подводят под верхнее веко. |
Центральный рентгеновский |
луч направляют перпендикулярно кассете. |
Определить, где локализуется инородное тело (внутри глаза или за его пре делами), трудно при расположении осколка у оболочек глазного яблока, то есть в пограничной зоне глаза. На обычных рентгенограммах контуры глазного яблока обычно не видны, поэтому при рентгенолокализации инородных тел расчеты ведутся по схематическому глазу с размером оптической оси в 24 мм.
Трудность диагностики инородных тел, |
расположенных в пограничной зо |
|
не глаза, заключается прежде всего в том, |
что размеры |
глазного яблока (даже |
с эмметропической рефракцией) варьируют в широких |
пределах. |
|
Исследования многих авторов показали, что размеры глаза варьируют от 21,3 до 31,0 мм, то есть ширина так называемой пограничной зоны составляет около 10 мм. Такие большие колебания размеров глаз могут стать причиной ошибок при рентгенолокализации инородных тел, расположенных в заднем отделе глазного яблока у его оболочек.
ВОдесском НИИГБТТ им. В. П. Филатова для локализации инородных тел
впограничной зоне глаза используется предложенный С. А. Любарским (1965) комплексный метод — комбинаций рентгенографии глаза по Комбергу — Балтину с определением передне-заднего размера по оси глазного яблока при по мощи ультразвука. Точность ультразвукового измерения глазного яблока до стигает ±0,1—0,2 мм. Однако при этом не учитывается толщина оболочек, в частности склеры, которая может варьировать в значительных пределах и у зад него полюса составлять от 0,5—0,8 мм до 1,23 мм в здоровых глазах и достигать 1,61 мм — в патологически измененных.
Таким образом, истинный размер глаза можно определить только после из мерения толщины оболочек у заднего полюса глаза. Поскольку имеющимися в настоящее время аппаратами это сделать пока невозможно, мы произвольно к полученному размеру добавляем 1,0 мм.
Установив положение инородного тела по схемам Балтина, нужно уточнить его локализацию, исходя из индивидуальных размеров глаза данного больного, определенных при помощи ультразвука. С. А. Любарским (1968) предложена, а
330

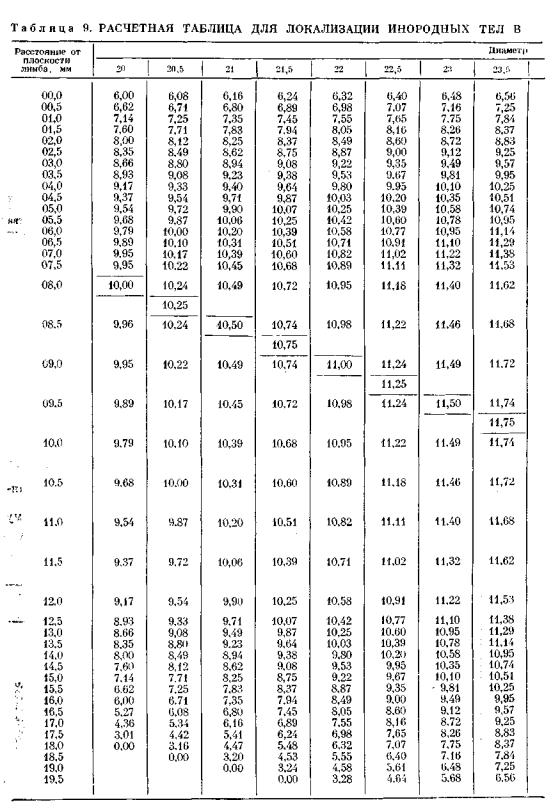
В. А. Рогожиным (1977) исправлена таблица определения радиуса глаза на лю бом уровне от лимба (табл. 9). Диаметр по экватору — 22—28 мм.
Определив координаты залегания инородного тела и передне-задний размер травмированного глаза, по табл. 9 можно найти радиус плоскости сечения данного глазного яблока на уровне отстояния осколка от плоскости лимба. По расстоянию осколка от анатомической оси глаза можно судить о его поло жении (внутриили внеглазное).
У части больных провести измерение травмированного глазного яблока не возможно из-за обширности свежего поражения или рубцовых изменений.
Некоторые авторы рекомендуют в таких случаях ориентироваться на дан ные ультразвуковой биометрии второго (здорового) глаза. Однако результаты такого расчета могут быть неправильными из-за разной величины глазных яб лок у одного человека. Кроме того, раненый глаз может быть уменьшен при развитии атрофического процесса.
При локализации погранично расположенных инородных тел в заднем от деле глаза применяется также рентгенохирургический метод, разработанный в Одесском НИИГБТТ им. В. II. Филатова И. Я. Шитовой (1965).
Рентгенохирургический метод состоит из комбинации исследования глаза по Комбергу — Балтину, индивидуального измерения передне-заднего размера глазного яблока ультразвуком и производства на операционном столе последую щей задней бескостной рентгенографии почти всего глазного яблока после вск рытия конъюнктивы и тщательного освобождения его от прилегающих к склере мягких тканей.
Используется кассета для бесскелетной рентгенографии, в которой рабочая часть удли нена до 7 см. В алюминиевую кассету закладывается двойная рентгеновская пленка.
Часть кассеты, которую вводят в операционную рану за глазное яблоко, стерилизуют многократным обтиранием 1 % спиртовым раствором бриллиантового зеленого, а затем 96 % спиртом. На нерабочую часть кассеты, служащую для удержания ее, надевают стериль ный матерчатый чехол. При отсутствии кассеты используют пленку, завернутую в светоне проницаемую бумагу и помещенную в стерильный резиновый напальчник.
После обычной предоперационной подготовки глаза и анестезии в меридиане залегания инородного тела у лимба разрезают конъюнктиву и глубоко отсепаровывают.
Успех диагностики зависит от тщательности освобождения склеры от прилегающих мяг ких тканей. Берут на лигатуру и при необходимости отсекают соответствующие прямые мыш цы. Производят тщательный осмотр склеры. В меридиане залегания инородного тела на со ответствующем расстоянии от плоскости лимба (координаты определяют по Комбергу — Балтину) делают отметку бриллиантовым зеленым для последующего диасклерального разреза или эписклерально пришивают маленькую металлическую метку. По склере под контролем
331
