
6 курс / Кардиология / Джон_Кэмм_Болезни_сердца_и_сосудов_2011
.pdfДИАГНОСТИКА
КЛИНИЧЕСКАЯ КАРТИНА
Хотя типичное ТП обычно является пароксизмальным, обнаружено, что некоторые пациенты страдают хроническим ТП, не имея каких-либо симптомов. Типичное КТИ-зависимое ТП в 2,5 раза больше распространено у мужчин, чем у женщин. Очень редко наблюдается у пациентов в возрасте ‹50 лет, за исключением людей, интенсивно занимающихся спортом. Длительные интенсивные физические упражнения могут предрасполагать к ФП, но также и к развитию КТИзависимого ТП [17]. Частота возникновения ТП возрастает с возрастом, при наличии ХОБЛ, артериальной гипертензии, ожирения, ДМПП (даже после пластики), поражения МК и систолической или диастолической дисфункции ЛЖ различной этиологии. Типичное КТИзависимое ТП может также развиваться в связи с хирургическими вмешательствами, инфекциями респираторного тракта, и, более редко, острым ИМ. У пациентов с ревматическим поражением митрального клапана ТП, особенно краниокаудальное, должно расцениваться как левопредсердное по происхождению, пока не доказано обратное (табл. 28.1) [22]. Изолированное ТП без патологии со стороны сердечно-сосудистой или дыхательной системы встречается редко, составляя ‹2% ТП, документированного в генеральной популяции [22]. ТП у взрослых имеет тенденцию к рецидивированию или становится хроническим. У пациентов с ФП может развиваться ТП, или спонтанно, или после терапии препаратами IС класса (класс IC-ассоциированное ТП) либо амиодароном. У младенцев ТП встречается крайне редко, обычно в связи с кардиореспираторными эпизодами, и не имеет тенденции к рецидивированию, если только оно не связано с врожденным заболеванием сердца [142]. Редко систоличекая дисфункция ЛЖ у пациентов с хроническим ТП отражает состояние тахикардической кардиомиопатии [143].
Пациенты с пароксизмальным ТП обычно жалуются на сердцебиение и/или повышенную возбудимость, иногда связанную с полиурией [144], одышку, слабость или боль в грудной клетке в покое или во время повседневной физической активности. Пароксизмальное ТП может приводить к ОСН у пациентов с систолической и/или диастолической дисфункцией ЛЖ. В исключительных случаях, если АВ-проведение составляет 1:1, ТП может сопровождаться обмороком, и даже приводить к смерти. Подобный эпизод может возникнуть при симпатическом выбросе (как во время интенсивной физической нагрузки), обычно в комбинации с ускоренным АВ-узловым проведением, синдромом WPW, или, более часто, с использованием антиаритмических препаратов I класса [145-147]. Антиаритмические препараты IC класса, уменьшая скорость предсердного проведения, ускоряют развитие формы ТП с относительно медленной частотой сокращения предсердий (190-240 уд/мин). Пациенты с ТП на фоне приема препаратов IC класса при АВ-проведении 2:1 могут не иметь никаких симптомов или жаловаться на повышенную возбудимость. Во время физической нагрузки, и поскольку флекаинид и в меньшей степени пропафенон не удлиняют значительно рефрактерный период АВ-узла, у пациентов с ТП на фоне приема препаратов IC класса может развиться жизнеугрожающее АВ-проведение 1:1. Хотя "медленное" ТП также может развиться при приеме амиодарона, АВ-отношение обычно составляет 2:1 или более из-за влияния препарата на АВ-узловое проведение.
Считают, что риск тромбоэмболических эпизодов при ТП низкий в связи с относительно сохраненной механической функцией предсердий. Чреспищеводная ЭхоКГ демонстрирует тромбы в ЛП и спонтанный эхо-контраст у части пациентов с ТП (рис. 28.13) [148-152]. Тромбы в ушке ЛП бывают редко при отсутствии предыдущих эмболических эпизодов, ФП в анамнезе, сопутствующего поражения МК, СН или дисфункции ЛЖ [153]. Несмотря на отсутствие качественных исследований по этой теме и несколько противоречивые результаты, представляется разумным применять для ТП профилактические меры, использующиеся при ФП, особенно принимая во внимание, что обе аритмии могут сосуществовать в разное время у одного и того же пациента [1].
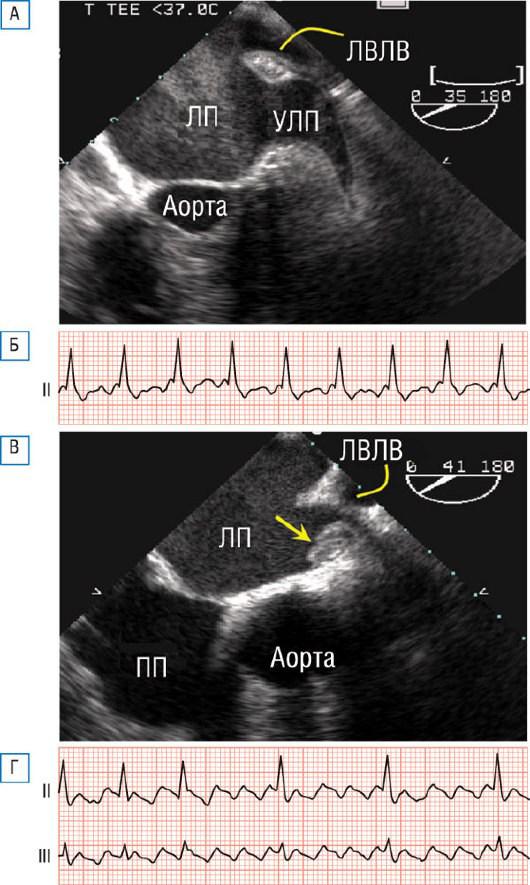
Рис. 28.13. Фрагменты (А и Б) у пациента с КТИ-зависимым ТП, артериальной гипертензией и ХОБЛ в анамнезе. Чреспищеводная ЭхоКГ демонстрирует выраженный спонтанный эхоконтраст в полости ЛП. В и Г - изображения принадлежат другому пациенту 76 лет, также с КТИ-зависимым ТП, систолической дисфункцией ЛЖ и ранее документированным эпизодом
ФП. У этого пациента на чреспищеводной эхокардиограмме (В) показан тромб в ушке левого предсердия (УЛП) (стрелка). ЛВЛВ - левая верхняя легочная вена.
ЭЛЕКТРОКАРДИОГРАФИЯ
При КТИ-зависимом ТП с движением импульса против часовой стрелки предсердные волны (волны F или зубцы Р) в нижних отведениях имеют преимущественно отрицательное отклонение (см. рис. 28.10, А, Б; 28.13, Б и Г). Начальная отрицательная нижняя волна с последующим положительным конечным сегментом без изолинии между последовательными волнами F приводит к характерной "пилообразной" морфологии (см. рис. 28.10, Б и 28.13, Г). Конечное положительное отклонение волн F в нижних отведениях происходит в результате поздней краниокаудальной активации латеральной стенки ПП [154]. При КТИ-зависимом ТП с движением импульса против часовой стрелки волны F обычно положительные в V1 и отрицательные в V6, а частота ритма предсердий составляет ≈ 300 уд/мин, медленнее у пациентов с дилатированным или увеличенным ПП либо при приеме препаратов I класса или амиодарона, а быстрее у молодых людей или детей (см. рис. 28.10, А и Б). Чем медленнее частота трепетания, тем выше вероятность получения короткой горизонтальной изолинии между последовательными предсердными волнами. При нетипичном КТИ-зависимом ТП с движением импульса по часовой стрелке предсердные волны F в нижних отведениях имеют положительную начальную часть, за которой может следовать конечный отрицательный компонент, являясь отрицательным в V1 и положительным в V6; если зубцы P положительны в V1, необходимо предположить ТП, не связанное с истмусом. Частота предсердного ритма при КТИ-зависимом ТП с движением импульса по часовой стрелке часто составляет ≈250 уд/мин или даже медленнее (рис. 28.10, В и 28.12, А).
АВ-проведение во время ТП обычно составляет 2:1. АВ-проведение >2:1 может быть вызвано на время вагусными пробами или в/в введением аденозина или верапамила. Постоянное АВпроведение >2:1 может наблюдаться у пациентов, принимающих препараты, влияющие на АВузел (β-блокаторы, блокаторы медленных кальциевых каналов или амиодарон), или в результате сопутствующего влияния старения или болезни АВ-узла (рис. 28.10, Б и В; 28.12, А и 28.13, Г). Крайне редко АВ-проведение во время ТП может составлять 1:1, наиболее часто как осложнение терапии антиаритмическими препаратами I класса, в этом случае мы наблюдаем тахикардию с очень широкими комплексами QRS и частотой желудочковых сокращений 190-250 в минуту, поскольку препараты IC класса замедляют частоту ТП и вызывают возникающую при их применении БНПГ.
КТИ-зависимое ТП, развивающееся после абляции по поводу ФП, часто имеет атипичные ЭКГпроявления из-за измененного проведения и особенностей возбуждения в ЛП [155]. Хотя КТИзависимое ТП после абляции по поводу ФП может на ЭКГ имитировать атипичное, не связанное с истмусом трепетание, отрицательные зубцы Р в нижних или прекордиальных отведениях свидетельствует в большей степени о КТИ, чем о левопредсердном ТП или ТП из коронарного синуса [155].
"Нижнепетлевое" КТИ-зависимое ТП электрокардиографически сходно с КТИ-зависимым ТП с движением импульса по часовой стрелке или в противоположном направлении [134, 135], но окончательная форма волн F зависит от места, где волновой фронт активации пересекает пограничный гребень [140, 141]. При "нижнепетлевом" КТИ-зависимом ТП с движением импульса против часовой стрелки имеется легкое снижение амплитуды поздних положительных отклонений в нижних отведениях, вызванное столкновением над латеральной частью ПП, что нейтрализует поздний краниокаудальный латеральный волновой фронт [141]. Возбуждение межпредсердной перегородки и ЛП во время "нижнепетлевого" КТИ-зависимого ТП с движением импульса против часовой стрелки такое же, как и и во время типичного КТИ-зависимого ТП с движением импульса против часовой стрелки, что объясняет сходные ЭКГ-проявления у обоих типов аритмии. ТП с "верхнепетлевым re-entry", циркулирующим в направлении по часовой стрелке вокруг правой верхней полой вены, приводит к ЭКГ-проявлениям, сходным с таковыми при КТИ-зависимом ТП с движением импульса по часовой стрелке [141], но с плоскими или отрицательными волнами F в отведении I [156].
Левосторонние ТП являются предсердной тахикардией с механизмом макро-re-entry, развивающимися вокруг овальной ямки (левопредсердная септальная), охватывая кольцо МК или опоясывая задний рубец, и приводят к разнообразным изменениям на ЭКГ, часто проявляясь низкой амплитудой или плоскими зубцами Р в нижних отведениях и длиной цикла тахикардии 260320 мс [73, 141]. Зубцы Р в V1 и V2 являются положительными при левостороннем ТП вокруг овальной ямки или митрального кольца и двухфазными, положительно-отрицательными при ТП вокруг рубца на задней стенке ЛП [141]. При ТП, развивающемся вокруг рубца после атриотомии ЛП по поводу хирургического вмешательства на МК, зубцы Р обычно являются двухфазными в
нижних отведениях с начальным положительным или отрицательным компонентом в зависимости от вида вращения волнового фронта возбуждения [157].
ЭЛЕКТРОФИЗИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Катетерное картирование и стимуляционные исследования позволяют нам дифференцировать истмус-зависимое ТП от ТП, не связанного с истмусом, и предсердные тахикардии с механизмом макро-re-entry [1, 41, 59-69, 73-75, 118-123, 132-137]. Пациентов с ТП, не связанным с КТИ, или другими формами пароксизмальной предсердной тахикардии с механизмом макро-re-entry следует направлять в квалифицированные центры, если они считаются кандидатами для РЧА.
ЛЕЧЕНИЕ
КУПИРОВАНИЕ ПАРОКСИЗМА
Вагусная стимуляция, в/в введение аденозина или верапамила обычно не купируют ТП, а просто увеличивают степень АВ-блокады, так что волны трепетания становятся более различимы. Препараты III класса, такие как ибутилид¤ или дофетилидΡ, прекращают ТП более часто, чем препараты I класса. В/в введенный ибутилид¤ восстанавливал синусовый ритм у 64-76% ТП по сравнению с 0-14% частотой конверсий ритма при в/в введении прокаинамида [158, 159]. В/в вводимый ибутилид¤ эффективнее амиодарона в отношении острого восстановления ритма при ТП (87 против 29%) [160]. Ибутилид¤ можно использовать для фармакологической кардиоверсии ТП у пациентов, принимающих препараты IC класса или амиодарон, со схожей частотой возникновения двунаправленной полиморфной ЖТ, даже у пациентов без сопутствующей антиаритмической терапии [161-164]. У некоторых пациентов, предварительно получавших терапию препаратами IC класса, наблюдалось ослабление ибутилид¤-индуцированного удлинения интервала Q-T [161]. Хотя развитие ТП во время беременности случается крайне редко, ибутилид¤ может безопасно купировать аритмию у таких пациенток [164]. На момент написания ибутилид¤ доступен не во всех европейских странах. Препараты III класса могут приводить к развитию двунаправленной ЖТ и их применение не рекомендовано у пациентов с систолической дисфункцией ЛЖ, удлиненным интервалом Q-T или лежащей в основе патологии синусового узла.
Препараты I класса, и особенно таковые из группы IC (флекаинид и пропафенон), уменьшая скорость предсердного проведения, удлиняют длину цикла ТП, увеличивают возможность развития АВ-проведения 1:1, особенно во время физической нагрузки или при адренергической стимуляции. Эти препараты, так же как и амиодарон, обладают низкой вероятностью восстановления синусового ритма при ТП.
Для купирования пароксизмального ТП большинство кардиологов применяют наружную электрическую кардиоверсию или сверхчастую стимуляцию. Уровень энергии, требуемый для наружной кардиоверсии ТП, составляет 50-100 Дж при использовании монофазных или двухфазных форм волны. У пациентов с ТП использование двухфазной формы волны не показало явного преимущества по сравнению с монофазной формой в отношении эффективности, которая составляет ≈ 97% в обоих случаях [165]. При использовании монофазной формы волны начальный уровень энергии должен составлять 100 Дж для уменьшения общего числа разрядов и риска индуцирования ФП, которое может достигать 11% в случае первого разряда мощностью 50 Дж [166]. ТП, возникающее после кардиохирургического вмешательства, может быть купировано сверхчастой стимуляцией с применением временных предсердных электродов, обычно оставляемых на месте большинством кардиохирургов. У пациентов с дыхательной недостаточностью сверхчастая стимуляция предсердий более предпочтительна, чем наружная электрическая кардиоверсия, поскольку наркоз представляет собой дополнительный риск. Спонтанное АВ-проведение >2:1 свидетельствует о сосуществующей патологии АВ-узла, кроме того, следует учитывать потенциальную связь с дисфункцией синусового узла и появление синусовых пауз при восстановлении синусового ритма.
Методические рекомендации по антикоагулянтной терапии для пациентов с ФП (см. главу 29) следует распространить на таковых с ТП [1, 4, 167]. Кардиоверсия, электрическая, фармакологическая или методом абляции, без предварительной антикоагуляции, может рассматриваться, если ТП длится ‹ 48 ч. Пациентам с ТП длительностью ≥ 48 ч или неизвестной продолжительности следует планировать кардиоверсию через ≥ 3 нед терапии антикоагулянтами для приема внутрь (МНО между 2,0-3,0), даже если факторы риска тромбоэмболии отсутствуют. Во время этого периода антикоагуляции требуется контроль частоты желудочковых сокращений, что временами бывает не таким легким у пациентов с ТП, если АВ-проведение является нормальным.
Альтернативный подход заключается в исключении присутствия тромбов в ЛП с помощью чреспищеводной ЭхоКГ с последующей кардиоверсией. Чреспищеводная ЭхоКГ должна быть выполнена после достижения полной антикоагуляции с помощью в/в введения гепарина или п/к введения низкомолекулярного гепарина. При использовании эноксапарина мы рекомендуем начальную дозу 30 мг в/в с последующим введением по 1 мг/кг п/к каждые 12 ч при нормальной функции почек, в течение 5 дней при сопутствующей терапии антикоагулянтами для приема внутрь. Как и при традиционном подходе, пациент должен получать антикоагулянты для приема внутрь в течение 1 мес после кардиоверсии во всех случаях или постоянно, если у пациента имеется один фактор высокого риска и два или больше факторов умеренного риска тромбоэмболических эпизодов [167]. Антикоагулянты для приема внутрь можно отменить через 6- 12 мес после абляции, если у пациента не наблюдается рецидивов, не отмечаются эпизоды ФП и в анамнезе не имелось тромбоэмболических эпизодов, митрального стеноза или механического протеза клапана. Ограничениями чреспищеводной ЭхоКГ являются дискомфорт пациента и потенциальные осложнения процедуры [167].
Адекватный контроль частоты при ТП с помощью препаратов, действующих на АВ-узел, сложен, если функция АВ-узла нормальная, особенно у пациентов с сердечной или дыхательной недостаточностью, либо при наличии постхирургической анемии. Вот почему дискуссия и "контроль частоты против контроля ритма" не существует в отношении ТП. Большинство пароксизмальных ТП становятся возвратными и после второго эпизода обоснованно считать пациента кандидатом для РЧА, особенно при КТИ-зависимом ТП. Также кандидатами для абляции являются пациенты с ТП неизвестной длительности, у которых имеются признаки систолической дисфункции ЛЖ, даже при отсутствии симптоматики при наличии вероятности развития тахикардической кардиомиопатии. При наличии клинических проявлений у пациентов с хроническим ТП их также необходимо направлять на катетерную абляцию. Рандомизированное исследование у пациентов минимум с двумя эпизодами ТП с клиническими проявлениями в течение последних четырех месяцев показало, что абляция лучше традиционной антиаритмической медикаментозной терапии в отношении поддержания синусового ритма, качества жизни, меньшей частоты возникновения ФП и меньшей необходимости в повторной госпитализации [168]. Катетерная абляция также лучше терапии амиодароном после первого эпизода ТП у пациентов в возрасте >69 лет, с меньшим числом рецидивов трепетания, сходным риском последующей ФП и меньшей частотой возникновения побочных эффектов [169].
РОЛЬ КАТЕТЕРНОЙ АБЛЯЦИИ ПРИ ТРЕПЕТАНИИ ПРЕДСЕРДИЙ ИЗ КАВОТРИКУСПИДАЛЬНОГО ОЧАГА
Целью проведения абляции является создание линии двунаправленного блока между кольцом трикуспидального клапана и нижней полой веной или евстахиевым гребнем (см. рис. 28.11) [131, 138, 169-171]. Центральная, самая нижняя, область КТИ (в области 6 часов при рентгеновском изображении в левой боковой позиции) миокардиально тоньше и короче в длину, чем парасептальный и нижнебоковой секторы истмуса (см. рис. 28.13). Парасептальная часть истмуса миокардиально самая толстая и близко расположена от задних расширений АВ-узла и его артериального снабжения [131].
И РЧА, и криоабляция КТИ-зависимого ТП могут быть выполнены различными методами. При РЧА КТИ-зависимого ТП орошаемый и 8-мм абляционный катетеры лучше 4-мм электродов, поскольку они производят более глубокие и широкие повреждения на истмусе [172-180]. Заявленная эффективность варьирует от 77 [178] до 100% [176] с частотой рецидивов ‹ 5%. Криоабляционные методики также используются и их результаты сравнимы с результатами РЧА КТИ-зависимого ТП [181-186]. Криоабляция требует меньшего числа аппликаций, чем РЧА, является менее болезненной для пацинта и может выполняться с меньшим временем флюороскопии. В одном исследовании докладывалось о более низкой эффективности криоабляции по сравнению с РЧА при использовании 8-мм электрода [185].
КАТЕТЕРНАЯ АБЛЯЦИЯ КАВО-ТРИКУСПИДАЛЬНОГО ОЧАГА ПРИ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
У пациентов с ФП, у которых ТП развилось только после приема препаратов IC класса или амиодарона, абляция КТИ в комбинации с лечением антиаритмическими препаратами помогает удержать пациента свободным от рецидивов ФП [187]. Но у многих пациентов с ТП, подвергшихся процедуре абляции КТИ, в периоде наблюдения развивается ФП [188-192]. Наличие ранее документированной ФП является наибольшим предиктором развития этой аритмии после абляции по поводу ТП, возникающей у >60% пациентов. У пациентов без доабляционной ФП ее частота возникновения после процедуры варьирует между 7-50% [187-192].
КАТЕТЕРНАЯ АБЛЯЦИЯ ПРИ ТРЕПЕТАНИИ ПРЕДСЕРДИЙ НЕ ИЗ КАВОТРИКУСПИДАЛЬНОГО ОЧАГА
Если не-истмусзависимое ТП является следствием предсердного макро-re-entry, РЧА направлена на создание непрерывной абляционной линии вдоль критического коридора между анатомическими барьерами или узкого "окна" в рубце. Эти катетерные абляционные вмешательства необходимо выполнять с помощью электро-анатомического картирования и навигационных систем [1, 41, 73, 118-123, 139-140].
ВЕДЕНИЕ ПАЦИЕНТОВ, У КОТОРЫХ НЕ МОЖЕТ БЫТЬ ПРОВЕДЕНА АБЛЯЦИЯ
У пациентов, отказавшихся от РЧА, должна использоваться длительная антиаритмическая медикаментозная терапия. ДофетилидΡ может до 50% снижать риск рецидива ТП по сравнению с плацебо [193]. Роль дронедарона у пациентов с ТП не очень ясна, и он может быть небезопасен у пациентов СН в анамнезе [194]. Дронедарон уменьшает частоту рецидивов ФП или ТП, но нет данных о эффективности препарата при каждой из этих двух аритмий [195]. Способность препаратов IС класса и амиодарона к профилактике рецидивов ТП, вероятно, очень ограничена.
АТРИОВЕНТРИКУЛЯРНАЯ УЗЛОВАЯ РЕЦИПРОКНАЯ ТАХИКАРДИЯ
ОПРЕДЕЛЕНИЕ
АВ-узловая реципрокная тахикардия (АВУРТ) - это НЖТ с механизмом re-entry, использующим подступы к АВ-узлу и компактный АВ-узел. С традиционной точки зрения считается, что АВузловое проведение функционально разделено на быстрый и медленный пути проведения с различными электрофизиологическими свойствами. Существуют три основные формы АВУРТ. Типичная АВУРТ использует медленный проводящий путь антероградно и быстрый проводящий путь ретроградно (slow-fast, или медленный-быстрый тип). Редкими формами являются fast-slow (быстрый-медленный тип) и slow-slow (медленный-медленный тип) АВУРТ (рис. 28.14). Частота ритма АВУРТ варьирует между 100-250 уд/мин, обычно 140-220 уд/мин.
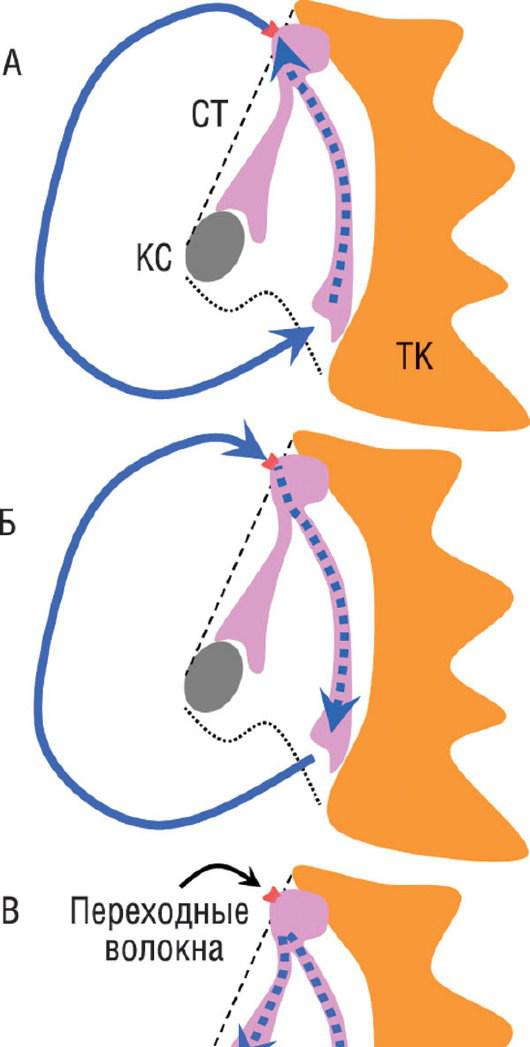
Рис. 28.14. Треугольник Коха и механизмы АВУРТ. АВ-узел представлен с его нижними выступами. Треугольник Коха расположен в нижней парасептальной области ПП и содержит АВ-узел, его выступы и промежуточные волокна, которые подходят к компактной зоне узла. Его боковыми углами являются евстахиев гребень, содержащий сухожилие Тодаро, и место прикрепления септальной створки трикуспидального клапана. Основанием треугольника является устье коронарного синуса и область от коронарного синуса до трикуспидального клапана. А - типичный вид АВУРТ с использованием медленного АВ-узлового проводящего пути в качестве антероградного колена круга и быстрого проводящего пути ретроградно. Медленный проводящий путь по всей вероятности представлен нижними выступами компактного АВ-узла, один идет от коронарного синуса, а другой вдоль кольца трикуспидального клапана. Быстрый АВ-узловой проводящий путь (выделен розовым цветом) может представлять собой атриоузловой или атриогисиальный тракт, состоящий из переходных волокон, хотя по крайней мере у некоторых пациентов с АВУРТ быстрый путь проведения может быть полностью внутриузловым. Б - нетипичный быстрыймедленный тип АВУРТ. В - медленный-медленный тип АВУРТ. КС - устье коронарного синуса; СТ - сухожилие Тодаро; ТК - трикуспидальный клапан (септальная створка).
ПАТОГЕНЕЗ
АВУРТ является самой распространенной пароксизмальной НЖТ у пациентов без предвозбуждения, исключая ТП. Быстрый и медленный АВ-узловые пути проведения фунционально и анатомически различаются. Возможно провести абляцию их в отдельных топографических местах треугольника Коха, не вызывая АВ-блокаду. Медленный АВ-узловой путь проведения по всей вероятности представлен правым и левым задне-нижними узловыми выступами, чьи волокна проходят от коронарного синуса и вдоль трикуспидальной стороны треугольника Коха и объединяются, формируя компактный АВ-узел у верхнепередней вершины треугольника Коха (см. рис. 28.14) [196-198]. Быстрый проводящий путь может формироваться промежуточными волокнами, соединяющими межпредсердную перегородку около верхней вершины треугольника Коха с компактным АВ-узлом [199].
Еще одной неясный факт - является ли верхним связующим звеном для замыкания петли re-entry путем соединения быстрого и медленного путей проведения миокард предсердий либо верхний общий (интранодальный) путь проведения. Наличие ретроградной блокады проведения 2:1 свидетельствует в пользу наличия интранодального верхнего общего соединения между быстрым и медленным путями проведения, однако наблюдается она исключительно редко [88, 200]. Изменения и нарушения активации предсердий при фиксированной продолжительности деполяризации пучка Гиса, указывающие на то, что круг re-entry независим от времени активации предсердий, могут наблюдаться при АВУРТ в редких случаях [201]. Нижним общим путем проведения является пучок Гиса и иногда более дистальная часть АВ-узла, о чем свидетельствует АВУРТ с АВ-проведением 2:1 с блокадой дистальнее и реже проксимальнее пучка Гиса
(рис. 28.15) [88-89].
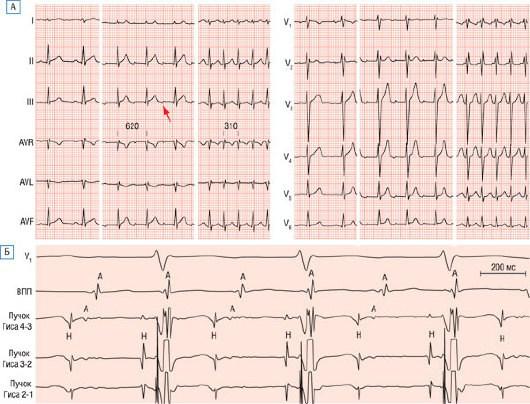
Рис. 28.15. А - ЭКГ во время синусового ритма и АВУРТ. Первая тахикардия представляет собой АВУРТ с АВ-блокадой 2:1 и частотой желудочковых сокращений 97 уд/мин (длина цикла 620 мс). Красная стрелка указывает на блокированный ретроградный зубец Р, который находится точно в середине интервала между двумя последовательными комплексами QRS. Вторая тахикардия с частотой 194 в минуту (длина цикла 310 мс) представляет собой АВУРТ с АВ-проведением 1:1. Вследствие относительно более высокой частоты этой АВУРТ наблюдаются изменения вольтажа от сокращения к сокращению (см. отведения I, II, III, AVL, AVF и V5). Это является неспецифической находкой, которая может наблюдаться как при АВУРТ, так и при АВРТ с наличием ДПП. При АВУРТ с АВ-проведением 1:1 зубец Р полностью находится внутри комплекса QRS. "Зубец r’" в отведении V1 является реальным и принадлежит желудочковому комплексу как проявление неполной БПНПГ, имеющей место также и при синусовом ритме. Б - внутрисердечная запись из верхних отделов ПП (ВПП) и пучка Гиса во время эпизода АВУРТ с АВ-блокадой 2:1, показывающие, что локализация блокады находится ниже пучка Гиса.
Типичный медленный-быстрый тип АВУРТ возникает, когда антероградный рефрактерный период быстрого пути больше медленного пути, так что предсердная ЭС блокируется в быстром пути, в то время как проведение через медленный путь возможно. Достигнув нижнего общего пути круга reentry, волна возбуждения возвращается ретроградно в предсердия по быстрому пути. Быстрыймедленный тип АВУРТ является редким клиническим проявлением; он иногда возникает после проведения РЧА медленного пути пациентов, страдавших типичным медленным-быстрым типом АВУРТ. Быстрый-медленный тип АВУРТ возникает, когда антероградный рефрактерный период медленного пути больше, чем у быстрого пути, и предсердная ЭС может быть проведена к пучку Гиса по быстрому пути, с возвратом к предсердиям по медленному пути. Это, возможно, объясняет существование у некоторых пациентов еще более медленного пути проведения, не поддерживающего тахикардию после абляции тахикардии. Медленный-медленный тип АВУРТ также встречается редко, однако чаще, чем быстрый-медленный тип АВУРТ. Время ретроградного проведения при медленном-медленном типе АВУРТ больше, чем при медленном-быстром типе АВУРТ, так что зубцы Р регистрируются непосредственно за комплексом QRS, напоминая ЭКГкартину, типичную для скрытой предсердной ЭС. Вдобавок ретроградное предсердное проникновение медленного-медленного типа АВУРТ локализуется около или внутри коронарного синуса [202].
Причины, по которым АВУРТ чаще развивается у женщин, нежели у мужчин, неясны. Проксимальная часть коронарного синуса у пациентов с АВУРТ шире, чем в контрольной группе. У женщин с АВУРТ наблюдается наиболее широкий коронарный синус, который принимает воронкообразную форму при венографических исследованиях. У мужчин без АВУРТ отмечается
наиболее узкий терминальный коронарный синус, который имеет тубулярную форму. Мужчины с АВУРТ имеют промежуточные размеры коронарного синуса, а также его формы, близкие к таковым у женщин без АВУРТ [203].
ДИАГНОСТИКА
КЛИНИЧЕСКАЯ КАРТИНА
Примерно 70% пациентов с АВУРТ являются женщинами (см. табл. 28.1). У женщин АВУРТ впервые начинает проявляться в более молодом возрасте, чем у мужчин (29±16 лет и 39±16 лет соответственно) [204]. Сопутствующие органические заболевания сердца, которые в некоторых ранних эпизодах АВУРТ были найдены у 46% пациентов [205], существуют только в ≈15% случаев [204]. Случайные сочетания существуют у АВУРТ с ТП [206] и идиопатической левоили правожелудочковой тахикардией (рис. 28.16) [207-208]. У пациентов с синдромом WPW могут развиваться не только тахикардии с участием ДПП, но и АВУРТ. Некоторые тахикардии, изначально рассматривавшиеся как ортодромные АВРТ, на самом деле являются АВУРТ с "очевидным" проведением по ДПП.
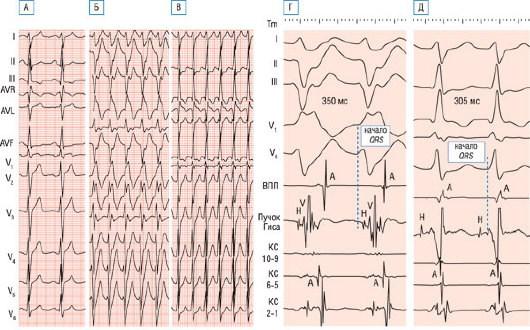
Рис. 28.16. Сочетание идиопатической фасцикулярной ЖТ и АВУРТ у одного и того же пациента. Оба вида тахикардии документированы клинически. А - ЭКГ при синусовом ритме. Б - ЭКГ при правильной тахикардии с широкими комплексами по типу БПНПГ с выраженным отклонением электрической оси влево (-15 °). В - ЭКГ при правильной тахикардии с узкими комплексами QRS, при которой зубцы Р четко не дифференцируются. Г-Д - пять поверхностных ЭКГ отведений (I, II, III, V1 и V6) приведены совместно с биполярными внутрисердечными электрограммами из области верхних отделов ПП (ВПП), пучка Гиса, а также на трех уровнях внутри коронарного синуса. Г - потенциал пучка Гиса зарегистрирован после начала комплекса QRS (пунктирная линия), свидетельствуя таким образом, что указанная тахикардия (длина цикла 350 мс) имеет желудочковую природу. Д - потенциал пучка Гиса предшествует началу комплекса QRS при АВУРТ (длина цикла 305 мс). Во время АВУРТ предсердные электрограммы закрыты комплексами QRS и на поверхностной ЭКГ не определяются зубцы Р (В).
Во время типичного медленного-быстрого типа АВУРТ активация предсердий и желудочков совпадает. При этом яремный венозный пульс имеет тип "А+С" с постоянными пушечными волнами и выраженной шейной пульсацией. Пациенты локализуют свое сердцебиение в прекордиальной области (глава 1), но также часто в области шеи. Однако ощущение пульсации на шее при пароксизмальной НЖТ не является диагностическим для АВУРТ. Пациенты с АВРТ с участием ДПП могут также предъявлять жалобы на пульсацию яремных вен, поскольку ретроградные зубцы Р, хотя и регистрируются после комплекса QRS, возникают во время механической систолы желудочков и приводят к возникновению яремного пульса типа "А+В". Во время эпизодов АВУРТ пациенты также могут предъявлять жалобы на полиурию, головокружение, боль в груди и даже кратковременные потери сознания.
