
5 курс / Акушерство и гинекология / Учебник. Акушерство
.pdf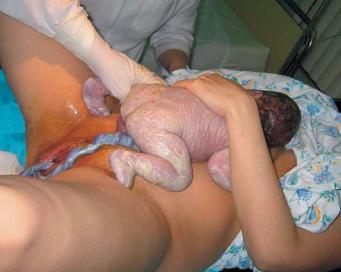
252 |
Chapter 8. Clinics and management of labor in vertex presentation |
корточках (squatting position, «мягкие роды»), как это делают в некоторых родовспомогательных учреждениях (рис. 8.15).
Рис. 8.14. Выкладывание новорожденного на грудь матери
К оказанию акушерского пособия при традиционном родоразрешении (роженица лежит на спине) приступают с момента начала прорезывания головки.
•Первый момент акушерского пособия — воспрепятствование преждевременному разгибанию головки. Это необходимо для того, чтобы головка рождалась в согнутом положении своей наименьшей окружностью (32 см), проходящей по малому косому размеру (9,5 см). Для осуществления первого момента акушерка кладет ладонь левой руки на лобок так, чтобы ладонные поверхности сомкнутых пальцев располагались на головке и препятствовали ее разгибанию, ни в коем случае не надавливая на головку.
•Второй момент — выведение головки из половой щели вне потуг. Сразу же после окончания потуги большим и указательным пальцами правой руки бережно растягивают вульварное кольцо над прорезывающейся головкой (рис. 8.15а).
Эти два момента осуществляют до тех пор, пока головка не приблизится теменными буграми до уровня седалищных бугров (поперечный размер выхода).
•Третий момент — уменьшение напряжения промежности в период прорезывания и рождения теменных бугров. Акушерка кладет правую руку ладонной поверхностью на промежность так, чтобы четыре пальца располагались в области левой большой половой губы, а отведенный большой палец — в области правой большой половой губы. Мягкие ткани осторожно всеми пальцами перемещают по направлению к промежно-

Глава 8. Клиническая картина и ведение родов при затылочных... |
253 |
сти, создавая запас тканей («заем тканей») и этим уменьшая напряжение промежности. Ладонью этой же руки поддерживают промежность, ни в коем случае не прижимая ее к прорезывающейся головке. Таким образом, созданный избыток мягких тканей уменьшает напряжение промежности, восстанавливает кровообращение и предотвращает ее разрыв (рис. 8.15б).
а 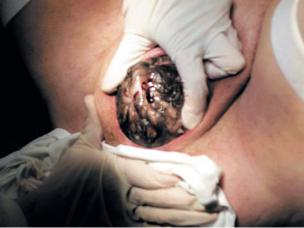
б 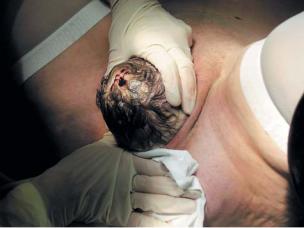
Рис. 8.15. Акушерское пособие при переднем виде затылочного предлежания: второй
итретий моменты
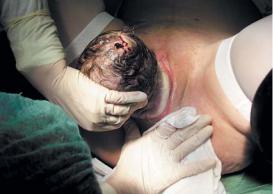
•Четвертый момент — регулирование потуг (по времени совпадает с третьим моментом). Это необходимо потому, что при врезывании головки напряжение тканей промежности достигает максимума. Если в этот момент роженица не будет сдерживать потуги, может произойти травма промежности. Регулирование потуг осуществляют следующим образом: когда головка плода установилась теменными буграми в половой щели, а подзатылочной ямкой — под лонным сочленением, роженицу
254 |
Chapter 8. Clinics and management of labor in vertex presentation |
заставляют глубоко и часто дышать открытым ртом. При таком дыхании тужиться невозможно. В это время акушерка правой рукой осторожно сдвигает промежность над личиком плода кзади, а левой рукой медленно разгибает головку и приподнимает ее кверху. Если в это время будет необходима потуга, роженице предлагают потужиться с достаточной для выведения головки силой.
•Пятый момент — освобождение плечиков и рождение туловища. Далее акушерка ждет, когда под действием потуг произойдет внутренний поворот плечиков и наружный поворот головки, и затем приступает к оказанию пятого момента акушерского пособия. По окончании наружного поворота головки, для того чтобы помочь рождению плечиков, головку плода захватывают обеими руками и слегка оттягивают кзади до тех пор, пока под лонное сочленение не подойдет переднее плечико. После этого левой рукой захватывают головку так, чтобы ладонь находилась на задней щечке плода. Приподнимая затем головку кпереди, правой рукой осторожно сдвигают промежность с заднего плечика. В результате рождается сначала заднее, а затем и переднее плечико (рис. 8.16).
а 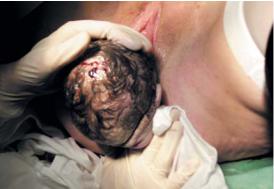
б
Рис. 8.16. Пятый момент оказания акушерского пособия : а — головка разогнулась, родились лоб, лицо, подбородок — начало пятого момента; б — выведение заднего плечика

Глава 8. Клиническая картина и ведение родов при затылочных... |
255 |
После рождения головки необходимо время, чтобы дать возможность головке повернуться, а плечикам развернуться самостоятельно, при этом необходимо проверить, нет ли обвития пуповины. При тугом обвитии следует пересечь пуповину между двумя зажимами, при нетугом — ослабить натяжение пуповины и дождаться следующей потуги (цианоз личика не является опасным признаком).
После рождения плечевого пояса со стороны спинки в подмышечные впадины вводят указательные пальцы и приподнимают туловище кпереди, в результате без затруднений рождается нижняя часть туловища.
Рождение ребенка может происходить в любом положении, которое выбрала сама женщина. Наиболее удобное положение в родах — полусидя. Наиболее неудобное и опасное для плода положение — лежа на спине.
Физиологические роды принимает акушерка.
NB! Не рекомендуется рутинное рассечение промежности в родах (перинео- и эпизиотомия).
Рассечение промежности в родах также не следует выполнять и у пациенток, имеющих в анамнезе разрыв промежности 3–4-й степени.
В настоящее время ВОЗ ограничила использование рассечения промежности в родах:
•осложненными вагинальными родами (тазовое предлежание, дистоция плечиков плода, наложение щипцов);
•рубцовыми изменениями половых органов в результате женского обрезания или плохо заживших разрывах 3–4-й степени;
•дистрессом (острая гипоксия) плода.
При рождении ребенка обязательно присутствует неонатолог, который осматривает новорожденного сразу после рождения, желательно на груди матери.
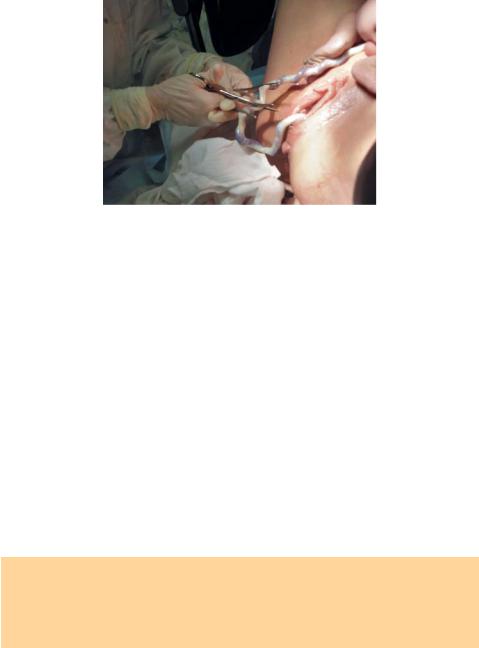
Обработку пуповины выполняют в два этапа. Первичная обработка пуповины: после прекращения пульсации сосудов или через 1–3 мин, не позднее 10 мин после рождения ребенка, пуповину между двумя зажимами пересекают стерильным инструментом, обработав ее кожными антисептиками (рис. 8.17). Вторичную обработку пуповины акушерка выполняет после обработки и дезинфекции рук, переодев стерильный халат, на детском подогреваемом столике. Наложение на пуповину пластикового зажима проводят в асептических условиях, при этом оптимальное расстояние от кожи живота до зажима составляет 1 см. При этом пуповину протирают стерильной марлевой салфеткой с антисептиком. Марлевую салфетку на пупочный остаток не накладывают.
Вродах не следует:
•переводить роженицу в родильный зал (на родильную кровать) до момента прорезывания головки (появление головки из половой щели диаметром 2–4 см, вне потуги — головка не уходит);
256 |
Chapter 8. Clinics and management of labor in vertex presentation |
Рис. 8.17. Первичная обработка пуповины
•выполнять рутинную эпизио-, перинеотомию. Понятие «ригидная промежность» предполагает препятствие для продвижение (рождения) головки в течение 1 ч и более;
•использовать утеротоники для укорочения второго периода родов;
•противодействовать разгибанию головки;
•управлять потугами с задержкой дыхания при глубоком вдохе (прием Вальсальвы);
•форсировать рождение ребенка за одну потугу;
•поднимать ребенка при непережатой пуповине выше тела матери (уровня плаценты);
•использовать метилэргометрин во втором периоде родов для профилактики кровотечения.
8.4.3. Третий период родов The third stage of labor
После рождения плода наступает третий (последовый) период, который продолжается до рождения последа. Последовый период продолжается в среднем 10–15 мин и не должен затягиваться более чем на 30 мин.
NB! Существуютпутать: три различных понятия, которые не следует
механизмы отделения плаценты, их два;
признаки отделения плаценты, их несколько;
способы выделения последа (несколько ручных приемов).
8.4.3.1.Механизмы отделения плаценты Mechanisms of separation of placenta
Отделение плаценты начинается с центра, образуется ретроплацентарная гематома, которая способствует дальнейшему отслоению плаценты. Этот
Глава 8. Клиническая картина и ведение родов при затылочных... |
257 |
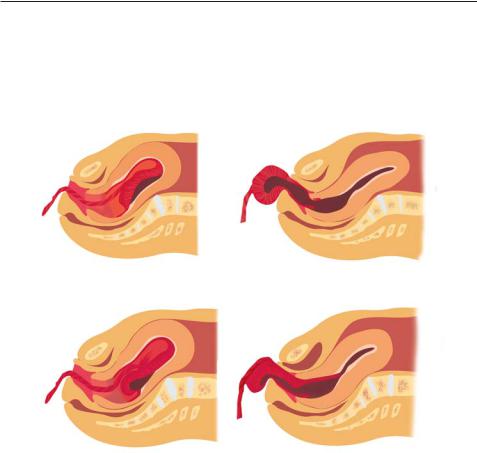
способ отделения плаценты получил название центрального (по Шультце). При центральном отделении плаценты наружного кровотечения нет, и ретроплацентарная гематома рождается вместе с последом.
Отделение плаценты начинается с края (по Дункану), ретроплацентарная гематома не образуется, а с каждой схваткой увеличивается площадь отслойки плаценты. При краевом отделении плаценты с самого начала отделения появляются кровяные выделения из половых путей (рис. 8.18).
а
б
Рис. 8.18. Механизмы отделения плаценты: а — центральное; б — краевое
8.4.3.2.Признаки отделения плаценты Signs of separation of placenta
В отдельных случаях может произойти задержка отделившейся плаценты. Именно поэтому необходимо знать признаки, указывающие на то, что плацента отделилась от матки и находится в нижнем ее сегменте, в шейке или во влагалище
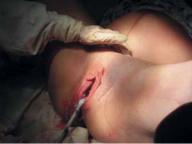
•Признак Кюстнера-Чукалова — при надавливании ребром ладони на матку над лонным сочленением пуповина не втягивается в родовые пути (рис. 8.19).
•Признак Альфельда — отделившаяся плацента опускается в нижний сегмент матки или влагалище. В связи с этим лигатура или инструмент, наложенные на пуповину при ее перевязке, опускаются.
•Признак Шредера — изменение формы и высоты стояния дна матки. Сразу после рождения плода матка принимает округлую форму и рас-
258 |
Chapter 8. Clinics and management of labor in vertex presentation |
Рис. 8.19. Признак Чукалова–Кюстнера
полагается по средней линии. Дно матки находится на уровне пупка. После отделения плаценты матка вытягивается, отклоняется вправо,
а дно ее поднимается к правому подреберью.
Всвязи с повсеместным введением утеротонических средств в конце второго — начале третьего периода родов признак Шредера фиксировать не представляется возможным. Были предложены и другие признаки отделения плаценты, не нашедшие широкого применения в практике:
•признак Довженко — втягивание пуповины при глубоком дыхании свидетельствует о том, что плацента не отделилась;
•отсутствие втягивания пуповины при вдохе свидетельствует об отделении плаценты;
•признак Штрассмана — колебательные движения крови в плаценте при поколачивании по матке передаются по пуповине только при неотделившейся плаценте;
•признак Клейна — при натуживании или легком отдавливании матки книзу пуповина выходит наружу и уже не втягивается обратно, если плацента отделилась.
Основная функция врача — обеспечение ведения родов в асептических условиях с постоянным контролем состояния роженицы и плода.
Прием родов в затылочных предлежаниях осуществляет акушерка. Врач в течение периода изгнания постоянно следит за сердцебиением плода, состоянием родовой деятельности. Он делает назначения ЛС, выполняет оперативные вмешательства (перинео-, эпизиотомия).
Все осложненные роды, в том числе при тазовых предлежаниях, принимает врач, он производит наложение акушерских щипцов, вакуум-экс- тракцию плода и др.
8.4.3.3.Способы выделения последа
Methods of delivery of placenta (afterbirth)
При отделении плаценты по всем признакам сразу же приступают к ее выделению — предлагают роженице потужиться. Под действием брюшного пресса отделившаяся плацента обычно легко рождается. Если этот способ оказывается безуспешным, прибегают к выделению последа наружными приемами.
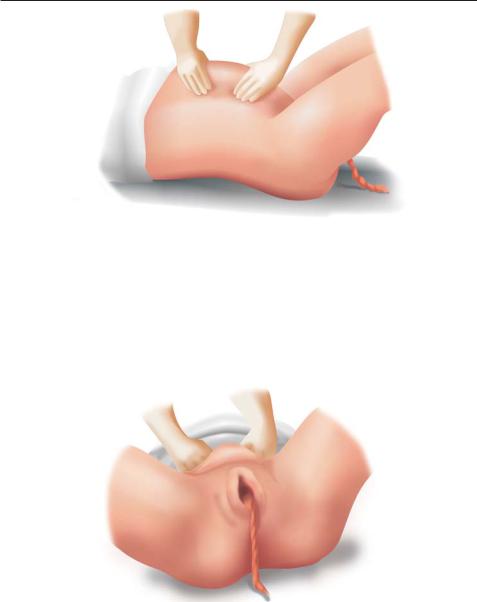
•Способ Абуладзе–Байера — обеими руками захватывают брюшную стенку в продольную складку и предлагают роженице потужиться.
Глава 8. Клиническая картина и ведение родов при затылочных... |
259 |
Рис. 8.20. Метод выделения отделившегося последа по Абуладзе–Байеру
Отделившийся послед при этом легко рождается благодаря значительному повышению внутрибрюшного давления (рис. 8.20).
•Способ Гентера — дно матки приводят к средней линии. Врач становится сбоку от роженицы лицом к ее ногам. Кисти рук, сжатые в кулаки, кладут тыльными поверхностями основных фаланг на дно матки в область ее углов и постепенно надавливают на нее в направлении книзу и кнутри. При этом способе выделения последа роженица не должна тужиться (рис. 8.21).
Рис. 8.21. Метод выделения отделившегося последа по Гентеру
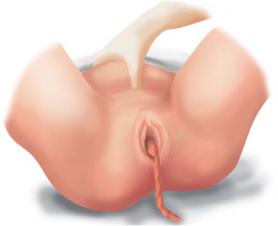
•Способ Креде–Лазаревича. Техника выполнения следующая: матку приводят в срединное положение, легким массажем стараются вызвать ее сокращение и затем дно матки обхватывают рукой так, чтобы большой палец находился на передней стенке матки, ладонь — на дне, а четыре пальца — на задней стенке матки. После этого производят выжимание последа — сжимают матку в переднезаднем направлении и одновременно надавливают на ее дно по направлению вниз и вперед вдоль оси таза (рис. 8.22).
260 |
Chapter 8. Clinics and management of labor in vertex presentation |
Рис. 8.22. Метод выделения отделившегося последа по Креде–Лазаревичу
Послед обычно рождается целиком, но иногда оболочки, соединенные с плацентой, задерживаются в матке. В таких случаях родившуюся плаценту берут в руки и медленно вращают в одном направлении. При этом происходит скручивание оболочек, способствующее их отслоению от стенок матки и выведению наружу без обрыва.
Существует и другой способ выделения оболочек (способ Гентера). После рождения плаценты роженице предлагают опереться на ступни и поднять таз. При этом плацента свисает вниз и своей тяжестью способствует отслоению и выделению оболочек.
Если плодные оболочки оборвались, осторожно исследуют верхнюю часть влагалища и шейку матки в стерильных перчатках и используют окончатые зажимы для удаления всех оставшихся частей плодных оболочек, которые будут обнаружены.
8.4.3.4.Профилактика послеродового кровотечения Prevention of postpartum hemorrhage
Согласно рекомендациям ВОЗ (2012), профилактику послеродового кровотечения осуществляют путем рутинного введения окситоцина (в первую минуту после рождения плода — 10 ЕД внутримышечно или внутривенно медленно) и выполнения контролируемых тракций за пуповину (при наличии подготовленных специалистов):
•внутримышечное введение 10 ЕД окситоцина через 2 мин после рождения плода;
•легкий наружный массаж матки;
•ручной прием, заключающийся в том, что одна рука акушера над лоном надавливает на сократившуюся матку и смещает ее в сторону пупка; одновременно второй рукой акушер совершает тракцию за пуповину, которую выполняет подготовленный специалист.
Противники данного метода считают его недостатком повышенный риск выворота матки, отрыва пуповины и остатков плацентарной ткани в матке.

Глава 8. Клиническая картина и ведение родов при затылочных... |
261 |
Учитывая, что контролируемые тракции за пуповину незначительно влияют на частоту массивных кровотечений, от их применения неподготовленными специалистами нужно воздержаться и ограничиться введением окситоцина.
Верхняя граница объема физиологической кровопотери составляет 0,5% массы тела (5 мл на 1 кг массы тела).
Ведение последового периода родов возможно строго выжидательно при тщательном наблюдении за роженицей. При хорошем состоянии роженицы и отсутствии признаков внутреннего или наружного кровотечения можно ждать самостоятельного отделения и рождения последа в течение 30 мин.
NB! Последовый период не должен длиться более 30 мин.
После рождения последа внимательно осматривают плаценту и оболочки, чтобы удостовериться в их целостности.
Если пуповина оборвалась или в течение 30 мин не удалось выделить послед, выполняют ручное выделение последа. После рождения последа немедленно оценивают тонус матки через переднюю брюшную стенку.
Оценивать тонус матки нужно каждые 15 мин в течение первых 2 ч послеродового периода (ранний послеродовой период). Акушерка или врач, выполняющие оценку тонуса матки, обязаны убедиться в том, что матка хорошо сократилась и не расслабляется (становится мягкой).
Продолжительность родов составляет:
•у первородящих —12–16 ч:
–первый период — 10–14 ч;
–второй период — до 2 ч;
–третий период — до 30 мин;
•у повторнородящих — 6–8 ч:
–первый период — 5,5–7 ч;
–второй период — до 1 ч;
–третий период — до 30 мин.
NB! Роды называют быстрыми, если их продолжительность у первородящих менее 6 ч, а у повторнородящих менее 4 ч. Роды называют стремительными, если их продолжительность у первородящих менее 4 ч, а у повторнородящих — менее 2 ч.
За рубежом такого разделения не существует, а есть понятие «стремительные роды» (precipitate labor) — менее 1–2 ч.
Непосредственно после родов проводят осмотр родовых путей — промежности, влагалища и шейки матки — для оценки родового травматизма матери. Если обнаружены разрывы, их зашивают в асептических условиях по всем правилам хирургии. В течение 2 ч родильница (после родов женщину называют родильницей) должна находиться в родильном зале под наблюдением. При этом оценивают ее общее состояние, тонус матки (каждые
