
3 курс / ПВБ Пропедевтика внутренних болезней / Ответы на экзамен по терапии
.pdf▪Непрямые антикоагулянты — при фибрилляции предсердий и после операций на клапанах сердца.
▪Статины — при гипер- и дислипопротеидемиях.
III. Хирургическое лечение:
-Операция по реваскуляризации миокарда (аортокоронарное или маммарокоронарное шунтирование) - показаны больным с ХСН ишемической этиологии.
-Операция по коррекции митральной регургитации (вмешательства на митральном клапане).
-Постановка водителей ритма - используется у пациентов с выраженной брадикардией.
-Ресинхронизация деятельности сердца с помощью бивентрикулярной стимуляции - применяется при нарушениях внутрижелудочковой проводимости.
-Имплантация кардиовертера-дефибриллятора - у больных с документированной желудочковой тахикардией и фибрилляцией желудочков для лечения рецидивов.
-Радиочастотная катетерная деструкция — у пациентов с ХСН и реципрокными тахикардиями, выборочно у больных с фибрилляцией предсердий.
-Трансплантация сердца — при терминальной стадии ХСН и отсутствии возможности альтернативного лечения.
-Искусственный левый желудочек - показан в качестве временной поддержки пациента при ожидании трансплантации сердца.
34. Остеоартроз. Этиология. Патогенез. Клиническая картина. Диагностические критерии. Дифференциальный диагноз. Лечение
Остеоартроз — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими и клиническими проявления и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондрального участка кости, синовиальной оболочки, связок, капсулы, периартикулярных мышц.
ЭТИОЛОГИЯ
-генетические: женский пол, дефекты гена коллагена типа II, врождённые заболевания костей и суставов.
-приобретённые: избыточная масса тела, дефицит эстрогенов в постменопаузе у женщин, приобретённые заболевания костей и суставов, операции на суставах (например, менискэктомия).
-внешнесредовые: избыточная нагрузка на суставы, травмы суставов и некоторые другие.
Патогенез. Ключевую роль в патогенезе остеоартроза играют хондроциты Функциональная активность этих клеток регулируется большим количеством биологически активных медиаторов, и сами они синтезируют медиаторы, принимающие участие в регуляции обмена хрящевой ткани в норме и при патологии. Под действием интерлейкина-1 хондроциты синтезируют протеолитические ферменты (так называемые матриксные протеиназы), вызывающие деградацию коллагена и протеогликана хряща.
Характерной особенностью хондроцитов при остеоартрозе является гиперэкспрессия ЦОГ-2 (фермента, индуцирующего синтез Пг, принимающих участие в развитии воспаления) и индуцируемой формы синтетазы оксида азота (фермента, регулирующего образование оксида азота, оказывающего токсическое действие на хрящ). Прогрессирующая деградация хряща при остеоартрозе связана с нарушением синтеза или действия анаболических медиаторов — инсулиноподобного фактора роста I и трансформирующего фактора роста хондроцитами.
Классификация остеоартроза
I Первичный (идиопатический)
1. Локализованный (поражение менее 3 суставов) суставы кистей суставы стоп
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 81 из 163 |
коленные суставы тазобедренные суставы позвоночник другие суставы
1. Генерализованный (поражение 3 суставов и более)
споражением дистальных и проксимальных межфаланговых суставов
споражением крупных суставов
эрозивный
IIВторичный
1.Посттравматический
2.Врожденные, приобретенные, эндемические заболевания.
3.Метаболические болезни
охроноз
гемохроматоз болезнь Уилсона болезнь Гоше
1. Эндокринопатии акромегалия
гиперпаратиреоз
СД
Гипотиреоз 2. Болезнь отложения кальция (фосфат кальция, гидроксиапатит)
3. Невропатии
4. Другие заболевания (аваскулярный некроз, ревматойдный атрит, болезнь Педжта и др.)
Клиника
Поражаются нагрузочные суставы (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник.
При поражении коленного сустава (гонартроз) возникают боли при ходьбе (особенно при спуске с лестницы), локализующиеся в передней и внутренней частях коленного сустава, усиливающиеся при сгибании. У 30-50% больных развивается деформация коленного сустава с отклонением его кнаружи (genii varum), нестабильность сустава.
При поражении тазобедренного сустава (коксартроз) в начале заболевания боли локализуются не в области бедра, а в колене, паху, ягодице, усиливаются при ходьбе, стихают в покое. Боли могут возникать при минимальных изменениях на рентгенограмме и связаны с мышечным спазмом. Постепенно нарастает ограничение подвижности в суставе, внутренней и наружной ротации.
Причины суставных болей многообразны:
костей — остеофиты, микроинфаркты, увеличение давления в субхондральной кости и костномозговом канале;
суставов — воспаление синовиальной оболочки и растяжение капсулы сустава; околосуставных тканей — повреждение связок, мышечный спазм, бурсит; психоэмоциональными факторами и др.
Характер болей разнообразен, но, как правило, «механический», т.е. боли усиливаются при физической активности и ослабевают в покое. О наличии «воспалительного» компонента в происхождении болей свидетельствует внезапное, без видимых причин, их усиление, появление ночных болей, утренней скованности (чувство вязкости «геля» в поражённом суставе), припухлости сустава (признак вторичного синовита). Иногда интенсивность боли меняется в зависимости от погодных условий (усиливается в холодное время года и при высокой влажности) и атмосферного давления, оказывающего влияние на давление в полости сустава.
Крепитация — хруст, треск или скрип в суставах при движении, возникающий
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 82 из 163 |
вследствие нарушения конгруэнтности суставных поверхностей, ограничения подвижности в суставе или блокады «суставной мышью» (фрагментом суставного хряща, свободно лежащего в суставной полости).
Увеличение объёма суставов - происходит за счёт пролиферативных изменений (остеофиты), но может быть и следствием отёка околосуставных тканей. Характерно образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов. Припухлость и локальное повышение температуры над суставами возникают редко, но могут появляться при развитии вторичного синовита.
Внесуставные проявления не наблюдаются ОАК небольшое увеличение СОЭ
Исследование синовиальной жидкости - незначительное помутнение, повышение
вязкости, количество лейкоцитов менее 2000 в 1 мм3, нейтрофилов менее 25%. Рентгенологическое исследование.
Тазобедренные суставы — неравномерное сужение суставной щели, остефиты по наружному, а позднее и по внутреннему краю вертлужной впадины и по периферии головки бедренной кости, признаки остеосклероза (уплотнение верхней части вертлужной впадины).
Коленные суставы — сужение суставной щели (больше медиальной), остеофиты в области задней части мыщелка бедренной и большеберцовой костей.
Рентгенологическая стадия гонартроза
1 - отсутствие рентгенологических признаков.
2 — сомнительные рентгенологические признаки.
II — минимальные изменения (небольшое сужение суставной щели, единичные остеофиты).
III — умеренные проявления (умеренное сужение суставной щели, множественные остеофиты).
IIII — выраженные рентгенологические изменения (суставная щель почти не прослеживается, грубые остеофиты).
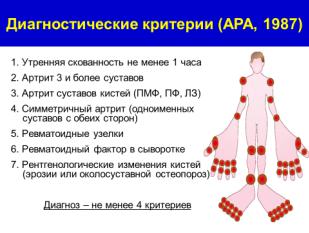
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ Клинические критерии
Коленные суставы
-боли и крепитация, и утренняя скованность продолжительностью менее 30 мин, и возраст старше 38 лет - боли, и утренняя скованность продолжительностью менее 30 мин,
иувеличение объёма сустава
-боли и увеличение объёма сустава
Чувствительность 89% Специфичность 88% Кисти
-боли, скованность в кистях, увеличение объёма 2 и более из 10 выбранных суставов кистей, отёк менее 3 ПФС, увеличение объёма 2 или более дистальных межфаланговых суставов
-боли, скованность в кистях, увеличение объёма 2 из 10 выбранных суставов кистей, отёк менее 3 ПФС, деформации 2 и более из 10 выбранных суставов кистей
Чувствительность 92% Специфичность 98%
Клинические, лабораторные, рентгенологические критерии
Коленные суставы
-боли и остеофиты
-боли, синовиальная жидкость, утренняя скованность продолжительностью менее 30 мин крепитация - боли, возраст моложе 40 лет, утренняя скованность продолжительностью менее 30 мин, крепитация
Чувствительность 94% Специфичность 88% Тазобедренные суставы
-боли и остеофиты
-боли, СОЭ менее 20 мм/ч и сужение суставной щели
Чувствительность 91% Специфичность 89%
ЛЕЧЕНИЕ
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 83 из 163 |

-физиотерапия
-анальгетики (трамадол)
-противовоспалительные
НПВС (ибупрофен, кетопрофен, диклофенак). ГК
-препараты, модифицирующие признаки заболевания (хондроитин сульфат, глюкозамин сульфат, препараты гиалуроновой кислоты)
- лечебная физкультура.
35. Ревматоидный артрит. Этиология. Патогенез синовиита. Классификация. Суставные и внесуставные проявления ревматоидного артрита.
РА - хроническое системное воспалительное заболевание неизвестной этиологии, характеризующееся эрозивным симметричным полиартритом в сочетании с иммуновоспалительным поражением внутренних органов.
Этиология. Причины возникновения РА не известны. Предположительно, взаимодействие начального повреждения (возможно, инфекционного ) и генетически детерминированного иммунного ответа на него со стороны организма определяет, будет ли начавшийся синовиит подавлен или станет хроническим.
1. Значение вируса Эпштейн-Барра. Больные РА имеют дефект регуляции клеточного иммунного ответа на инфицирование вирусом Э.-Б., который вызывает поликлоновую выработку аутоантител В-лимфоцитами и, таким образом, может иметь значение не для инициации. а для прогрессирования заболевания.
2.Генетические факторы. Очевидно, что генетическая предрасположенность к патологическому иммунному ответу играет важную роль в развитии РА. Особенности модулирования клеточного и гуморального иммунного ответа при РА, вероятно, определяется высокой частотой обнаружения в B-лимфоцитах аллоантигена HLA - DR4 и близких ему ( по последовательности аминокислот в третьей вариабельной части DR бетацепи ) других генетически запрограммированных антигенов иммунного ответа - DR1, Dw4, Dw14.
Свыше 90 % больных РА имеют один из HLА антигенов (DR4, реже DR1). Особенно часто они обнаруживаются у больных с тяжелым течением РА.
Патогенез. Первичный очаг воспалительного процесса при РА локализован в синовиальной облочке сустава. Воспалительный инфильтрат состоит из Т-лимфоцитов, макрофагов, плазматических клеток. Синовиальные клетки активно пролиферируют, синовиальная оболочка набухает, утолщатеся, образуя агрессивную грануляционную ткань
– паннус. Она обладает способносью прорастать в костную и хрящевую ткань, приводя к разрушению структур сустава.
Иммунное воспаление околосуставных тканей, связок, сухожилий приводит к деформации, подвывихам.
Ревматоидный фактор.
Это набор антител (Ig М) к фрагменту молекулы Ig G
В классификации 2 вида РА – серопозитивный и серонегативный
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 84 из 163 |
Серопозитивны по РФ приблизительно 70% больных РА и еще 10-15% становятся серопозитивными в первые 2 года от начала заболевания. РФ может обнаруживаться при многих заболеваниях, в основе которых лежит хроническое воспаление
РФ (иммунный комплекс) = Ig G + Ig (M) ИК = аутоАГ + ауто АТ
Суставной синдром.
Провокационные факторы (инфекция, охлаждение, травма, стресс, весенне-осенний период, половое созревание, послеродовый, климактерический периоды). Начало заболевания подострое Предшествует продромальный период (несколько недель или месяцев) – усталось,
астения, похудание, ухудшение сна, аппетита, артралгии, субфебрилитет, ↑СОЭ Начало заболевания – двусторонний симметричный артрит мелких сусавов кистей и
стоп (выпот в сустав с симптомом флюктуации, отек периартикулярных тканей, резкая болезненность при пальпации, гиперемия, ↑ местной t, ограничение движений, (+) с-м сжатия кисти)
Утреняя скованность (коррелирует с активностью болезни)
«Типичные» суставы - II-III ПФ, ПМФ, суставы запястья, реже ПлФ, затем коленные, локтевые, голеностопные
Суставы «исключения» (в дебюте заболевания) – ДМФ, I ПФ, V ПМФ)
Атрофия межкостных мышц – западают межкостные промежутки (причина – ограничение движений и рефлекторный спазм мышц на фоне воспаления) Теносиновит – воспалительное поражение сухожильных влагалищ кисти В дебюте заболевания преобладают экссудативные изменения, затем пролиферативные
(фиброз в суставной капсуле, связках, сухожилиях) с изменением конфигурации суставов, деформациями, подвывихами, контрактурами Финал – развитие анкилозов (полная неподвижность)
Резорбтивная артропатия – укорочение пальцев, вклинение фаланг одной в другую, развитие сгибательной контрактуры (кисть в виде «лорнетки)
Поражение позвоночника – артрит атлантоосевого сустава – боль и тугоподвижность шеи Поражение тазобеденного сустава - ишемический некроз головки и протрузия
вертлужной впадины
•Веретенообразная припухлость
•Деформация типа «пуговичной петли»
•Деформация типа «шеи лебедя»
•Ульнарная девиация кисти
•Кисть в виде «лорнетки»
Внесуставные проявления
•Поражение скелетных мышц – атрофия зависит от активности и тяжести суставного синдрома. Межкостные, мышцы тенора, гипотенора, разгибателей предплечья, прямой мышцы бедра, ягодичных мышц. Значительно уменьшается мышечная масса. М.б. очаговый миозит
•Поражение кожи – причина кожный васкулит – истончение, сухость, ломкость ногтей, подкожные кровоизлияния (экхимозы), мелкоочаговый некроз мягких тканей под ногтевыми пластинами
•Ревматоидные узелки – плотные округлые соединительнотканные образования от нескольких мм до 1-2 см, безболезненные, подвижные. Локализация – подкожно или периостально на разгибательной поверхности предплечий, в области крестца, затылка, в миокарде, клапанах сердца, легких и ЦНС
•Лимфаденопатия – при тяжелом течении РА – шеи, подчелюстной области, подмышечной, локтевой, паховой. Часто сочетаются с спленомегалией
•ЖКТ – гастропатии (гастрит, эрозии, язвы) - ↓ аппетита, тяжесть в эпигастрии, боли
вживоте, метеоризм, запоры
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 85 из 163 |
•Легкие – сухой или экссудативный плеврит, диффузный интерстициальный фиброз или фиброзирующий альвеолит, множественные ревматоидные узелки в периферических отделах
•Сердце - перикардит, миокардит, эндокардит - НМК), нарушение проводимоти, коронарный артериит, аортит
•Почки - мембранозный и мембранозно-пролиферативный гломерулонефрит (протеинурия, микрогематурия) и амилоидоз (протеинурия 1-3 г/сут), цилиндурия, периферические отеки, нефротический синдром, при ХПН анемия
•Нервная система - периферическая ишемическая нейропатия (поражение vasanervorum) – нарушение чувствительности и двигательные расстройства, полиневрит
•Васкулит – панартериит (облитерирующий эндартериит, язвенные измененяи кожи, капилляриты, сетчатое ливедо, синдром Рейно, мезентериальные тромбозы
•Вторичный амилоидоз – в почках (протеинурия), сердце (нарушения ритма, ХСН), ЖКТ (понос, похудание, авитаминоз)
Диагностические критерии ревматоидного артрита.
ОАК – анемия нормохромная умеренная (90 г/л), коррелирует с активностью РА, лейкоцитоз умеренный.ю при длительном течении лейкопения, тромбоцитоз, ↑СОЭ, ↑острофазовых белков – СРБ, сиаловых кислот, фибриногена Диспротеинемия - ↓альбуминов, ↑альфа и гаммаглобулинов Наличие РФ ЦИК ↓ Т-лимфоцитов
Синовиальная жидкость
•мутная,
•низкая вязкость,
•↑Л за счет нейтрофилов (25-90%),
•↑ белка (40-60 г/л), ↓глюкозы,
•Содержит рагоциты - расположены в цитоплазме Л, содержат фагоциторованный
материал – липиды, белки, РФ, ИК
Ренген-стадии РА
I стадия околосуставной остеопороз
II стадия околосуставной остеопороз + сужение суставной щели(м.б. единичные эрозии)
IIIстадия околосуставной остеопороз + сужение суставной щели +множественные
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 86 из 163 |

эрозии
IVстадия + костные анкилозы
Функциональная недостаточность суставов (ФНС)
0 - сохранена
I – сохранена профессиональная способность II – утрачена профессиональная способность III – невозможность самообслуживания
Основные лабораторные признаки активности РА
-СРБ (количественное определение)
-СОЭ ( 15-20 мм/час – 1 ст. акт.
20-40 мм/час – 2 ст. акт. >40 мм/час – 3 ст. акт.)
- серомукоид, сиаловые кислоты, фибриноген и др.
1. Лечение ревматоидногоартрита.
Симптоматические противовоспалительные препараты :
-НПВП
-Глюкокортикостероиды
Модифицирующие течение заболевания препараты (аминохинолиновые, цитостатики, Д-пеницилламин, соли золота)
Препараты контролирующие болезнь - препараты, способные улучшить функцию и замедлить прогрессирование РА(инфликсимаб)
Основная цель при назначении НПВП – достичь обезболивающего и противовоспалительного эффектов.
Показаниями для обязательного назначения кортикостероидных гормонов внутрь при РА являются: 1) неэффективность другой противовоспалительной терапии при прогрессировании заболевания; 2) наличие системных, особенно висцеральных, проявлений РА; 3) синдром Фелти или синдром Стилла; 4) развитие аллергических осложнений лекарственной терапии; 5) быстро прогрессирующий характер заболевания. Из числа кортикостероидных гормонов для приема внутрь наиболее подходят метилпреднизолон (медрол, урбазон) и преднизолон в суточной дозе 2-30 мг (от 1/2 до 6 таблеток в сут). Доза для каждого больного подбирается индивидуально с учетом цели назначения стероидов в конкретной ситуации.
В типичных случаях оптимальными лечебными дозировками препаратов базисной терапии являются: тауредон - 50 мг/нед, ауранофин - 6 мг/сут; Д-пеницилламин - 450600 мг/сут; метотрексат - 7,5-15,0 мг/нед.; сульфасалазин - 2 г/сут; делагил - 0,25 г/сут.
36. Подагра. Этиология. Патогенез. Морфология. Клиника. Особенности
приступов. Стадии развития. Осложнения. Дифференциальный диагноз.
Подагра - заболевание, обусловленное гиперурикемией, приводящее к отложению в различных тканях кристаллов мочевой кислоты (уратов).
1.Первичная
2.Вторичная - синдром другого заболевания - пища, богатая пуриновыми основаниями - злоупотребление алкоголем - миелопролиферативные заболевания
- лимфопролиферативные заболевания - гиперпаратиреоз - злокачественные опухоли - прием диуретиков
- прием саллициллатов Механизмы гиперурикемии. Повышение образования мочевой кислоты(гиперпродукция) 10%
при увеличении образования эндогенных пуринов или избыточном поступлении экзогенных пуринов с пищей
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 87 из 163 |
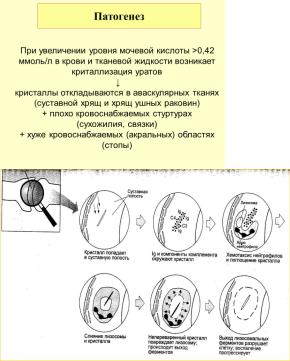
Недостаточное выделение мочевой кислоты (гипоэкскреция) 90% нарушение выведения уратов почками Сочетание обоих механизмов (смешанный тип гиперурикемии).
Патоморфология.
Ураты откладываются в:
- Тканях суставов (хрящ, синовиальная мембрана, эпифизы костей, капсуле) Околосуставных тканях (сухожилиях, связках, синовиальных сумках) Почках. Ушной раковине. Коже (мякоть кончиков пальцев, в ладони, подошве) Склере. Хрящах носа. Редко в аорте, миокарде, клапанах сердца, голосовых связках.
Вызывают деструкцию хряща, субхондральной кости, изменения сухожилий, связок, синовиальных сумок, МКБ (уратные камни имеют белый цвет и рентгеннегативны) Патоморфология тофусов. Большое скопление кристаллов уратов, окруженное гранулематозной тканью. Тофусы со временем кальцифицируются и оссифицируются.
Клиническая картина подагры
В преморбидный период развития подагры и имеется только гиперурикемия, протекающая бессимптомно. В интермитирующем периоде возникает чередование острых приступов артрита с бессимптомными межприступными промежутками. Для хронической подагры характерны тофусы, хронический подагрический артрит, внесуставные проявления подагры.
Начало заболевания имеет 7 вариантов:
1. Типичный острый приступ (классический).
2. Подострая форма характеризуется незначительной болью и умеренными экссудативными явлениями.
3. Ревматоидноподобный вариант с первичным поражением мелких суставов кисти, лучезапястных сустав или моноолигоартритом при затяжном течении.
4. Псевдофлегманозная форма проявляется моноартритом с резко выраженными воспалительными явлениями в области сустава и окружающих тканей с высокой температурой тела, ознобом, лейкоцитозом, увеличением СОЭ. Клиника сходна с флегмоной или острым инфекционным артритом.
5. Подагра с летучими болями может дебютировать как мигрирующий полиартрит с быстрым обратным развитием воспалительных явлений, что напоминает
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 88 из 163 |
инфекционно-аллергический полиартрит.
6. Малосимптомная форма (астеническая) бывает при стертой клинике и подостром течении (небольшая боль без припухлости, изредка легкая гиперемия).
7. Периартритическая форма с локализацией процесса в сухожилиях и бурсах при интактных суставах.
Первым клиническим проявлением подагры является приступ острого артрита, развивающийся внезапно, среди полного здоровья. Иногда за 1-2 дня могут наблюдаться продромальные явления: общее недомогание, озноб, неприятные ощущения в суставе, диспепсия, бессонница. Провоцирующими факторами острого приступа подагры чаще являются нарушение режима питания (переедание, злоупотребление алкоголем), травмы и микротравмы (длительная ходьба, узкая обувь), психическая и физическая нагрузка, переохлаждение, инфекции (грипп, ангина), изменение погоды, прием диуретиков или других медикаментов, повышающих содержание мочевой кислоты.
Классическая клиническая картина острого подагрического приступа весьма характерна. Внезапно, обычно ночью, появляются резчайшие боли, чаще всего в плюснефаланговом суставе большого пальца стопы, реже – в суставах свода стопы, голеностопном, коленном суставе, очень редко в лучезапястном, локтевом, суставах кисти, позвоночника. Тазобедренные суставы всегда остаются интактными. Пораженный сустав заметно распухает, делается горячим, с яркой гиперемией кожи (темно-красного или синевато-багрового цвета). Эти явления достигают максимума в течение нескольких часов, сопровождаются лихорадкой, ознобом, лейкоцитозом, увеличением СОЭ. Мучительные боли усиливаются при малейшем соприкосновении больного сустава с одеялом, обусловливая полную неподвижность конечности. Через 5- 6 дней признаки воспаления постепенно затихают, и в последующие 5-10 дней полностью восстанавливается функция сустава, нормализуются изменения крови. Пациент ощущает себя полностью здоровым.
Впоследствии острые приступы повторяются типичной симптоматикой с полным отсутствием симптомов артрита между атаками. По мере прогрессирования заболевания сокращается межприступные периоды, длительность обострений возрастает. Моноартикулярное поражение, характерное для первых лет болезни, сменяется явлениями мигрирующего полиартрита.
Через 3-5 лет наличия заболевания появляются специфичные для подагры узелки (тофусы), представляющие собой отложения уратов, окруженные соединительной тканью. Они преимущественно локализуются на ушных раковинах, локтях, стопах, пальцах кистей, в области пяточного сухожилия, в сумках локтевых суставов, на разгибательной поверхности предплечий, бедер, голеней, на лбу, в области хрящевой перегородки носа. Узелки имеют различные размеры, безболезненные и часто незаметные для пациента. Иногда тофусы размягчаются, самопроизвольно вскрываются с образованием свищей, через которые выделяется беловатая масса (микроскопически состоящая из кристаллов мочекислого натрия). Свищи редко инфицируются, что связано с бактерицидным действием содержимого. Тофусы являются показателем длительности и тяжести нарушения мочекислого обмена.
Постепенно нарастают стойкие изменения в суставах, явления хронического полиартрита, дефигурация суставов, ограничение подвижности, деформация за счет узелковых отложений, костных разрастаний, подвывихи пальцев, контрактуры, грубый хруст. Анкилозы развиваются крайне редко. Такие больные передвигаются с трудом, трудоспособность их снижена или утрачена.
На фоне хронического подагрического артрита продолжают возникать острые приступы подагры. Наиболее тяжелая разновидность их подагрический статус – непрерывное обострение артрита с хронической воспалительной реакцией окружающих тканей, обусловленной массивной инфильтрацией уратами.
Варианты течения подагры
1. Легкое, когда приступы артрита повторяются только 1-2 раза в год и захватывают не более двух суставов, на рентгенограмме нет признаков суставной деструкции, не отмечается поражение почек, тофусы отсутствуют или имеются единичные и мелкие.
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 89 из 163 |
2. Среднетяжелое с частотой приступов 3-5 раз в год, поражением 2-4 суставов, умеренно-выраженной костно-суставной деструкцией, множественными мелкими тофусами и наличием почечнокаменной болезни.
3. Тяжелое с частотой приступов более 5 в год, множественными поражениями суставов, с резко выраженной костно-суставной деструкцией, множественными костными тофусами и наличием выраженной нефропатии.
Диагностические критерии подагры Американской ревматологической ассоциации
I. Наличие характерных кристаллических уратов в суставной жидкости и/или
II. Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией, и/или
III. Наличие 6 из 12 представленных признаков:
1. Более чем одна острая атака артрита в анамнезе
2. Максимум воспаления сустава уже в первые сутки
3. Моноартикулярный характер артрита
4. Гиперемия кожи над пораженным суставом
5. Припухание или боль, локализованные в I плюсне-фаланговом суставе
6. Одностороннее поражение суставов стопы
7. Узелковые образования, напоминающие тофусы
8. Гиперурикемия
9. Одностороннее поражение I плюсне-фалангового сустава
10. Ассиметричное припухание пораженного сустава
11. Обнаружение на рентгенограммах субкортикальных кист без эрозий
12. Отсутствие флоры в суставной жидкости Комбинация из 6 и более признаков подтверждает диагноз. Наиболее достоверны такие
признаки как острый артрит, обнаружение кристаллов уратов в синовиальной жидкости и наличие тофусов. Кристаллы уратов имеют вид палочек или тонких игл с обломанными или закругленными концами длиной около 10 мкм. В синовиальной жидкости они лежат свободно или в нейтрофилах.
Доп.диагностика.
Мочевая кислота в сыворотке крови (женщины -0,36ммоль/л ; мужчины - 0,42ммоль/л) Поляризационная микроскопия кристаллов мочевой кислоты Рентгенография стоп УЗИ почек
Дифференциальный диагноз. При наличии типичных проявлений диагноз поставить несложно. В ранних стадиях заболевание дифференцируют с инфекционным артритом, при полиартрите с ревматоидным артритом, ревматическим или реактивным аллергическим полиартритом, а так жес деформирующим остеоартрозом с явлениями синовита, псориатическим артритом, синдромом Рейтера.
2. Лечение подагры.
Лечение подагры должно быть направлено на предупреждение и купирование острого приступа и отложения уратов в тканях, а также на их рассасывание.
Лечение острого приступа подагры. Наиболее сильным и специфично действующим средством, подавляющим острый подагрический артрит, является препарат бессмертника – колхицин. Механизм его действия заключается в его подавляющем влиянии на миграцию и фагоцитоз кристаллов урата лейкоцитами, на экскрецию уратов и их растворимость в тканях. Начинают прием с самого начала приступа или при наступлении продромальных явлений. В первый день доза препарата составляет 1 мг
https://psv4.userapi.com/c848420/u420338333/docs/d9/719f0…48EYTztxl8Zu6HXZ-uVTPX8BJ1BKjqI1g3iSv95XoMRv6xWeV_1sLA |
10.06.2019, 11Z21 |
|
Стр. 90 из 163 |
