
10.3. Флегмона глазницы
В случаях сочетанной ЧМТ и травмы глазницы возможно развитие ретробульбарной гематомы. Крайне редко исходом ретробульбарной гематомы является флегмона глазницы. Этому способствуют переломы стенок глазницы, отграничивающих ее от полости и пазух носа и привнесение инфекции, а также менингит.
На фоне клиники ретробульбарной гематомы бывает сложно выявить момент, когда начинается воспалительный процесс в глазнице. Имеющаяся ранее симптоматика, обусловленная ретробульбарной гематомой, усугубляется: нарастает экзофтальм, отек век и слизистой оболочки. Веки резко напряжены, появляется гиперемия кожи, повышается ее температура. Глазодвигательные нарушения могут достичь степени полной неподвижности глаз-
ного яблока. Одновременно появляется боль в глазнице, особенно при попытке движения глазом, боль при пальпации костных краев глазницы. Из конъ-юнктивальной полости возможно гнойное отделяемое (1).
Воспаление в структурах глазницы может привести как к отеку зрительного нерва в результате повышения давления внутри глазницы, так и к невриту зрительного нерва, что также проявляется отеком диска, а также кровоизлияниями на диске и близ него. Сопровождающее этот процесс быстрое, на протяжении нескольких дней, понижение зрительных функций вплоть до слепоты или практической слепоты свидетельствует о воспалительной природе поражения зрительного нерва.
Необходимо в тоже время учитывать, что похожая симптоматика может развиваться при посттравматическом каротидно-кавернозном соустье (см. «Черепно-мозговая травма. Клиническое руководство» т. 1, стр. 109, 327 ) или при тромбозе кавернозного синуса (6).
Воспаление в структурах глазницы может привести к воспалению в глазном яблоке, начиная с кератита, гнойной язвы и кончая кератомаляцией и панофтальмитом (5).
Помимо проведения соответствующей общей противовоспалительной, дегидратирующей, десенсибилизирующей, дезинтоксикационной терапии проводится местное лечение: ретробулъбарные инъекции антибиотиков, противовоспалительные и антибактериальные препараты в виде капель и мазей в конъюнктивальную полость.
Отсутствие положительной динамики при проведении соответствующей терапии диктует необходимость дренирования флегмоны. В последующем, по мере регресса воспалительных явлений в глазнице целесообразно проведение рассасывающей и стимулирующей терапии и витаминотерапии.
Скорость и степень восстановления функций глазодвигательных мышц, зрительного нерва и регресс экзофтальма, естественно, зависит от своевременности начатой терапии, ответной реакции организма на проводимое лечение.
10.4. Травматическое
КАРОТИДНО-КАВЕРНОЗНОЕ СОУСТЬЕ
Последствием ЧМТ различной тяжести является каротидно-кавернозное соустье — образование дефекта в стенке пещеристого отдела ВСА и в результате этого сброс артериальной крови в веноз-
234
Нейро-офтальмологические последствия черепно-мозговой травмы
 ный
синус. Клинические симптомы травматического
каротидно-кавернозного соустья (ТККС)
ный
синус. Клинические симптомы травматического
каротидно-кавернозного соустья (ТККС)
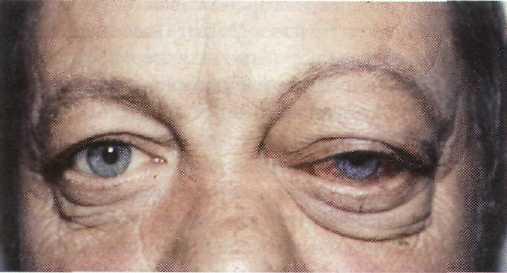
Рис.
10-13. Травматическое каротидпо-кавернозное
соустье слева.
цы являются: р-р цитраля, масляный р-р ретинола, солкосериловое и актовегиновое глазное желе, тиаминовая мазь.
Офтальмоскопические изменения у больных с ТККС отражают тяжесть нарушения венозного оттока из глаза и глазницы и проявляются ангиопа-тией сетчатки, преимущественно в виде полнокровия вен. По мере нарастания нарушения венозного оттока развиваются отек диска зрительного нерва, кровоизлияния в сетчатку, тромбоз центральной вены сетчатки (ЦВС) (4, 21).
Как известно зрительные нарушения и развитие нисходящей атрофии зрительного нерва при ТККС в большинстве своем обусловлены травматическим повреждением зрительного нерва. Помимо этого понижение зрительных функций может быть в результате расстройства кровообращения в зрительном нерве и сетчатке, развившимися на фоне выраженного нарушения венозного оттока из глаза. В редких наблюдениях высказывается возможность сдавления зрительного нерва расширенным пещеристым синусом (11, 13). Степень повышения зрительных функций после ликвидации соустья зависит от длительности функционирования соустья, от тяжести изменений, наступивших в сетчатке и зрительном нерве, о чем можно судить по офтальмоскопической картине. Таким образом, выявление грубых изменений на глазном дне, свидетельствующих о выраженности нарушения венозного оттока в глазном яблоке и. глазнице, являются прямыми показаниями к ускоренному выключению соустья.
Необходимо помнить, что в 62 % наблюдений в результате затруднения венозного оттока из глаза и глазницы повышается внутриглазное давление (ВГД) — развивается внутриглазная гипертензия. ВГД может превышать 35—45 мм рт.ст. и при этом не бывает каких-либо симптомов, характерных для глаукоматозного процесса. Нормализация ВГД обычно наступает спустя неделю после выключения соустья. Однако в отдельных случаях на фоне признаков хронической гипоксии глаза, неовас-куляризации переднего отрезка глаза с развитием новообразованных сосудов в углу передней камеры, выявляется вторичная неоваскулярная глаукома. К развитию неоваскулярной глаукомы у больных ККС приводят грубые гемодинамические нарушения в глазу и глазнице, сопровождающиеся тромбозом ЦВС (18, 22). При повышении ВГД пациентам с ККС необходимо назначить препараты, снижающие секрецию внутриглазной жидкости (диа-карб — перорально, трусопт, тимолол — местно в инстилляциях). Любое хирургическое вмешательство
235
Клиническое руководство по черепно-мозговой травме
 по
поводу повышенного ВГД возможно только
после
выключения соустья.
по
поводу повышенного ВГД возможно только
после
выключения соустья.
