- •1 Нейрон, нейроглия, синапс. Основные отделы нервной системы. Развитие функций нервной системы в онтогенезе.
- •2 Произвольные движения. Симптомы поражения корковопирамидного пути на разных уровнях. Центральный и периферический парез. Методы исследования
- •Основной путь произвольных движений.
- •Расстройства движений. Периферический и центральный параличи.
- •3 Вопрос. Экстрапирамидная система, строение, функции. Симптомы поражения эпс. Методы исследования.
- •Анатомия и физиология проводников глубокой чувствительности.
- •6 Вопрос Таламус, функциональные связи, симптомы поражения. Внутренняя капсула, синдром поражения
- •7 Вопрос. Мозжечок, строение, функции. Основные симптомы поражения мозжечка. Виды атаксий. Методы исследования.
- •8 Вопрос. Черепные нервы I и II пары. Анатомия, симптомы поражения. Методы исследования.
- •I пара черепных нервов
- •II пара черепных нервов
- •9 Вопрос. Черепные нервы III, IV и VI пары. Анатомия, симптомы поражения. Методы исследования.
- •11 Вопрос. Черепные нервы VII, VIII пара. Анатомия, симптомы поражения. Методы исследования.
- •VII пара –– лицевой нерв (n. Facialis)
- •VIII пара –– преддверноулитковый нерв (n. Vestibulocochlearis)
- •12)Черепные нервы, бульбарная группа (IX,X,XII). Анатомия, симптомы поражения. Бульбарный и псевдобульбарный синдром. Методы исследования.
- •13) Ствол мозга, анатомия. Альтернирующие синдромы: Вебера, Мийяра-Гублера, Фовилля, Джексона.
- •Цереброспинальная жидкость( ликвор)
- •Пункция
- •17) Кора больших полушарий. Корковые проекционные зоны второй сигнальной системы, явления выпадения и раздражения.
- •18) Кровоснабжение головного мозга, очаговые симптомы при нарушении кровоснабжения в каротидном и вертебробазиллярном бассейнах.
- •19) Лобная доля головного мозга. Высшие корковые функции, локализация, симптомы поражения. Анатомия лобной доли:
- •20)Теменная и височная доли головного мозга. Высшие корковые функции, локализация, симптомы поражения.
- •21) Спинной мозг. Строение, основные центры и пути. Синдромы половинного и поперечного поражения. Расстройство тазовых функций
- •22) Периферическая нервная система. Симптомы поражения лучевого, локтевого и срединного нервов.
- •23)Периферическая нервная система. Симптомы поражения бедренного, седалищного и малоберцового нервов.
- •24. Неэпилептические пароксизмы в детском возрасте (фебрильные и аффективно - респираторные приступы). Принципы диагностики, тактика лечения.
- •25. Перинатальная энцефалопатия. Определение, основные этиологические и патогенетические моменты.
- •26. Демиелинизирующие заболевания в детском возрасте (рассеянный склероз, острый рассеянный энцефаломиелит, лейкоэнцефалиты), патогенез, клиника, лечение.
- •27. Факторы риска инсульта в детском возрасте и во взрослой популяции, первичная профилактика инсульта. Транзиторная ишемическая атака и инсульт, клиника, диагностика и лечение.
- •28. Заболевания периферической нервной системы, типы нервных волокон, характер поражения. Полиневропатии, этиологическая классификация, клиника, диагностика, лечение.
- •29. Гидроцефалия у детей. Этиология, патогенез, классификация, диагностика, методы консервативного и нейрохирургического лечения.
- •Формы гидроцефалии:
- •Клинические проявления.
- •Диагностика
- •Лечение.
- •Хирургическая тактика
- •1. Закрытая (несообщающаяся, окклюзионная) гидроцефалия
- •30. Эпилепсия. Особые эпилептические синдромы (синдром Веста и Леннокса - Гасто).
- •31. Неотложные состояния в детском возрасте. Кома, отек головного мозга, эпилептический статус. Клинические проявления. Тактика на догоспитальном этапе, подходы к терапии.
- •32. Черепно-мозговая травма у детей. Классификация, клиника и диагностика, сотрясения, ушиба головного мозга. Подходы к лечению.
- •I. Закрытая травма черепа и головного мозга.
- •II. Открытая травма черепа и головного мозга.
- •33. Полиомиелит. Этиология, патогенез, клиника, диагностика. Тактика невролога при выявлении больного с диагнозом «острый вялый паралич».
- •34. Синдром вегетативной дистонии в детском возрасте, основные клинические проявления. Мигрень, клиника, подходы к лечению.
- •35. Этиопатогенетические подтипы ишемического и геморрагического инсульта, особенности клиники, нейрохирургические методы лечения.
- •36. Аневризмы сосудов головного мозга. Классификация, клинические проявления, методы диагностики и лечения.
- •37. Клещевой энцефалит у детей. Этиология, патогенез, методы диагностики. Клинические формы заболевания. Прогноз, лечение и профилактика.
- •Поствакцинальные энцефалиты
- •Энцефалит при ветряной оспе
- •Гриппозный энцефалит
- •40 Факоматозы. Туберозный склероз, патогенез, клиника, подходы к лечению.
- •45. Опухоли мозжечка у детей, общемозговые и очаговые симптомы, диагностика, подходы к хирургическому лечению.
- •Этиопатогенез
- •Патоморфология
- •Клиника
- •Лечение
- •Миопатия Эрба-Рота
- •Этиопатогенез
- •Клиника
- •Диагностика
- •Лечение
- •49. Наследственные атаксии, типы наследования, особенности клиники, мрт-диагностики.
- •Болезнь фридрейха (спинальная атаксия)
- •Х сцепленные рецессивные атаксии
- •Врожденные мозжечковые атаксии
- •51.Наследственные параплегии, типы наследования, особенности клиники изолированной наследственной параплегии и параплегии «плюс».
- •52.Внутриутробные инфекции (герпетическая, цитомегаловирусная). Клиника, диагностика, лечение.
- •53. Эпилепсия. Определение, этиология и патогенез эпилептических приступов в детском возрасте. Дифференциальный диагноз церебральных пароксизмов
- •3. Патогенез:
- •1) Самокупирующиеся приступы:
- •1. Генерализованные:
- •7. Этапы установки диагноза.
- •8. Дифференциальный диагноз
- •54.Менингиты у детей. Этиология, патогенез, классификация. Клинические синдромы менингитов бактериальной и вирусной природы. Особенности туберкулезного менингита. Методы диагностики. Принципы лечения.
- •56. Пренатальная диагностика, виды процедур, показания и сроки проведения
- •57. Врожденные пороки развития (впр), определение, классификация с примерами. Мониторинг впр в Свердловской области и рф. Международные мониторинговые системы.
- •58. Морфология и классификация хромосом человека, понятие о кариотипе
- •59. Классификация хромосомных мутаций, механизмы образования хромосомных мутаций, примеры с краткой записью кариотипа
- •60. Понятие о гене. Свойства генетического кода. Геномные мутации. Мозаицизм. Механизмы возникновения.
- •61. Неонатальный скрининг. Задачи, критерии, сроки проведения, алгоритмы диагностики.
- •62. Хромосомные синдромы: Дауна, Патау, Эдвардса, Шерешевского-Тернера, Кляйнфельтера, поли-х, поли-у
- •63. Медико-генетическое консультирование, виды, задачи, показания, структура обращаемости, основные этапы медико-генетического консультирования
- •64. Понятие о нетрадиционном наследовании. Митохондриальное наследование. Митохондриальная патология, клиническая характеристика, методы диагностики, подходы к терапии
- •65. Основные типы наследования (аутосомно-доминантный, аутосомно-рецессивный, сцепленный с полом тип), примеры заболеваний.
- •66. Понятие генетического риска, методы оценки генетического риска. Методы лечения наследственной патологии
- •67. Мультифакториальные заболевания. Критерии Картера.
- •68. Клинико-генеалогический метод в диагностике наследственных болезней. Правила составления родословных. Понятие генетического риска, методы оценки генетического риска.
- •69. Микроцитогенетические синдромы: этиология, клинические проявления, диагностика (синдром Прадера-Вилли, Беквита-Видемана, Лангера-Гидиона, Ангельмана).
- •71. Скрининговые программы в медицинской генетике. Периконцепционная профилактика.
- •72. Семиотика и классификация наследственных болезней.
- •73. Молекулярно-цитогенетические методы диагностики: fish-диагностика, сравнительная геномная гибридизация, спектроскопический анализ хромосом или спектральное кариотипирование (sky).
- •74. Ген, свойства генетического кода, генные мутации, механизмы их образования
- •75. Молекулярно-генетические методы диагностики: прямая и непрямая днк-диагностика, показания для проведения.
- •Прямая днк-диагностика
- •Косвенная днк-диагностика
- •76. Геномные мутации. Мозаицизм. Механизмы возникновения.
- •77. Адрено-генитальный синдром. Генетика, эпидемиология, клинические особенности, этапы диагностики, принципы лечения.
- •78. Галактоземия. Генетика, эпидемиология, клинические особенности, этапы диагностики, принципы лечения.
- •79. Фенилкетонурия. Генетика, эпидемиология, клинические особенности, этапы диагностики, принципы лечения.
- •Клиника
- •Диагностика
- •Лечение Классическая фку
- •Прогноз
- •80. Мониторинг врожденных пороков развития: цель, задачи, схема, источники регистрации, международные мониторинговые системы.
- •81. Взаимодействие аллельных и неаллельных генов.
- •82. Классификация хромосомных мутаций, механизмы образования хромосомных мутаций, примеры с краткой записью кариотипа.
- •83. Структура и свойства днк. Понятие о геноме.
24. Неэпилептические пароксизмы в детском возрасте (фебрильные и аффективно - респираторные приступы). Принципы диагностики, тактика лечения.
Церебральный пароксизм-внезапно возникающее, переходящее патологическое состояние, наступающее вследствие временной дисфункции мозга и характеризующееся разнообразными субъективными и объективными феноменами.
Аффективно-респираторные пароксизмы:
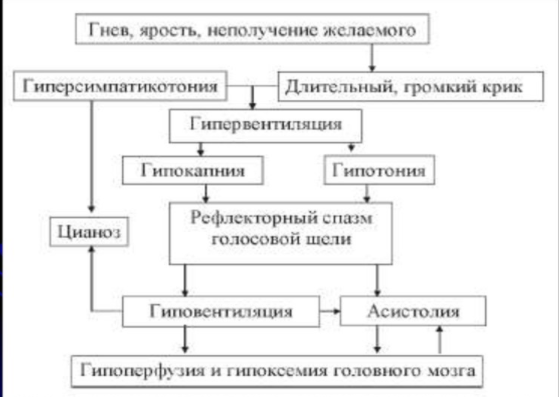
Эпизодические кратковременные остановки дыхания у детей, развивающиеся при интенсивном эмоциональном возбуждении. Приступы апноэ появляются на пике плача, сильной боли, испуга после удара, падения. Аффект внезапно прекращается, ребенок не может вдохнуть, замолкает, синеет или бледнеет, тонус мышц падает. Иногда возникают судороги, обмороки. Через несколько секунд дыхание восстанавливается.
В возрасте до 3 лет (пик манифестации 6-12 месяцев)
Дети с повышенной возбудимостью
При наличие провоцирующих эмоциональных факторов
Развиваются на фоне спазматического плача
Прогноз благоприятный
Формы АРП:
Бледная - связаны с гиперваготонией |
Цианотическая - ассоциируются с гиперсимпатикотонией |
|
|
у 61% детей во время бледных АРП и у 25% детей во время цианотических пароксизмов регистрируется резко выраженная брадикардия менее 40 уд/мин и асистолия от 1,8 до 25 сек.
Провоцирующие моменты: испуг, сильная боль, гнев, насильственные действия(например, кормление).
Клинические проявления: во время плача наступает задержка дыхания на вдохе (инспираторная остановка дыхания), развивается цианоз, голова запрокидывается назад, зрачки расширяются, на несколько секунд утрачивается сознание.
Диагностика:
Диагностика основана на опросе, осмотре невролога, дополняется ЭЭГ, консультацией психиатра, кардиолога, пульмонолога.
Опрос. Невролог и психиатр выслушивают жалобы родителя, задают уточняющие вопросы о симптомах приступов, продолжительности, частоте, причинах. Проводят первичную дифференциальную диагностику АРС и эпилепсии. Основные критерии – спонтанность/провоцируемость пароксизмов, учащение при возбуждении/независимость от общего состояния, стереотипность/вариабельность приступов, возраст до 5 лет/ старше.
Осмотр. Обязательное физикальное обследование проводится неврологом. При нечеткой клинической картине, скудности жалоб родителей, отягощенном семейном анамнезе назначается осмотр кардиолога, пульмонолога, аллерголога для исключения кардиоваскулярных заболеваний, бронхиальной астмы, аллергии, синдрома апноэ у недоношенных и маловесных детей.
Инструментальные методы. Для различения аффективно-респираторного синдрома с эпилепсией выполняется электроэнцефалография. Повышенная биоэлектрическая активность не характерна для АРС. Электрокардиография позволяет исключить заболевания сердца, сопровождающиеся остановкой дыхания. Спирография используется для оценки функциональности легких, выявления причины дыхательного спазма.
Лечение:
Большинство пациентов с АРП не нуждаются в специфическом лечении.
В семьях больных необходимо проводить психотерапию
Убедительых данных об эффективности антиконвульсантов нет
При частых, тяжелых приступах бледного типа рекомендуют прием холинолитиков, теофиллина, атропина 0,01 мг/кг/день (разовая доза 40-240 мкг/кг), при цианотических приступах - неселективные bблокаторы.
При наличии критической симптомной брадикардии и асистолии более 3 секунд обсуждаются показания к имплантации ЭКС.
Коррекция образа жизни
Фебрильные приступы:
Фебрильные приступы определяются как эпизод эпилептических приступов, возникающих у детей дошкольного возраста при гипертермии, не связанной с нейроинфекцией; являются доброкачественным, возраст-зависимым, генетически детерминированным заболеванием, при котором головной мозг восприимчив к эпилептическим приступам, возникающим в ответ на высокую температуру.
Причины:
Потенциально спровоцировать развитие фебрильных судорог у детей могут все факторы, которые повышают температуру тела ребенка до 38°C и выше. К числу таких факторов относятся:
вирусные инфекции (чаще всего – вызванные вирусом герпеса VI типа);
бактериальные заболевания дыхательной системы и ЖКТ;
реакции организма ребенка на прорезывание молочных зубов,
эндокринные, психогенные и другие заболевания, протекающие на фоне гипертермии;
нарушение водно-электролитного баланса (в первую очередь – Ca2+).
Простые (типичные) ФП |
Сложные (атипичные) ФП |
|
генерализованные тонико-клонические приступы (характерны для более старших детей) |
генерализованные клонические приступы (характерны для раннего возраста) |
|
Начинается с массивного тонического спазма, при этом глаза заведены вверх. Через 5 - 20 секунд после начала приступа наступает клоническая фаза. За счѐт длительного спазма дыхательной мускулатуры в момент приступа дыхание нарушается, что приводит к апноэ. Окончание клонической фазы сопровождается постепенным замедлением ритма подѐргиванием. В стадию постприступной спутанности сознания пациент становится вялым. Продолжительность ГТКП составляет 40 -70 секунд. |
В период ГКП обычно подѐргиваются все группы мышц конечностей и туловища. Обязательный симптом ГКП – полное выключение сознания в момент приступа. В период клонических подѐргиваний может нарушаться дыхание. Клонические приступы проходят на фоне потери тонуса, что приводит к падениям пациентов. После приступа пациенты часто засыпают. Особенностью фебрильных судорог в этой возрастной категории служит фаза атонии, которая может наблюдаться в начале приступа. |
Характерно развитие длительных фокальных (чаще гемиклонических) или вторичногенерализованных судорожных приступов (ВГСП). Вторичногенерализованным судорожным приступам нередко предшествует фокальный приступ – сенсорный или моторный. Возможно быстрое развитие ВГСП без предшествующего отчѐтливого компонента. В период приступа характерно полное выключение сознания. Важными симптомами являются: - воспоминания пациента об ощущениях, возникающих непосредственно перед началом приступа; - преобладание судорог с одной стороны. |
Диагностика:
Лабораторные исследования. Показатели общих лабораторных тестов крови и мочи в пределах нормы за исключением острой гипогликемии и гиперкальциемии. В большей степени анализы используются для проведения дифференциальной диагностики с другими патологиями. Для определения хромосомных мутаций, которые могут провоцировать развитие фебрильных судорог у детей, используется генетический анализ посредством кариотипирования.
Люмбальная пункция. При подозрении на менингит или энцефалит показана спинномозговая пункция с микроскопическим и бактериологическим анализом полученного ликвора.
Инструментальная диагностика. Из инструментальных методов исследования применяют электроэнцефалографию, реже – магнитно-резонансную и компьютерную томографии. По результатам ЭЭГ специфические изменения определяются менее чем у 22% детей. КТ и МРТ используются с целью исключения органической патологии ЦНС, внутричерепной гипертензии.
Лечение:
Во время приступа фебрильных судорог у детей применяется купирующая медикаментозная терапия. Она включает в себя транквилизаторы из группы бензодиазепинов с целью снятия судорожного синдрома, нестероидные противовоспалительные препараты для снижения температуры тела. Также осуществляется охлаждение ребенка физическими методами – обтирание теплой или прохладной водой, частое проветривание помещения, раздевание и др.
При атипичных формах ФС могут использоваться противоэпилептические средства – барбитураты или производные карбоксамида. В некоторых случаях при наличии фебрильных судорог у детей в анамнезе может назначаться превентивное лечение с использованием бензодиазепинов, вальпроатов, барбитуратов и некоторых диуретиков, обладающих противосудорожными свойствами – ингибиторов карбоангидразы.