
диссертации / 86
.pdf
2.5.2. Методика лечения эксимерным лазером с длиной волны 308 нм.
Лечение было проведено по методике двух- и трехразового облучения в неделю. Выбор методики базировался на распространенности кожного процесса.
Пациенты чаще проходили 2 процедуры в неделю. В целях ускорения регрессирование процесса мы выбирали методику трехразового облучения в неделю, однако, главным ориентиром был индивидуальный ответ кожи больного на облучение.
До проведения процедуры поверность кожи была очищена. Приступали к лечению после того, как определяли минимальную эритемную дозу (МЭД) на непораженной коже. Облучали 6 областей при помощи насадки 3x3 см2. Результат оценивали спустя 24-48 часов (рис. 12).
Рисунок 12. Определение минимальной эритемной дозы (МЭД).
МЭД определяли по области, где была первой выявлена заметное покраснение от донного теста. Пигментации и покраснения от облучения проявляются по-
разного у больных так же как при воздествии сольночных лучей. После чего мы выбирали один из шести множителей (таб.7). Для лечения был использован аппликатор, покрывающий площадь 18 мм х 18 мм (3,2 см2).
51
При обширных площадях поражения аппликатор перемещали постепенно по очагу, что существенно увеличивало время проведения процедуры. Во время лечения запрещалось пребывание на открытом солнце и посещение соляриев.
Пациенту было рекомендовано по возможности избегать дополнтьельного травмирования пораженной кожи.
Таблица 7. Значение МЭД
|
|
Значение МЭД |
Передано мДж/см2 |
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 |
|
|
|
100 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2 |
|
|
|
150 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
|
|
|
200 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4 |
|
|
|
250 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5 |
|
|
|
300 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6 |
|
|
|
350 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 8. Дозы облучения с учетом МЭД (мДж/см2) |
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Множители |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 |
2 |
|
3 |
4 |
5 |
|
6 |
Значения |
|
|
|
|
|
|
|
|
|
|
|
1 |
|
100 |
200 |
|
300 |
400 |
500 |
|
600 |
||
|
|
|
|
|
|||||||
МЭД |
|
|
|
|
|
|
|
|
|
|
|
2 |
|
150 |
300 |
|
450 |
600 |
750 |
|
900 |
||
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
3 |
|
200 |
400 |
|
600 |
800 |
1000 |
|
1200 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4 |
|
250 |
500 |
|
750 |
1000 |
1250 |
|
1500 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
5 |
|
300 |
600 |
|
900 |
1200 |
1500 |
|
1800 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6 |
|
350 |
700 |
|
1050 |
1400 |
1750 |
|
2100 |
|
|
|
|
|
|
|
|
|
|
|
|
52
Первая процедура проводилась с МЭД. В последующий сеанс для выбора дозы оценивались следующие параметры: уплотнение очагов АД, уменьшение шелушения, появление пигментации. Если эти изменения имели место, то доза оставалась прежней, если нет, то дозу увеличивали на 0,5 или 1 МЭД, но не более чем вдвое.
Вообще при использовании средней интенсивности облучения результаты были значительно лучше, чем при низкой (0,5 и 1 МЭД). В случаях использования средних доз облучения пациентам требовалось меньше процедур для купирования активности процесса. Однако в единичных наблюдениях у пациентов от использования таких доз появлялись пузыри как проявление фотодерматита в местах облучения, по этой причине доза оставалась прежней, а лечение заканчивали на 1-2 процедуре. Пузыри возникали редко (у 1 больной – 2,9%),
после применения высоких доз, при этом пузыри напоминали солнечный ожог, но не оставляли после себя никаких вторичных изменений кожи.
Стоит отметить, что у пациентов высокой фоточувствительностью при одинаковом времени экспозиции очаги АД регрессировали быстрее, даже если интенсивность облучения была низкой. В таких наблюдениях требовалось всего несколько процедур.
В процессе лечения больных АД регресс высыпаний наступал в период от 1-
ого до 28 дней, при этом пациенты получали от 1 до 14 процедур с суммарной дозой УФБ от 50 до 1200 мДж/см2.
Учитовая тип кожи, для достижения терапевтического эффекта были выбраны
6 доз с разной плотностью мощности: низкие (0,5 и 1 МЭД), средние (2, 3, 4 и 6
МЭД) (табл. 8). В ходе получинных результатов выяснилость, что наиболее выжным фактором является плотность мощности, которая влияет на регресс очагов АД; на второй план выступает количество облучений.
Полный регресс высыпаний характеризовался как клиническое излечение.
Увеличение дозы облучения происходило при активном регрессе высыпаний, в
53
случае отсутствия положительного ответа со стороны кожного покрова на дальнейшее облучение при правильно подобранной увеличенной дозе в течение
3-х процедур лечение прекращалось. В зависимости от степени регресса высыпаний оценивали полученный результат как значительное улучшение или улучшение.
В ходе исследования было выявлено осложнение в виде появления пузырей на месте действия ЭЛ у пациентки с явлениями вторичной пиодермии, после чего курс ЭЛ был незамедлительно отменен.
ГЛАВА 3. РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ
В соответствии с задачами исследования у пациентов обеих групп,
проводилось динамическое клиническое и лабораторно-инструментальное наблюдение. Оно включало клиническую оценку эффективности терапии,
ультразвуковое дермасканирование, лазерную конфокальную микроскопию и корнеометрию, определение клинических и биохимических параметров крови.
Результаты наблюдений представлены в виде графиков и таблиц с комментариями.
3.1. Динамика SCORAD (шкала атопического дерматита)
Был определен индекс SCORAD в основной и контрольной группе до и после терапии.
Медиана индекса SCORAD до терапии в основной группе составляла 39,4,
минимальное значение – 26, максимальное – 58. Пациентам основной группы проводилось лечение с применением эксимерного лазера с длиной волны 308 нм.
Все пациенты этой группы получали данный вид терапии впервые, процедура проводилась 2 или 3 раза в неделю. Продолжительность курса терапии была индивидуальной, в среднем состовляла 3-6 недель. Заметное улучшение кожного процесса замечали через 10-14 дней от начала терапии: уменьшение яркости эритемы, прекращение появления новых элементов. Количество процедур на курс
54
лечения больных основной группы варьировало от 9 до 14, среднее количество процедур составило 12.
Ближайшие результаты лечения оценивались следующим образом: если показатель индекса SCORAD снижался на 80% и более от начального показателя
– клиническая ремиссия, на 51 - 80% – значительное улучшение, на 31-50% –
улучшение, менее чем на 30% – терапия без эффекта.
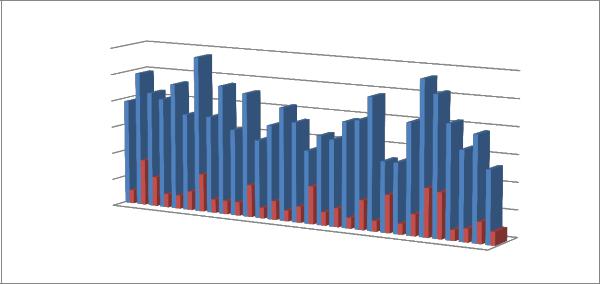
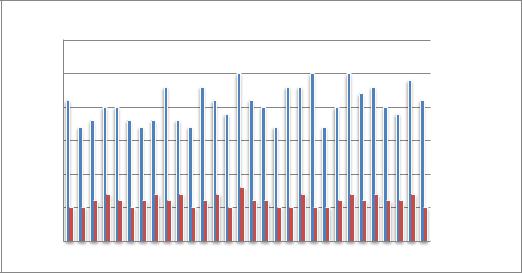
После проведенной терапии у больных основной группы медиана индекса
SCORAD снизилась с 39,4 [26;58] 42±16 до 8 [4;18]11±7 (Рисунок 6). Индекс снизился в среднем в 4,92 раза. Динамика индекса SCORAD составила 79,7%.
Разница между значением индекса SCORAD до терапии и после нее среди больных АД статистически значима (p<0,001).
60
50
40
30
20
10
0
|
SCORAD до лечения |
|
SCORAD после лечения |
|
|
||
|
|
Рисунок 13. Динамика индекса SCORAD пациентов основной группы до и после терапии.
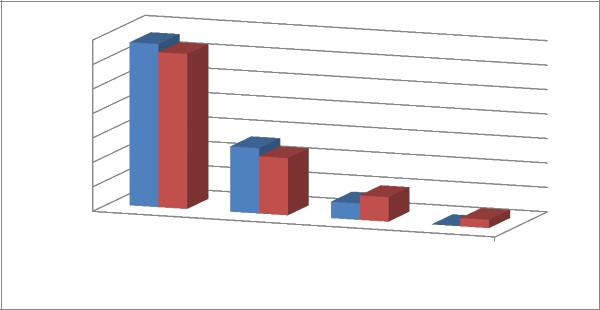
В основной группе в результате проведенной терапии клиническая ремиссия была достигнута у 20 пациентов (66,66%), значительное улучшение – у 8 (26,66)
улучшение – у 2 (6,66%) пациентов. Отсутствия клинического эффекта не было.
55
Медиана индекса SCORAD до начала терапии в контрольной группе составляла 38, минимальное значение – 20, максимальное – 56. Пациентам этой группы проводилась стандартная топическая терапия АД (ГКС мазь) и базовая терапия. Ближайшие результаты терапии оценивались так же, как и в основной группе.
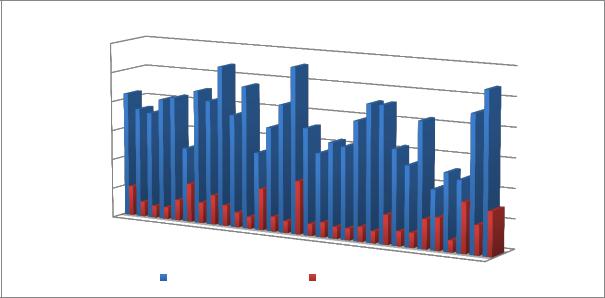
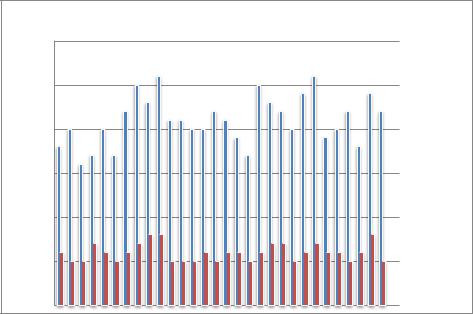
После проведенной терапии у больных контрольной группы медиана индекса
SCORAD снизилась с 38 [20–56] 38±18 до 7,6 [4-18]11±7 баллов. Индекс снизился в среднем в 5 раз (рисунок 14). Динамика индекса SCORAD составила 80%.
Разница между значением индекса SCORAD до терапии и после нее среди больных с АД статистически значима (p<0,001).
60
50
40
30
20
10
0
SCORAD до лечения |
SCORAD после лечения |
.
Рисунок 14. Динамика индекса SCORAD у пациентов контрольной группы до и после
терапии
В контрольной группе в результате проведенной терапии клиническая ремиссия была достигнута у 19 пациентов (63,33%), значительное улучшение у 7 (23,33%) улучшение у 3 (10%) пациентов. Без эффекта – у 1 (3,33%).
Ухудшение кожного процесса не было зарегистрировано ни у одного больного.
56
70 |
|
|
66,6663,33 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
60 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
50 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
40 |
|
|
|
|
26,66 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
30 |
|
|
|
|
|
|
|
|
|
||
|
|
|
|
23,33 |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
||
20 |
|
|
|
|
|
|
|
|
10 |
|
|
|
|
|
|
|
|
|
|
|
|
||
10 |
|
|
|
|
|
|
6,66 |
0 |
3,33 |
||
|
|
|
|
|
|
||||||
0 |
|
|
|
клиническая |
|
значительное |
|
улучение |
|||
|
|
|
|
|
|
||||||
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
||||
|
|
|
|
ремиссия |
|
|
без эффекта |
||||
|
|
|
|
|
|
|
|||||
улучение
 основная группа
основная группа
 контрольная группа
контрольная группа
Рисунок 15. Клиническая эффективность терапии в обеих группах пациентов с АД.
Таким образом, на фоне проводимой терапии у всех пациентов наблюдалась положительная динамика кожного процесса. При клинической ремиссии кожный процесс полностью регрессировал, в редких случаях оставались отдельные участки лихенификации и шелушения; зуд прекращался полностью, сон полностью восстанавливался. При значительном улучшении наблюдалось практически полное разрешение эритематозно-сквамозных очагов и папулезных элементов, уменьшение выраженности лихенификации, зуд беспокоил периодически и с меньшей интенсивностью. При улучшении отмечалось частичное разрешение очагов высыпаний, уменьшение выраженности воспалительных явлений, интенсивности зуда. Ухудшения кожного процесса не было зарегистрировано ни у одного больного.
57
3.2.Динамика дерматологического индекса качества жизни.
Внашем исследовании оценка качества жизни выпольнялась с помощью дерматологического индекса качества жизни (ДИКЖ) до и после лечения. Индекс рассчитывается при суммировании баллов за ответ на каждый вопрос. Результат может колебаться от 0 до 30 баллов. Максимальное значение индекса – 30. И чем ближе показатель к 30, тем негативнее заболевание оказывает большое влияние на качество жизни пациента.
Медиана ДИКЖ у пациентов основной группы (n=30) до проведения терапии составила 20,5 [17–25] 21±4 баллов, что соответствует сильному влиянию на качество жизни пациента; после лечения этот показатель снизился до 6 [5–8]
6,5±1,5 баллов. ДИЖК снизился в среднем в 3,4 раза. Динамика — 70,7%. При сравнении ДИКЖ до и после терапии у пациентов с АД выявлялось его статистически значимое снижение после проведенной терапии (p<0,001).
Количество баллов
30
25
20
15
10
5

 ДИКЖ до лечения
ДИКЖ до лечения

 ДИКЖ после лечения
ДИКЖ после лечения
0
Рисунок 16. Динамика ДИКЖ пациентов основной группы до и после терапии.
Медиана ДИКЖ у пациентов контрольной группы (n=30) до проведения терапии составила 21 [16–26] 21±5 балла, что говорит о значительном влиянии кожного заболевания на качество жизни пациента. После лечения выявлялось снижение данного показателя до 6[5;8] 6,5± 1,5 баллов.
58
ДИЖК снизился в среднем в 3,5 раза. Динамика — 71,4%. (p<0,001).
Количество баллов
30
25
20
15
10
5
0

 ДИКЖ до лечения
ДИКЖ до лечения

 ДИКЖ после лечения
ДИКЖ после лечения
Рисунок 17. Динамика ДИКЖ пациентов контрольной группы до и после терапии.
При ответе на вопросы анкеты большая часть больных соглашалось с тем, что из-за АД они чувствуют трудности в общении с друзьями, с семьей, коллегами по работе. Интересно, что наиболее высокие показатели ДИКЖ наблюдались у пациентов с выраженным зудом (6 баллов по 10 балльной шкале). Кроме того,
нами было отмечено, что у пациентов с локализацией высыпаний на открытых участках кожного покрова ДИКЖ был достаточно высоким. Практически у всех женщин состояние кожи влияло на выбор одежды.
Большинство пациентов указывали на то, что зачастую они уделяют много времени своим высыпаниям (посещение дерматолога, использование различных медикаментов и косметических увлажняющих средств и др.).
Как мужчины, так и женщины испытывали эмоциональный дискомфорт,
находясь без одежды в общественных местах (бассейн, баня, спортивный зал,
пляж), опасаясь, что окружающие неприязненно оценивают их высыпания.
59
3.3. Оценка уровня гидратации кожи больных АД методом корнеометрии
на фоне применения эксимерного лазера.
Исследование гидратации кожи больных АД методом корнеометрии на фоне применения эксимерного лазера показало, что все пациенты, принимавшие участие в исследовании изначально имели очень сухую кожу (в основной группе в среднем 20,4±2,7ед.; в контрольной – 21,4±3ед.). Сразу после лечения в основной группе пациенты имели сухую кожу 33,2±2,6 ед., а в контрольной группе – нормальную и увлажненную кожу 56,3±11,5 ед. При повторном исследования через 4 месяца после терапии в обеих группах отмечалась увлажненная кожа (в основной группе 53,55±6,05 ед.; в контрольной – 50,2±5,3
ед.). Величина ниже 30 ед. характеризует очень сухую кожу, от 30 до 45 ед. —
сухую кожу, выше 45 ед. — в разной степени увлажненную кожу.
Уровень увлажненности кожи достоверно повышался в обеих группах через 4
месяца после терапии по сравнению с уровнем увлажненности кожи до лечения
(р˂0,001).
Таблица 9. Динамика изменення корнеометрических показателей поверхностных слоев кожи до, по окончании и через 4 месяца после лечения
больных АД
|
До лечения |
После лечения |
Через 4 месяца |
|
|
М±Т (ЕД.) |
М±Т (ЕД.) |
М±Т (ЕД.) |
|
Основная группа |
20,4±2,7 |
33,2±2,6 |
53,55±6,05* |
|
[17,7–23,1] |
[29,4–37,0] |
[47,5–59,6] |
||
|
||||
|
|
|
|
|
Контрольная группа |
21,4±3 |
56,3±11,5* |
50,2±5,3* |
|
|
[18,4–24,4] |
[44,8–67,8] |
[44,9–55,6] |
|
|
|
|
|
Примечание. * - достоверные (р ≤ 0,001) различия показателей относительно исходных
60
