

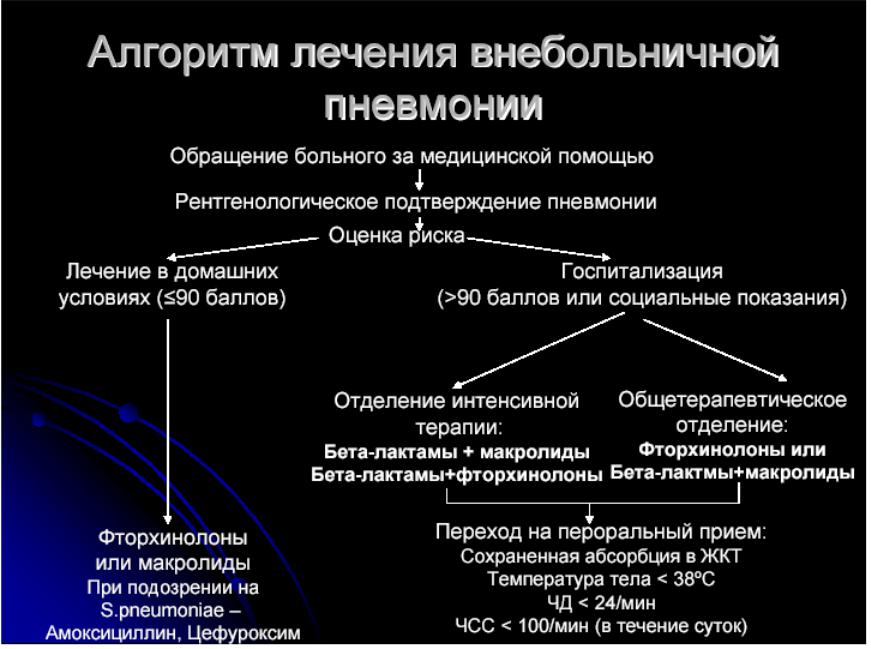
II. Цефалоспорины
•I поколения: цефазолин – против грам+
•II поколения: цефураксин – против грам+ и грам-
•III поколения: цефотаксим, цефтриаксон, цефтазидин – против грам- и анаэробов
•IV поколения: цефамедин – против анаэробов, малоактивен против грам+

III. Макролиды
•Азитромицин, джозамицин, кларитромицин, рокситромицин, спирамицин – активны против грам+, грам-, против внутриклеточных микроорганизмов;
•дополнительно имеют противовоспалительный и иммуномодулирующий эффект.

IV. Фторхинолоны
•Офлоксацин, ципрофлоксацин – против грам-, реже – против грам+.
•Левофлоксацин: против грам+ и грам- и против атипичных возбудителей (микоплазма, хламидии, легионеллы).
Аналогично действует моксифлоксацин, спарфлоксацин

Оксазолидиноны
•Линезолид – первый в мире антибиотик, зарегистрированный специально для лечения инфекций, вызванных метициллинрезистентным S.aureus (MRSA) и ванкомицинрезистентными энтерококками
(VRE).
•Линезолид также активен в отношении пневмококков, стрептококков, анаэробных кокков, клостридий, моракселлы и гемофильной палочки.

Ошибки антибактериальной терапии ВП у взрослых
•Гентамицин – аминогликозиды не активны в отношении пневмококка и атипичных возбудителей.
•Ампициллин внутрь – низкая биодоступность препарата (40%), поэтому назначается только парентерально.
•Ко-тримоксазол – высокая резистентность в России пневмококка и гемофильной палочки.
•Антибиотики + нистатин – нет доказательств эффективности нистатина, необоснованные экономические затраты.

Ошибки по длительности терапии пневмонии
•Частая смена антибиотиков в процессе лечения, «объясняемая» опасностью развития резистентности или ничем необъясняемая (без обоснования).
•Продолжение антибиотикотерапии до полной нормализации всех клинико-лабораторных и рентгенологических показателей.

Клинические признаки и состояния, не являющиеся показанием для продолжения антибактериальной терапии или замены антибиотика
Клинические признаки |
|
|
|
|
Пояснения |
|
||
|
|
|
|
|
|
|
||
Стойкий субфебрилитет |
|
|
При |
отсутствии |
других |
признаков |
||
|
|
|
|
бактериальной |
инфекции может быть |
|||
|
|
|
|
проявлением |
неинфекционного |
воспаления |
||
|
|
|
|
(вегетативной дисфункции), медикаментозной |
||||
|
|
|
|
лихорадки |
|
|
|
|
|
|
|
||||||
Сохранение остаточных изменений |
|
Могут сохраняться в течение 1 - 2 мес после |
||||||
на рентгенограмме (инфильтрация, |
|
перенесенной ВП |
|
|
||||
усиление рисунка) |
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
Сухой кашель |
|
|
|
Может сохраняться в теченеи 1 - 2 мес после |
||||
|
|
|
|
перенесенной ВП, особенно у курильщиков, |
||||
|
|
|
|
пациентов с ХЛБЛ |
|
|
||
Сохранение |
хрипов |
при |
|
Сухие хрипы могут сохраняться в течение 3 - |
||||
аускультации |
|
|
|
4 недель и более после перенесенной ВП и |
||||
|
|
|
|
отражают естественное течение заболевания |
||||
Увеличение СОЭ |
|
|
|
Неспецифический показатель, не являющийся |
||||
|
|
|
|
признаком бактериальной инфекции |
||||
Сохраняющаяся слабость, |
|
|
Проявление постинфекционной астении |
|||||
потливость |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

Сроки рентгенологического разрешения
внебольничной пневмонии в зависимости от вида возбудителя
Вид возбудителя |
Сроки |
Частота остаточных |
|
рентгенологического |
изменений |
|
выздоровления |
(постпневмотический |
|
|
фиброз) |
Streptococcus Pneumonie |
1-3 мес |
Редко |
(без бактериемии) |
|
|
Mycoplasma Рnеumonie |
2 нед – 2 мес |
Редко |
Chlamydia Рnеumonie |
1-3 мес |
Редко |
Sfaphylococcus aureus |
3-5 мес |
Часто |
|
|
|
Legionella spp. |
2- 6 мес |
10-25% |
|
|
|
Грамотрицательные |
3-5 мес |
Часто |
энтеробактерии |
|
|
|
|
|

Лечение кашлевого: синдрома
•Средства, стимулирующие отхаркивание: термопсис, алтей, солодка
•Средства, усиливающие регидратацию слизи– йодид калия, сода, хлорид аммония
•Муколитики, воздействующие на гель мокроты, не увеличивают объем мокроты: протеолитические ферменты, бромгексин; амброксал, ацетилцситеин
•Средства, влияющие на кашлевой центр: наркотические (кодеин, дионин) и ненаркотические (либексин, глаувент, стоптуссин, балтикс). Не снижают дренажную функцию и разжижают мокроту
