
- •2.Регуляция обмена железа в организме человека:системаIre/irPи ее роль в синтезе апоферритина и рецепторов трансферина на уровне трансляции этих белков.
- •3.Задача.
- •1. Регуляция всасывания в кишечнике.
- •2. Поддержание рециркуляции железа эритроцитов.
- •3. Регуляция количества поступающего в клетку железа.
- •1. Присоединение irp к мРнк рецептора трансферрина ближе к ее 3'-концу защищает мРнк от разрушения рнКазами, действующими с 3'-конца мРнк:
- •3.Задача.Ответ:в результате одноэлектронного восстановления кислорода образуются высокореакционные свободные радикалы: — супероксидный анион радикал, — гидроксильный радикал
- •Активные формы кислорода инициируют в мембранах процессы пол
- •2.К железосодержащим белкам относятся:
- •1. Регуляция всасывания в кишечнике.
- •2. Поддержание рециркуляции железа эритроцитов.
- •3. Регуляция количества поступающего в клетку железа.
- •3.Задача.Ответ:
- •1.Ферменты клеточного метаболизма (индикаторные) – их активность резко повышается в плазме крови в случае нарушения проницаемости клеточных мембран или их альтерации:
- •2. Всасывание
- •3.Задача.Ответ.А)Воспаление.
- •3.Задача.Ответ:
- •3.Задача.Ответ:
- •В пространстве
- •1) Антитромбин III (основной)
- •3. Ферритин и гемосидерин внутренних органов;
- •3.Задача.
- •3. Ферритин и гемосидерин внутренних органов;
- •3.Задача.Ответы:Образование и обезвреживание активных форм кислорода вэритроците
- •11 Билет.
- •1. Присоединение irp к мРнк рецептора трансферрина ближе к ее 3'-концу защищает мРнк от разрушения рнКазами, действующими с 3'-конца мРнк:
В пространстве
Ограничение распространения тромба местом повреждения сосуда.
Осуществляется путем ингибирования факторов свертывания крови, которые являются ферментами.
Ингибиторы:
1) Антитромбин III (основной)
Составляет 80-90% от общего числа подобных веществ.
Активатор - гепарин.
Связывает факторы-ферменты (II, IX, X, XII) и снижает их активность.
Также активирует урокиназу, плазмин, калликреин.
Но не инактивирует сериновые протеазы.
Действует только на ферменты, циркулирующие в крови.
Но не действует на ферменты, находящиеся в составе мембранных комплексов.
Дефект антитромбина III приводит к тромбозам и эмболии сосудов.
3.Задача.ОТВЕТ:А)Ионная форма реакции объясняет влияние концентрации H+ на связывание O2 Hb-ион.
HHb+ + O2 ↔ HbO2 + H+
Уменьшение pH и увеличение H+ приводит к высвобождению O2 из HbO2.
Б)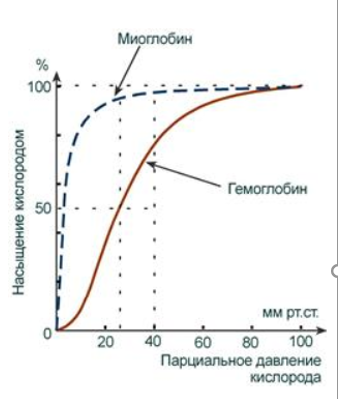
В)Белок локализован в мышечной ткани. Миоглобин обладает более высоким сродством к кислороду по сравнению с гемоглобином. Это свойство обусловливает функцию миоглобина – депонирование кислорода в мышечной клетке и использование его только при значительном уменьшении парциального давления О2 в мышце (до 1-2 мм рт.ст).
Ферменты сыворотки крови

1.Ферменты сыворотки крови
Ферменты, секретируемые в плазму, и выполняющие в ней специфические функции – истинноплазменные ферменты. В плазме их активность много больше, чем в органах (церулоплазмин, псевдохолинэстераза, липопротеинлипаза, белковые факторы систем свертывания крови, фибринолиза и кининогенеза, ренин). Снижение активности этих ферментов в плазме будет свидетельствовать о снижении синтетической способности клеток или о накоплении ингибиторов в плазме крови.
Ферменты, не характерные для плазмы – органоспецифичные. Именно определение активности этих ферментов чаще всего используют для верификации диагноза и контроля лечения. Выделяют две группы органоспецифичных ферментов:
1.Ферменты клеточного метаболизма (индикаторные) – их активность резко повышается в плазме крови в случае нарушения проницаемости клеточных мембран или их альтерации:
Например,
при изменениях со стороны сердечной мышцы происходит повышение активности сердечного изофермента креатинкиназы (КК-MB), изоферментов лактатдегидрогеназы 1 и 2 (ЛДГ-1 и ЛДГ-2), аспартатаминотрансферазы,
нарушения скелетных мышц – мышечного изофермента креатинкиназы (КК-MM), алкогольдегидрогеназы,
костной ткани – щелочной фосфатазы (ЩФ), альдолазы (АЛД),
предстательной железы – кислой фосфатазы,
гепатоцитов – аланинаминотрансферазы, глутаматдегидрогеназы, холинэстеразы, сорбитолдегидрогеназы,
желчевыводящих путей – щелочной фосфатазы, γ-глутамилтранспептидазы (γ-ГТП).
2. Ферменты, экскретируемые в выводные протоки желчных путей, панкреатические и слюнные протоки. В норме активность таких ферментов в плазме намного ниже, чем в клетках и имеет постоянное значение (α-амилаза, липаза поджелудочной железы). Изучение активности этих ферментов позволяет судить о функционировании соответствующего органа.
2.
Нейтрализация тромбина осуществляется теми антикоагулянтами, которые постоянно находятся в крови и поэтому ППС функционирует постоянно. К таким веществам относятся: · фибрин, который адсорбирует часть тромбина; · антитромбины (известно 4 вида антитромбинов), они препятствуют превращению протромбина в тромбин; · гепарин - блокирует фазу перехода протромбина в тромбин и фибриногена в фибрин, а также тормозит первую фазу свертывания крови; · продукты лизиса (разрушения фибрина), которые обладают антитромбиновой активностью, тормозят образование протромбиназы; · клетки ретикуло-эндотелиальной системы поглощают тромбин плазмы крови. При быстром лавинообразном нарастании количества тромбина в крови ППС не может предотвратить образование внутрисосудистых тромбов. В этом случае в действие вступает вторая противосвертывающая система (ВПС), которая обеспечивает поддержание жидкого состояния крови в сосудах рефлекторно-гуморальным путем по следующей схеме. Резкое повышение концентрации тромбина в циркулирующей крови приводит к раздражению сосудистых хеморецепторов. Импульсы от них поступают в гигантоклеточное ядро ретикулярной формации продолговатого мозга, а затем по эфферентным путям к ретикуло-эндотелиальной системе (печень, легкие и др.). В кровь выделяются в больших количествах гепарин и вещества, которые осуществляют и стимулируют фибринолиз (например, активаторы плазминогена).Гепарин ингибирует первые три фазы свертывания крови, вступает в связь с веществами, которые принимают участие в свертывании крови. Образующиеся при этом комплексы с тромбином, фибриногеном, адреналином, серотонином, фактором XIII и др. обладают антикоагулянтной активностью и литическим действием на нестабилизированный фибрин.Следовательно, поддержание крови в жидком состоянии осуществляется благодаря действию ППС и ВПС.Регуляция свертывания крови. Регуляция свертывания крови осуществляется с помощью нейро-гуморальных механизмов.
3.Задача Ответ:а)В норме наружная поверхность каждого эритроцита имеет отрицательный заряд, обусловленный сиаловыми кислотами, входящими в состав клеточных мембран. Одинаковый заряд вызывает силы отталкивания между клетками («электростатическая распорка»). В результате эритроциты находятся во взвешенном состоянии, оседают медленно, что и определяет нормальную СОЭ [8, 19, 28].
При патологических процессах на поверхности эритроцита скапливается большое количество молекул белка (фибриногена, гамма-глобулина, парапротеина и др.), которые не только ослабляют электростатический заряд, но и способствуют склеиванию (агрегации) эритроцитов между собой в виде монетных столбиков. Относительная плотность каждого агрегата в расчёте на единицу его объёма увеличивается, агрегаты начинают быстрее опускаться вниз и скорость оседания эритроцитов увеличивается.
Б)![]()
в)

Различными функциями, объединенных по общему признаку – быстрое и значительное увеличение концентрации при бактериальной, вирусной, паразитарной инфекции, физической или химической травме, токсической или аутоиммунной реакции, злокачественных новообразованиях.

1.
2.
ДВС-синдром — это приобретенное нарушение свертывающей системы крови, возникающее в результате чрезмерного образования факторов свертывания, которые вызывают появление тромбов (сгустков крови) в мелких кровеносных сосудах, что сопровождается повреждением органов и тканей, а затем повышенной кровоточивостью.
ДВС-синдром — это не самостоятельное заболевание, а осложнение имеющегося болезненного процесса. Он « дозозависим», то есть его выраженность тем больше, чем сильнее тяжесть основного заболевания.
ДВС-синдром всегда мультисистемен, то есть даже, если основное заболевание развивается только в одном органе, при развитии ДВС-синдрома неизбежно вовлечение всего сосудистого русла, всех органов и систем.
Причины
Причины ДВС-синдрома:
тяжелые инфекции (вирусные, бактериальные, грибковые и др.);
хирургические вмешательства;
злокачественные (то есть растущие с повреждением окружающих тканей) опухоли (опухоли крови, рак легкого, яичника, молочной железы и др.);
реакции повышенной чувствительности на переливание компонентов крови;
острые отравления (кислоты, щелочи, змеиные яды).
Стадии:
I стадия ДВС-синдрома — фаза гиперкоагуляции. Характеризуется: -активация плазменной системой крови; -внутрисосудистой агрегацией Т и др форм Эл крови; -наруш микроциркуляции.
II стадия ДВС-синдрома — фаза гипокоагуляции. -дефицит антитромбниа III -гепарин утрачивает свои антикоагуляционные, антитромботические свойства.
III стадия ДВС-синдрома -восстановление функции органов. Стадия может закончиться полным выздоровлением. Возможно развитие тяжелых осложнений: почечная, печеночная недостаточность, неврологические, кардиальные и другие осложнения.
Лечение:
Лечение Базисной терапией ДВС-синдрома во всех фазах является применение гепарина, которое сочетается с введением дезагрегантов, коррекцией гемодинамических нарушений, заместительной плазмотерапией, применением ингибиторов фибринолиза, заместительной антианемической терапией. Такое лечение проводят на фоне терапии основного заболевания и дополняют реанимационными мероприятиями, направленными на борьбу с развивающимися острыми синдромами.
В первой фазе ДВС-синдрома внутривенно вводят гепарин, дроперидола, раствор, раствор папаверина гидрохлорида, раствор дибазола. Основным средством терапии второй фазы ДВС-синдрома остается гепарин, плюс переливание плазмы и ингибиторов фибринолиза. При необходимости корректируют анемию. В третьей стадии процесса осуществляются реабилитационные мероприятия, а также меры, направленные на профилактику рецидивов ДВС-синдрома.

1.Влияние рН на сродство гемоглобина к кислороду носит название эффекта Бора. При закислении среды сродство снижается, при защелачивании – повышается.
При повышении концентрации протонов (закисление среды) в тканях возрастает освобождение кислорода из оксигемоглобина. В легких после удаления угольной кислоты (в виде СО2) из крови и одновременном увеличении концентрации кислорода высвобождаются ионы Н+ из гемоглобина.
Реакция взаимодействия кислорода с гемоглобином упрощенно имеет вид:
![]()
Изменение сродства гемоглобина к кислороду в тканях и в легких при изменении концентрации ионов H+ и О2 обусловлено конформационными перестройками глобиновой части молекулы. В тканях молекула О2 отрывается от железа и ионы водорода присоединяются к остаткам гистидина (глобиновой части), образуя восстановленный гемоглобин (H-Hb) с низким сродством к кислороду. В легких поступающий в больших количествах кислород "вытесняет" ион водорода из связи с остатком гистидина гемоглобиновой молекулы.
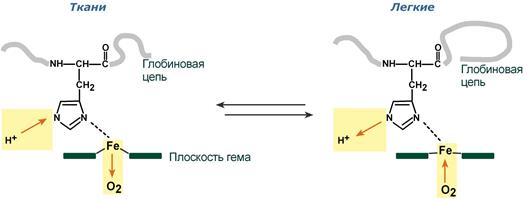
Механизм эффекта Бора
Роль 2,3-дифосфоглицерата
2,3-Дифосфоглицерат образуется в эритроцитах из 1,3-дифосфоглицерата, промежуточного метаболита гликолиза, в реакциях, получивших название шунт Раппопорта.
Реакции шунта Раппопорта
2,3-Дифосфоглицерат располагается в центральной полости тетрамера дезоксигемоглобина и связывается с β-цепями, образуя поперечный солевой мостик между атомами кислорода 2,3-дифосфоглицерата и аминогруппами концевого валина обеих β-цепей, также аминогруппами радикалов лизина и гистидина.
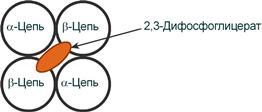
Расположение 2,3-дифосфоглицерата в гемоглобине
Функция 2,3-дифосфоглицерата заключается в снижении сродства гемоглобина к кислороду, что имеет особенное значение при подъеме на высоту и при нехватке кислорода во вдыхаемом воздухе. В этих условиях связывание кислорода с гемоглобином в легких не нарушается, так как концентрация его относительно высока. Однако в тканях за счет 2,3-дифосфоглицерата отдача кислорода возрастает в 2 раза.
2.

Основное назначение лейкоцитов - участие в различных видах защиты организма (иммунная защита, фагоцитоз, пиноцитоз, система комплимента и т.д.).
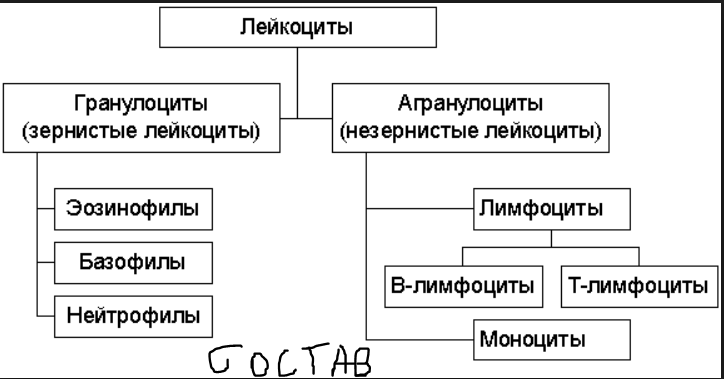
Обмен веществ в лейкоцитах
лейкоциты являются полноценными клетками и содержат все необходимые для осуществления базального метаболизма органеллы;
лейкоцитам присущи все виды обмена (за исключением глюнеогенеза);
обмен веществ в лейкоцитах характеризуется рядом особенностей (в связи с выполнением ими специфических функций).
4.метаболизм лейкоцитов способен быстро реагировать на изменение условий среды. Это способность позволяет лейкоцитам существовать в аэробной и анаэробной среде (очаге воспаления), легко активизироваться в присутствии чужеродных веществ.
Фагоцитоз – процесс активного поглощения и переваривания клетками организма попавших в него живых и убитых микробов или других инородных частиц. Фагоцитоз осуществляется макрофагами и нейтрофилами, но присущ и другим лейкоцитам.
Стадии фагоцитоза
хемотаксис – целенаправленное передвижение фагоцитов в направлении химического градиента хемоаттрактантов (ими могут быть бактериальные компоненты, лимфокины);
адгезия (прикрепление);
эндоцитоз – впячивание мембраны с образованием фагоцитарной вакуолей – фагосомы;
внутриклеточное переваривание связано с образованием фаголизосом, путем слияния первичных лизосом (азурофильных гранул) с фагосомами.
3.Задача.Ответ:а)Внутренний механизм свертывания (рис. 34-5) запускается при взаимодействии субэндотелиального коллагена с циркулирующим фактором Хагемана (XII), высокомолекулярным кининогеном (ВМКГ) и прекалликреином (ПК). Последние два вещества участвуют также в образовании брадикинина.
Б)Активированный фактор Хагемана в свою очередь воздействует на фактор свёртывания крови XI и запускает так называемую внутреннюю систему гемостаза.
В)



1. Нейтрализация тромбина осуществляется теми антикоагулянтами, которые постоянно находятся в крови и поэтому ППС функционирует постоянно. К таким веществам относятся: · фибрин, который адсорбирует часть тромбина; · антитромбины (известно 4 вида антитромбинов), они препятствуют превращению протромбина в тромбин; · гепарин - блокирует фазу перехода протромбина в тромбин и фибриногена в фибрин, а также тормозит первую фазу свертывания крови; · продукты лизиса (разрушения фибрина), которые обладают антитромбиновой активностью, тормозят образование протромбиназы; · клетки ретикуло-эндотелиальной системы поглощают тромбин плазмы крови. При быстром лавинообразном нарастании количества тромбина в крови ППС не может предотвратить образование внутрисосудистых тромбов. В этом случае в действие вступает вторая противосвертывающая система (ВПС), которая обеспечивает поддержание жидкого состояния крови в сосудах рефлекторно-гуморальным путем по следующей схеме. Резкое повышение концентрации тромбина в циркулирующей крови приводит к раздражению сосудистых хеморецепторов. Импульсы от них поступают в гигантоклеточное ядро ретикулярной формации продолговатого мозга, а затем по эфферентным путям к ретикуло-эндотелиальной системе (печень, легкие и др.). В кровь выделяются в больших количествах гепарин и вещества, которые осуществляют и стимулируют фибринолиз (например, активаторы плазминогена).Гепарин ингибирует первые три фазы свертывания крови, вступает в связь с веществами, которые принимают участие в свертывании крови. Образующиеся при этом комплексы с тромбином, фибриногеном, адреналином, серотонином, фактором XIII и др. обладают антикоагулянтной активностью и литическим действием на нестабилизированный фибрин.Следовательно, поддержание крови в жидком состоянии осуществляется благодаря действию ППС и ВПС.Регуляция свертывания крови. Регуляция свертывания крови осуществляется с помощью нейро-гуморальных механизмов.
Протеин C— основной физиологический антикоагулянт. Протеин С относится к витамин K-зависимым протеолитическим ферментам (сериновая протеаза), который активируется под действием тромбина. При этом он превращается в активированный протеин С, который способен связываться с протеином S и расщеплять факторы коагуляции Va и VIIIа.
Активированный протеин С является основным ферментом каскадного пути протеина С, который обеспечивает физиологическую антитромботическую активность крови и обладает также выраженными противовоспалительной и антиапоптозной активностями. Благодаря этим особенностям рекомбинантный активированный протеин С является в настоящее время одним из препаратов, используемых при сепсисе для профилактики ДВС-синдрома.
2.

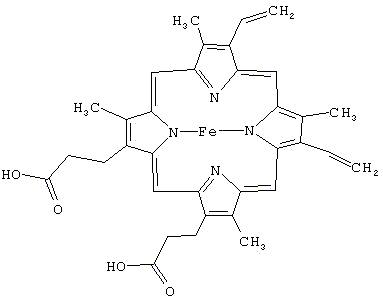
ЖЕЛЕЗОСОДЕРЖАЩИЕ ОРГАНИЧЕСКИЕ СОЕДИНЕНИЯ
В ОРГАНИЗМЕ ЧЕЛОВЕКА:
1. гемопротеины, основным структурным элементом которых является гем (гемоглобин, миоглобин, цитохромы, каталаза и пероксидаза);
2. железосодержащие ферменты негеминовой группы (сукцинат-де- гидрогеназа, ацетил - коэнзим А - дегидрогеназа, НАДН ,- цитохром С-редуктаза и др.);
