
- •Хвороби системи крові
- •1. Анемії. Визначення, основні причини, механізми виникнення, класифікації (за
- •2. Етiологiя, патогенез, патоморфологiя постгеморагiчних анемiй.
- •3. Етiологiя, патогенез, класифiкацiя, патоморфологiя анемiй внаслiдок порушення кровотворення.
- •4. Етiологiя, патогенез, класифiкацiя, патоморфологiя гемолiтичних анемiй.
- •5. Геморагічні синдроми: вазопатії, васкулопатії, тромбоцитопенії, тромбоцитопатії, коагулопатії. Особливості геморагічних синдромів у дитячому віці.
- •Тромбоцитопенії: визначення, класифікації, характеристика.
- •Коагулопатії: визначення, класифікації, характеристика.
- •Поширені форми спадкових анемій (сфероцитоз, серповидноклітинна анемія, таласемія) та геморагічних діатезів (гемофілія, хвороба Віллебранда).
- •Пухлини системи крові (гемобластози). Визначення. Класифікація. Особливості гемобластозів у дітей.
- •11. Лейкози. Загальна характеристика. Етіологія, патогенез, класифікації лейкозів.
- •12. Гострі лейкози. Загальна характеристика. Франко-Американо-Британська класифікація гострих лейкозів (fab).
- •13. Морфологічні прояви гострих лейкозів, ускладнення і причини смерті.
- •15. Парапротеїнемічні лейкози. Загальна характеристика. Мієломна хвороба. Визначення, клініко-морфологічні прояви, ускладнення і причини смерті.
- •16. Лімфоми. Етіологія, патогенез, класифікація. Особливості лімфом у дитячому віці.
- •17. Лімфома Ходжкіна. Морфологічні варіанти класичної лімфоми Ходжкіна.
- •Атеросклероз аорти
- •Симптоматичнi гіпертензії
- •Наслідки гострої ішемії міокарду :
- •Ревматичні хвороби
- •Ревматизм (хвороба Сокольського-Буйо)
- •Ревматоїдний артрит
- •Хвороба Бєхтєрєва (Штрюмпеля - Марі)
- •Системний червоний вовчак (хвороба Лібмана – Сакса)
- •Системна склеродермія
- •Дерматоміозіт
- •Вузликовий периартеріїт (хвороба Куссмауля – Мейера)
- •Системні васкуліти
- •Алегрічний еозинофільний гранулематозний ангіїт (синдром Чарга-Стросса)
- •Геморагічний васкуліт (хвороба Шенлейна— Геноха)
- •Неспецифічний аортоартериїт (хвороба Такаясу)
- •Гранулематоз Вегенера
- •Облітеруючий тромбангиїт (хвороба Бюргера)
- •Темпоральний ангіїт (хвороба Хортона)
- •Ендокардит Леффлера
- •Набуті вади серця
- •Хвороби нервової системи Хвороба Альцгеймера
- •Хвороба Паркінсона
- •Розсіяний склероз
- •Боковий аміотрофічний склероз
- •Цереброваскулярні хвороби
- •Мозковий інсульт
- •Спонтанні субарахноїдальний та внутрішньочерепний крововиливи
- •Постреанімаційна енцефалопатія
- •Енцефаліт
- •Травматичні ушкодження головного мозку
- •Хвороби периферичної нервової системи
- •Гострі респіраторні захворювання органів дихання
- •3) Гуморальні фактори загального захисту -Ig м, Іg і.
- •4) Клітинні фактори:
- •Хронічні неспецифічні захворювання легень
- •Хронічний бронхіт
- •2) Позалегеневі:
- •Хронічний абсцес легенів.
- •Колапс легенів
- •Інтерстиційна хвороба легенів (іхл)
- •Пневмосклероз, пневмофіброз, пневмоцироз
- •Плеврит
- •Рак легенів
- •Хвороби шлунково-кишкового тракту
- •Хвороби стравоходу
- •Хвороби шлунку Гастрити
- •Аутоімунний.
- •Хвороби печінки
- •Гепатози
- •Гепатити
- •Вірусні гепатити
- •Вірусний гепатит а
- •Вірусний гепатит в
- •Хронічний вірусний гепатит в
- •Вірусний гепатит d (дельта-гепатит)
- •Вірусний гепатит с
- •Вірусний гепатит е
- •Вірусний гепатит g
- •Вірусний гепатит ні а – ні е
- •Вірусний гепатит ttv
- •Вірусний гепатит f (?)
- •Хронічний вірусний гепатит невідомого типу
- •Цироз печінки
- •Жовчнокам’яна хвороба
- •Гострий холецистит
- •Хронічний холецистит
- •Панкреатит
- •Захворювання нирок
- •Хвороби статевих органів та вагітності
- •Патологія передміхурової залози
- •Патологія яєчок
- •Хвороби жіночих статевих органів.
- •Захворювання вагітності та післяпологового періоду
- •Патологія плода та новонароджених
- •III Діабетична фетопатія
- •Хвороби новонароджених
- •Ендокринні хвороби
- •1. Порушення залоз бувають:
- •Патологія аденогіпофіза
- •Патологія нейрогіпофіза і гіпоталамуса
- •Патологія щитовидної залози
- •Патологія прищитовидних залоз
- •Патологія наднирників
- •Патологія підшлункової залози
- •Тема №9 туберкульоз первинний і гематогенний
- •Первинний туберкульоз
- •Гематогенний туберкульоз
- •Тема №10 вторинний туберкульоз
- •Парагрип
- •Респіраторно-синцитіальна інфекція
- •Аденовірусна інфекція
- •Тема №12 бактеріальні інфекції: дифтерія, скарлатина Дифтерія
- •Скарлатина
- •Тема №13 кишкові інфекції: дизентерія, черевний тиф, холера. Черевний тиф
Скарлатина
Скарлатина – гостре інфекційне захворювання (антропоноз) переважно дитячого віку, яке характеризується явищами загальної інтоксикації, ангіною, реґіонарним лімфаденітом, дрібноточковим висипом та наступним пластинчастим лущенням.
У 1860-х роках скарлатину вперше почали відрізняти від кору та інших дитячих інфекцій, що перебігають з висипом. До 1906 року російські вчені І.Г.Савченко і Г.Н.Габричевський довели роль стрептококу у виникненні скарлатини. У той час в країнах Європи та Північної Америки в зимовий сезон спостерігалась висока захворюваність скарлатиною серед дітей. У наш час скарлатина зустрічається досить рідко, а важкі форми спостерігаються ще рідше.
Е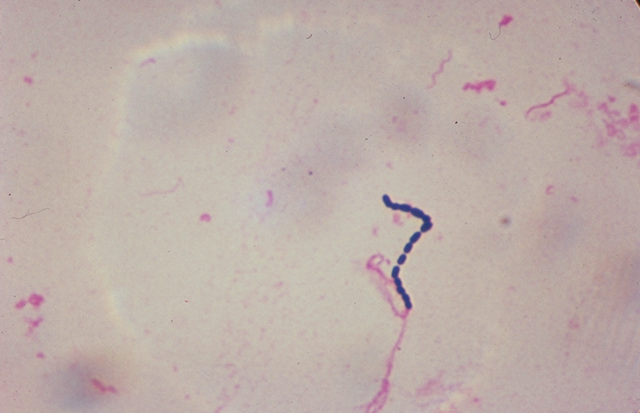 тіологія.
Збудник
скарлатини – бета-гемолітичний стрептокок
групи А (Streptococcus pyogenes).
тіологія.
Збудник
скарлатини – бета-гемолітичний стрептокок
групи А (Streptococcus pyogenes).
S. рyogenes. Клітинний поділ відбувається уздовж єдиної осі бактерій, тому вони ростуть в ланцюжках або парами, звідки походить і їх назва (від грецької streptos – «подібний до ланцюжка»).
Відомо 46 серологічних типів цього стрептокока. Кожен з них може спричинити скарлатину. Більшість штамів продукують стрептолізини, стрептокіназу, стрептодорназу, деякі – еритрогенний токсин. Екзотоксин, який продукується стрептококами, викликає симптоми загальної інтоксикації та висип. Стрептокок за умов, що сприяють мікробній інвазії, викликає септичний компонент, що виявляється лімфаденітом, отитом, септицемією. У розвитку патологічного процесу велику роль грають алергічні механізми, що беруть участь у виникненні та патогенезі ускладнень в пізньому періоді хвороби. Розвиток ускладнень нерідко пов’язаний із стрептококовою суперінфекцією або реінфекцією.
Антитіла, які утворюються в організмі після перенесеної скарлатини у відповідь на дію токсину, зв’язують токсини стрептокока всіх типів (поліспецифічний антитоксичний імунітет); антибактеріальні антитіла виробляються тільки проти того типу стрептокока, який викликав захворювання (моноспецифічний антибактеріальний імунітет).
Епідеміологія. Джерелом інфекції є хворий на скарлатину, контагіозний з моменту захворювання до 22 дня від початку хвороби, а також хворий (дитина або дорослий), в якого є інша стрептококова хвороба (ангіна, назофарингіт, стрептодермія, бешиха та ін.). Основний шлях передачі скарлатини – повітряно-краплинний. Певну роль при поширенні скарлатини відіграє передавання інфекції контактним шляхом – через третю особу та через побутові предмети. Спостерігаються харчові спалахи скарлатини. Найбільше випадків захворювання скарлатиною спостерігається серед дітей дошкільного та молодшого шкільного віку. Діти першого року життя та після 15-річного віку на скарлатину хворіють рідко. Індекс контагіозності при скарлатині становить 0,4.
Патогенез. Вхідні ворота інфекції – піднебінні мигдалики, а також пошкоджена шкіра або слизові оболонки іншої ділянки (опікова, ранова, післяродова скарлатина). Стрептокок розмножується в ділянці вхідних воріт інфекції, виділяє екзотоксин, який всмоктується в кров і зумовлює загальні токсичні симптоми (головний біль, блювання, підвищення температури тіла тощо), ураження вегетативної нервової системи (спочатку симпатичної, а потім парасимпатичної частини). З дією екзотоксину пов’язуються зміни шкіри (висип) та язика. Септична дія стрептокока проявляється виникненням на місці інвазії інфекції первинного вогнища запалення (ангіна) та гнійними ускладненнями, які розвиваються при певних несприятливих умовах. Продукти розпаду стрептокока мають алергічну дію, що сприяє розвитку алергічних ускладнень.
Клініко-морфологічна
характеристика.
Інкубаційний період при скарлатині
триває 2-7 днів, іноді збільшуючись до
12 днів. Початок хвороби гострий.
Температура тіла підвищується до 38-39°С
і більше, з’являються біль у горлі під
час ковтання, головний біль, нездужання,
часто – блювання. Вже н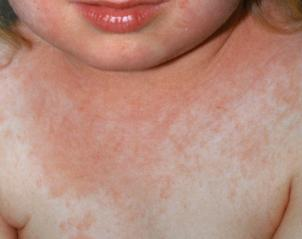 а
першу добу або на 2-й день з’являється
висип.
а
першу добу або на 2-й день з’являється
висип.
Скарлатинозний висип дрібно точковий, яскраво-рожевий або червоний.
На перший погляд створюється враження суцільного почервоніння шкіри.
Н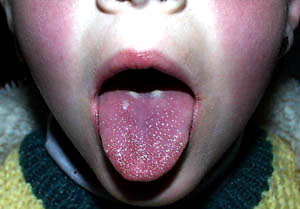 айбільше
висипань у пахвовій, лобковій, пахвинній
та сідничній ділянках, на згинальних
поверхнях кінцівок. Висип у деяких
випадках має характер дрібних папул.
Можна спостерігати іноді міліарне
висипання у вигляді дрібних, як макове
зернятко, пухирців, наповнених прозорою
або каламутною рідиною. При важкій формі
скарлатини висип часто геморагічний.
При скарлатині спостерігається білий
дермографізм (тривалий прихований та
короткий явний періоди). Обличчя має
характерний вигляд: на лобі і скронях
– рожевий дрібно точковий висип, шкіра
щік суцільного червоного кольору; шкіра
носа, навколо губ (носо-губний трикутник)
та підборіддя бліда. Язик обкладений
густим білим нальотом, через 2-3 дні він
очищається від нього, стає яскраво-червоним,
сосочки гіпертрофуються (малиновий
язик).
айбільше
висипань у пахвовій, лобковій, пахвинній
та сідничній ділянках, на згинальних
поверхнях кінцівок. Висип у деяких
випадках має характер дрібних папул.
Можна спостерігати іноді міліарне
висипання у вигляді дрібних, як макове
зернятко, пухирців, наповнених прозорою
або каламутною рідиною. При важкій формі
скарлатини висип часто геморагічний.
При скарлатині спостерігається білий
дермографізм (тривалий прихований та
короткий явний періоди). Обличчя має
характерний вигляд: на лобі і скронях
– рожевий дрібно точковий висип, шкіра
щік суцільного червоного кольору; шкіра
носа, навколо губ (носо-губний трикутник)
та підборіддя бліда. Язик обкладений
густим білим нальотом, через 2-3 дні він
очищається від нього, стає яскраво-червоним,
сосочки гіпертрофуються (малиновий
язик).
Чітко видно блідий носо-губний трикутник (типова ознака скарлатини, описана Н. Філатовим) та малиновий язик.
У ділянках згинів, при уважному огляді видно багато дрібно точкових крововиливів, завдяки чому природні складки в них дуже виділяються. Це симптом складки.
С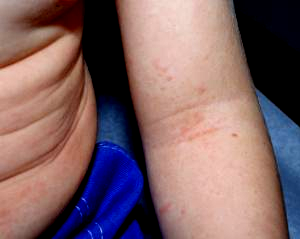 имптом
складки при скарлатині.
имптом
складки при скарлатині.
Постійним симптомом скарлатини є ангіна – від катарального запалення до глибоких некротичних змін піднебінних мигдаликів. Спостерігається яскрава гіперемія слизової оболонки передніх піднебінних дужок, м’якого піднебіння, язичка (палаючий зів). Відповідно до ступеня ураження зіва в процес втягуються реґіонарні лімфатичні вузли: вони збільшені, щільні, болісні при пальпації.
Явища загальної інтоксикації, залежно від важкості хвороби, зберігаються протягом 2-7 днів. Паралельно з поліпшенням загального стану (зниження та нормалізація температури тіла, поліпшення самопочуття) зменшується ступінь запальних змін зіва, блідне і поступово зникає висип. На місці висипу спостерігається лущення: висівкоподібне на обличчі та шиї, пластинчасте – на тулубі та кінцівках.
Поява лущення припадає на кінець першого – початок другого тижня. Більш інтенсивним лущення буває після рясного висипання, особливо міліарного. Найчіткішим є скарлатинозне пластинчасте лущення на долонях та підошвах.
Типова скарлатина проявляється в легкій, середньо важкій та важкій формах. Важка форма скарлатини, при якій домінують загальні токсичні розлади (гіпертермія, багаторазове блювання, нейротоксикоз, геморагічний синдром), є токсичною. При перевазі бактеріального компонента (некротична ангіна, аденофлегмона, ранні гнійні ускладнення тощо) виділяють септичну скарлатину. Поєднання симптомів токсичної та септичної скарлатини характерне для токсико-септичної форми хвороби.
П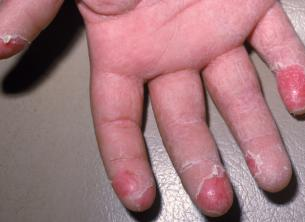 ластинчасте
лущення епідермісу при скарлатині
ластинчасте
лущення епідермісу при скарлатині
Перебіг скарлатини нерідко буває атиповим: симптоми хвороби виражені слабко, деяких з них зовсім немає. Це стерта форма скарлатини.
Атиповою скарлатиною є також екстрафарингеальна або екстрабукальна (опікова, ранова, післяродова тощо). Явища загальної інтоксикації є вираженими, висип типовим, але починається він і найбільш насичений у ділянці вхідних воріт інфекції. Слабко виражені зміни в зіву – ангіна найчастіше є катаральною.
Ускладнення. В ґенезі ускладнень скарлатини основну роль відіграють два фактори: бактеріальний та алергічний.
Бактеріальні (гнійні) ускладнення можуть виникати і в ранні, і в пізні строки хвороби. Серед гнійних ускладнень найбільш поширені лімфаденіт, аденофлегмона, отит, мастоїдит, гнійний артрит та ін.
Алергічні ускладнення при скарлатині найчастіше виникають під час другого періоду хвороби. Це насамперед дифузний гломерулонефрит та синовіїт з переважним ураженням дрібних суглобів. Для скарлатини характерними є також алергічні хвилі: у одужуючого від скарлатини на 2-3 тижні хвороби відновлюються загальні токсичні симптоми, підвищується температура тіла (звичайно короткочасно); з’являється висип різноманітного характеру (дрібно плямистий, уртикарний, анулярний), ангіна (звичайно катаральна), спостерігаються одутлість обличчя, катар слизових оболонок – кон’юнктивіт, риніт, бронхіт. Збільшуються лімфатичні вузли, виникає еозинофілія. Алергічні хвилі можуть бути одноразовими та повторними. Поряд з алергічними хвилями при скарлатині на 3-4 тижні хвороби можуть з’являтися справжні рецидиви скарлатини.
Своєрідні зміни серцево-судинної системи, які виникають у другому періоді скарлатини і відомі під назвою скарлатинозного серця (сповільнення пульсу, аритмія дихального типу, зниження артеріального тиску, розширення відносної тупості серця вліво, систолічний шум тощо), відображують зміну фаз тонусу вегетативної нервової системи. Вони цілком доброякісні, можуть утримуватися протягом 2-4 тижнів.
Діагноз. Розпізнавання скарлатини у типових випадках не становить труднощів. Надійних методів лабораторної діагностики скарлатини немає. Бактеріологічний метод (виділення гемолітичного стрептокока) застосовується нечасто у зв’язку зі значним поширенням цього мікроорганізму в носоглотці при інших захворюваннях, а також у здорових людей. Підвищення титру антистрептолізину та антифібринолізину характерне для скарлатини, але ці дослідження трудомісткі і не знайшли широкого застосування в практиці. Скарлатині, як і іншим бактеріальним інфекціям, властиві нейтрофільний лейкоцитоз, зсув формули вліво та збільшена ШОЕ.
Профілактика. Специфічної профілактики скарлатини досі не розроблено. Тривають пошуки ефективних методів активної імунізації.
Заходи у вогнищі. Хворого на скарлатину ізолюють вдома або госпіталізують, якщо є показання (важка та ускладнена форми хвороби, неможливість забезпечити догляд за хворим або ізолювати його вдома тощо); одужуючі, які відвідують дитячі дошкільні заклади та перші два класи школи, допускаються в ці заклади, коли мине 22 дні від початку хвороби. Карантин для контактних дітей дошкільного віку та учнів перших двох класів встановлюється на 7 днів. За вогнищем встановлюють медичний нагляд. Важливо виявити стерті та атипові (наприклад, ангіна), форми хвороби.
