Otvety_na_ekzamen_voprosy_po_Patofiziologii
.doc
|
№ 132 Нарушения пищеварения в желудке. Типовые расстройства секреторной, моторной, всасывательной и барьерной функций желудка: причины, последствия. Понятие о демпинг-синдроме.
Расстройства секреторной функции:
Гиперсекреция- увеличение количества желудочного сока, повышение кислотности. Гипосекреция – уменьшение объема желудочного сока, снижение кислотности. Ахилия – практически полное отсутствие желуд. секреции. Нарушение моторики: нарушение тонуса ГМК мышечной оболочки желудка, перистальтики желудка, эвакуации содержимого желудка. Причины: нарушение нервной регуляции двигательной функции желудка, расстройства гуморальной регуляции, патологические процессы. Последствия: синдром раннего насыщения, изжога, тошнота, рвота. Нарушения всасывания: В норме в желудке всасываются вода, алкоголь, электролиты. При случайном или осознанном приёме могут всасываться токсичные агенты. При деструктивных изменениях стенки желудка (в том числе при нарушениях барьерной функции) возможно попадание во внутреннюю среду организма белка, что чревато развитием иммунопатологических процессов: аллергических реакций и состояний иммунной аутоагрессии. Нарушения барьерной функции: Слизисто-бикарбонатный барьер защищает слизистую оболочку от действия кислоты, пепсина и других потенциальных повреждающих агентов. Разрушение барьера: При неблагоприятных условиях барьер разрушается в течение нескольких минут, происходят гибель клеток эпителия, отёк и кровоизлияния в собственном слое слизистой оболочки. HP – грам- бактерия, поражает поверхностный эпителий желудка. Снижение кислотности – размножение микробов. Демпинг-синдром - патологическое состояние, развивающееся в результате быстрой эвакуации желудочного содержимого в тонкую кишку. Развивается, как правило, после удаления части желудка. Патогенез:
|
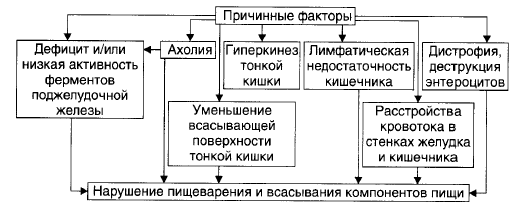
№ 133 Нарушения пищеварения в кишечнике. Типовые расстройства переваривающей, моторной, всасывательной и барьерной функций кишечника: их причины, механизмы и последствия.
Нарушение переваривающей функции: К основным причинам расстройств переваривающей функции относятся нарушения экзокринной функции поджелудочной железы, выделения жёлчи в тонкую кишку и секреции в просвет тонкой кишки слизи и бикарбоната собственными (бруннеровыми) железами стенки двенадцатиперстной кишки и слизи многочисленными бокаловидными клетками ворсинок и крипт кишечника. 1. Нарушения экзокринной функции поджелудочной железы: приводят к панкреатической ахилии. Причины. - Уменьшение массы поджелудочной железы (например, при некрозе, резекции её части, поражении опухолью, склерозе). - Нарушение оттока секрета железы по её протокам в двенадцатиперстную кишку в результате обтурации протоков (камнем, опухолью и др.) или сдавления протоков (например, новообразованием или рубцом). - Дискинезия протоков железы (вследствие снижения тонуса или, напротив, спазма ГМК протоков). - Нарушение деятельности железы в результате нервных и гуморальных регуляторных расстройств. 2. Расстройства выделения жёлчи в тонкую кишку. 3. Нарушения секреции бокаловидными клетками и бруннеровыми железами. Основные причины: атрофия или гипотрофия слизистой оболочки кишечника, резекция части тонкой кишки, язвенно-эрозивные изменения в слизистой оболочке кишечника. Нарушения переваривающей функции кишечника приводят к расстройствам полостного и пристеночного (мембранного) пищеварения (в том числе к развитию синдрома мальабсорбции). Расстройства всасывательной функции кишечника: Основные причины расстройств всасывательной функции кишечника. • Недостаточное полостное и мембранное пищеварение. • Ускорение эвакуации кишечного содержимого (например, при поносах). • Атрофия ворсинок слизистой оболочки кишечника. • Избыточное содержание экссудата на поверхности слизистой оболочки. • Резекция тонкой кишки • Расстройства крово- и лимфообращения в стенке кишечника. Нарушение моторной функции кишечника:
Нарушения барьерно-защитной функции кишечника: Стенка кишечника является эффективным механическим, физико-химическим и иммунологическим барьером для кишечной флоры и токсичных веществ, образующихся при переваривании пищи и выделяемых микроорганизмами. Нарушения барьерной функции кишечника могут привести к инфицированию организма, развитию токсинемии или токсикоинфекции, расстройствам процесса пищеварения и жизнедеятельности организма в целом. |
№ 134 Язвенная болезнь желудка и 12-перстной кишки: этиология, патогенез, проявления, последствия.
Морфологическое проявление - развитие нарушения целостности стенки желудка и 12-перстной кишки и воспалительные изменения. Основные клинические признаки: боль, рвота, кровотечения. Причины язвенной болезни: 1. Механическая теория - механическое повреждение слизистой желудка (грубая, непережеванная, недоброкачественная пища). 2. Воспалительная теория - хроническое воспаление в стенке желудка - нарушение трофики - язва (гастрит гиперацидный - язва). 3. Пептическая теория - повышение кислотности и увеличение объема желудочного сока. 4. Сосудистая теория Вирхова - нарушение кровоснабжения участка стенки желудка - атрофические изменения - самопереваривание этого участка. 5. Эндокринная теория - изменения в гормональном статусе (при стрессовых ситуациях адреналин и глюкокортикоиды - сужение сосудов желудка и нарушение трофики). Современные представления: 1. Усиление кислотно-пептических свойств желудочного сока. 2. Нарушение регенерации слизистой желудка 3. Кортико-висцеральная теория Быкова. Факторы этиопатогенеза: 1. Алиментарный фактор (грубая пища; кофе - усиливает секрецию, молоко и мясо наоборот связывают соляную кислоту (антацидное действие). 2. Вредные привычки - курение, никотин, способствуют выработке соляной кислоты и ингибируют секрецию бикарбонатов, уменьшают слизеобразование. Алкоголь: высокие концентрации - тормозят желудочную секрецию, низкие концентрации – стимулируют желудочную секрецию и угнетают регенерацию желудочной стенки. 3. Лекарственные препараты: Аспирин, индометацин, глюкокортикоиды - ульцерогенное действие, за счет ингибирования синтеза простагландинов, гиперплазии клеток, вырабатывающих гастран.. 4. Нервно-психические факторы. 5.Наследственно-конституциональные факторы. 6. Микробный фактор: хеликобактер-пилорис - микроорганизм в желудке и 12-перстной кишке приводит к хроническому воспалению, ведущему к язве. Лекарственные средства, подавляющие рост Helicobacter pylori являются противоязвенными средствами. В 82-85% случаев язвенной болезни этиологическую роль играет Helicobacter pylori (приспособлен к существованию в среде желудка). Проявления: Язва желудка: боль в эпигастрии, диспептические явления(отрыжка, изжога, тошнота), вегетативные проявления (снижение работоспособности, слабость, тахикардия). Язва 12-перстной кишки: боль, рвота, диспепсия, сезонность заболевания. |
|
|
||
|
|
||
|
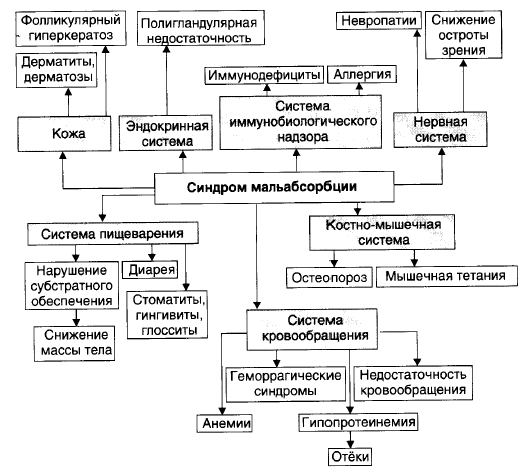
№ 135 Синдром мальабсорбции: основные причины, патогенез, проявления, последствия для организма.
Синдром мальабсорбции (нарушенного всасывания) — комплекс расстройств, развивающихся в результате нарушений процессов переваривания пищи и всасывания её компонентов. Причины:
Проявления:
|
№ 136 Нарушения внешнесекреторной функции поджелудочной железы: причины, проявления и последствия.
В результате внешнесекреторной функции поджелудочная железа вырабатывает и выделяет в просвет двенадцатиперстной кишки активного панкреатического сока. В нем кроме жидкой части секрета содержатся слизистые вещества и большое количество ферментов. Ферменты в основном выделяются в неактивной форме. Активизируются они в двенадцатиперстной кишке с помощью энтерокиназы, желчи и принимают участие в расщеплении различных ингредиентов пищи: белков жиров и углеводов. Поджелудочная железа - орган, находящийся в центре процессов расщепления и обработки принимаемой пищи на основные компоненты, которые далее всасываются слизистой кишечника, поступают в кровь, принимая участие в межклеточном обмене (метаболизме). Нарушения экзокринной функции поджелудочной железы приводят к панкреатической ахилии. Причины: 1. Уменьшение массы поджелудочной железы (например, при некрозе, резекции её части, поражении опухолью, склерозе). 2. Нарушение оттока секрета железы по её протокам в двенадцатиперстную кишку в результате обтурации протоков (камнем, опухолью) или сдавления протоков (например, новообразованием или рубцом). 3. Дискинезия протоков железы (вследствие снижения тонуса или, напротив, спазма ГМК протоков). 4. Нарушение деятельности железы в результате нервных и гуморальных регуляторных расстройств. Проявления: Недостаточность желчевыделения или уменьшение секреции панкреатического сока приводят в основном к нарушениям полостного пищеварения в тонкой кишке. Расстройства полостного пищеварения в свою очередь могут явиться причиной нарушения мембранного (пристеночного) пищеварения. Последствия: При недостаточной секреции панкреатического сока возникают различные нарушения пищеварительной системы. Диспепсические расстройства являются следствием нарушения переваривания белков, жиров, углеводов, характеризуются снижением аппетита, повышенным слюноотделением, тошнотой, рвотой. Развиваются поносы. |
№ 137 Печёночная недостаточность: виды, причины возникновения, общий патогенез, проявления и последствия.
Стойкое снижение или полное выпадение одной, нескольких или всех функций печени, что приводит к нарушению жизнедеятельности организма. Виды:
Причины:
Патогенез: Модификация и/или деструкция плазмолеммы, других мембран и цитоскелета гепатоцитов, развитие иммунопатологических, воспалительных, свобобнораикальных процессов, активация гидролаз приводят к массированному разрушению клеток печени, выходу в интерстиций их содержимого, включая многочисленные гидролитические ферменты. Названные факторы дополнительно потенцируют воспалительные, иммунопатологические и свободнорадикальные реакции. Это, в свою очередь, делает процесс поражения печени тотальным и нарастающим по степени. Проявления: 1.Расстройства обмена веществ: - белки: нарушение синтеза гепатоцитами альбуминов проявляется гипоальбуми-немией и диспротеинемией. Гипоальбуминемия способствует развитию отёков и формированию асцита; торможение синтеза белков системы гемостаза приводит к гипокоагуляции белков крови, развитию геморрагического синдрома; дезаминирование аминокислот – увеличение содержания в крови аминокислот. - липиды: липидная дистрофия печени – из-за нарушения синтеза ЛПНП,ЛПОНП,ЛПВП; повышение в плазме уровня холестерина. - углеводы: снижение гликогенолиза, нарушение образования глюкозы. 2. нарушение функции печени: - дезинтоксикационная – снижение детоксикации эндогенных токсинов, экзо –ядовитых в-в, - антимикробная функция - желчеобразование, желчевыделение. |
|
|
||
|
|
|
№ 138 Печёночная кома: виды, этиология, патогенез.
Финалом прогрессирующей печёночной недостаточности является кома. Она характеризуется потерей сознания, подавлением или значительным снижением выраженности рефлексов и расстройствами жизнедеятельности организма (включая нарушения дыхания и кровообращения), чреватыми смертью. Причины: 1. Шунтовая кома («обходная»). Причина шунтовой комы: интоксикация организма продуктами метаболизма, а также экзогенными веществами, в норме обезвреживающимися гепатоцитами. Это является результатом попадания их в общий кровоток, минуя печень, по портокавальным анастомозам. Последние развиваются в связи с портальной гипертензией. 2. Паренхиматозная кома. Причина печёночно-клеточной (паренхиматозной) комы: интоксикация организма в связи с повреждением и гибелью значительной массы печени (например, при её травме, некрозе, удалении). В результате этого нарушаются все функции печени. Наибольшее патогенное значение при этом имеет утрата дезинтоксикационной функции. Патогенез: • Гипогликемия. Является результатом нарушения гликогенеза и гликоге-нолиза. • Ацидоз (метаболический, на финальных стадиях дополнительно развивается респираторный и выделительный ацидоз). • Дисбаланс ионов в клетках, интерстициальной жидкости и в крови (в крови нарастает [К+], в клетках — [Na+], [Ca2+], [Н+]). • Интоксикация организма — эндотоксинемия (особенно продуктами белкового и липидного метаболизма, а также непрямым билирубином, что обусловлено нарушением его трансформации и конъюгации с глюкуроновой кислотой). • Нарушения центральной, органотканевой и микрогемоциркуляции как следствие сердеяной недостаточности, нарушения тонуса артериол, развтите феномена сладжа. • Полиорганная недостаточность – нарушение функции сердца, дыхательного и кардиовазомоторного центров. Приводит к смешанной гипоксии, прекращению сердечной деятельности, дыхания, смерть. |
№ 139 Гемолитическая желтуха: виды, причины, основные признаки, последствия.
Синдром желтухи - синдром, характеризующийся желтой окраской кожи, слизистых оболочек, склер в результате отложения в них желчных пигментов при нарушении желчеобразования или желчевыделения. Гемолитическая желтуха - тяжелое заболевание, характеризующееся усиленным распадом эритроцитов, отеками, анемией, появлением желтушной окраски кожи и слизистых оболочек. Чаще встречаются как форма гемолитической болезни новорожденных, может быть признаком острого или хронического отравления веществами, разрушающими эритроциты. Причины: внутро-, внесосудистый гемолиз эритроцитов; гемолиз эритроцитов и их предшественников в костном мозге, синтез неконъюгированного билирубина из негемоглобинового гемма в печени; образование избытка Этиология и патогенез. Надпеченочная желтуха является, врожденным или приобретенным самостоятельным заболеванием (микросфероцитарная наследственная анемия, гемоглобинопатия, первичная шунтовая гипербилирубинемия, эритробластоз новорожденных, острая посттрансфузионная анемия и др.) или симптомом ряда заболеваний (крупозная пневмония, подострый септический эндокардит, злокачественные опухоли, некоторые поражения печени), а также следствием токсических и лекарственных повреждений (мышьяк, сероводород, фосфор). Патогенез большой группы гемолитических анемий связан с биохимическим ферментным дефектом эритроцитов или аутоиммунными нарушениями. Различают идиопатическую и симптоматическую формы аутоиммунных гемолитических желтух, последние наблюдаются при хроническом лимфолейкозе, лимфосаркоме, системных заболеваниях соединительной ткани, некоторых вирусных инфекциях. Проявления: 1. признаки гемолиза эритроцитов: анемия, гемическая гипоксия, гемоглобинурия, повышение в крови уровня неконъюгированного билирубина, увеличение уровня стеркобилина к крови, моче, кале. Лечение различное в зависимости от формы анемии: при корпускулярных формах, обусловленных биохимическим дефектом в эритроцитах, показана спленэктомия. При аутоиммунных формах наиболее благоприятный эффект оказывают глюкокортикоидные гормоны. Прогноз зависит от формы гемолитической анемии: весьма серьезный, особенно при остром течении идиопатической аутоиммунной анемии, гемоглобинопатиях, благоприятный - при первичной шунтовой гипербилирубинемии. |
№ 140 Печёночная (паренхиматозная) желтуха: виды, причины, стадии, механизмы развития, основные признаки и последствия. Понятие об энзимопатических желтухах.
Различают инфекционные и неинфекционные причины возникновения печёночных желтух. • Инфекционные причины. К ним относят вирусы, бактерии, плазмодии. • Неинфекционные причины печёночных желтух: органические и неорганические гепатотоксические вещества (например, четырёххлористый углерод, этанол, парацетамол и др.), гепатотропные AT, цитотоксические лимфоциты и макрофаги, новообразования. Характер и выраженность нарушений функций печени зависят от степени альтерации и массы повреждённых гепатоцитов. В значительной части случаев повреждение, начинаясь с изменения структуры клеточных мембран и/или подавления активности ферментов, нарастает и может завершиться деструкцией печёночных клеток. В любом случае при повреждении паренхимы печени происходят расстройства желчеобразования и желчевыведения. Стадии желтухи. Первая стадия (преджелтушная): - Повреждение и снижение активности ферментов, разрушающих уроби-линоген. Проявления: уробилиногенемия и уробилиногенурия. - Альтерация мембран гепатоцитов, повышение их проницаемости и выход в интерстиций и кровь компонентов цитоплазмы. Проявления: фер-ментемия (в крови повышается активность трансаминаз АЛТ и ACT, a также других ферментов, характерных для печени) и гиперкалиемия (вызвана повреждением большого числа гепатоцитов). - Снижение активности глюкуронилтрансферазы. Проявления: уменьшение образования прямого билирубина и как следствие — содержания стеркобилиногена в крови, моче и экскрементах. Вторая стадия (желтушная): Для желтушной стадии характерно дальнейшее усугубление альтерации гепатоцитов и их ферментов. Это приводит к нарушению работы «би-лирубинового конвейера» (цитоплазматический белок гепатоцитов — лигандин и глюкуронилтрансфераза). Лигандин способствует транспорту жёлчных пигментов из региона гепатоцита, обращенного к кровеносному капилляру, в регион, прилежащий к жёлчному капилляру. Расстройство этого механизма в совокупности с повреждением мембран клеток обусловливает нарушение однонаправленного транспорта билирубина. Проявления: выход прямого билирубина в кровь и развитие билирубине-мии, фильтрация прямого билирубина почками и его экскреция с мочой, попадание компонентов жёлчи в кровь и развитие холемии. Третья стадия печёночной желтухи: - Прогрессирующее снижение активности глюкуронилтрансферазы гепатоцитов. Это приводит к нарушению трансмембранного переноса конъюгированного билирубина в гепатоциты и торможению процесса глюкуронизации билирубина. Проявления: нарастание уровня непрямого билирубина в крови, уменьшение содержания в крови прямого билирубина (как результат подавления реакции глюкуронизации), снижение (в связи с этим) концентрации стеркобилиногена в крови, моче и экскрементах, уменьшение содержания уробилиногена (вплоть до исчезновения) в крови и как следствие — в моче. Последнее является результатом малого поступления прямого билирубина в желчевыводящие пути и кишечник. - Нарастающее усугубление повреждения структур и ферментов гепатоцитов. Проявления: нарастание холемии, сохранение ферментемии и гиперкалиемии, прогрессирование печёночной недостаточности, чреватой развитием комы. Различают энзимопатические желтухи наследуемые (первичные) и приобретённые (вторичные). • Первичные энзимопатии. Развиваются при генных дефектах ферментов и некоторых белков, обеспечивающих метаболизм пигментного обмена в гепатоцитах. Синдром Жильбера (семейная негемолитическая желтуха), синдром Дабина—Джонсона, синдром Криглера—Найяра и синдром Ротора. • Приобретённые (вторичные) нарушения свойств ферментов, участвующих в метаболизме жёлчных пигментов и синтезе компонентов мембран гепатоцитов. Развиваются вследствие: - интоксикации организма, особенно гепатотропными ядами (например, этанолом или четырёххлористым углеродом), некоторыми ЛС (например, парацетамолом, левомицетином), веществами для холецистографии; - инфекционных поражений печени (например, вирусами, бактериями, их эндо- и экзотоксинами), - повреждений гепатоцитов AT, цитотоксическими лимфоцитами и макрофагами. |
|
|
||
|
|
|
№ 141 Механическая желтуха: причины возникновения, основные признаки и последствия. Ахолия и холемия: причины, признаки, последствия.
Механическая желтуха развивается при нарушениях оттока желчи от печени. Для механической (подпечёночной, застойной, обтурационной) желтухи характерно развитие холемии и ахолии. Причина: стойкое нарушение выведения жёлчи по жёлчным капиллярам (что приводит к внутрипечёночному холестазу), по жёлчным протокам и из жёлчного пузыря. Два последних вида нарушения выведения желчи вначале приводят к внепечёночному (подпечёночному) холестазу, а при хроническом действии — и к внутрипечёночному. Повышается давление в жёлчных капиллярах, перерастяжение (вплоть до микроразрывов) и повышение проницаемости стенок желчеотводящих путей, диффузию компонентов жёлчи в кровь. При этом развивается билиарный гепатит. Проявления:
|
№ 142 Типовые формы патологии почек: их причины, общий патогенез, виды. Нефролитиаз: причины, механизмы развития, последствия.
Виды почечной патологии: Первичные (наследственные, врождённые, генетически обусловленные) формы нефропатий. - Аномалии развития почек (числа, формы, макро- и микроструктуры). - Тубулопатий (с преимущественным поражением канальцев почек: почечный несахарный диабет, почечный псевдогипоальдостеронизм). - Энзимопатии эпителия канальцев (например, цистинурия, аминоацидурия). - Нефропатий (генерализованные поражения почек: семейная нефропатия с глухотой или без глухоты, семейная почечная дистрофия). Вторичные (приобретённые, симптоматические) формы нефропатий. - Инфекционного происхождения — микробного, паразитарного, грибкового, протозойного (например, нефриты, пиелонефриты, эхинококкоз, ак-тиномикоз почек, нефротический синдром, почечная недостаточность). - Иммуноаллергического генеза (нефриты, иммуноаллергические нефропатий). - Обусловленные прямым повреждением почек факторами физической, химической, биологической природы (например, травмы, радиационные поражения; токсогенные, лекарственные нефропатий). - Сопутствующие (сателлитные) нефропатий (при амилоидозе, эндокрино-патиях, нефролитиазе, миграции почки, сердечно-сосудистых заболеваниях - Опухолевого генеза. Причины: 1.химические ( соединения свинца, ртути) 2. физические (радиация, низкая т-ра) 3. биологические (макрофаги, аллергены, БАВ) По происхождению: первичные ( наследственные – мутации генов), вторичные – приобретенные. Механизмы возникновения: Нарушения мочеобразования являются результатом парциальных или, чаще, комбинированных расстройств фильтрации (образования первичной мочи в почечных тельцах), реабсорбции (транспорта ионов, жидкости, белков, аминокислот, глюкозы и других веществ из просвета почечных канальцев в просвет капилляров вторичной сети), секреции (транспорта ионов, жидкости и ряда других веществ в просвет канальцев). Нефролитиаз — состояние, характеризующееся образованием в ткани почек плотных конкрементов (камней) из неорганических и органических компонентов мочи. Образование конкрементов в лоханках, чашечках и мочеточниках обозначается как уролитиаз. Причины. Экзогенные: «жёсткая» питьевая вода, однообразная гиповитаминизиро-ванная пища (важное значение имеет дефицит витамина А). Эндогенные: инфекции (микрофлора мочевых путей, ЖКТ, половой системы и др.), нарушения обмена веществ (подагра, миеломная болезнь и др., эндокринопатии, преимущественно гиперпаратиреоз). Условия развития нефролитиаза и уролитиаза. - Уменьшение содержания в моче солюбилизаторов (агентов, поддерживающих соли мочи в растворённом состоянии: мочевины, креатинина, ксан-тина, цитратов и др.), ингибиторов кристаллизации солей (неорганического пирофосфата), комплексобразователей (Mg2+, цитратов). - Повышение в моче уровня агентов, запускающих процесс кристаллизации солей в моче (мукопротеинов, солей пировиноградной кислоты, коллагена, эластина, сульфаниламидов). - Изменение рН мочи (при рН 5,0 осаждаются соли мочевой кислоты, при рН выше 7,0 — фосфат кальция, фосфорнокислый аммиак). - Повышение в моче содержания камнеобразующих солей (в основном кальция). - Нарушения оттока мочи. Механизмы. В конкрементах всегда обнаруживаются два компонента: органический и минеральный. В связи с этим имеются две точки зрения на механизм камнеобразования. Они сформулированы в виде кристаллизационной и коллоидной теорий. Согласно кристаллизационной теории, начало образованию камня даёт процесс кристаллизации солей. При этом в состав камня включатся и органические компоненты (фибрин, коллаген, клеточный детрит). Авторы коллоидной теории считают, что вначале формируется органическая матрица, на которой кристаллизуются соли. Последствия: гидронефроз с атрофией почки (почек), пиелонефрит, нефросклероз, абсцессы почек, почечная колика. |
№ 143 Нефриты: виды, причины, патогенез, проявления, последствия.
Нефриты – группа заболеваний, характеризующихся диффузным поражением почечной ткани воспалительного и/или иммунопатологического генеза, с вовлечением в патологический процесс всех отделов нефронов, интерстициальной ткани и сосудов. Острый гломерулонефрит — заболевание, как правило, инфекционно-аллергического или иммуноаутоагрессивного генеза. Причины: 1. Инфекционные агенты: стрептококки, пневмококки, менингококки, сальмонеллы, вирусы (вызывающие гепатит), токсоплазмы. 2. Неинфекционные факторы. Чаще всего это аутоагрессивные и/или перекрестные AT, циркулирующие в крови комплексы Аг, Ig, факторов комплемента, а также чужеродные белки (например, вакцины, сыворотки или цельной крови). Патогенез: Частая форма гломерулонефрита — острый диффузный гломерулонефрит. Причиной его является гемолитический стрептококк группы А. - Образование AT к Аг стрептококка. - Воздействие антистрептококковых AT на стрептококки (их деструкция) и на структуры почечных телец (особенно на их мембраны, имеющие Аг, сходные с Аг гемолитического стрептококка). - Денатурация белков, расцениваемых системой ИБН как чужеродные для организма. - Прямое повреждение структур нефрона токсинами стрептококка, приводящее к дополнительному образованию аутоантигенов. - Выработка в ответ на появление в крови аутоантигенов нефроцитотоксических аутоантител и лимфоцитов. Хронический диффузный гломерулонефрит — одно из наиболее частых заболеваний почек. Причины: - Инфекционные агенты (бактерии, вирусы, плазмодии). - Неинфекционные факторы: эндогенные (например, Аг опухолей образующиеся в результате массированного повреждения тканей); экзогенные (ЛС, некоторые антибиотики, вакцины, сыворотка крови, алкоголь, органические растворители). Патогенез: - Инициальный фактор — выработка AT к причинному агенту и/или к ауто-антигенам, появляющимся при повреждении почечной ткани. - Образование иммунных комплексов «Аг+АТ+факторы комплемента», а также цитотоксических Т-лимфоцитов. - Воздействие иммунных комплексов и Т-лимфоцитов на компоненты ба-зальных мембран и клеток почечных телец, а также капилляров. - Индукция воспаления и аллергии. - Потенцирование иммуноаллергических реакций и воспаления. Это приводит к нарастанию степени и масштаба повреждения почечной ткани, что делает процесс хроническим, диффузным и потенциально необратимым. |
|
|
||
|
|
||
|
№ 144 Пиелонефриты: характеристика понятия, этиология, патогенез, проявления, последствия.
Пиелонефриты — группа синдромов (болезней), вызываемых микробами и характеризующихся развитием воспалительного процесса в почечных лоханках и интерстиции почки. Этиология: Причина: вирусы и микробы (в большинстве случаев — кишечная палочка, клебсиеллы, энтерококки, протеи) как из эндогенных источников, так и попадающие из внешней среды. - Экзогенные. Микробы попадают в почку через уретру (например, у женщин при наличии периуретральных колоний бактерий во влагалище, после полового акта или при вагините; после инструментальных вмешательств или цистоскопии). - Эндогенные. Микробы проникают в почки из очагов инфекции в организме (например, в миндалинах, кариозных зубах, костях при остеомиелите). Факторы риска: - Закрытие (обтурация) и/или сдавление (компрессия) мочевыводящих путей и самих почек (например, камнем, тромбом, формирующимся в результате повреждения стенок мочевыводящих путей, опухолями органов брюшной полости). - Медленный отток мочи от почек по мочевыводящим путям (например, при гипотонии их мышечной стенки, сужении мочеточников опухолью или рубцом, при беременности). Два первых фактора обусловливают также сдавление почек, снижение кровотока в них, их ишемию и как следствие — уменьшение притока Ig и снижение миграции лейкоцитов в ткань почки. В целом это понижает эффективность реакций ИБН и способствует инфицированию почек. - Пузырно-мочеточниковый рефлюкс (способствует инфицированию слизистой оболочки лоханок и чашечек, а также интерстициальной ткани почки в результате восходящего распространения микробов из мочевого пузыря). - Иммунодефициты (способствуют внедрению и размножению микроорганизмов). Пути проникновения инфекции в почки. - Гематогенный и лимфогенный. Эти пути обозначают как «нисходящие». Микробы попадают в микрососуды почки, клубочки, канальцы и далее «нисходят» в чашечки и лоханки. - Урогенный («восходящий» путь). Микробы «восходят» к почке по мочеотводящим путям. Механизм развития: • Микроорганизмы, попавшие в почку, вызывают воспаление слизистых оболочек чашечек, лоханок и/или интерстиция. • Генерализация инфекции сопровождается проникновением микробов в канальцы и клубочки — развивается гломерулонефрит. • В результате инфицирования нередко формируются участки некроза слизистой оболочки и абсцессы почек. Эпителий канальцев может подвергнуться деструкции. Отторжение погибших клеток эпителия вызывает обтурацию просвета канальцев клеточным детритом. • нарушением процессов фильтрации реабсорбции и секреции. • Острое течение процесса чревато развитием острой почечной недостаточности, хроническое - хронической почечной недостаточности, нефросклероза, артериальной гипертензии. |
№ 145 Нефротический синдром: характеристика понятия, причины, патогенез, проявления.
Нефротический синдром - состояние, развивающееся при поражениях почек различного генеза, приводящих к дефектам клубочковых капилляров. Для нефротического синдрома характерен комплекс нефрогенных симптомов: протеинурия, гипопротеинемия, гиперлипопротеинемия, липидурия, отёки. Причины • Патология почек (первичный нефротический синдром): острый и хронический гломерулонефрит, гломерулосклероз, липоидный нефроз, мембранозная гломерулопатия; • Внепочечная патология (вторичный нефротический синдром): хронические инфП (например, остеомиелит, туберкулёз, сифилис), поражения системы крови (лимфомы, лейкозы), злокачественные новообразования, СД,). Патогенез: 1. На начальном этапе развития нефротического синдрома действуют механизмы, вызывающие: - повреждение мембран и клеток клубочков (под влиянием причинного фактора); - иммуноаллергические реакции (в крови обнаруживается повышенное содержание Ig, компонентов системы комплемента, иммунных комплексов; последние определяются и в ткани почек); - воспалительный процесс (в ткани почки расстраивается микроциркуляция, повышается проницаемость стенок микрососудов, происходит инфильтрация ткани лейкоцитами, развиваются пролиферативные процессы). 2. Важными патогенетическими звеньями нефротического синдрома являются: повышение проницаемости фильтрационного барьера, увеличение канальце-вой реабсорбции белков с последующим её ухудшением и активация синтеза ЛП гепатоцитами. - Изменения реабсорбции белков в канальцах почек. Избыточная фильтрация белков в клубочках сочетается с их повышенной реабсорбцией в канальцах почек. При хроническом течении это приводит к повреждению эпителия канальцев, развитию дистрофических изменений в них и нарушению процессов реабсорбции и секреции. - Повышение проницаемости стенок клубочковых капилляров. Проявления: гипопротеинемия, дислипопротеинемия, протеинурия, гиперлипопротеинемия, липидурия, микрогематурия , отёки, полигиповитаминоз, гиперкоагуляция белков крови и тромбоз, анемия, ацидоз. |
№ 146 Почечная недостаточность: причины, патогенез, проявления. Уремия: причины, основные звенья патогенеза, последствия.
Почечная недостаточность — синдром, развивающийся в результате значительного снижения или прекращения выделительной функции, а также нарушения других процессов в почках. Для почечной недостаточности характерны прогрессирующее увеличение содержания в крови продуктов азотистого обмена (азотемия) и нарастающие расстройства жизнедеятельности организма. Острая почечная недостаточность возникает «внезапно» и быстро прогрессирует. Причины: Преренальные. Они обусловливают значительное снижение кровотока в почках: массивная кровопотеря, коллапс, шок, острая сердечная недостаточность, тромбоз почечных артерий. Функции самих почек при действии указанных причин на начальных этапах острой почечной недостаточности сохранены. Ренальные - оказывают прямое повреждающее действие на ткань почек: (некронефроз, острая значительная локальная или тотальная ишемия почек, нефротоксические агенты). Постренальные. - нарушение (вплоть до прекращения) оттока мочи по мочевыводящим путям: обтурация мочевыводящих путей (почечными камнями, опухолью, сдавление мочевыводящих путей, перегиб мочеточника. Патогенез: 1. Значительное и быстро нарастающее снижение объёма клубочковой фильтрации. 2. Сужение или обтурация большого числа канальцев почек. 3. Подавление процессов экскреции и секреции в эпителии канальцев под действием нефротоксических факторов 4. Дополнительное (к действию названных выше механизмов) повреждение клубочков, канальцев, интерстициальной ткани в связи с развитием воспалительной и иммуноаллергических реакций в ответ на прямое повреждение указанных структур. Хроническая почечная недостаточность — состояние (синдром), развивающееся в результате нарастающей гибели и значительного уменьшения числа функционирующих нефронов и характеризующееся существенным, прогрессирующим (часто необратимым) снижением функций почек. Причины: 1. Преренальные: хронические артериальные гипертензии, медленно прогрессирующий стеноз почечных артерий, двусторонняя эмболия артерий почек. 2. Ренальные: хронические патологические процессы в почках. 3. Постренальные. Факторы, вызывающие длительное нарушение оттока мочи. Патогенез: Прогрессирующее снижение клубочковой фильтрации, канальцевой секреции и реабсорбции. В основе этих процессов находится прогрессирующая гибель нефронов, замещение их соединительной тканью (т.е. развитие нефросклероза). Это и приводит к нарастающей недостаточности всех функций почек. Финальным этапом хронической почечной недостаточности является уремия. Уремия — синдром, заключающийся в аутоинтоксикации организма продуктами метаболизма (нормального и нарушенного), «уремическими токсинами» и экзогенными соединениями, в норме выводящимися почками. Причины: почечная недостоточность (острая, хроническая); Основные факторы: интоксикация избытком аммонийных соединений, токсическое действие – фенолы, индолы; дисбаланс ионов и жидкости в клетках. Уремические токсины: мочевина, паратиреоидный гормон, неадекватная концентрация в крови, интерстициальной жидкости микроэлементов. Уремия заканчивается почечной комой. |
|
|
||
|
|