
Рациональная фармакотерапия. Том 06. Сердечно-сосудистые заболевания. Чазов Е.И
..pdf
G-21.qxd 20.09.04 11:48 Page 261
Глава 21. Инфаркт миокарда
Глава 21. Инфаркт миокарда
Указатель описаний ЛС
Антагонисты кальция
Верапамил . . . . . . . . . . . . . . . . . . . . . . . .619 Дилтиазем . . . . . . . . . . . . . . . . . . . . . . . .645
Диазем . . . . . . . . . . . . . . . . . . . . . . . .638
Антагонисты опиоидных рецепторов
Антиагреганты
Ацетилсалициловая кислота
Аспирин Кардио . . . . . . . . . . . . . . . . .598 Ацетилсалициловая кислота/магния гидроксид
Кардиомагнил . . . . . . . . . . . . . . . . . .680 Клопидогрел Тиклопидин . . . . . . . . . . . . . . . . . . . . . . .785
Антиаритмические ЛС
Амиодарон . . . . . . . . . . . . . . . . . . . . . . .588 Лидокаин
Антикоагулянты
Аценокумарол . . . . . . . . . . . . . . . . . . . . .606 Варфарин
Варфарин Никомед . . . . . . . . . . . . . .617 Гепарин натрий . . . . . . . . . . . . . . . . . . . .626
Гепарин нефракционированный (стандартный)
Далтепарин натрий . . . . . . . . . . . . . . . .636 Надропарин кальция . . . . . . . . . . . . . . .718 Эноксапарин натрий . . . . . . . . . . . . . . .839
Клексан . . . . . . . . . . . . . . . . . . . . . . . .682
β блокаторы
Атенолол . . . . . . . . . . . . . . . . . . . . . . . . .599 Бисопролол . . . . . . . . . . . . . . . . . . . . . . .612
Конкор . . . . . . . . . . . . . . . . . . . . . . . . .686 Карведилол . . . . . . . . . . . . . . . . . . . . . . .678
Акридилол . . . . . . . . . . . . . . . . . . . . .584 Метопролол . . . . . . . . . . . . . . . . . . . . . . .706
Метокард . . . . . . . . . . . . . . . . . . . . . .704 Пропранолол . . . . . . . . . . . . . . . . . . . . . .762
Ингибиторы АПФ
Каптоприл . . . . . . . . . . . . . . . . . . . . . . . .676
Капотен . . . . . . . . . . . . . . . . . . . . . . . .674 Лизиноприл . . . . . . . . . . . . . . . . . . . . . . .694
Диротон . . . . . . . . . . . . . . . . . . . . . . .651 Ирумед . . . . . . . . . . . . . . . . . . . . . . . .669
Лизиноприл/гидрохлоротиазид
Ирузид . . . . . . . . . . . . . . . . . . . . . . . .668 Периндоприл . . . . . . . . . . . . . . . . . . . . . .747
Престариум . . . . . . . . . . . . . . . . . . . .756 Рамиприл . . . . . . . . . . . . . . . . . . . . . . . . .767 Трандолаприл . . . . . . . . . . . . . . . . . . . . .789 Эналаприл . . . . . . . . . . . . . . . . . . . . . . . .828
Инворил . . . . . . . . . . . . . . . . . . . . . . .659 Рениприл . . . . . . . . . . . . . . . . . . . . . .768 Эднит . . . . . . . . . . . . . . . . . . . . . . . . .828 ЭналаприлГЕКСАЛ . . . . . . . . . . . . . . .832 Энам . . . . . . . . . . . . . . . . . . . . . . . . . .836 Энаренал . . . . . . . . . . . . . . . . . . . . . .837
Эналаприл/гидрохлоротиазид
Рениприл ГТ . . . . . . . . . . . . . . . . . . . .769
Нитраты
Нитроглицерин . . . . . . . . . . . . . . . . . . . .730
Нитрокор спрей . . . . . . . . . . . . . . . . .733 Тринитролонг . . . . . . . . . . . . . . . . . . .793
Фибринолитики
Алтеплаза
Проурокиназа
Пуролаза . . . . . . . . . . . . . . . . . . . . . . .765 Ретеплаза* Стрептокиназа Тенектеплаза*
Общие принципы лечения . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .265 Инфаркт миокарда в ранние сроки заболевания . . . . . . . . . . .266 Инфаркт миокарда в более отдаленные сроки . . . . . . . . . . . . .270 Желудочковые аритмии . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .272 Брадиаритмии . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .272 Острая сердечная недостаточность . . . . . . . . . . . . . . . . . . . . .272
Инфаркт миокарда (ИМ) — заболевание, обусловлен ное острым нарушением коронарного кровотока, при водящим к возникновению ишемии миокарда с после дующим образованием некроза. Как правило, ИМ ос ложняет течение ишемической болезни сердца.
Эпидемиология
Заболеваемость ИМ увеличивается с возрастом. Наи более часто он возникает у мужчин среднего и пожи лого возраста и женщин в постменопаузе. За послед ние 20 лет смертность от ИМ во многих западных стра нах снизилась.
Классификация
С практической точки зрения представляется важным выделение двух клинических вариантов ИМ:
nИМ с подъемами сегмента ST или остро возникшей блокадой левой ножки пучка Гиса на ЭКГ;
nИМ без подъемов сегмента ST, когда симптомы не сочетаются со стойкими подъемами сегментов ST или блокадой левой ножки пучка Гиса на ЭКГ. С уче том общности патогенеза, подходов к лечению и трудностей при проведении дифференциального ди агноза эту форму ИМ и нестабильную стенокардию в ранние сроки заболевания объединяют общим по
нятием «острый коронарный синдром (ОКС) без подъема сегментов ST».
Приведенная классификация позволяет быстро вы брать оптимальный метод лечения в ранние сроки за болевания.
Варианту ИМ с подъемами сегмента ST соответству ет развивающийся крупноочаговый ИМ, основной при чиной которого является тромботическая окклюзия эпикардиальной коронарной артерии. Поэтому основ ной способ лечения состоит в скорейшем восстановле нии кровотока по пораженной артерии, поддержании ее проходимости и борьбе с повторной окклюзией.
261
G-21.qxd 20.09.04 11:48 Page 262
РАЗДЕЛ II. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
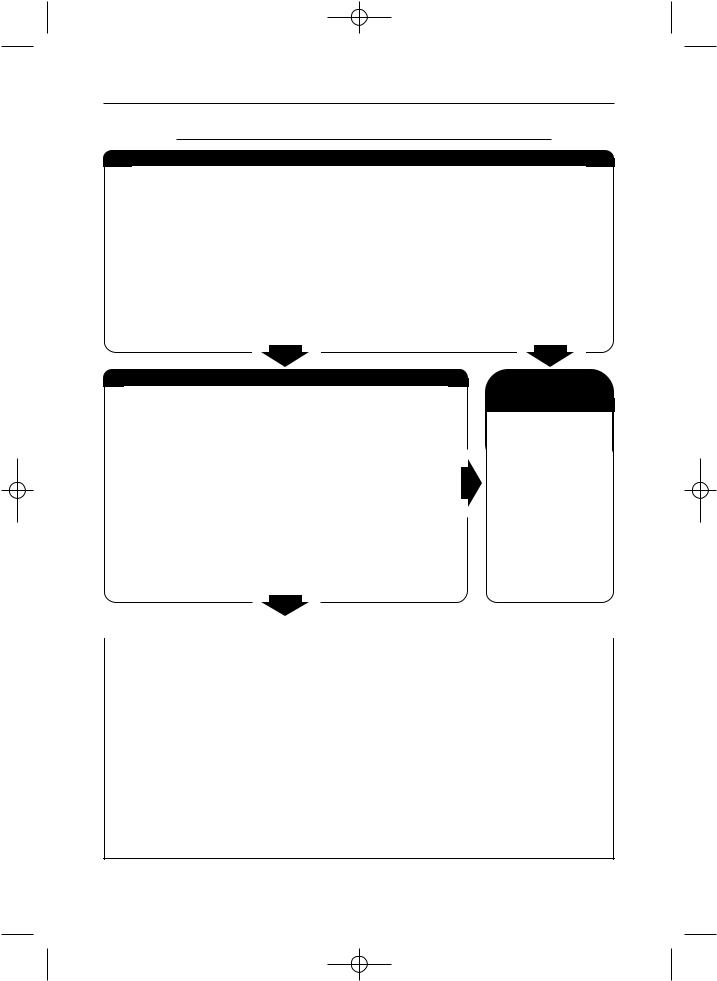
СХЕМА ПОЭТАПНОГО ВЕДЕНИЯ ПАЦИЕНТОВ |
инфаркт миокарда |
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ
ДИАГНОЗ И РЕКОМЕНДУЕМЫЕ КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
|
|
|
|
|
|
|
|
ДИФФЕРЕНЦИАЛЬНЫЙ |
|
l ЭКГ min в 12 отведениях |
l Коронарная ангиография с по> |
|
ДИАГНОЗ |
||||||
|
(повторно) |
|
следующей реваскуляризацией |
|
Пищевое отравление |
||||
l |
Определение уровня маркеров |
|
миокарда |
l |
|||||
|
некроза миокарда в крови |
l |
Инвазивная оценка центральной |
l |
Язва желудка |
||||
l Визуализация очага некроза мио> |
|
гемодинамики и электрофизио> |
|
|
l |
Острый холецистит |
|||
|
|
||||||||
|
карда радионуклидным методом |
|
логическое исследование |
|
|
l |
Обострение остеохон> |
||
Инструментальные |
l |
Общий и биохимический |
|
|
|
дроза, межреберная |
|||
и лабораторные исследования |
|
анализы крови |
|
|
|
невралгия, плексит |
|||
l |
ЭхоКГ |
l |
Контроль насыщения артери> |
|
|
l |
ТЭЛА |
||
l |
Рентгенография органов грудной |
|
альной крови кислородом |
|
|
l |
Пневмония или плев> |
||
|
клетки |
|
(при острой СН), кислотно>ще> |
|
|
|
рит |
||
|
|
|
|
||||||
l Наблюдение по монитору за рит> |
|
лочного состояния (при кардио> |
l |
Опоясывающий герпес |
|||||
|
мом сердца, степенью смещений |
|
генном шоке) |
l |
Расслаивающая анев> |
||||
|
сегментов ST (если возможно) min |
l Пробы с физической нагруз> |
|
ризма аорты |
|||||
|
в первые 24 ч |
|
кой/фармакологические нагру> |
l |
Острый перикардит |
||||
l |
Мониторирование ЭКГ |
|
зочные тесты (в постинфарктном |
l |
Спонтанный пневмото> |
||||
|
по Холтеру |
|
периоде) |
|
ракс |
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лечение ИМ в ранние сроки
lОбезболивание (нейролептанальгезия)
lТранквилизатор (при выраженном возбуждении)
lВосстановление проходимости пораженной
артерии:
–тромболитическая терапия
–альтернатива: ЧКВ (баллонная ангиопластика и стентирование на фоне приема ацетилса>
лициловой кислоты и внутривенного введе>
ния НФГ)
lАнтитромбоцитарные ЛС:
–антиагреганты (ацетилсалициловая кис лота в комбинации с фибринолитиком)
–блокаторы гликопротеиновых IIb/IIIa рецепто>
ров тромбоцитов (при ЧКВ)
lАнтикоагулянты прямого действия.
НФГ в сочетании с фибринолитиками под контро>
лем АЧТВ
lβ>блокаторы
lИнгибиторы АПФ
lНитраты
Лечение ИМ в отдаленные сроки
См. в главе 19. «Хроническая ишемическая бо> лезнь сердца»
lАнтиагреганты
lβ>блокаторы
lИнгибиторы АПФ
lАКНД
lАнтагонисты кальция (см. противопоказания)
lГиполипидемические ЛС (см. главу 22. «Атеро>
склероз. Нарушения липидного обмена»)
Немедикаментозные методы лечения
lУстранение факторов риска
lРекомендации по диете
262
G-21.qxd 20.09.04 11:48 Page 263
Глава 21. Инфаркт миокарда
Вданной главе описываются подходы к ведению больных именно с таким вариан том острого ИМ.
Острый ИМ, не сопровождающийся по явлением стойких подъемов сегмента ST или блокады левой ножки пучка Гиса, описывается в главе 20. «Нестабильная стенокардия».
Взависимости от размеров очага не кроза выделяют:
n трансмуральный ИМ; n крупноочаговый ИМ; n мелкоочаговый ИМ.
Взависимости от сформировавшихся из менений на ЭКГ выделяют:
n ИМ с формированием патологических
зубцов Q;
nИМ без формирования патологических зубцов Q.
В зависимости от локализации очага не кроза выделяют:
nИМ передней стенки левого желудочка;
nИМ боковой стенки левого желудочка;
nИМ верхушки сердца;
nИМ задней стенки левого желудочка (задний, нижний);
nИМ межжелудочковой перегородки;
nИМ правого желудочка;
nИМ предсердий.
Этиология и патогенез
Причины развития ИМ:
nв подавляющем большинстве случа ев — кровоизлияние в атеросклероти ческую бляшку или нарушение ее це лостности с последующим формирова нием в этой области окклюзирующего тромба, богатого фибрином;
nдлительный спазм коронарных артерий;
nнесоответствие притока крови по коро нарным сосудам возросшей потребнос
ти миокарда в кислороде.
Размеры зоны некроза определяются:
nуровнем поражения коронарного русла;
nдлительностью и стойкостью окклюзии коронарной артерии;
nсостоянием коллатеральных связей в системе коронарных сосудов;
nсопутствующим спазмом коронарных сосудов;
nстепенью и объемом нарушения микро циркуляции в мышце сердца.
Как правило, участок миокарда вокруг формирующегося очага некроза по усло виям метаболизма и функционирования находится в промежуточном состоянии между интактным миокардом и некроти чески измененными кардиомиоцитами. Его судьба во многом зависит от состоя ния коллатеральных связей, спазма коро нарных сосудов и выраженности наруше ний микроциркуляции. При улучшении коронарного кровотока возможно восста новление нормальной жизнеспособности этой зоны. Характер и степень пораже ния миокарда во многом зависят от дли тельности прекращения кровотока по ко ронарной артерии.
При восстановлении кровотока:
nчерез 15 мин обычно полностью сохра няется жизнеспособность миокарда;
nчерез 30 мин, как правило, наблюдается гибель отдельных кардиомиоцитов в субэндокардиальных отделах мышцы сердца;
nчерез 60 мин некротические изменения чаще всего локализуются во внутрен ней трети миокарда;
nчерез 3 ч подвергается некрозу средний слой миокарда;
nчерез 6 ч, как правило, формируется очаг трансмурального некроза.
Таким образом, развивающийся ИМ с электрокардиографическими признака ми трансмуральной ишемии в конечном итоге не всегда является крупноочаговым. При быстрой ликвидации окклюзии коро нарной артерии размер очага некроза мо жет оказаться незначительным, а иногда некроз нельзя выявить даже с помощью чувствительных методов биохимической диагностики.
Клинические признаки и симптомы
В типичном случае ИМ начинается с ха рактерного длительного приступа давя щей загрудинной боли с возможной ирра диацией в шею, нижнюю челюсть, левую руку, не проходящего после повторного
263

G-21.qxd 20.09.04 11:48 Page 264
РАЗДЕЛ II. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
приема нитроглицерина (status angino0 sus). Диагностические затруднения обыч но возникают при атипичном или стертом течении заболевания. Так, вместо харак терного status anginosus возможно воз никновение боли в эпигастральной облас ти (status gastralgicus), приступа одышки или удушья (status asthmaticus). Первыми проявлениями болезни могут стать тяже лые нарушения ритма сердца, потеря со знания и т.д.
Соответственно изменениям, происхо дящим в мышце сердца при окклюзии ко ронарной артерии, в клинической картине заболевания выделяют четыре периода.
Острейший период — от начала боле вого приступа до формирования очага не кроза (первые 4—5 ч заболевания). Это наиболее опасный период, когда чаще всего возникают тяжелые осложнения (кардиогенный шок, отек легких, наруше ния ритма и проводимости, включая фиб рилляцию желудочков).
Острый период соответствует времени окончательного формирования очага не кроза (первые 3 сут заболевания). В этот период сохраняется опасность возникно вения острой сердечной недостаточности (СН), тяжелых нарушений ритма и про водимости, включая фибрилляцию желу дочков. Появляется опасность возникно вения тромбоэмболических осложнений, разрыва мышцы сердца, развития пери кардита, синдрома Дресслера.
Подострый период соответствует пери оду формирования рубца и продолжается вплоть до 14—20 х суток от начала забо левания. Его продолжительность опреде ляется размером и характером пораже ния мышцы сердца, а также сопутствую щими осложнениями.
Постинфарктный период — время пол ного рубцевания и консолидации рубца, восстановления нарушенных функций сердца и его компенсаторных возможнос тей. Обычно он соответствует 14—30 м суткам заболевания. Продолжительность данного периода зависит от размеров ИМ и характера течения заболевания. Часто та развития осложнений (включая СН, формирование аневризмы сердца, синд ром Дресслера) невелика.
Диагноз и рекомендуемые клинические исследования
Для подтверждения взаимосвязи между клиническими проявлениями и острой ишемией миокарда, выявления некроза миокарда, определения его размеров и локализации применяют следующие диа гностические методы:
n ЭКГ минимально в 12 отведениях (должна проводиться как можно раньше после обращения пациента за помощью и оцениваться повторно на протяжении достаточно длительного времени);
n однократное или повторное определе ние уровня маркеров некроза миокарда
в крови (миоглобин, общая креатинфос фокиназа (КФК) и ее МВ фракция, сер дечный тропонин Т или I);
nвизуализация очага некроза миокарда радионуклидным методом с помощью пирофосфата, меченного 99Тс.
Наличие некроза (инфаркта) миокарда устанавливают на основании сочетания симптомов заболевания с появлением па тологических зубцов Q на ЭКГ и/или пре ходящим повышением уровня маркеров ИМ в крови.
К диагностически значимым изменени ям уровней маркеров ИМ в крови относят:
nувеличение уровня сердечного тропони на T или I в крови выше верхней грани цы нормы, начиная с первых суток по сле начала заболевания (если при пер вом определении уровень сердечного тропонина не был повышен, анализ нужно повторить не ранее чем через 6ч);
nувеличение уровня МВ фракции КФК в крови выше верхней границы нормы при двух последовательных определе ниях с интервалом в несколько часов или превышение более чем в 2 раза верхней границы нормы в первые часы от начала заболевания;
nпревышение нормального уровня об щей КФК в крови в 2 раза и более (дан ное исследование выполняют, если оп
ределение сердечных тропонинов или МВ фракции КФК невозможно).
Быстро повышающиеся уровни менее специфичных маркеров ИМ (миоглобин) могут служить первоначальным ориенти
264
G-21.qxd 20.09.04 11:48 Page 265
Глава 21. Инфаркт миокарда
ром, однако в дальнейшем наличие не кроза миокарда необходимо подтвердить с помощью изменения уровней других, более надежных биомаркеров. Характер ным для ИМ является повышение уровня биомаркера с последующим его снижени ем. Повышенный уровень сердечных тро понинов в крови сохраняется достаточно долго (примерно 10—14 сут), и в эти сроки он мало подходит для диагностики реци дива ИМ.
При ИМ применяют также следующие инструментальные и лабораторные ис следования:
nэхокардиографию (ЭхоКГ);
nрентгенографию органов грудной клет ки;
nнаблюдение по монитору за ритмом сердца, степенью смещений сегментов ST (если возможно, как минимум, в пер вые 24 ч);
nмониторирование ЭКГ по Холтеру (при необходимости);
nкоронарную ангиографию с возможной последующей реваскуляризацией мио карда (при необходимости);
nинвазивную оценку параметров цент ральной гемодинамики и электрофизи ологическое исследование (при необхо димости);
nопределение уровня гемоглобина, гема токрита, скорости оседания эритроци тов (СОЭ), содержания в крови лейко цитов (с подсчетом лейкоцитарной фор мулы), тромбоцитов, калия, уровня кре атинина;
nконтроль насыщения артериальной крови кислородом (при острой СН), кис лотно щелочного состояния крови (при кардиогенном шоке);
nпробы с физической нагрузкой (велоэр гометрия, тредмил) или фармакологи ческие нагрузочные тесты (применяют в постинфарктном периоде для опреде ления дальнейшей тактики лечения).
Дифференциальный диагноз
ИМ необходимо дифференцировать от следующих заболеваний:
n пищевое отравление;
nязва желудка;
nострый холецистит;
nобострение остеохондроза, межребер ная невралгия, плексит;
nтромбоэмболия легочной артерии (ТЭЛА);
nпневмония или плеврит;
nопоясывающий герпес;
nрасслаивающая аневризма аорты;
nострый перикардит;
nспонтанный пневмоторакс.
Для проведения дифференциальной диа гностики важен тщательный анализ кли нических проявлений, данных физиче ского обследования, характера измене ний ЭКГ. Существенную помощь могут оказать ультразвуковое исследование сердца, рентгенография органов грудной клетки, лабораторные данные (уровни гемоглобина, гематокрита, лейкоцитов, биохимических маркеров некроза мио карда). В сложных случаях требуются динамическое наблюдение за больным и применение дополнительных методов об следования.
Общие принципы лечения
Основные направления лечения ИМ включают:
n восстановление нарушенного коронар ного кровотока и поддержание проходи мости пораженной коронарной артерии; n ограничение протяженности очага по
ражения;
n профилактику и лечение угрожающих жизни осложнений.
Применяют как медикаментозные, так и немедикаментозные методы лечения.
Немедикаментозные методы лечения
Во всех случаях необходимо устранение факторов риска:
nпрекращение курения;
nнормализация массы тела;
nнормализация АД;
nподдержание нормогликемии при са харном диабете.
К другим способам положительного влия ния на прогноз относятся:
265
G-21.qxd 20.09.04 11:48 Page 266
РАЗДЕЛ II. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
nсоблюдение диеты средиземноморского типа (низкое содержание насыщенных и высокое содержание полиненасыщен ных жирных кислот, потребление боль шого количества фруктов и овощей);
nиспользование ω 3 полиненасыщенных жирных кислот, содержащихся в рыбь ем жире (до 1 г/сут).
Инфаркт миокарда в ранние сроки заболевания
Обезболивание
Обезболивание — важнейший компонент лечения ИМ. ЛС вводят только внутри венно. Применяют анальгетики, в том числе наркотические, нейролептики или их сочетание:
Морфин в/в медленно 4—8 мг (началь0 ная доза), при необходимости введе0 ние повторяют по 2 мг каждые 5—10 мин до исчезновения боли (10 мг морфина разводят не менее чем в 10 мл 0,9% раствора натрия хлорида) или
Фентанил в/в медленно 0,05—0,1 мг
+
Дроперидол в/в медленно 5—10 мг.
При необходимости ЛС повторно вво дят в более низких дозах с интервалами 5—10 мин до исчезновения боли. ЛС раз водят в 20 мл 40% раствора глюкозы или 0,9% раствора натрия хлорида и вводят в/в медленно со скоростью 2—3 мл/мин. Дозу дроперидола выбирают в зависи мости от уровня артериального давле ния (АД): чем выше АД, тем более высо кие дозы используют, и наоборот. Поми мо обезболивания, введение морфина и сочетания анальгетика фентанила с нейролептиком дроперидолом (нейро лептанальгезия) приводит к исчезнове нию тревоги, страха смерти и возбужде ния. Другие ЛС, предназначенные для обезболивания, намного менее эффек тивны.
Редко при непроходящем выраженном возбуждении может понадобиться введе ние транквилизатора:
Диазепам в/в медленно 5—10 мг (обычно однократно).
Восстановление проходимости артерии, снабжающей кровью зону ИМ
Тромболитическая терапия
Тромболитическая терапия — медика ментозный способ ликвидации окклюзии тромбом коронарной артерии. Она явля
ется обязательным мероприятием при ИМ с подъемом сегмента ST. Решающий фактор эффективности вмешательст ва — время начала лечения после воз никновения ОКС. Наибольший эффект восстановления коронарного кровообра щения, проявляющийся сохранением со кратимости миокарда, исчезновением из менений на ЭКГ и симптомов острой ко ронарной недостаточности, достигается в тех случаях, когда от начала заболевания прошло не более 3 ч (а лучше, в течение первого «золотого» часа). Поэтому введе ние фибринолитика рекомендуется на чинать как можно раньше, уже на догос питальном этапе.
Показания:
nболь или дискомфорт в грудной клетке, возникшие в предшествующие 12 ч и сочетающиеся со стойкими подъемами
сегмента ST на ЭКГ не менее чем в двух смежных отведениях ( 0,2 мВ в отве дениях V1—V3, 0,1 мВ в других отве дениях) или остро возникшей (предпо
ложительно остро возникшей) блокадой левой ножки пучка Гиса.
Противопоказания к тромболизису тесно связаны с риском развития геморрагичес ких осложнений. В зависимости от значи мости их разделяют на абсолютные и от носительные.
Абсолютные противопоказания:
nгеморрагический инсульт или инсульт неизвестной этиологии в анамнезе;
nишемический инсульт в предшествую щие 6 мес;
nповреждение или новообразования ЦНС;
nнедавняя обширная травма, операция или повреждение головы (в последние 3 нед);
nжелудочно кишечное кровотечение в последний месяц;
nгеморрагический диатез;
nрасслоение стенки аорты.
266

G-21.qxd 20.09.04 11:48 Page 267
Глава 21. Инфаркт миокарда
Относительные противопоказания:
n преходящее нарушение мозгового кровообращения в предшествующий месяц;
n лечение антикоагулянтами непрямого действия (АКНД);
nбеременность и 1 нед после родоразре шения;
nнарушение целостности стенки сосудов, не поддающихся прижатию;
nтравматичные реанимационные меро приятия;
nрефрактерная артериальная гиперто ния — АГ (систолическое АД более 180 мм рт. ст. и/или диастолическое АД более 110 мм рт. ст.);
nнарушение функции печени;
nинфекционный эндокардит;
nязвенная болезнь в стадии обострения. При наличии относительных противопо казаний вопрос о целесообразности про ведения тромболитической терапии ре шается по результатам оценки соотноше ния пользы и риска в каждом конкретном случае. На практике выбор фибриноли тика основывается на индивидуальном соотношении пользы и риска, а также до ступности и стоимости ЛС.
Алтеплаза в/в 100 мг (вводят в течение 90 мин: первые 15 мг болюсно, 50 мг инфузионно в течение 30 мин, 35 мг инфузионно в течение 60 мин) или
Проурокиназа в/в 8 млн ЕД или 80 мг (вводят в течение 60 мин: первые 20 мг болюсно, 60 мг инфузионно в течение 60 мин) или
Ретеплаза в/в по 10 ЕД болюсами 2 раза с интервалом 30 мин или
Стрептокиназа в/в 1,5 млн ЕД (вводят в течение 30—60 мин) или
Тенектеплаза в/в 0,5 мг/кг за 5—10 с.
Все фибринолитики применяют в соче тании с ацетилсалициловой кислотой; альтеплазу, ретеплазу, тенектеплазу и проурокиназу вводят одновременно с ве дением нефракционированного (стан дартного) гепарина.
Чрескожное коронарное вмешательство
Данное вмешательство — альтернатива тромболитической терапии. Проблема остаточного стеноза после тромболити
ческой терапии является чрезвычайно важной, так как частота возникновения повторных окклюзий в первые 2—3 нед после успешного тромболизиса достига ет 8—12%, а в течение 1 го года наблюде ния — 15—25%. Кроме того, оптималь ный уровень коронарного кровотока к 90 й минуте тромболизиса отмечается лишь у 50—60% больных. Поэтому в по следние годы все шире используют инва зивные способы восстановления коро нарного кровотока: баллонную ангиопла стику и стентирование, объединяемые общим термином «чрескожное коронар ное вмешательство» (ЧКВ). Располагая современным оборудованием, полноцен ного восстановления коронарного крово тока с помощью ЧКВ можно достичь в 90% случаев. Кроме того, геморрагичес кие осложнения при ЧКВ встречаются в 10 раз реже, снижаются также частота развития повторного ИМ и смертность (по сравнению с результатами тромболи тической терапии).
ЧКВ предпочтительнее тромболити ческой терапии, если имеется возмож ность его выполнения опытной коман дой в течение 90 мин после развития симптомов острого ИМ.
ЧКВ проводят на фоне приема ацетил салициловой кислоты и внутривенного введения НФГ.
Антиагрегантная терапия
Антиагреганты (антитромбоцитарные ЛС) назначают всем пациентам с предпо лагаемым ИМ, не имеющим противопока заний. Лечение нужно начать как можно раньше. Комбинированное применение
ацетилсалициловой кислоты и фибрино литика является «золотым стандартом» лечения ИМ с подъемами сегмента ST.
Кроме того, прием ацетилсалициловой кислоты в течение длительного времени после перенесенного ИМ снижает риск развития смертельных и несмертельных сердечно сосудистых осложнений на 25%.
Ацетилсалициловая кислота внутрь однократно 160—325 мг (разжевать и проглотить таблетку, не покры0 тую кишечно0растворимой оболоч0 кой).
267

G-21.qxd 20.09.04 11:48 Page 268
РАЗДЕЛ II. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Затем внутрь неопределенно долго (таблетки, покрытые или не покрытые кишечно растворимой оболочкой):
Ацетилсалициловая кислота 75—160 мг 1 р/сут.
Ацетилсалициловая кислота противо показана при обострении язвенной болез ни, продолжающемся тяжелом кровоте чении, геморрагическом диатезе.
Применение блокаторов гликопроте
иновых IIb/IIIa рецепторов тромбоци тов, безусловно, представляется пер спективным, так как после успешного тромболизиса позволяет «прикрыть» активированные IIb/IIIa рецепторы тромбоцитов, экспонированные на по верхности остаточного тромба и тем са мым ограничить его рост. Тем не менее убедительных доказательств, позволя ющих рекомендовать ЛС этого класса для использования одновременно с тромболитической терапией, нет. Со гласно современным представлениям, блокаторы гликопротеиновых IIb/IIIa рецепторов тромбоцитов показаны больным с ИМ в тех случаях, когда вос становление коронарного кровотока осуществляется с помощью ЧКВ.
Антикоагулянтная терапия
Антикоагулянты прямого действия при ИМ применяются для повышения эф фективности тромболитической тера пии, предупреждения новой окклюзии коронарной артерии тромбом, профи лактики и лечения тромбоэмболических осложнений.
Однозначного мнения о целесообраз ности добавления НФГ к тромболити ческой терапии и терапии ацетилсали циловой кислотой в настоящее время нет, прежде всего, из за повышения риска развития геморрагического ин сульта (особенно у больных с АГ и в случае применения тканевого актива тора плазминогена). В настоящее время
НФГ применяют в сочетании с альте плазой, ретеплазой, тенектеплазой и проурокиназой; он не является обяза тельным компонентом лечения при ис пользовании стрептокиназы. Терапию препаратами гепарина проводят под
контролем АЧТВ (должно составлять 90 с и менее).
Для предупреждения артериальных тромбоэмболий НФГ назначают при об ширном или переднем ИМ, выраженном снижении сократительной функции лево го желудочка или СН, предшествующих эпизодах артериальных тромбоэмболий, тромбе в полости левого желудочка, фиб рилляции предсердий (ФП) даже в случа ях, когда тромболитическая терапия не проводилась.
Нефракционированный гепарин в/в 60 ЕД/кг (но не более 4000 ЕД) болюсно, затем инфузионно с на0 чальной скоростью 12 ЕД/кг/ч (максимально 1000 ЕД/ч) в тече0 ние 24—48 ч, в последующем под0 бор дозы в зависимости от АЧТВ.
Дозу подбирают таким образом, чтобы АЧТВ через 3, 6, 12 и 24 ч после начала введения НФГ в 1,5—2 раза превышало нормальное для лаборатории данного ле чебного учреждения.
Антикоагулянты показаны также при наличии у больного факторов риска
развития тромбоза глубоких вен ни жних конечностей и ТЭЛА. В случаях, когда более высокие дозы гепарина не назначены по другим показаниям, ис пользуются следующие профилактиче ские дозы.
Нефракционированный гепарин п/к 7500 ЕД 2 р/сут (контроль АЧТВ не требуется) по крайней мере до прекращения постельного режи0 ма или
Далтепарин п/к 5000 анти0Ха ЕД 1 р/сут или
Надропарин кальция п/к 2850 анти0Ха ЕД (0,3 мл) 1 р/сут или
Эноксапарин натрия п/к 4000 анти0 Ха ЕД (40 мг) 1 р/сут.
Применение β9блокаторов
ББ способны уменьшить боль, ограни чить ишемическое повреждение миокар да, предотвратить появление угрожаю щих жизни желудочковых аритмий, по вторное возникновение ИМ и улучшить прогноз заболевания. ББ применяют у
268

G-21.qxd 20.09.04 11:48 Page 269
Глава 21. Инфаркт миокарда
всех больных, не имеющих противопо казаний. Принцип дозирования: начало лечения с малых доз и их постепенное увеличение до достижения целевой ЧСС, устранения симптомов или появления тяжелых побочных эффектов. Цель ле чения — поддерживать ЧСС 50—60/мин в покое. При хорошей переносимости не обходимо назначать ББ в дозах, оказыва ющих доказанное положительное влия ние на прогноз.
Симптомные показания:
nболь, не проходящая после применения наркотических анальгетиков;
nповышение АД;
nтахикардия в отсутствие СН.
Противопоказания:
nЧСС менее 50/мин;
nсистолическое АД менее 90 мм рт. ст.;
nтяжелая левожелудочковая недоста точность;
nналичие признаков периферической гипоперфузии;
nдлительность интервала P—Q более 0,24 с;
nатриовентрикулярная (АВ ) блокада II и III степени без функционирующего искусственного водителя ритма;
nбронхиальная астма или тяжелая хро ническая обструктивная болезнь в анамнезе;
nвыраженная ишемия нижних конечно стей.
Начать лечение ББ можно и в более по здние сроки заболевания, после исчез новения ряда противопоказаний, имев шихся в остром периоде ИМ (выражен ной брадикардии, быстро проходящих блокад, артериальной гипотонии, ост рых проявлений СН). При этом ЛС на значают внутрь с более низких доз, ко торые увеличивают более медленно и осторожно.
Критерии прекращения увеличения дозы:
nЧСС менее 50/мин;
nсистолическое АД менее 90 мм рт. ст. или ухудшение состояния пациента при снижении АД;
nвыраженные нарушения внутрисер дечной проводимости;
nпоявление или усугубление СН;
nвозникновение бронхообструкции (тре буется отмена).
Атенолол в/в 2,5—5 мг, при хорошей переносимости 2 раза с интервалом 10 мин, через 15 мин внутрь 50 мг, затем внутрь 100 мг/сут или
Метопролол в/в по 2,5—5 мг при хорошей переносимости каждые 2—5 мин до суммарной дозы 15 мг, через 15 мин внутрь 50 мг, затем внутрь по 50 мг 4 р/сут 2 сут, в по0 следующем по 100 мг 2 р/сут или
Пропранолол в/в 2—3 мг, при хорошей переносимости по 1 мг не менее чем через каждые 2 мин до суммарной дозы 0,1 мг/кг, через 1—2 ч внутрь по 40 мг 4 р/сут, через 2—3 сут внутрь по 80 мг 3 р/сут.
ББ вводят внутривенно небольшими дозами под контролем АД, ЧСС, состоя ния внутрисердечной проводимости, симптомов СН и признаков бронхоспазма. Введение следующего внутривенного бо люса возможно при хорошей переносимо сти предыдущего.
Применение ингибиторов ангиотензинпревращающего фермента (АПФ)
Ингибиторы АПФ показаны больным с ИМ, особенно при СН, низкой фракции выброса (ФВ) или обширном пораже нии миокарда, не имеющим противопо казаний, начиная с первых суток забо левания.
Противопоказания:
nсистолическое АД менее 100 мм рт. ст.;
nгиповолемия;
nвыраженная почечная недостаточ ность;
nдвусторонний стеноз почечных арте рий;
nбеременность;
nнепереносимость ЛС.
Лечение начинают с приема внутрь ма лых разовых доз, которые увеличивают постепенно, обычно достигая рекомен дуемой (или максимально переносимой) дозы в течение ближайших 24—48 ч. Первоначально целесообразно исполь зовать ЛС короткого действия (капто прил):
269

G-21.qxd 20.09.04 11:48 Page 270
РАЗДЕЛ II. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
|
Каптоприл внутрь в начальной дозе |
переход на прием ЛС внутрь, их достав |
||
|
6,25—12,5 мг, рекомендуемая доза |
ку через кожу или слизистые оболочки с |
||
|
по 50 мг 2—3 р/сут или |
наличием периодов времени, свободных |
||
|
Лизиноприл внутрь в начальной дозе |
от действия нитратов. |
||
|
2,5—5 мг, рекомендуемая доза 10 мг |
См. гл. 19. «Хроническая ишемичес0 |
||
|
1 |
р/сут или |
кая болезнь сердца». |
|
|
Периндоприл внутрь в начальной дозе |
|
||
|
2 |
мг, рекомендуемая доза 2—4 мг |
|
|
Инфаркт миокарда |
||||
|
1 |
р/сут или |
||
|
Рамиприл внутрь в начальной дозе |
в более отдаленные сроки |
||
|
1,25—2,5 мг, рекомендуемая доза |
|
||
Длительная фармакотерапия ИМ необхо |
||||
|
по 5 мг 2 р/сут или |
|||
|
Трандолаприл внутрь в начальной дозе |
дима для предотвращения смерти, по |
||
|
0,5—1 мг, рекомендуемая доза 4 мг |
вторного возникновения ИМ, предупреж |
||
|
1 |
р/сут или |
дения и устранения возможных осложне |
|
|
Эналаприл внутрь в начальной дозе |
ний (таких, как нарушения ритма сердца, |
||
|
2,5 мг, рекомендуемая доза по 10 мг |
СН, тромбоэмболии, перикардит, синдром |
||
|
2 |
р/сут. |
Дресслера) и не имеет определенной спе |
|
|
|
|
цифики. |
|
Нитраты
Нитраты назначают при наличии показа ний. Их применение у всех больных с ост рым ИМ не приводит к уменьшению час тоты неблагоприятных исходов и счита ется нецелесообразным.
Показания:
n стойкая или возобновляющаяся ише мия миокарда;
nострые проявления СН;
nстойкая АГ.
Нитроглицерин в/в инфузионно с на0 чальной скоростью 5—10 мкг/мин в течение 24—48 ч.
Противопоказания:
nвыраженная сократительная дисфунк ция правого желудочка, когда его вы брос зависит от преднагрузки;
nгиповолемия;
nсистолическое АД менее 90 мм рт. ст.;
nЧСС менее 50/мин;
nвыраженная тахикардия;
nприменение силденафила в предшест вующие 24 ч.
При необходимости дозу ЛС удваивают каждые 5—15 мин до исчезновения ише мии миокарда, получения гемодинамиче ски значимого эффекта (уменьшение си столического АД не менее чем на 15 мм рт. ст., но не ниже 90 мм рт. ст.) или воз никновения побочных реакций.
В дальнейшем при сохранении стено кардии или выраженной СН возможен
Антиагрегантная терапия
Антиагреганты (ацетилсалициловая кис лота, клопидогрел, тиклопидин) преду преждают повторный тромбоз коронар ных сосудов.
Ацетилсалициловая кислота (таблетки, покрытые или не покрытые кишечно0раство0 римой оболочкой) внутрь
неопределенно долго 75—160 мг 1 р/сут.
При невозможности применения аце тилсалициловой кислоты из за наличия противопоказаний или непереносимости ЛС назначают:
Клопидогрел внутрь 75 мг 1 р/сут или
Тиклопидин внутрь по 250 мг 2 р/сут.
Из за достаточно высокой частоты по бочных эффектов тиклопидин применя ют реже, чем клопидогрел.
Применение β9блокаторов
ББ при хорошей переносимости приме няют неопределенно долго. Положи тельное влияние на отдаленный прогноз ИМ доказано для ацебутолола, карведи лола, метопролола, пропранолола и ти молола, однако пока нет оснований пола гать, что другие препараты менее эф фективны.
270
