
- •Тема занятия «брюшной тиф у детей»
- •Брюшной тиф у детей
- •Заболеваемость брюшным тифом детей в рф (количество случаев в год)
- •Фагопрофилактика брюшного тифа
- •При контакте с больным или реконвалесцентом детям от 6 мес. До 3 лет 1 таб. Бактериофага, старше и взрослым по 2 таб. 3-х кратно с интервалом 3-4 дня
- •Клиническая классификация брюшного тифа у детей
- •Сальмонелла
- •Проверьте уровень самоподготовки, отвечая на вопросы:
- •Возбудитель брюшного тифа: (2)
- •К какой группе сальмонелл относится палочка брюшного тифа, согласно
- •Практическое занятие по теме «Брюшной тиф у детей» строятся по следующему плану:
Клиническая классификация брюшного тифа у детей
Тип |
Тяжесть |
Течение |
Осложнения |
Типичный тиф
Атипичные формы: cтертая,
Бактерионосительство |
Легкая форма
Среднетяжелаяформа
Тяжелая форма
|
Острое
Затяжное
Абортивное
Волнообразное
Рецидивирующее
|
Пневмония Бронхит Миокардит Менингоэнцефалит Перфорация кишечника Кишечное кровотечение Остеомиелит, пиелит Инфекционно- токсический шок |
ЭТИОЛОГИЯ
Брюшнотифозная палочка (S.typhi) относится к семейству энтеробактерий, грамотрицательная, подвижная (имеет 8-14 перитрихиально расположенных жгутиков), хорошо растет на обычных питательных средах, особенно при добавлении желчи, факультативный анаэроб.
 S.typhi
содержат соматический термостабильный
О-антиген (эндотоксин), который является
сложным мукополисахаридным комплексом,
в состав которого входит и Vi-антиген.
Согласно классификации Кауфмана-Уайта,
S.
typhi
относится к группе Д, которая
характеризуется наличием IX и XII
О-антигенов.
S.typhi
содержат соматический термостабильный
О-антиген (эндотоксин), который является
сложным мукополисахаридным комплексом,
в состав которого входит и Vi-антиген.
Согласно классификации Кауфмана-Уайта,
S.
typhi
относится к группе Д, которая
характеризуется наличием IX и XII
О-антигенов.
ПСальмонелла
атогенность брюшнотифозных бактерий
определяет эндотоксин, играющий
основную роль в патогенезе
заболевания, и "ферменты агрессии",
такие как гиалуронидаза, фибринолизин,
лецитиназа, гемолизин, гемотоксин,
каталаза и другие, выделяемые
бактериями в процессе колонизации
и гибели. В ходе инфекционного процесса
S. typhi могут
вырабатывать лекарственную
устойчивость, видоизменяться
(переходить в L-формы) и таким образом,
жить десятилетиями в организме человека,
не поддаваясь лечению антибактериальными
препаратами.
S. typhi тифа устойчива во внешней среде, например, она способна длительное время сохранять жизнеспособность при низких температурах (до 60 дней), в воде (до 90 дней), мясе, сыре, хлебе, молоке, масле (до 1-3 мес.), на овощах и фруктах (до 5-10 дней) и размножаться в пищевых продуктах.
ПАТОГЕНЕЗ
Входными воротами инфекции является желудочно-кишечный тракт. Брюшнотифозные палочки являются тропными к лимфатической системе и их внедрение возможно уже в лимфатические образования ротоглотки – миндалины. В тонзиллярной ткани может быть катаральное воспаление, а в разгар заболевания и язвенно-некротическое. Далее, минуя желудок и 12-перстную кишку, возбудитель достигает нижнего отдела тонкой кишки и проникает в лимфоидные образования (солитарные фолликулы и пейеровы бляшки), где и размножается. Затем лимфогенно попадает на следующий барьер – в мезентериальные лимфатические узлы, где также происходит размножение и накопление возбудителя. Все это происходит в инкубационном периоде (от 10-14 дней - до 3-х недель), клинических проявлений нет.
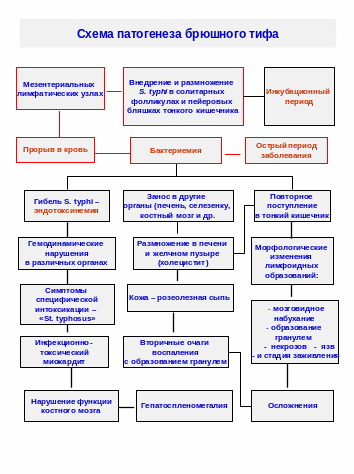 В
конце инкубационного периода возбудитель
из лимфатических узлов кишечника в
большом количестве прорывается в
кровеносную систему - возникает
бактериемия, что является началом
клинических проявлений заболевания:
появление лихорадки и
инфекционно-токсического синдрома.
Посев крови (гемокультура) является
самым ранним абсолютно достоверным
методом диагностики болезни уже
в начальном периоде заболевания.
В
конце инкубационного периода возбудитель
из лимфатических узлов кишечника в
большом количестве прорывается в
кровеносную систему - возникает
бактериемия, что является началом
клинических проявлений заболевания:
появление лихорадки и
инфекционно-токсического синдрома.
Посев крови (гемокультура) является
самым ранним абсолютно достоверным
методом диагностики болезни уже
в начальном периоде заболевания.
Массивная гибель брюшнотифозных бактерий и накопление эндотоксина приводят к развитию специфической интоксикации, которая клинически проявляется снижением аппетита (вплоть до анорексии), лихорадкой, адинамией, сонливостью, а при тяжелом состоянии развивается «status typhosus». Токсическое действие эндотоксина на сердечно-сосудистую систему сопровождается выраженными гемодинамическими нарушениями (брадикардия, гипотония, изменения ЭКГ и др.). Гемодинамические изменения в сердечной мышце, наряду с развитием дистрофических и воспалительных изменений, принимают характер инфекционно-токсического миокардита.
При бактериемии происходит гематогенный занос возбудителя в разные органы, в первую очередь в печень, селезенку, костный мозг и кожу, где возникают вторичные очаги воспаления с образованием характерных брюшнотифозных гранулем. Из тканевых очагов и мест первичной локализации возбудитель периодически проникает в ток крови, усиливая и поддерживая бактериемию, которая может продолжаться от 2-3 дней до 3-4 недель и более.
В эту фазу на коже появляется типичная розеолезная сыпь, отмечается увеличение печени, селезенки, нарушения функции костного мозга. Токсическое воздействие захватывает ауэрбаховское и солнечное сплетение, что проявляется болевым синдромом, метеоризмом, могут быть запоры (что наиболее характерно для детей старшего возраста) или диарея (энтерит) – для детей раннего возраста. Закономерно поражается вегетативная нервная система, страдает функция пищеварительных желез, в том числе поджелудочной, что необходимо учитывать при назначении диеты.
Размножающиеся в печени и желчном пузыре S. typhi могут вызывать воспалительные изменения в желчных путях. Выделяясь с желчью в кишечник, они повторно внедряются в уже ранее сенсибилизированные лимфатические образования и вызывают в них характерные морфологические изменения:


Повторное внедрение возбудителя в лимфоидный аппарат (начиная со 2-й недели), приводит к аллергической реакции тонкой кишки и феномену Артюса, который характеризуется некрозом гранулем солитарных фолликул и пейеровых бляшек. У детей раннего возраста эта и последующие стадии могут отсутствовать, и болезнь заканчивается как бы на стадии мозговидного набухания или образованием лишь поверхностного некроза. У детей старшего возраста, как и у взрослых, обычно возникает более глубокий и распространенный некроз пейеровых бляшек и солитарных фолликул с образованием язв. В этом периоде могут возникать наиболее тяжелые осложнения брюшного тифа - перфорация тонкого кишечника с развитием перитонита и кишечное кровотечение (3-4-я неделя болезни), даже при легких и абортивных формах болезни.
При благоприятном течении болезни, в начале 5-й недели наступает стадия заживления язв. Динамика морфологических изменений в кишечнике не связана с лихорадкой, поэтому больных не выписывают из стационара раньше, чем через 3 недели после нормализации температуры. В эти сроки могут быть осложнения и рецидивы. В тяжелых случаях, наряду со специфическими изменениями в кишечнике обнаруживаются морфологические изменения, свойственные брюшнотифозному энцефалиту, миокардиту, пневмонии, нефриту и др.
Продолжительное и неравномерное поступление микробов и эндотоксина из первичного (кишечник) и вторичных очагов воспаления в кровь обуславливает длительный и волнообразный характер лихорадки. Токсическое воздействие на костный мозг, возникновение очагов воспаления и некроза проявляется лейкопенией, нейтропенией, анэозинофилией, относительным лимфоцитозом или ядерным сдвигом влево в периферической крови.
В ответ на циркуляцию возбудителя и его токсинов в крови вырабатываются специфические антитела: агглютинины, преципитины, комплементсвязывающие и др., которые, наряду с фиксацией микробов ретикулоэндотелиальными клетками, осуществляют элиминацию брюшнотифозных бактерий и обеспечивают выздоровление. Однако у ряда больных формирование гуморального и клеточного иммунитета при брюшном тифе происходит менее интенсивно, либо генетически детерминирована его дефектность, и полной элиминации возбудителя не происходит. В этих случаях брюшнотифозные бактерии длительно сохраняются в желчном пузыре, почках, лимфатических узлах, костном мозге - развивается хроническое носительство.
Повторные заболевания встречаются крайне редко, после перенесенного брюшного тифа у большинства больных формируется стойкий иммунитет.
КЛИНИЧЕСКАЯ КАРТИНА
Инкубационный период колеблется от 3 до 30 дней, в редких случаях — до 50 дней (в среднем 10-14 дней). Начало заболевания может быть острым, когда температура тела достигает максимальных значений не позднее 3-го дня болезни, и постепенным (после 3-го дня). Динамика развития клинических проявлений брюшного тифа существенно зависит от возраста детей.
Брюшной тиф у детей, начиная с 5-7 летнего возраста, практически не отличается от брюшного тифа у взрослых больных и может начинаться как остро, так и постепенно.
Характерными признаками брюшного тифа являются:
повышение температуры тела до максимальных цифр (до 38-40°С) в течение 3-5 дней с характерными для этого заболевания утренними ремиссиями. Общая продолжительность лихорадочного периода не превышает 2-3 недель (в среднем 14 дней);
характерен внешний вид больного: безучастный взгляд, бледность и одутловатость лица, сухие губы, иногда – на губах herpes labialis;
симптомы неспецифической (слабость, головная боль, апатия, бессонница, снижение аппетита и др.) и специфической брюшнотифозной интоксикации (status typhosus) - оглушенность, сонливость, заторможенность, нередко - галлюцинации и бред, а в тяжелых случаях и потеря сознания.
брадикардия, приглушение или глухость сердечных тонов, снижение артериального давления и, в редких случаях, могут развиться явления миокардита;
розеолезная сыпь на коже появляется, начиная с 7-8 дня болезни или чуть раньше, с типичной локализацией: боковые поверхности живота, реже - на коже груди и плечах, имеет вид отдельных круглых пятнышек розового цвета, диаметром около 3 мм, располагается на бледном фоне.
В последние годы сыпь при брюшном тифе у детей обычно скудная, обнаруживаются лишь единичные элементы (5-20), реже сыпь бывает обильной, или отмечаются подсыпания, пока есть бактериемия. Розеолы сохраняются на коже обычно 3-5 дней, а иногда до 7-14 и более;
«тифозный» язык - сухой, в центре обложен густым грязно-серым (или коричневым) налетом, кончик языка и его края остаются чистыми от налета, имеют красный цвет, нередко язык имеет по краям отпечатки зубов из-за его отечности;
метеоризм - живот умеренно вздут газами, болезненный в правой подвздошной области, там же часто определяется урчание и укорочение перкуторного звука за счет гиперплазии лимфатических узлов брыжейки (симптом Падалки).
В ряде случаев (до 20%), уже на первой неделе заболевания, может иметь место диарейный синдром, протекающий по типу энтерита (испражнения принимают вид "горохового супа"). Частота стула не превышает 8-10 раз в сутки, и испражнения не содержат патологических примесей.
гепатоспленомегалия - развивается на высоте заболевания, начиная с 4-5 дня от начала болезни.
Брюшной тиф типичный
среднетяжелая форма
Выписка из истории
болезни.
Марина Н.,
3 года 2 мес.
уже с первых часов заболевания ярко выражены симптомы интоксикации - дети становятся раздражительными, вялыми, бледными, отказываются от груди, вскрикивают, плачут, имеет место сонливость, адинамия, инверсия сна (сонливость днем и бессонница ночью). Температура тела повышается до 39-40°С и выше, могут иметь место судороги и потеря сознания;
появляется рвота и диарейный синдром (энтерит) - стул становится жидким, обильным, непереваренный, с примесью прозрачной слизи и зелени, с частотой до 10-15 и более раз в сутки;
быстро развивается токсикоз с эксикозом с характерными клиническими проявлениями, что существенно утяжеляет состояние больного;
чаще наблюдается тахикардия, падение АД, приглушение тонов сердца;
у большинства больных имеет место лейкоцитоз с палочкоядерным сдвигом и повышение СОЭ, лейкопения встречается редко;
кишечные кровотечения и перфорация кишечника практически не встречаются. Редко возникает и миокардит.
У детей первых месяцев жизни заболевание имеет острое, бурное начало с гипертермического синдрома, могут быть менингеальные и симптомы энцефалита, но без существенных изменений со стороны ликвора. Реже брюшной тиф у детей первых месяцев жизни и новорожденных может протекать по типу сепсиса.
ТЕЧЕНИЕ, ИСХОДЫ, ОСЛОЖНЕНИЯ
Течение брюшного тифа у детей чаще всего гладкое, в ряде случаев возможны обострения, рецидивы и осложнения, а в исходе заболевания - нередко формируется длительное бактерионосительство.
Клиническими предвестниками рецидива являются: длительный субфебрилитет, тахикардия или, наоборот, брадикардия, медленное сокращение размеров печени и селезенки, стойкий метеоризм, обложенность языка, олигурия. Как правило, рецидивы протекают легче и короче, чем первичное заболевание. Чем тяжелее форма болезни, тем чаще бывают рецидивы.
Существует точка зрения, что рецидивы возникают вследствие длительного сохранения брюшнотифозных бактерий в костном мозге, и при ослаблении защитных сил организма они проникают в ток крови, размножаются и дают новую волну заболевания. Частота рецидивов у детей во многом зависит от проводимой терапии и составляет 5-30%.
Бактерионосительство - большая часть детей освобождается от возбудителя спустя 2-3 недели после установления нормальной температуры тела. Однако у части детей (около 4%) возбудитель брюшного тифа продолжает обнаруживаться в течение нескольких месяцев, и даже лет в испражнениях, желчи и т.д. Причинами длительного носительства могут быть:
Ряд авторов брюшнотифозное носительство рассматривают как хронический инфекционный процесс. При этом палочки брюшного тифа десятки лет паразитируют в клетках ретикулогистиоцитарной системы, особенно костного мозга. При определенных условиях бактерии выходят в кровь и начинают выделяться из организма.
Кишечное кровотечение обычно возникает в результате образования язв в тонкой кишке и сопровождается появлением:
общей слабости, бледности кожного покрова, головокружения, нередко — падением температуры тела до нормы;
пульс учащается, становится слабого наполнения и напряжения, артериальное давление падает, тоны сердца становятся глухими, появляется систолический шум на верхушке сердца;
в периферической крови характерно падение гемоглобина и уменьшение числа тромбоцитов;
несколько часов спустя от начала кровотечения, иногда к концу суток - кал становится «дегтеобразным».
Массивное кровотечение из кишечника у детей в последние годы встречается редко, чаще оно бывает незначительным, но может продолжаться в течение нескольких суток, состояние детей при этом ухудшается постепенно, что существенно затрудняет своевременную раннюю диагностику.
Перфорация кишечника, как и кишечное кровотечение, может возникнуть на 2-4 неделе болезни, в том числе и при легких, стертых формах заболевания, и ведет к развитию диффузного или ограниченного (местного) перитонита. Клинически перфорация кишечника сопровождается:
появлением резких болей в животе, повторной рвоты и ухудшением общего состояния больного;
при этом появляются симптомы характерные для "острого живота", лейкопения сменяется лейкоцитозом.
При тяжелом общем состоянии и выраженной брюшнотифозной интоксикации, в связи с глубоким торможением коры головного мозга, боли в животе, и напряжение мышц брюшной стенки могут быть не выражены или даже отсутствовать. Однако, на ранних стадиях, всегда удается обнаружить три ведущих диагностических признака перфоративного перитонита: острые боли в животе, напряжение мышц живота и изменение типа дыхания
Редкими осложнениями брюшного тифа у детей являются: инфекционно-токсический шок;
специфическая брюшнотифозная пневмония, менингит, пиелит, остеомиелит
инфекционно-аллергический миокардит, тромбофлебит и др.
Осложнения у детей раннего возраста при брюшном тифе чаще всего носят неспецифический характер и возникают за счет присоединения вторичной бактериальной флоры с развитием пневмонии, отита и др.
ДИАГНОСТИКА
Брюшной тиф у детей диагностируется на основании клинико-эпидемиологических данных, с учетом возрастных особенностей, при обязательном лабораторном подтверждении диагноза. Лабораторная диагностика основана на обнаружении возбудителя (или антигена) в биоматериале и специфических антител в крови больного.
Бактериологические методы. Для ранней диагностики брюшного тифа наибольшее значение имеет посев крови «гемокультура», которую следует проводить на протяжении всего лихорадочного периода. Со 2-й недели болезни брюшнотифозные микробы можно обнаружить в посевах кала, мочи и дуоденального содержимого. Наиболее высокий процент выделения палочек брюшного тифа получается при посевах костного мозга. В целом бактериологическое подтверждение диагноза брюшного тифа удается получить у 80-90% больных.

Серологические методы лабораторной диагностики брюшного тифа направлены на обнаружение и нарастание титра специфических антител в сыворотке крови или антигенов в биосубстрате. В практической работе чаще всего применяют реакцию Видаля и РНГА с использованием эритроцитарных О-, Н- и Vi-антигенов.
Реакция Видаля основана на обнаружении специфических брюшнотифозных О- и Н-антител в крови больного с помощью соответствующих антигенов. Положительные результаты чаще всего можно получить, начиная с 8-9 дня болезни. Реакция Видаля может быть положительной также у привитых и перенесших брюшной тиф ранее, поэтому решающее значение будет иметь нарастание титра антител в динамике заболевания в 2-4 и более раз. Для более точного выявления специфических иммунных сдвигов в крови больного реакцию Видаля следует ставить с 0-IX, 0-XII-Ag и Н-монодиагностикумами для исключения перекрестных реакций с сальмонеллами других серогрупп.
Специфической и чувствительной является РНГА с эритроцитарными 0 - и Vi-антигенами и реакция Vi-гемагглютинации. В РНГА концентрация 0-антител нарастает в динамике заболевания, тогда как титры Vi-антител существенно не меняются. Серологические реакции (РНГА и др.) на обнаружение специфических антител в крови больного следует ставить, начиная с 4-5 дня болезни, а затем на 2-3 неделе и позднее. Диагноз брюшного тифа считается подтвержденным при титре антител 1:200 и выше или при нарастании их титра в 2-4 раза в динамике заболевания. При оценке серологических реакций важно учитывать, что нарастание титров специфических О-антител свидетельствует о текущем инфекционном процессе, а наличие только Н - или Vi-антител — о перенесенном брюшном тифе или бактерионосительстве.
В последние годы для серологической диагностики используется иммуноферментный анализ (ИФА). Выявление специфических брюшнотифозных IgМ в крови указывает на текущий инфекционный процесс, а изолированное обнаружение IgG, - о вакцинальной природе антител или перенесенном ранее брюшном тифе.
Для экспресс-диагностики брюшного тифа и бактерионосительства используются серологические реакции, направленные на обнаружение антигена в фекалиях, моче и других субстратах: иммунофлюоресцентный метод, реакция нарастания титра фага (РНФ), реакция нейтрализации антител (РНА), иммуноферментный (ИФА) и иммунорадиометрический анализ (ИРА). Указанные методы специфичны, высоко чувствительны и позволяют быстро (в течение нескольких часов) обнаружить присутствие брюшнотифозных бактерий (антигена) в исследуемом материале (кровь, моча, испражнения и др.).
В крови на высоте заболевания развивается характерная для брюшного тифа лейкопения и нейтропения со сдвигом формулы крови влево до юных и даже миелоцитов, а также анэозинофилия, лимфоцитоз, ускорение СОЭ.
Толстая капля крови и мазок на малярию – исследуются в начальном периоде. В динамике заболевания каждые 5-7 дней проводится общий анализ мочи и крови, при необходимости – биохимия крови, коагулограмма, гематокрит, КОС, электролиты крови, рентгенография органов грудной клетки, ЭКГ и др.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
В практической работе брюшной тиф у детей чаще приходится дифференцировать от сальмонеллеза, паратифов, инфекционного мононуклеоза, лимфогранулематоза, а в начальном периоде — от гриппа, малярии и ОКИ другой этиологии.
Тяжелые формы сальмонеллеза, как и паратифы, мало отличаются от брюшного тифа у детей. Однако, при паратифах лицо больного часто гиперемировано, отмечается конъюнктивит, герпетические высыпания на губах, характерны повторные ознобы и пот. Розеолезная сыпь чаще бывает обильной и появляется уже на 2-3=й день болезни. Лихорадка преимущественно неправильного типа, часты желудочно-кишечные расстройства. Решающее значение имеет лабораторное обследование.
При инфекционном мононуклеозе также имеет место бледность кожного покрова при высокой лихорадке, увеличение размеров печени и селезенки. Однако, в отличие от брюшного тифа, в анализе крови выявляется умеренный лейкоцитоз, лимфомоноцитоз и атипичные мононуклеары. При серологическом исследовании сыворотки крови (ИФА и др.) определяются специфические антитела к вирусу.
Для лимфогранулематоза характерна лихорадка неправильного типа с ремиссиями, значительное увеличение лимфатических узлов, потливость, отсутствие нарушений со стороны желудочно-кишечного тракта и тифозного состояния. Наибольшие диагностические трудности возникают при абдоминальной форме лимфогранулематоза, особенно, если реакция Видаля бывает слабо положительной. В этих случаях решающее значение имеют результаты исследования пунктата лимфатического узла.
При малярии, особенно тропической, первые 3-5 дней заболевания лихорадка может носить постоянный характер («инициальная» лихорадка) и клиническая дифференциальная диагностика становится возможной лишь с появлением типичных приступов, сопровождающихся ознобом, жаром и потом. Постановке диагноза малярии помогают эпидданные и исследование мазка и толстой капли крови на присутствие малярийных плазмодиев.
Сыпной тиф имеет также острое начало заболевания с лихорадки. Но, в отличие от брюшного, имеет место резкая головная боль, гиперемии лица, инъекции сосудов склер. Имеет место раннее увеличение селезенки, тахикардия, нервно-психическое возбуждение, а также раннее появление розеолезно-петехиальной (геморрагической) обильной сыпи на сгибательной поверхности рук, груди и животе.
Грипп отличает от брюшного тифа острое начало с резкой головной боли, кратковременность лихорадки, наличие гиперемии лица, болей в глазных яблоках, мышцах, явления катара дыхательных путей, нормальные размеры печени и селезенки.
ЛЕЧЕНИЕ
Режим – строгий постельный в течение всего лихорадочного периода и еще 5-7 дней с момента нормализации температуры тела, затем разрешается садиться в кровати, а с 10-12 дня ходить.
Диета должна соответствовать возрасту ребенка. Из питания исключаются продукты, содержащие грубую клетчатку, а также картофель, бобовые и цельное молоко, которые могут спровоцировать или усиливают синдром энтерита. Для нормализации микробиоценоза кишечника целесообразно включать в питание детей лечебно-профилактические продукты питания на основе бифидо- или лактобактерий. Расширение диеты проводится с улучшением аппетита и общего состояния больного (но не ранее 5-6 дня нормальной температуры тела). Переход на обычную диету можно разрешить на 15-20 день после установления нормальной температуры тела из-за опасности развития кишечного кровотечения и перфорации кишечника.
При наличии диарейного синдрома диета строится на тех же принципах, что и при других ОКИ, протекающих с явлениями энтерита или гастроэнтерита. В этих случаях показано назначение ферментных (панкреатин, мезим форте и др.), антидиарейных препаратов и энтеросорбентов.
ЭТИОТРОПНАЯ ТЕРАПИЯ
Всем больным, не зависимо от возраста и тяжести заболевания, при подозрении на брюшной тиф, как и при подтвержденном лабораторными методами диагнозе, в качестве средств этиотропной терапии назначаются антибиотики или химиопрепараты.
При выборе антибактериального ЛС учитывается тяжесть заболевания, возрастные ограничения, наличие сопутствующей патологии и осложнений, а также лекарственная устойчивость возбудителя (S. typhi) и возможные побочные реакции.
Антибактериальные препараты назначаются в возрастных дозировках:
непрерывным курсом на протяжении всего лихорадочного периода и еще10 дней после нормализации температуры;
начиная с 3-го по 10-й день нормальной температуры тела, суточная доза ЛС может быть снижена.
ЛС «стартовой» терапии. Схема № 1
Амоксициллин внутрь, детям до 2 лет 20 мг/кг/сут, 2-5 лет 125 мг, старше 250 мг 3 раза/сут; в/м (или в/в) 30-50 мг/кг/сут на 2 введения или Ампициллин внутрь, детям от 1 мес. до 3 лет 25-50 мг/кг, старше – 50-100 мг/кг 4 раза/сут; в/м (или в/в) 100-400 мг/сут на 2 введения или Сульфаметокзазол/триметоприм (ко-тримокзазол) внутрь, детям 2-6 мес. 120 мг, 6 мес. – 5 лет 240 мг, 6-12 лет 480 мг, старше – 960 мг(по триметоприму) 2 раза/сут или Левомицетина сукцинат в/м, детям до 1г 25-30 мг/кг, старше 50 мг/кг на 2 введения или Хлорамфеникол внутрь, детям 1-3 г 15-25 мг/кг, 3-8 лет 150-200 мг, старше 200-400 мг 3-4 раза/сут |
Стартовую этиотропную терапию можно начинать одним из перечисленных ЛС, однако в клинической практике чаще всего применяют хлорамфеникол или левомицетина сукцинат. Они обладают выраженным бактериостатическим действием на тифо-паратифозные бактерии. В тех случаях, когда больной не может принимать ЛС через рот (тяжелое состояние, повторная рвота и др.), ЛС назначают вначале в/м или в/в, а затем переходят на прием внутрь.
При неэффективности ЛС «стартовой» этиотропной монотерапии (первые 4-5 дней лечения), а также для повышения санирующего эффекта можно использовать комбинации ЛС.
ЛС выбора. Схема № 2
Амоксициллин внутрь, в/м или Ампициллин внутрь, в/м (или в/в) |
±
Левомицетина сукцинат в/м, или Хлорамфеникол внутрь, или Фуразолидон внутрь 10 мг/кг/сут на 4 приема после еды (не более 10 дней) |
При тяжелых формах с 1-х дней заболевания, а также при неэффективности ЛС «стартовой» терапии целесообразнее назначать антибиотики обладающие, в последние годы, более высокой санирующей эффективностью в отношении сальмонелл, в том числе и S. typhi .
Альтернативные ЛС. Схема № 3
Амоксициллин/клавуланат внутрь до или после еды, в/в (или в/м) детям до 6 лет 30-40 мг/кг/сут на 2-3 раза, старше - по 1 г 2 раза/сут или Рифампицин внутрь, 15-20 мг/кг/сут на 2 приема или Цефотаксим в/м (или в/в), детям с массой тела до 50 кг 50-100 мг/кг/сут на 3-4 введения или Цефтриаксон в/м (или в/в), новорожденные 20-50 мг/кг/сут, старше – 50-75 мг/кг 1-2 р/сут, 3-7 дней или Цефоперазон в/м (или в/в) 50-100 мг/кг/сут на 2-3 введения или Цефтазидим в/м (или в/в) 30-100 мг/кг/сут на 2-3 введения |
В тяжелых случаях брюшного тифа - при развитии бактериальных осложнений (пневмония, менингит и др.) на фоне проводимой антибактериальной терапии, при септических формах, а также при отсутствии клинического эффекта схем лечения № 2,3 решается вопрос о замене на антибиотики «резерва» или сочетанном применении двух лекарственных средств:
Амикацин в/м (или в/в) 10 мг/кг/сут на 2-3 введения или Имипинем в/м (или в/в) 15-25 мг/кг 4 раза/сут или Цефепим в/в (или в/м) детям старше 12 лет 0,5-1 г каждые 12 час или Ципрофлоксацин внутрь за 1 час до еды или в/в 25 мг/кг 1 р/сут, детям старше 10 лет |
Для санации бактериовыделителей, используются препараты «стартовой» терапии для приема внутрь. При рецидивах и обострениях – проводится повторный 5-7-и дневный курс антибактериальной терапии или смена ЛС с учетом чувствительности выделенного штамма S. typhi. Если этиотропную терапию сочетать с использованием иммуномодуляторов (циклоферон и др.) – частота рецидивов уменьшается.
Патогенетическая терапия
Наряду с этиотропным лечением назначаются витамины (витамин C, группы B и др.), антигистаминные (димедрол, супрастин и др.). Для ускорения репарации слизистой оболочки кишечника показано назначение витамина U (метилметионинсульфония хлорид) в течение 2-3 недель.
Для повышения неспецифической резистентности организма назначают:
Нуклеинат натрия внутрь, по 0,05-0,1 3 р/сут, 7-10 дней или Пентоксил внутрь, 0,015-0,075/сут, 10-14 дней или Метилурацил внутрь, 0,05-0,075/сут, 10-14 дней или Лизоцим внутрь, 50-100 мг/сут (в 10 мл воды до еды), 7-10 дней |
По окончании курса антибактериальной терапии, для нормализации нарушенного микробиоценоза кишечника, местного клеточного звена иммунитета, показано назначение пробиотиков (пробифор, бифиформ, полибактерин и др.).
При тяжелых формах с целью дезинтоксикации, нормализации обменных нарушений и реологических свойств крови проводится инфузионная терапия с использованием альбумина, реополиглюкина и глюкозо-солевых растворов по общим правилам. Инфузионная терапия также позволяет восполнить объем циркулирующей крови, провести коррекцию электролитных расстройств и дегидратации при наличии токсикоза с эксикозом 2-3-й степени.
При наличии кишечного кровотечения назначают строгий постельный режим, ограничивают питье и прекращают прием пищи на 10-12 часов. Затем назначают жидкую пищу с постепенным расширением диеты по мере устранения признаков кишечного кровотечения. С гемостатической и заместительной целью переливают донорскую кровь. В этих случаях показано введение 10% раствора глюконата кальция, плазмы, эритромассы, викасола по 5-15 мг в течение первых 2-3 дней, аминокапроновой кислоты и др.
Перфорация кишечника - необходимо срочное хирургическое вмешательство.
ПОКАЗАНИЯ ДЛЯ КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
При выраженных нарушениях со стороны ЦНС (бред, галлюцинации и др.) и при подозрении на менингит – консультация невропатолога. При кишечном кровотечении и перфорации кишечника – консультация хирурга.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ И ВЫПИСКИ ИЗ СТАЦИОНАРА
Больные брюшным тифом, как и впервые выявленные бактериовыделители, подлежат обязательной госпитализации.
Выписка больного из стационара проводится после полного клинического выздоровления, но не ранее 14-го дня после установления нормальной температуры тела (при лечении антибиотиками — не ранее 21-го дня).и получения 2-х кратного отрицательного результата бактериологического исследования кала и мочи на бактериовыделение, проведенных с интервалом 5 дней, но не ранее 5 дней после отмены антибиотиков и нормализации температуры тела.
Переболевшие брюшным тифом лица подлежат диспансерному наблюдению и лабораторному обследованию. Бактериологическое обследование проводят не позднее 10-го дня после выписки из стационара 5 раз, с интервалом 1–2 дня. В последующие 3 месяца кал и мочу исследуют 1 раз в месяц, в дальнейшем (на протяжении 2 лет) — 1 раз в квартал троекратно. При отрицательных результатах этих исследований (за исключением декретированных категорий населения) переболевшие брюшным тифом снимаются с учета.
ПРОГНОЗ
Полное восстановление физического состояния ребенка после перенесенного брюшного тифа наступает на 4-6 неделе от начала заболевания. В отдельных случаях возможно и более продолжительное состояние постинфекционной астении (повышенная утомляемость, снижение аппетита, потливость и другие изменения со стороны вегетативной нервной системы).
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
Основная литература:
1. Учайкин В.Ф. Руководство по инфекционным заболеваниям у детей. – М.: Гэотар Медицина. – 1998. – стр. 428-443.
2. Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни и вакцинопрофилактика у детей. М., «Гэотар Медиа».-2006.- С. 430-444
Дополнительная литература:
1. Острые кишечные инфекции у детей. Учебно-методическое пособие для студентов, обучающихся по специальности 060103 (040200) «Педиатрия». Под редакцией В.Ф. Учайкина. М.: 2009
2. Рациональная фармакотерапия детских заболеваний. Руководство для практикующих врачей. М., «Литтерра». – 2007. -том XV.-книга 2.- С.117-131
3. Учайкин В.Ф., Молочный В.П. Инфекционные токсикозы у детей.. М.-2002
