
- •Методические указания
- •Актуальность темы.
- •Іі. Учебные цели занятия:
- •III. Цели развития личности специалиста (воспитательные)
- •IV. Междисциплинарная интеграция
- •V. Содержание
- •Карпульные шприцы
- •Карпульные инъекторы
- •VII. Материалы контроля для подготовительного этапа занятия: VII.1. Вопросы:
- •VII.2. Материалы методического обеспечения основного этапа занятия:
- •VII.3. Материалы контроля для заключительного этапа занятия: вопросы, задачи:
- •VIII. Список литературы
- •Тестовые задания
- •Вариант 5
V. Содержание
Местные анестетики (от греч. anaesthesia - нечувствительность) - вещества, подавляющие возбудимость концевых пластинок чувствительных нервов и блокирующие проведение импульсов по нервным волокнам.
За последнее время произошли значительные изменения в инструментальном обеспечении местной анестезии. Эти изменения коснулись буквально всех компонентов: лекарственных форм и способа приготовления местно анестезирующих растворов, конструкции шприцев и игл, техники проведения анестезии, а также решения вопроса обеспечения стерильности используемых растворов и инструментов. Благодаря этому произошло обновление всей технологии местной анестезии в стоматологии, включая даже появление новых и совершенствование известных способов обезболивания, что не только создало дополнительные удобства, но повысило безопасность и упростило требования к стерильности условий работы врача-стоматолога. Если прежняя технология обязывала проводить местную анестезию только в стерильных хирургических отделениях, то современные возможности позволяют применять ее на своих рабочих местах стоматологам всех специальностей.
Последнее обстоятельство оказало влияние на организацию работы стоматологов и требования к уровню их подготовки. Возможность самостоятельного проведения обезболивания позволяет значительно сократить непроизводительные затраты времени, улучшить качество лечения, радикальным образом повысить безопасность местной анестезии.
Безопасность и эффективность местной анестезии основывается на выполнении врачом-стоматологом ряда основных требований, к которым относятся следующие:
1. Клинико-физиологическое обследование общесоматического состояния пациента.
2. Выбор местно анестезирующего препарата и способа обезболивания сообразно особенностям предстоящего стоматологического вмешательства (области, продолжительности, объему и травматичности), функционального состояния тканей в месте вмешательства (наличие или отсутствие воспаления) и общесоматического состояния пациента.
3. Использование карпул и соответствующих инструментов — шприцев и игл.
4. Применение современной техники выполнения инъекций.
Теперь не менее значимым учитываемым фактором является безопасность местной анестезии, достижение надежного обезболивания при наименьшем риске возникновения не только системных, но и местных осложнений. Для этого стоматолог должен располагать удобным и надежным инструментом, необходимым для любого способа обезболивания. Шприцы, иглы и местно анестезирующие средства должны быть в полном комплекте и всегда готовы к использованию, а врач должен располагать полной информацией о характеристиках инструментов и средств, а также технике их применения.
ОБЩИЕ ТРЕБОВАНИЯ К МЕСТНОАНЕСТЕЗИРУЮЩИМ СРЕДСТВАМ
1. Должны обладать большой широтой терапевтического действия.
2. Должны обладать достаточной силой и длительностью действия.
3. Должны быть растворимы (для парентерального введения).
4. Не должны раздражать ткани в месте введения.
5. Должны обладать стойкостью к стерилизации.
6. Должны медленно всасываться.
7. Не должны расширять кровеносные сосуды.
8. Должны хорошо проникать через мембраны (для терминальной анестезии).
9. Не должны разрушаться в очаге воспаления.
Механизм действия местных анестетиков.
Фармакокинетика. Всасывание местных анестетиков в месте введения зависит от нескольких факторов, включающих дозу, место введения, присутствие сосудосуживающих агентов, таких, как адреналин, наконец, физико-химическими и фармакологическими свойствами препарата. Например, более быстрое всасывание анестетика происходит при введении в область с высокой сосудистой плотностью, например, слизистая трахеи. Сосудосуживающие средства замедляют всасывание местных анестетиков за счет снижения регионального кровотока.
Метаболизм и выведение: превращаются в печени или плазме в водорастворимые метаболиты и выводятся с мочой.
Большинство известных местных анестетиков сравнительно малорастворимы в воде и поэтому для целей клинического применения они готовятся в виде растворимой гидрохлоридной соли (так называемая "ионизированная форма"). Вследствие присутствия азота в амидной группе все вещества являются основаниями. В тканях со щелочной средой (рН=7,4) освобождается свободное ионизированное основание, хорошо растворимое в липидах, которое легко проникает через мембраны и оказывает анестезирующее действие. Пропорции ионизированной (кислотной, водорастворимой) и неионизированной (основание) форм во многом зависит от рН среды: чем выше рН, тем больше доля неионизированных составляющих и тем более выражен эффект местных анестетиков. В кислой среде местные анестетики малоэффективны, т.к. не переходят в основания и плохо проникают через мембраны клеток. В очаге воспаления - среда кислая, поэтому нельзя вводить местные анестетики в очаг воспаления, а необходимо его обкалывать по здоровой ткани.
Фармакодинамика (механизм действия) местных анестетиков.
Основной механизм заключается в блокаде генерации и проведения нервного импульса. Легковозбудимая мембрана аксона нерва поддерживает трансмембранный потенциал, равный от 90 до 60 мВт. В процессе возбуждения, натриевые каналы открываются и быстрый вход натрия в клетку приводит к деполяризации мембраны (40 мВт). Как результат деполяризации, натриевые каналы закрываются, а калиевые открываются. Выход калия из клетки реполяризует мембрану до потенциала 95 мВт; реполяризация возвращает натриевые каналы в исходный уровень. Ионные градиенты поддерживаются работой натрий-калиевого насоса. Местные анестетики проникают внутрь мембраны и связываются со специфическими рецепторами рядом с внутриклеточным окончанием ионного канала, при этом "+" -заряженная N+ катионная головка молекулы местного анестетика взаимодействует с анионным центром ("-" -заряд) и блокируют их, что нарушает транспорт натрия через мембрану. Оставшаяся часть молекулы анестетика ионизирует мембрану, нарушая проницаемость для ионов натрия и калия, в результате снижается проведение возбуждения. Действие местных анестетиков обратимое, т.е. после определенного времени возбудимость нервных окончаний восстанавливается. При действии местного анестетика в первую очередь отключаются:
тонкие не миелинезированные волокна типа С, проводящее болевую чувствительность.
тактильные ощущения исчезают позднее при блокаде миелинезированных волокон типа А.
в последнюю очередь происходит блокада двигательных волокон.
Таким образом, исчезновение чувствительности происходит в следующей последовательности; болевая, вкусовая, температурная, тактильная.
Механизм блокирующего действия определяется анестезиоформной или фармакоформной группой. Эта группа, которая определяет фармакологическую активность соединений. Химическая структура имеет три основных фрагмента:
1. Ароматическое кольцо.
2. Промежуточную цепь.
3. Аминогруппу.
Ароматическая группа обладает липофильностыо и отвечает за:
1) силу и избирательность местно-анетсезирующегно действия;
2) липоидотропность;
3) взаимодействие с мембранами.
Ароматическую группу называют анестезиоформной группой, поскольку именно она проникает через клеточную мембрану нервного волокна и определяет наличие местноанестезирующего эффекта веществ.
Промежуточная группа отвечает за:
1) стойкость; 2) продолжительность действия местного анестетика (чем меньше радикалов, тем длительнее действие местного анестетика).
Эфирные связи крайне нестабильны и все эфирные анестетики легко гидролизуются и в растворе, и во время инъекции, и в плазме. Так как этот процесс протекает достаточно быстро, эфирные анестетики отличаются низкой токсичностью, но и слабым кратковременным эффектом. В отличие от амидных анестетиков, которые гораздо более стабильны.
Аминогруппа отвечает за гидрофильность (растворимость в воде) местного анестетика:

А - эфирная связь; В - амидная связь
Вазоконстрикторы: адреналин, мезатон, норадреналин, левонорнефрин, вазопрессин, фелипресин.
Положительные свойства вазоконстрикторов: снижают токсичность действия анестетика, способствуют его депонированию, пролонгируют действие анестетика, меньшее кол-во препарата применяется, минимальное кровотечение в месте анестезии, снижает аллергизацию.
Отрицательные свойства вазоконстрикторов: уменьшение питания тканей, возможность вторичного кровотечения, повышение артериального давления, тахикардия, аритмии, вызывают бронхоспазм, могут вызвать аллергическую реакцию.
Самые распространенные анестетики, используемые в стоматологической практике для местной анестезии
Препарат |
Фирма |
Анестетик |
Вазоконстриктор |
Ultracain DS forte |
Hoechst |
4% арти каина гидрохлорид |
Адреналин 1:100 000 |
Septanest 4% SP |
Septodont |
4% арти каина гидрохлорид |
Адреналин 1:100 000 |
Ubistesin forte |
ESPE |
4% арти каина гидрохлорид |
Адреналин 1:100 000 |
Alphacain SP |
Spad |
4% арти каина гидрохлорид |
Адреналин 1:100 000 |
Ultracain DS |
Hoechst |
4% арти каина гидрохлорид |
Адреналин 1:200 000 |
Septanest 4% N |
Septodont |
4% арти каина гидрохлорид |
Адреналин 1:200 000 |
Ubistesin |
ESPE |
4% арти каина гидрохлорид |
Адреналин 1:200 000 |
Alphacain N |
Spad |
4% арти каина гидрохлорид |
Адреналин 1:200 000 |
Septanest 4% SVC |
Septodont |
4% арти каина гидрохлорид |
Без вазоконстриктора |
Scandonest 2% SP |
Septodont |
2% мепивакаина гидрохлорид |
Адреналин 1:100 000 |
Scandonest 2% NA |
Septodont |
2% мепивакаина гидрохлорид |
Норадреналин 1:100 000 |
Scandonest 3% SVC |
Septodont |
3% мепивакаина гидрохлорид |
Без вазоконстриктора |
Mepivastesin |
ESPE |
3% мепивакаина гидрохлорид 3 |
Без вазоконстриктора |
Mepidont3% |
L. MOLTENI |
3% мепивакаина гидрохлорид |
Без вазоконстриктора |
Xyionor 2% NA |
Septodont |
2% лидокаина гидрохлорид |
Норадреналин 1:25 000 |
■yiostesin A |
ESPE |
2% лидокаина гидрохлорид |
Адреналин 1:80 000 |
Xyionor 2% SVC |
Septodont |
2% лидокаина гидрохлорид |
Без вазоконстриктора |
Клинико-фармакологическая характеристика анестетиков амидного ряда.
 Лидокаин
(ксилокаин, ксикаин) — амидное производное
ксилидина. Первый амидный анестетик,
применяемый в стоматологии. Анестезирующий
эффект в 4 раза больше, чем у новокаина,
токсичность в 2 раза выше. Быстро
всасывается, медленно разлагается,
действует длительнее, чем новокаин.
Применяется для всех видов местной
анестезии. Для инфильтрационной и
проводниковой анестезии в стоматологии
используется 2% раствор анестетика.
Активно расширяет сосуды, поэтому
сочетается с вазоконстрикторами.
Лидокаин
(ксилокаин, ксикаин) — амидное производное
ксилидина. Первый амидный анестетик,
применяемый в стоматологии. Анестезирующий
эффект в 4 раза больше, чем у новокаина,
токсичность в 2 раза выше. Быстро
всасывается, медленно разлагается,
действует длительнее, чем новокаин.
Применяется для всех видов местной
анестезии. Для инфильтрационной и
проводниковой анестезии в стоматологии
используется 2% раствор анестетика.
Активно расширяет сосуды, поэтому
сочетается с вазоконстрикторами.
В терапевтических дозах способен оказывать слабое вазоплегическое и гипотензивное действие, а также незначительно уменьшать сократительную способность миокарда. Подобный эффект может быть более выражен (вплоть до коллапса) при быстром попадании концентрированных растворов лидокаина в кровеносное русло. В связи с этим следует принимать меры предосторожности при введении анестетика, а также ограничить до минимума возможные перемещения больного после анестезии. Лидокаин, применяемый в дозах, не вызывающих судорог, обладает седативным эффектом. Применяется в качестве противоаритмического средства.
Противопоказан данный препарат при выраженной сердечнососудистой недостаточности, атриовентрикулярной блокаде II—III степени, тяжелых нарушениях функции печени и почек, а также при повышенной чувствительности 1 этому анестетику.
Форма выпуска: 2% раствор в ампулах по 2 мл (40 мг), 2% раствор в картриджах (карпулах) по 1,8 мл, 2-5% мазь, 2-5% гель, 10% аэрозольный раствор.
Максимальные дозы у взрослых: без вазоконстриктора — 200 мг, с вазоконстриктором — 500 мг.
 Бупивакаин
(син.
— Carbostesin, Duracain, Narcain, Sensorcain, Svedocain).
Бупивакаин
(син.
— Carbostesin, Duracain, Narcain, Sensorcain, Svedocain).
Является бутиловым аналогом мепивакаина.
Синтезирован A.F.Ekenstam в 1937 г. Результатом этой структурной замены является возрастание анестезирующей активности в 6 раз и токсичности в 7 раз относительно новокаина. Анестезия наступает через 4—10 минут после введения препарата, достигая своего максимума через 15—35 минут. Обладает сильным сосудорасширяющим действием и поэтому применяется в комбинации с вазоконстрикторами. При попадании н сосудистое русло возможны токсические реакции. Аллергические реакции крайне редки.
Для проведения инфильтрационной анестезии на мягких тканях применяют 0,25% (до 60 мл) и 0,5% (до 30 мл) растворы. Для проводниковой и инфильтрационной анестезии на альвеолярном отростке — 0,75% (до 20 мл) раствор. Высшая разовая доза — 2 мг на 1 кг массы тела.
 Мепивакаин
(мепидонт, скандикаин, карбокаин) —
амидное производное ксилидина. Активный
инфедиент — мепивакаина гидрохлорид.
По эффективности равен 2% раствору
лидокаина. Не вызывает перекрестной
аллергической реакции с лидокаином и
эфирными анестетиками. Значительно
меньше лидокаина расширяет сосуды. 3%
раствор дает удовлетворительную глубину
и длительность анестезии без
вазоконстриктора, не стимулирует
сердечнососудистую систему. Это позволяет
использовать мепивакаин у пациентов с
тяжелой сердечнососудистой и эндокринной
патологией. Применяется при кратковременных,
не осложненных вмешательствах в
стоматологии.
Мепивакаин
(мепидонт, скандикаин, карбокаин) —
амидное производное ксилидина. Активный
инфедиент — мепивакаина гидрохлорид.
По эффективности равен 2% раствору
лидокаина. Не вызывает перекрестной
аллергической реакции с лидокаином и
эфирными анестетиками. Значительно
меньше лидокаина расширяет сосуды. 3%
раствор дает удовлетворительную глубину
и длительность анестезии без
вазоконстриктора, не стимулирует
сердечнососудистую систему. Это позволяет
использовать мепивакаин у пациентов с
тяжелой сердечнососудистой и эндокринной
патологией. Применяется при кратковременных,
не осложненных вмешательствах в
стоматологии.
Противопоказан при беременности, наличии гиперчувствительности к компонентам, эссенциальной мигрени, гипертиреозе, диабете, гипертрофии предстательной железы, остроугольной глаукоме и нефропатии.
Форма выпуска: в карпулах по 1,8 мл. У здоровых лиц, не получающих седативные препараты, общая доза соответствует 7 мг/кг мепивакаина гидрохлорида и не должна превышать 400 мг и 0,2 мг и адреналина однократно или при повторных применениях в течение 90 мин. Максимальная доза у взрослых — 1000 мг мепивакаина в сутки. У детей доза уменьшается в зависимости от веса и возраста.
 Цитанест
(прилокаин, ксилонест) — амидное
производное толуидина с быстрым
началом эффекта и средней продолжительностью
действия. Применяется для проводниковой
и инфильтрационной анестезии.
Сосудорасширяющее действие не выражено.
Препарат примерно на 30-50% менее токсичен,
чем лидокаин, но и менее активен,
более длительно действует. 4% раствор
цитанеста можно использовать для
местного обезболивания без вазоконстриктора.
Выпускается в карпулах по 1,8 мл, 2-3-4%
раствор, с адреналином 1:100 000, 1:200 000, с
фелипрессином (октапрессином). 3% раствор
цитанеста с октапрессином обеспечивает
продолжительность местно анестезирующего
действия на пульпу зуба примерно в
течение 45 минут. В отличие от норадреналина
и адреналина октапрессин не
взаимодействует с трициклическими
антидепрессантами. Цитанест с
октапрессином не вызывает ишемии в
месте инъекции, поэтому гемостатический
эффект не выражен.
Цитанест
(прилокаин, ксилонест) — амидное
производное толуидина с быстрым
началом эффекта и средней продолжительностью
действия. Применяется для проводниковой
и инфильтрационной анестезии.
Сосудорасширяющее действие не выражено.
Препарат примерно на 30-50% менее токсичен,
чем лидокаин, но и менее активен,
более длительно действует. 4% раствор
цитанеста можно использовать для
местного обезболивания без вазоконстриктора.
Выпускается в карпулах по 1,8 мл, 2-3-4%
раствор, с адреналином 1:100 000, 1:200 000, с
фелипрессином (октапрессином). 3% раствор
цитанеста с октапрессином обеспечивает
продолжительность местно анестезирующего
действия на пульпу зуба примерно в
течение 45 минут. В отличие от норадреналина
и адреналина октапрессин не
взаимодействует с трициклическими
антидепрессантами. Цитанест с
октапрессином не вызывает ишемии в
месте инъекции, поэтому гемостатический
эффект не выражен.
Один из метаболитов цитанеста может способствовать образованию метгемоглобина. Однако это наблюдается при использовании препарата в дозе 400 мг и выше, поэтому в стоматологии риск его применения невелик.
Рекомендуется с осторожностью применять при обезболивании у детей, беременных и лиц пожилого возраста. Противопоказан у пациентов с тяжелой патологией печени, при повышенной чувствительности к местно анестезирующим средствам амидного типа, врожденной или идиопатической метгемоглобинемии.
 Артикаин
(син. — ультракаин D-S, ультракаин D-S
forte, Septanest, Alfacain) имеет амидную структуру,
сходную с другими местными анестетиками,
но его молекулярная структура отличается
присутствием тиофенового кольца вместо
бензольного.
Артикаин
(син. — ультракаин D-S, ультракаин D-S
forte, Septanest, Alfacain) имеет амидную структуру,
сходную с другими местными анестетиками,
но его молекулярная структура отличается
присутствием тиофенового кольца вместо
бензольного.
Все местные анестетики амидного типа преобразуются в ходе обмена веществ в микросомах печени. Поскольку это относительно медленный процесс, период полувыведения веществ из плазмы составляет от полутора до двух часов. Артикаин дополнительно инактивируется гидролизованием с карбоксильной группой в ткани и крови точно не установленными плазмоэстеразами. Поскольку данное гидролизование проходит очень быстро и начинается немедленно после инъекции, приблизительно 90% артикаина инактивируется таким путем. Полученный в результате основной метаболический продукт — артикаиновая кислота — является неактивным местным обезболивающим средством и не имеет системной токсичности. Артикаиновая кислота растворяется в воде и выделяется почками в виде свободного метаболита (Rahn R., 1996). Поскольку артикаин гидролизуется в крови очень быстро, риск системной интоксикации ниже, чем у других местных анестетиков, особенно если повторное введение происходит во время стоматологического вмешательства.
Низкая токсичность в сравнении с лидокаином и мепивакаином позволяет использовать 4% раствор препарата, обладающий высокой анестезирующей активностью. Подобные преимущества ультракаина позволяют применять его у детей, беременных и пожилых пациентов (Басманова Е.В. с соавт., 1996; Шугайлов И.Л., 1996).
Артикаин благодаря его легкой диффузии в ткани открывает новую страницу в обезболивании зубов нижней челюсти (Pisold 1., 1994). Данные исследования показали, что артикаин способен диффундировать через кость на язычную часть зуба, даже если анестезия была выполнена с вестибулярной стороны. У артикаина более высокий коэффициент разделения, чем у лидокаина, прилокаина и бупивакаина (123,0 против 10,0; 6,9 и 83,2 соответственно) (Casanovas А.М. et а!.. 1982). Эти данные доказывают наличие высокой степени проникновения через биологические мембраны и лучших диффузионных свойств у артикаина, чем у других препаратов, что зависит от структуры и конфигурации молекулы артикаина (Lemay Н. et al., 1984).
Артикаин может обеспечивать обезболивание неба после инфильтрации и анестезию пульпы после инфильтрационной анестезии на нижней челюсти в области от 5 до 5 (Зорян Е.В., Анисимова Е.Н., 1996). Это позволяет при использовании артикаина уменьшить показания к проводниковым методам анестезии, что не только упрощает методику обезболивания, особенно у детей, но и уменьшает вероятность развития потенциальных осложнений, связанных с проводниковой анестезией (Schulte А., 1989). Уменьшается количество послеоперационных прикусов губ и языка. Все это делает препарат привлекательным для молодых специалистов.
После введения 1,7 мл препарата при инфильтрационной анестезии длительность действия ультракаина составляет от 156 до 270 минут (LemayH.etal., 1984) в зависимости от концентрации вазоконстриктора, индивидуальных особенностей.
Артикаин не содержит парабена — антибактериального консерванта, который чаще всего вызывает аллергические реакции. Концентрация метабисульфита — антиоксиданта, вещества, препятствующего окислению адреналина, — минимальная и составляет 0,5 мг на 1 мл раствора. Без метабисульфита адреналин, который содержится в растворе, быстро разлагается. Ультракаин содержит наименьшую концентрацию этого антиоксиданта по сравнению с другими местными анестетиками. Других же добавок, буферов и стабилизаторов лекарственная форма ультракаина не содержит. Стабильность анестетика достигается высоким качеством стекла, резиновых частей карпулы и высокой химической чистотой активного вещества.
Ультракаин в 6 раз эффективнее новокаина и в 2-3 раза сильнее лидокаина и мепивакаина (Szabo G. et al., 1988; Шугайлов И.А., 1997).
Рекомендуемая максимальная дозировка у взрослых составляет < 7 мг/кг массы тела, а у детей — < 5 мг/кг массы тела.
Быстрое наступление анестезии (0,3—3 мин) позволяет поддержать благоприятный психоэмоциональный фон, что особенно важно при работе с детьми.
Эффективность применения артикаина при воспалении (пульпит, периодонтит) исследовалась на 160 пациентах доктором H.G. Grigoleit (1996), сравнивалась с лидокаином. Выявлено, что оба анестетика в кислой среде воспаления действовали менее успешно. 52% пациентов, которым вводили 2% лидокаин с адреналином 1:200 000, жаловались на остаточную боль, в то время как число пациентов, которым вводили 4% артикаин с адреналином 1:200 000 и которые также жаловались на остаточную боль, составило лишь 15%. Это различие было значительным (р < 0,001). Результаты исследования показали, что время от начала до полной анестезии было короче у пациентов, которым вводили артикаин, а остаточная боль, наблюдаемая у пациентов с воспаленной тканью, которым вводили артикаин, не была заметно сильнее остаточной боли, отмеченной у пациентов, лечившихся у стоматолога при отсутствии воспаления.
Значительная терапевтическая широта ультракаина позволяет использовать до семи карпул и провести значительный объем лечения за один визит.
Сравнительный анализ анестетиков амидного ряда.
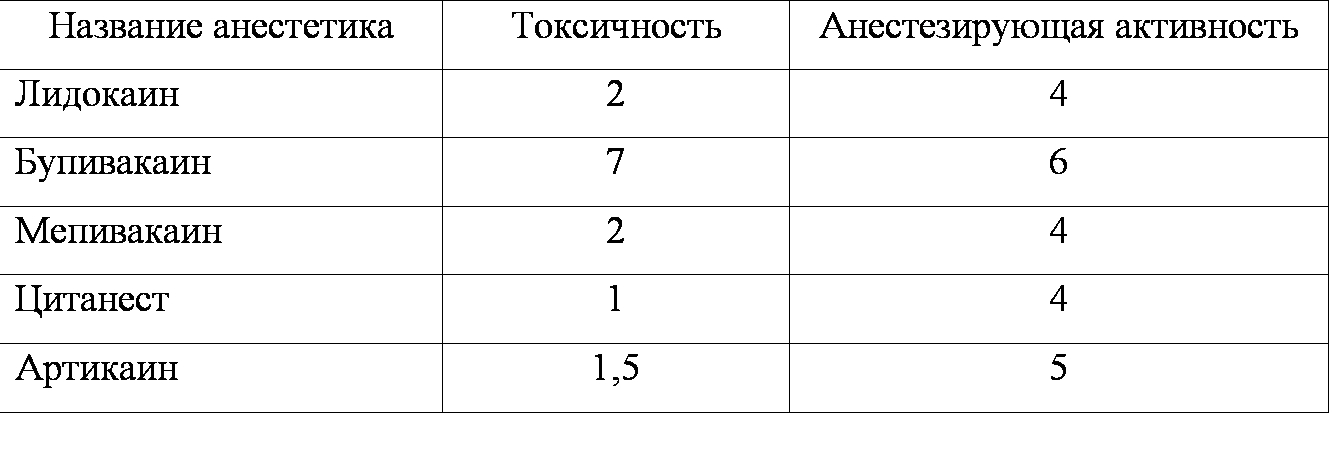
При использовании местных анестетиков необходимо учитывать индивидуальную максимальную дозу применяемого препарата. Сведения о токсичности анестезирующей активности анестетиков по отношению к новокаину приведены в таблице ниже:
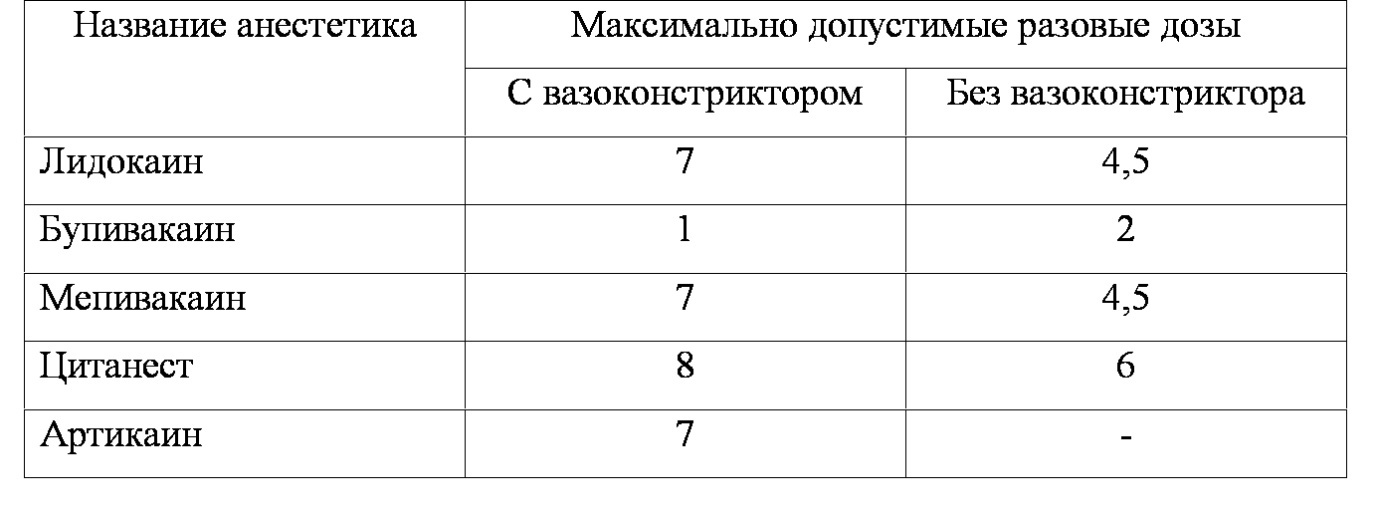
Врач-стоматолог должен всегда стремиться к достижению эффективного обезболивания, используя минимальное количество анестетика. Ассоциация стоматологов Германии в этой связи рекомендует использовать дозу, не превышающую 50% максимального значения токсической дозы:
Вазоконстриктор позволяет также снизить дозу местного анестетика. Влияние вазоконстрикторов на эффект местных анестетиков представлен ниже:
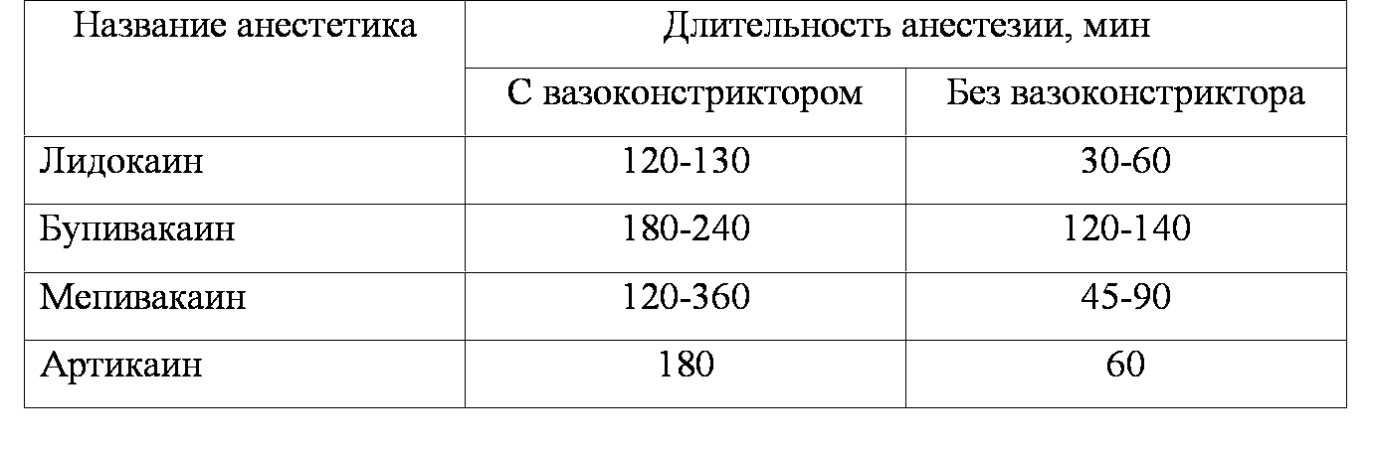
В настоящее время используется более 100 препаратов на основе всего 4-5 молекул (субстанций или действующих веществ) с различным содержанием вазоконстриктора. Изучать с научной или практической точки зрения досконально каждый препарат не имеет смысла.
Путь к гарантированной и предсказуемой анестезии лежит в повышенном внимании и в индивидуальном подходе к каждому отдельному пациенту, в тщательном сборе анамнеза, умении и готовности оказать необходимые мероприятия экстренной помощи. Совершенствоваться в методиках и технологиях обезболивания лучше с одним и тем же препаратом из артикаинового ряда, который хорошо знаком и изучен, имеет надежное строение карпулы и минимальное количество консервантов..
При проведении анестезии широко используются карпулированные анестетики. Для их введения применяются специальные инъекторы. Самыми распространенными являются два вида: карпульные шприцы – для инфильтрационной анестезии и инъекторы для проведения интралигаментарной анестезии. Их конструкция определяется, прежде всего, методами анестезии и созданием комфортных условий проведения процедуры (как для стоматолога, так и для пациента).
