
Исходы окс:
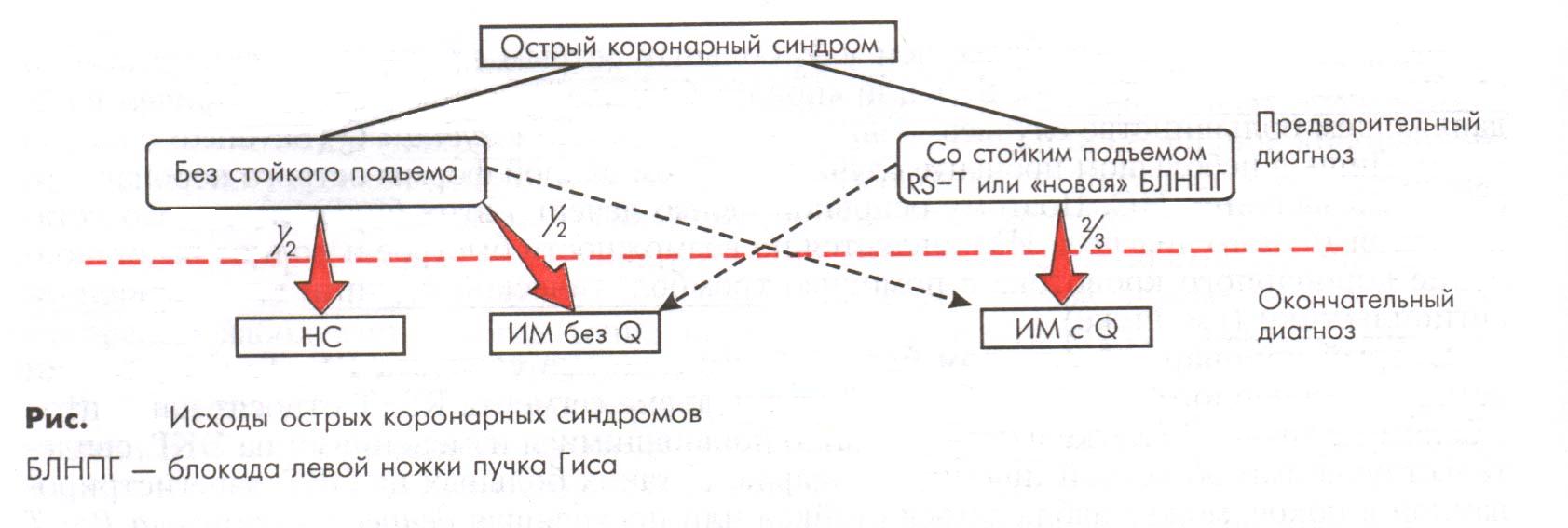
Таким образом, ОКС – это предварительный диагноз, помогающий выбрать оптимальную тактику ведения больных в самые первые часы от начала обострения заболевания. В конечном итоге даже может оказаться, что имеющиеся симптомы не были проявлением обострения ИБС.
ОКС со стойким подъемом сегмента RS-T: У 2/3 больных с ОКС со стойким подъемом RS-T или «новой» блокадой левой ножки пучка Гиса развивается трансмуральный ИМ с Q.
Лечение:
Тромболитическая терапия или первичная ангиопластика.
ОКС без стойкого подъема сегмента RS-T: На ЭКГ может наблюдаться стойкая или приходящая депрессия сегмента RS-T и/или инверсия зубца Т, но отсутствует стойкий подъем RS-T. В последующем возможно возникновение либо нестабильная стенокардия, либо ОИМ без Q. Эти две формы ИБС различаются по наличию маркеров некроза (тропонины, МВ-КФК).
Лечение:
Применение тромболитической терапии не показано, лечение должно быть направлено на устранение ишемии и предотвращение процесса дальнейшего тромбообразования.
Патогенез ОКС:
1). Механизмы дестабилизации атеросклеротической бляшки
- активное воспаление в оболочке;
- «механическая усталость»;
- кровоизлияния внутри бляшки;
- спазм в области «осложненной» бляшки;
- накопление в бляшке большого количества липидов.
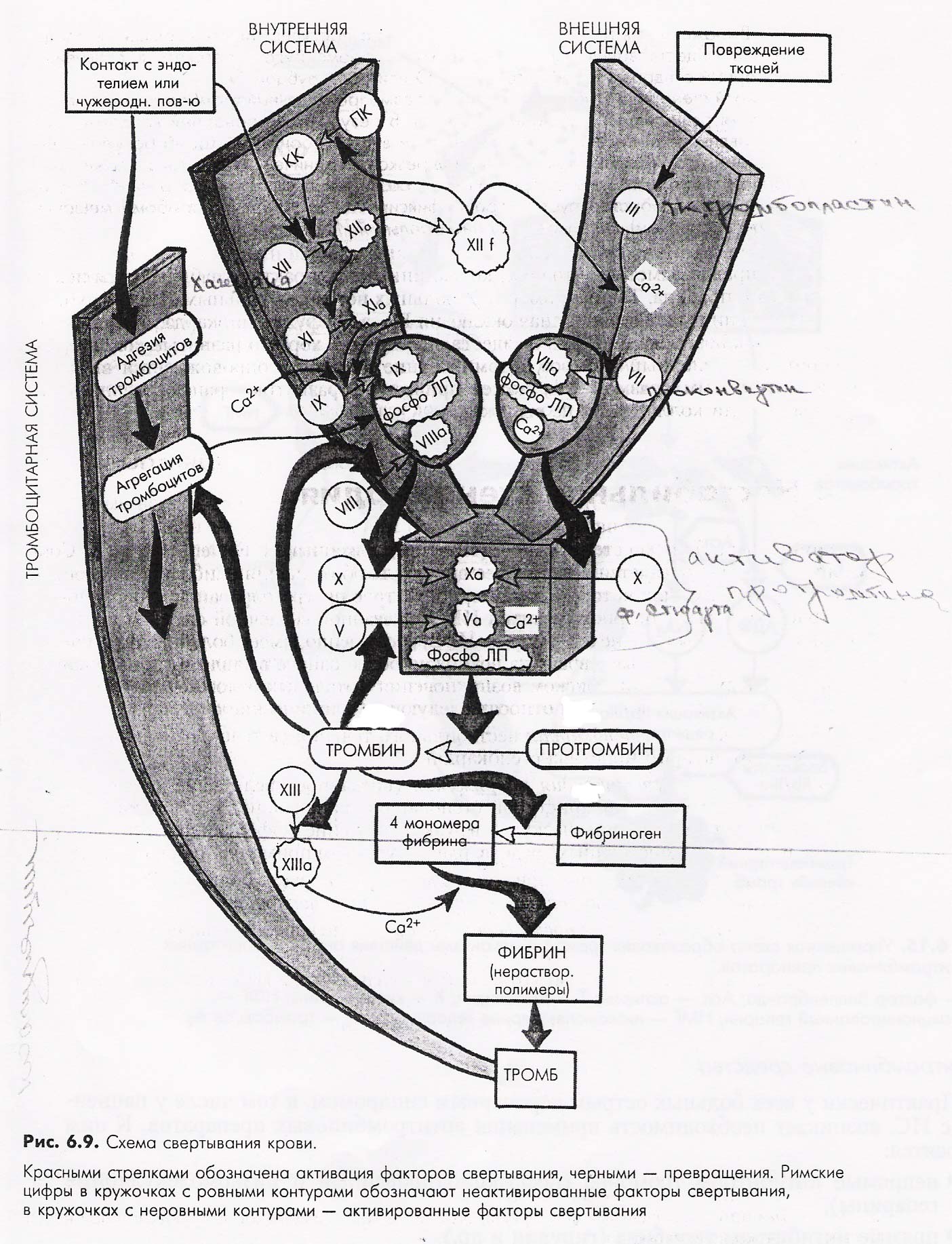
2). Тромбоз – образование тромба в области разрыва или эрозии атеросклеротической бляшки является решающим событием в общей последовательности формирования ОКС. Процесс образования тромба стадийный:
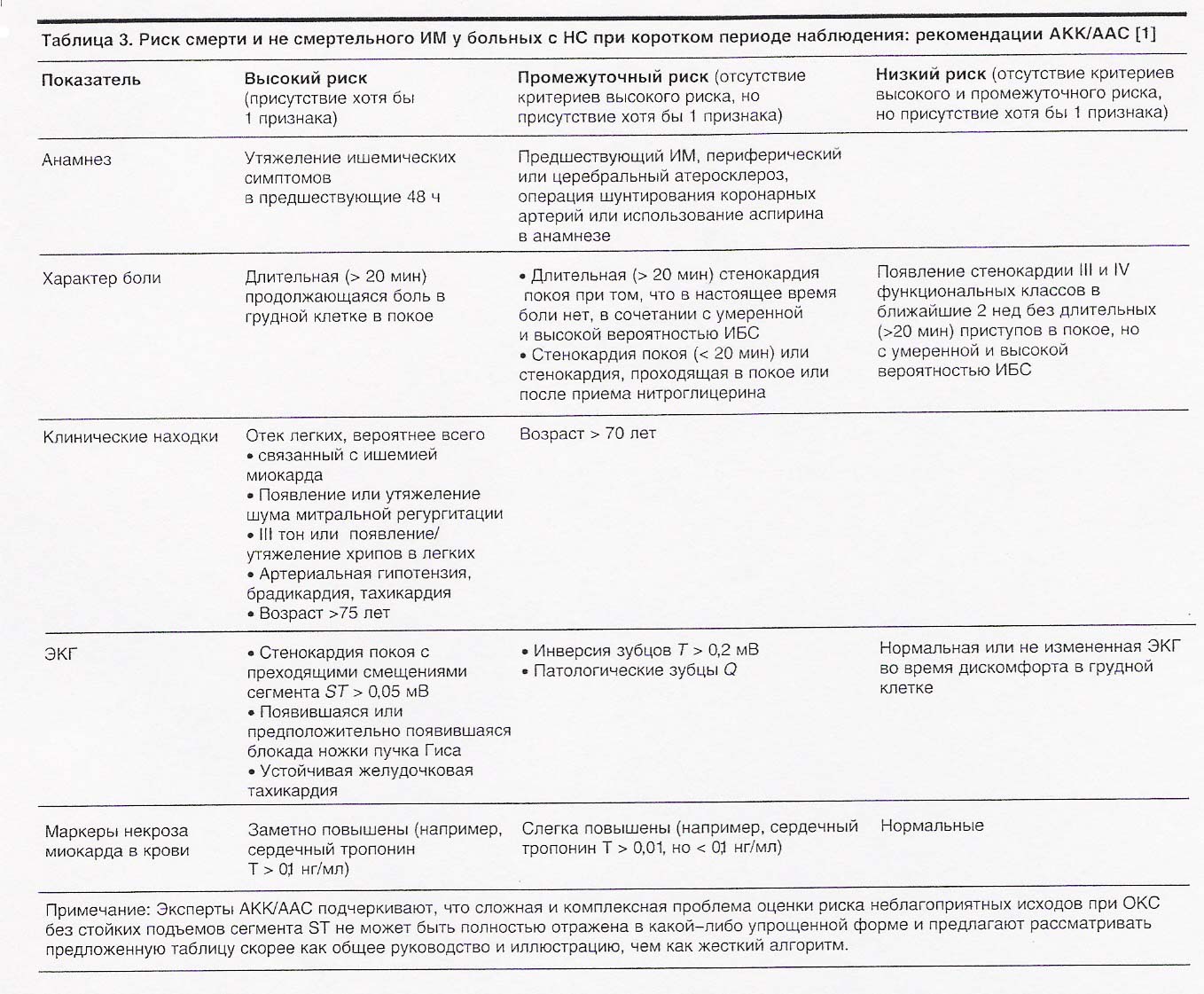
Нестабильная стенокардия:
Классификация
1). Впервые возникшая стенокардия (тяжелая – III – IV ФК или частые приступы), возникшая в последние 1-1,5 месяца.
2). Прогрессирующая стенокардия напряжения:
- учащение и увеличение длительности и интенсивности приступов стенокардии;
- изменение ФК (III ФК);
- присоединение приступов стенокардии покоя (IV ФК);
- снижается эффективность препаратов.
3). Подострая стенокардия покоя (боли > 20 минут), которой не было в течение последних 48 часов.
4). Острая стенокардия покоя – возникла в последние 48 часов до встречи с врачом.
5). Ранняя постинфарктная стенокардия – от 48 часов до 2-х недель от начала ОИМ.
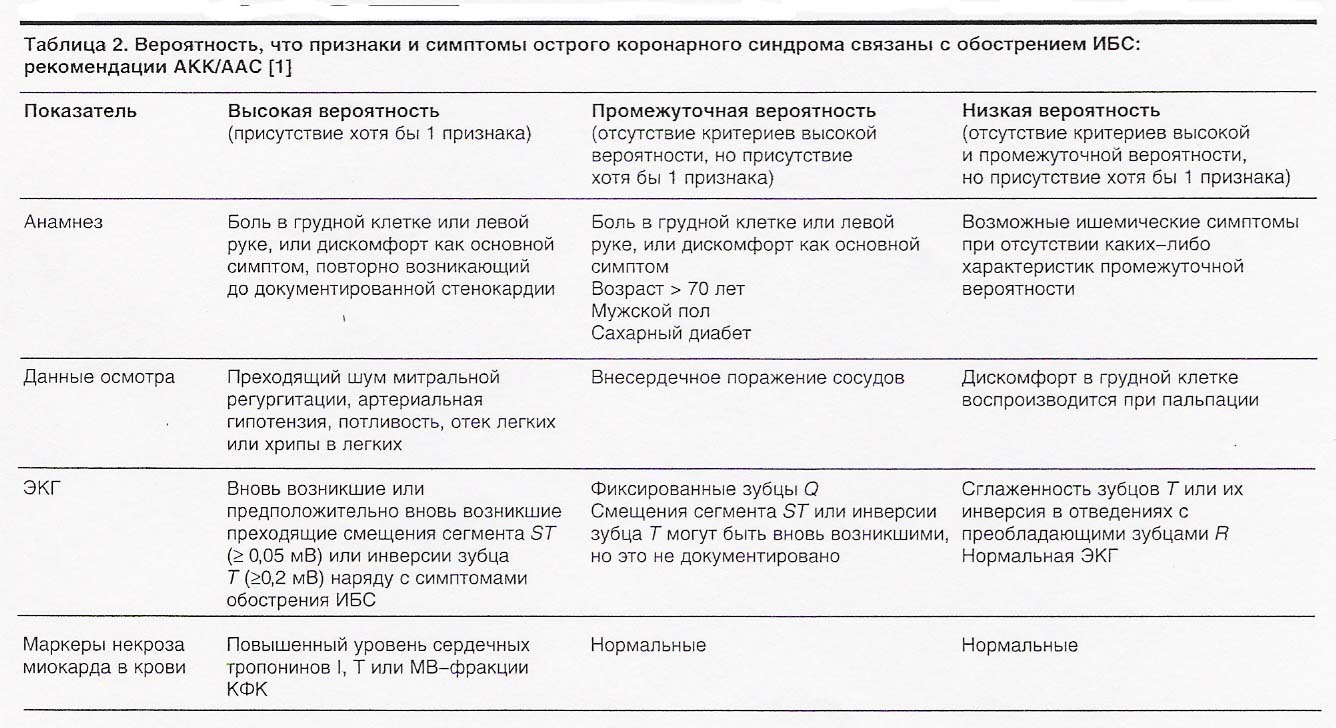
Диагностика нестабильной стенокардии:
1). ЭКГ: преходящая депрессия сегмента RS-T > 1 мм, которая сочетается со сглаженностью или «-» остроконечными зубцами Т в двух смежных отведениях. Отсутствие изменений на ЭКГ не исключает нестабильную стенокардию.
Преходящий подъем сегмента RS-T может быть выявлен во время приступа вазоспастической стенокардии Принцметала.
2). Функциональные нагрузочные тесты: У больных нестабильной стенокардией с низким риском по Braunwald перед выпиской из стационара, не раннее, чем через 10 дней после приступа, проводят стресс - тесты. Низкая толерантность к нагрузке и выраженные ишемические нарушения на ЭКГ во время теста служат показанием для осуществления КАГ и решения вопроса о реваскуляризации.
3). Лабораторные тесты:
- кардиоспецифические ферменты (КФК, МВ-КФК, ЛДГ, АСАТ) в пределах нормы или не > 40% от нормы.
- маркеры некроза – при нестабильной стенокардии с высоким риском развития ИМ и внезапной сердечной смерти.
4). ЭХО КГ: У больных нестабильной стенокардией гипокинезия левого желудочка может сохраняться от одного до нескольких дней.
5). Коронароангиография (КАГ):
Показана больным НС с высоким риском ИМ и внезапной смерти.
- повторные эпизоды ишемии (рецидивы боли или «-» динамика ЭКГ);
- больные с увеличением тропонинов или МВ-КФК;
- нестабильная гемодинамика (снижение АД или прогрессирующее нарушение кровообращения);
- угрожающее нарушение ритма;
- ранняя постинфарктная стенокардия.
Неблагоприятный прогноз:
- поражение ствола левой коронарной артерии;
- трехсосудистое поражение;
- стенозы 80-90%;
- тромб в коронарных артериях;
- слабое развитие коллатералей.
