
- •Методическое пособие для преподавателей
- •К практическому занятию по внутренним болезням на 6 курсе
- •Тема занятия: "Дифференциальная диагностика и лечение хронической ишемической болезни сердца"
- •Содержание занятия:
- •Клиническая классификация болей в грудной клетке
- •Классификация преходящей ишемии миокарда
Клиническая классификация болей в грудной клетке
Типичная стенокардия
- Загрудинная боль или дискомфорт характерного качества и продолжительности.
- Возникает при физической нагрузке или эмоциональном стрессе.
- Проходит в покое или после приема нитроглицерина.
Атипичная стенокардия
- Два из вышеперечисленных признаков.
Несердечная боль
- Один или ни один из вышеперечисленных признаков.
Классификация преходящей ишемии миокарда
1). Стабильная стенокардия напряжения.
I ФК: «Обычная повседневная физическая активность» (ходьба или подъем по лестнице) не вызывает приступов стенокардии. Приступ стенокардии возникает при выполнении очень интенсивной, или очень быстрой, или продолжительной ФН.
II ФК: «Небольшое ограничение обычной физической активности», что означает возникновение стенокардии в результате быстрой ходьбы или быстрого подъема по лестнице, после еды или на холоде, или в ветреную погоду, или под влиянием эмоционального стресса, или в первые несколько часов после подъема с постели; во время ходьбы на расстояние больше 200 метров (двух кварталов) по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях.
III ФК: «Выраженное ограничение обычной физической активности» - приступ стенокардии возникает в результате ходьбы на расстояние от одного до двух кварталов (100-200 метров) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях.
IV ФК: «Невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений» - приступ стенокардии может возникнуть в покое.
2). Вариантная стенокардия (локальный спазм КА).
- часто развивается в покое, ночью или в 5 утра.
- сопровождается повышением, а не снижением сегмента ST на ЭКГ.
- вариабельность толерантности к нагрузке (чаще после физической нагрузки, выполняемой утром, а не днем или вечером).
- феномен «прохождения через боль». Возникший приступ вазоспастической стенокардии и ЭКГ – признаки ишемии миокарда могут исчезнуть, несмотря на увеличение ЧСС. Это принципиально отличает ее от приступов стенокардии напряжения, обусловленных повышением потребности миокарда в кислороде.
- сопровождается брадикардией и выражается вегетативными расстройствами.
- часто возникает НРС (a-v блокады, э/с желудочков, в/желудочковые блокады).
- положительная холодовая проба и с эргометрином (альфа - адреностимулятор) – опасна, поэтому только в специализированных НИИ.
3). Безболевая ишемия миокарда: 2 типа.
1. полностью ББИМ.
2. сочетание обычных ангинозных приступов с ББИМ (обычно в 56%, у больных с СД >).
ББИМ – прогностически неблагоприятный признак.
Выявляется:
- ЭКГ – монитор (+ оценка антиангинальной терапии).
- Нагрузочные пробы.
- Стресс – ЭХО КГ.
- Нагрузочная сцинтиграфия миокарда.
Кардиальный синдром Х. Болевой синдром у лиц с нормальными или малоизмененными (по КАГ) коронарными артериями, но положительными нагрузочными пробами.
- женщины в пременопаузальном периоде.
- боли в 50% случаев типичный, но чаще атипичен (м.б. в покое, > 20-30 минут).
- сопровождается вегетативной дистонией.
- часто у мнительных, тревожных людей.
Кардиальный синдром Х не связан с увеличением смертности, но ухудшает качество жизни. Часто сочетается с метаболическим синдромом Х.
Патогенез:
- сужение просвета преартериол за счет гипертрофии гладкомышечных клеток и фиброза медии (микроваскулярная стенокардия) – теряют способность расширяться в ответ на увеличение потребности миокарда в кислороде.
- дисфункция эндотелия, снижение NO, увеличение эндотелина – 1.
- дефицит эстрогенов.
Диагностика:
- ЭКГ – монитор (Болевой и безболевой ИМ)
- тесты с физической нагрузкой: толерантность к физической нагрузке высокая, положительные пробы только в 20% случаев.
- ЧПЭС положительный у 2/3 больных.
- фармакологические тесты положительные с эргометрином --- снижается ST (в отличие от стенокардии Принцметала, где ST повышается).
- КАГ – в норме.
- стресс – ЭХО КГ – локальные нарушения подвижности.
Лечение:
1). Антиангинальные препараты.
2). Нитраты эффективны у 50% больных.
3). Дезагреганты.
4). Цитопротекторы.
5). ИАПФ.
6). Эстрогены – антагонисты эндотелина – 1 --- способствуют расширению коронарных артерий.
7). Психолог.
8). Физические тренировки.
Диагностика стенокардии напряжения.
1). Физикально:
- признаки периферического атеросклероза.
- наличие ХСН.
- метаболический синдром.
- уровень АД.
2). Лабораторные исследования:
- липидный спектр, Нв, сахар, трансаминазы.
3). Инструментальная диагностика:
- ЭКГ во время приступа, в покое.
- пробы с физической нагрузкой (тредмил, велоэргометрия, ЧПЭС).
Далее см. абсолютные и относительные противопоказания к нагрузочному ЭКГ-тесту.
- суточное ЭКГ – мониторирование (диагностика ББИМ, болевые приступы, общая длительность снижения ST > 60 минут – это показание к оперативному лечению, выявление вазоспастической стенокардии).
4). ЭХО КГ:
- нарушения локальной и глобальной сократимости (зоны акинезии, гипокинезии, дискинезии, ФВ).
- жизнеспособность миокарда (стресс-тест).
а). Оглушенный миокард – преходящее постишемическое нарушение локальной сократимости, возникающее после реперфузии.
б). Спящий (гибернирующий) миокард – в состоянии клеточного анабиоза.
- кардиосклероз и аневризмы.
- наличие внутрисердечных тромбов.
- наличие диастолической дисфункции.
- Р в легочной артерии.
- гипертрофия миокарда.
5). Рентген грудной клетки.
6). Фармакологические тесты:
- добутамин (повышается ЧСС, увеличивается потребность в кислороде).
- дипиридамол (синдром обкрадывания).
- эргометрин (спастические реакции).
7). Сцинтиграфия миокарда.
8). КАГ.
Показания:
1. стенокардия III - IV ФК при оптимальной антиангинальной терапии.
в анамнезе ВС или жизнеугрожающие аритмии.
стенокардия I – II ФК, перенесшие ИМ.
больные с постинфарктной аневризмой и прогрессирующей ХСН.
больные ИБС, направляемые на хирургическое лечение по поводу порока сердца или атеросклероз нижних конечностей.
признаки выраженной ишемии по данным неинвазивных исследований и ее прогрессирование.
Противопоказания: абсолютных нет.
Интерпретация результатов:
анатомический тип кровоснабжения.
локализация поражения.
распространенность поражения.
степень сужения.
I степень – 50%
II степень – 50-70%
III степень - > 75%
IV степень – окклюзия
Лечение ИБС и ИБС – ассоциированных заболеваний.
ИБС – ассоциированные заболевания:
Другие формы атеросклероза (нижние конечности, ОСА).
Инсульт в анамнезе.
Расслаивающая аневризма аорты.
Высокий риск сердечно-сосудистой летальности > 20%.
СД 2 типа + МАУ.
Метаболический синдром.
1). Немедикаментозная терапия:
- прекращение курения
а). курение увеличивает риск смерти на 50%, в 5 раз фатальных исходов.
б). продолжение курения после ОИМ увеличивает риск повторного ИМ в 5 раз.
- снижение массы тела (диета гипогликемическая, гипохолестериновая).
- физическая активность.
- снижение АД.
2). Медикаментозная терапия:
Цели
улучшить прогноз.
уменьшить частоту и количество приступов для улучшения качества жизни.
А – аспирин.
В – бета-блокаторы.
С – статины.
Д – ИАПФ.
И только потом – нитраты.
1). Антиагреганты: аспирин всем 1 мг/кг, при непереносимости клопидогрель 75 мг/сут.
2). Антиангинальные препараты:
- Бета-блокаторы (селективные) всем при отсутствии противопоказаний, ЧСС не > 55 в покое.
- Антагонисты кальция – недигидропиридиновые при противопоказаниях к бета-блокаторам, при вазоспастической стенокардии.
- Нитраты. Механизмы действия нитратов:
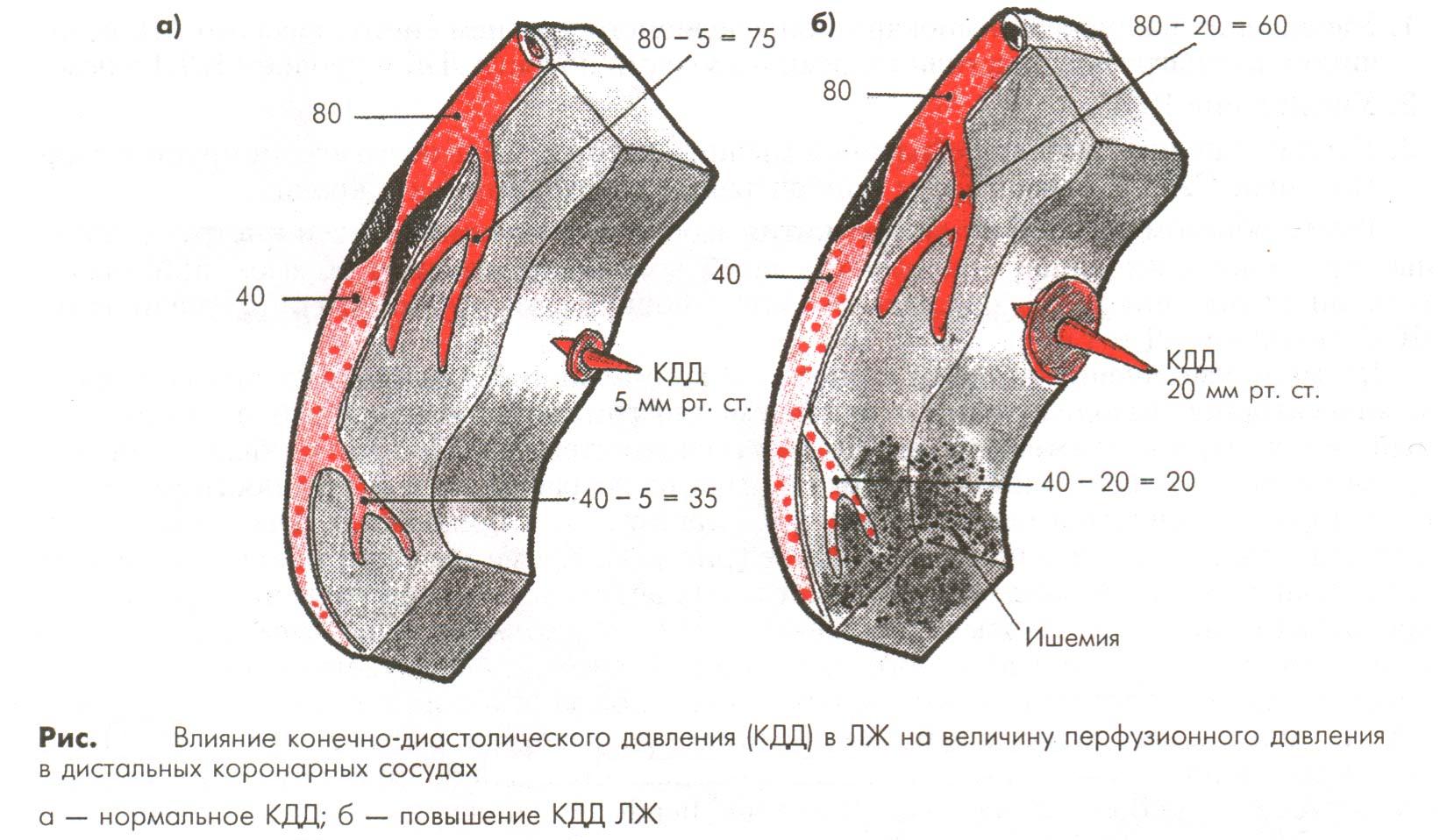
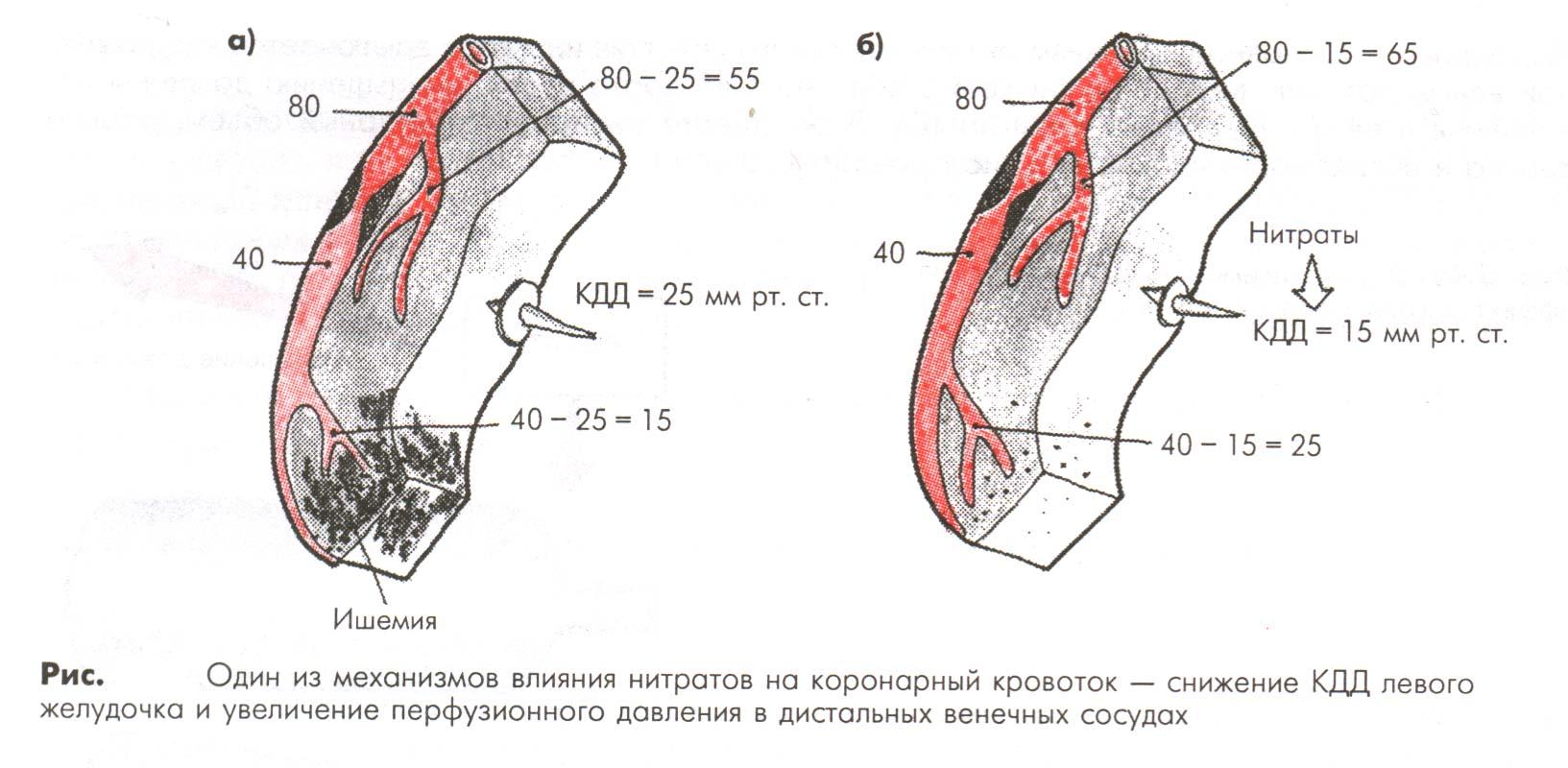
- вено – и артериолодилатация
- выработка NO
I ФК – прерывисто перед предполагаемой нагрузкой (короткие).
II ФК – прерывисто, можно использовать средней продолжительности (изосорбида динитрат, ИДН – ретард, молсидомин 2-4 мг, кардикет-2а, моночинкве).
III ФК – прерывисто, ассиметрично, умеренные и пролонгированные формы (то же + кардикет 40 и 60; изомак-ретард, эфокс лонг, оликард-ретард, диласидом-ретард) в 8.00 и 14.00.
IV ФК – круглосуточный прием с перерывами 10 часов, в который использовать другие Антиангинальные препараты (т.е. комбинация).
- Статины. Показаны всем (противопоказания: беременность, гепатит).
Целевые уровни ХС |
ХС ЛНП |
Общий ХС |
ИБС и эквиваленты |
< 2,5 |
< 4,5 |
2 и > факторов риска (SCORE < 5%) |
< 3,0 |
5 ммоль/л |
- ИАПФ. Показаны всем пациентам для улучшения прогноза.
Реваскуляризация миокарда.
Общие показания к реваскуляризации миокарда:
трехсосудистое поражение.
двухсосудистое поражение в сочетании с дисфункцией левого желудочка.
поражение ствола ЛКА.
ФВ < 30%.
Клинические показания:
- Стенокардия I - II ФК с ФВ < 45%.
- Стенокардия I - II ФК с ФВ < 45%, резко положительная проба с физической нагрузкой.
- Стенокардия III - IV ФК с ФВ > 35%.
- Стенокардия III - IV ФК с ФВ < 35% + наличие потенциально жизнеспособный миокард.
- ИБС + ВС.
АКШ:
Трехсосудистое поражение.
Поражение ствола ЛКА.
Однососудистое поражение, но извитость сосуда.
