
- •Методическая разработка
- •Анестезиологии и интенсивной терапии»
- •I. Актуальность темы
- •II. Цель занятия
- •III. Задачи
- •IV. Разделы, изученные ранее и необходимые для данного занятия
- •V. Рекомендуемая литература
- •VI. Вопросы для самоподготовки
- •VII. Учебный материал Электрофизиология сердца
- •Разновидности аритмий
- •Классификация антиаритмических средств При тахиаритмиях
- •При брадиаритмиях
- •Достоинства и недостатки различных групп антиаритмических средств
- •2. Прокаинамид
- •3. Дизопирамид
- •2. Лидокаин
- •Алгоритмы действий при клинически значимых аритмиях Желудочковая тахикардия без пульса и фибрилляция желудочков
- •Электромеханическая диссоциация
- •Асистолия
- •Брадикардия
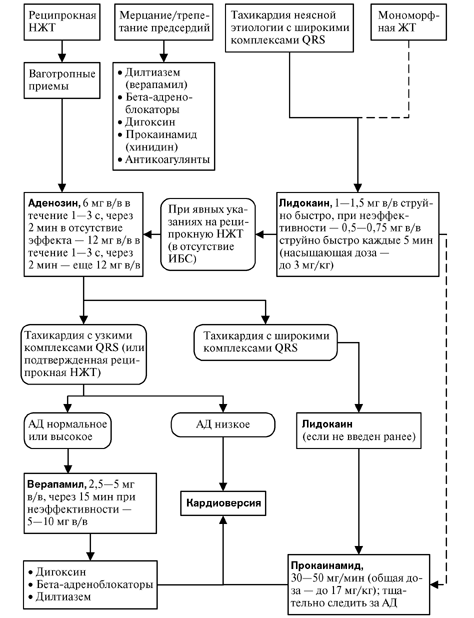
- •Тахикардия
- •Электрокардиостимуляция
- •Показания к постоянной электрокардиостимуляции
Тахикардия
ЖТ — желудочковая тахикардия, НЖТ — наджелудочковая тахикардия
Электрокардиостимуляция
Первые искусственные водители ритма были установлены пациентам в конце 50-х годов. Постепенно этот метод лечения завоевал популярность у кардиологов, и сегодня, к примеру, в США около 1 миллиона человека пользуются постоянными электрокардиостимуляторами, а в мире ежегодно имплантируется около 250000 новых аппаратов. Первые водители ритма были сравнительно несложными устройствами, обеспечивающими несинхронизированную стимуляцию одной камеры сердца. В последующем были разработаны более сложные программируемые стимуляторы двух камер сердца с меняющейся частотой стимуляции, что позволило улучшить результаты лечения и устранить некоторые нежелательные эффекты кардиостимуляции. Значительно увеличился и срок службы электрокардиостимуляторов (до 7–10 лет и более). Сегодня электрокардиостимуляция представляет собой отдельную специальность, поэтому в конечном итоге вопрос об имплантации водителя ритма и выборе конкретного устройства решает специалист. В данной статье содержатся некоторые представления о технических аспектах и возможностях метода, так как с одной стороны врачи чаще сталкиваются с больными с установленным водителем ритма, а с другой именно врач общей практики должен в принципе решить вопрос о целесообразности установки постоянного электрокардиостимулятора.
Показания к постоянной электрокардиостимуляции
Состояние |
Kласс показаний |
Синдром дисфункции синусового узла |
I. Брадикардия, сопровождающаяся клиническими симптомами II. Брадикардия <40 в минуту при отсутствии четкой связи между симптомами и редким ритмом III. Отсутствие симптомов |
Атрио-вентрикулярная блокада |
I. Блокада II-III степени, сопровождающаяся клиническими симптомами, бессимптомная блокада III степени при брадикардии <40 в минуту II. Бессимптомная блокада II степени или полная поперечная блокада с частотой сердечных сокращений >40 в минуту III. Блокада I степени или бессимптомная блокада II степени I типа |
Би- или трифасцикулярная блокада |
I. Блокада ножек пучка Гиса с перемежающейся полной поперечной блокадой, сопровождающейся симптомами, или блокада II степени II типа II. Интервал HV >100 мс или блокада ножек пучка Гиса, сопровождающаяся обмороками, которые не могут быть объяснены другими причинами III. Бессимптомная блокада ножек пучка Гиса или фасцикулярная блокада, сопровождающаяся атрио-вентрикулярной блокадой I степени |
Нейрогенные обмороки |
I. Повторные обмороки, провоцируемые стимуляцией каротидного синуса, асистолия >3 с при минимальном давлении на каротидный синус II. Обмороки, связанные с брадикардией, развивающейся при запрокидывании головы III. Повторные обмороки при отсутствии кардиоингибирующего ответа |
Kардиомиопатия |
I. Нет II. Обструктивная гипертрофическая кардиомиопатия, сопровождающаяся выраженной клинической симптоматикой, рефрактерной к фармакотерапии III. Дилатационная кардиомиопатия с тяжелой симптоматикой |
В 1991 году рабочая группа Американского колледжа кардиологов и Американской ассоциации сердца предложила классификацию показаний к электрокардиостимуляции. К I классу отнесены состояния, при которых, по общему мнению, следует имплантировать водитель ритма, ко II – состояния, при которых электрокардиостимуляторы используются часто, однако вопрос об их необходимости является спорным, к III – состояния, при которых электрокардиостимуляция, по общему мнению, не требуется. Естественно, при решении вопроса об имплантации постоянного водителя ритма учитывают общее состояние больного, его профессию и образ жизни, согласие на операцию и т.п. В то же время возраст не является решающим фактором, так как сегодня электрокардиостимуляторы с успехом имплантируют пациентам не только молодого и среднего, но и старческого возраста. Основным показанием к постоянной электрокардиостимуляции является синдром дисфункции синусового узла (более 50% больных c водителями ритма), который включает в себя широкий спектр нарушений синусового ритма (синусовая брадикардия, синоатриальная блокада, синдром брадикардии-тахикардии). Основное значение для решения вопроса об установке водителя ритма имеет наличие выраженной брадикардии, сопровождающейся клиническими признаками снижения церебрального кровотока (например, обмороками). Вторым главным показанием к электрокардиостимуляции является атриовентрикулярная блокада II–III степени, сопровождающаяся выраженной брадикардией и приступами Морганьи-Эдемса-Стокса. Нарушение атриовентрикулярной проводимости может быть результатом усиления активности блуждающего нерва. Подобные эпизоды нередко встречаются в ночное время при отсутствии клинических проявлений и не являются основанием для электрокардиостимуляции. Причиной поперечной блокады может быть блокада обеих ножек пучка Гиса (или правой ножки и обеих ветвей левой ножки), которая также может быть показанием к установке водителя ритма. К появлению обмороков могут привести нарушения автономной нервной регуляции АД и частоты сердечных сокращений (синдром каротидного синуса). Повышенная реакция каротидного синуса на давление сопровождается периодами асистолии или выраженной гипотонией. Стимуляция сердца может дать благоприятный эффект у больных с выраженной брадикардией или эпизодами асистолии.
Для обозначения водителей ритма используют буквы. Первая буква указывает камеру, на которую действует стимулятор (A – предсердие, V – желудочек, D – обе камеры). В настоящее время используют в основном двухкамерные стимуляторы, которые позволяют синхронизировать сокращения предсердий и желудочков и лучше имитировать нормальную работу сердца. Вторая буква обозначает камеру, где установлен чувствительный датчик (A – предсердие, V – желудочек, D – обе камеры, O – нет), дающий возможность выявить собственную электрическую активность соответствующей камеры сердца. Третья буква указывает тип ответа на регистрируемую активность (I – угнетение, T – активация и D – двойной). Однокамерные водители ритма (AAI, VVI) обычно работают в режиме “on demand” (по потребности), т.е. при появлении собственного электрического сигнала происходит подавление искусственного водителя ритма. В настоящее время чаще используют двухкамерные водители ритма (DDD, DDI). Синхронизация сокращения предсердий и желудочков обеспечивает более эффективное наполнение левого желудочка и увеличение (до 20%) конечного диастолического объема и ударного объема. Сохранение атрио-вентрикулярной синхронии у больных с синдромом дисфункции синусового узла сопровождается повышением выживаемости и снижением частоты мерцания предсердий и тромбоэмболических осложнений. Следует отметить, что в некоторых ситуациях, например, при синдроме дисфункции синусового узла и нормальной атриовентрикулярной и внутрижелудочковой проводимости можно имплантировать однокамерный водитель ритма (AAI). Еще одним свойством искусственных водителей ритма является способность значительно повышать частоту стимуляции (обозначается буквой R) в ответ на физическую нагрузку с целью удовлетворения возросших метаболических потребностей организма. С этой целью устанавливают специальные датчики (сенсоры), реагирующие на движения тела, грудной клетки при дыхании, химические стимулы и др. Возможно и одновременное использование различных сенсоров. Хотя подобные электрокардиостимуляторы имеют определенные ограничения (более короткий срок службы батарейки, высокая стоимость, необходимость частого обследования пациентов в первые месяцы после имплантации с целью коррекции режима работы стимулятора и др.), однако они могут оказаться полезными для больных с неадекватным хронотропным ответом на повышение метаболической потребности.
Основные типы электрокардиостимуляторов описываются трехбуквенным кодом: первая буква указывает, какая камера сердца стимулируется (A — Atrium — предсердие, V — Ventricle — желудочек, D — Dual — и предсердие, и желудочек), вторая буква — активность какой камеры воспринимается (A, V или D), третья буква обозначает тип реагирования на воспринимаемую активность (I — Inhibition — блокирование, T — Triggering — запуск, D — Dual — и то, и другое). Так, в режиме VVI и стимулирующий, и воспринимающий электроды располагаются в желудочке, а при возникновении спонтанной активности желудочка стимуляция его блокируется. В режиме DDD как в предсердии, так и в желудочке расположены по два электрода (стимулирующий и воспринимающий). Тип реагирования D означает, что при возникновении спонтанной активности предсердия стимуляция его будет блокироваться, и через запрограммированный промежуток времени (AV-интервал) будет выдан стимул на желудочек; при возникновении же спонтанной активности желудочка, напротив, будет блокироваться стимуляция желудочка, а через запрограммированный VA-интервал запустится стимуляция предсердия. Типичные режимы однокамерной ЭКС — VVI и AAI. Типичные режимы двухкамерной ЭКС — DVI и DDD. Четвертая буква R (Rate-adaptive — адаптивный) означает, что кардиостимулятор способен увеличивать частоту стимуляции в ответ на изменение двигательной активности или зависящих от уровня нагрузки физиологических параметров (например, интервала QT, температуры).
А. Общие принципы интерпретации ЭКГ
1. Оценить характер ритма (собственный ритм с периодическим включением стимулятора или навязанный).
2. Определить, какая камера (камеры) стимулируется.
3. Определить, активность какой камеры (камер) воспринимается стимулятором.
4. Определить запрограммированные интервалы кардиостимулятора (интервалы VA, VV, AV) по артефактам стимуляции предсердий (A) и желудочков (V).
5. Определить режим ЭКС. Необходимо помнить, что ЭКГ-признаки однокамерной ЭКС не исключают возможности наличия электродов в двух камерах: так, стимулированные сокращения желудочков могут отмечаться как при однокамерной, так и при двухкамерной ЭКС, при которой желудочковая стимуляция следует через определенный интервал после зубца P (режим DDD).
6. Исключить нарушения навязывания и детекции:
а. нарушения навязывания: имеются артефакты стимуляции, за которыми не следуют комплексы деполяризации соответствующей камеры;
б. нарушения детекции: имеются артефакты стимуляции, которые при нормальной детекции предсердной или желудочковой деполяризации должны быть блокированы.
Б. Отдельные режимы ЭКС
1. AAI. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС, то запускается предсердная стимуляция с постоянным интервалом AA. При спонтанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала AA спонтанная деполяризация предсердий не повторяется, запускается предсердная стимуляция.
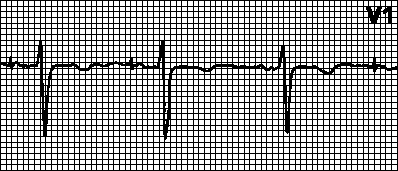
2. VVI. При спонтанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала VV спонтанная деполяризация желудочков не повторяется, запускается желудочковая стимуляция; в противном случае счетчик времени вновь сбрасывается, и весь цикл начинается сначала. В адаптивных VVIR-кардиостимуляторах частота ритма увеличивается с возрастанием уровня физической нагрузки (до заданной верхней границы ЧСС).
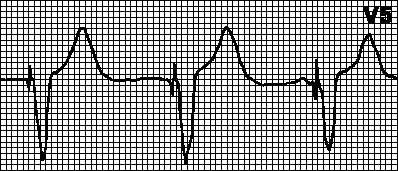
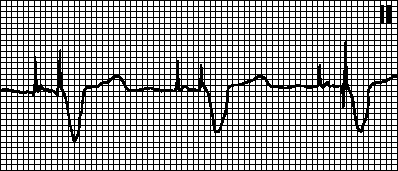
3. DDD. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС, запускается предсердная (A) и желудочковая (V) стимуляция с заданными интервалами между импульсами A и V (интервал AV) и между импульсом V и последующим импульсом A (интервал VA). При спонтанной или навязанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала VA. Если в этом интервале возникает спонтанная деполяризация предсердий, то предсердная стимуляция блокируется; в противном случае выдается предсердный импульс. При спонтанной или навязанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала AV. Если в этом интервале возникает спонтанная деполяризация желудочков, то желудочковая стимуляция блокируется; в противном случае выдается желудочковый импульс.
Самостоятельная работа студентов
Задание №1
Проведите осмотр пациента с частыми желудочковыми экстрасистолами, которому планируется проведение планового оперативного вмешательства.
соберите полный анестезиологический анамнез (обратить внимание на наличие в прошлом оперативных вмешательств, как пациент перенес наркоз, возникшие в прошлом осложнения со стороны анестезиологического пособия).
рассмотрите электрокардиограммы пациента в динамике
определите особенности премедикации и анестезиологического пособия
Задание №2
Проведите осмотр пациента с синусовой брадикардией, которому планируется проведение трансуретральной резекции простаты.
соберите полный анестезиологический анамнез (обратить внимание на наличие в прошлом оперативных вмешательств, как пациент перенес наркоз, возникшие в прошлом осложнения со стороны анестезиологического пособия).
рассмотрите электрокардиограммы пациента в динамике
определите особенности премедикации и анестезиологического пособия
проведите анализ истории болезни, оцените проведенную премедикацию (основываясь на данных интраоперационного мониторинга), при необходимости внесите коррективы и обоснуйте их выбор.
Клинические задачи
Задача №1
В приемное отделение каретой «скорой помощи» доставлен молодой мужчина, потерявший сознание на улице. В машине сознание восстановилось. Пациент рассказывает об ощущении перебоев в деятельности сердца, «сердце перевернулось в груди и замерло», при расспросе выяснилось, что подобный случай имел место 1 месяц назад, за медицинской помощью не обращался. ЭКГ: признаки полной АВ-блокады lll степени.
Объяснить причину развившегося состояния. Назначьте препарат для профилактики дальнейших приступов.
Задача №2
При проведении интубации трахеи у пациента при плановом оперативном вмешательстве развилась выраженная брадикардия с последующей асистолией (появление изолинии на ЭКГ-отведениях монитора). При ретроспективном изучении истории болезни выяснилось, что, несмотря на рекомендации анестезиолога, в хирургическом отделении не был введен атропин для премедикации за 30 мин до операции.
Ваши действия в описанной ситуации? Какая тактическая ошибка была допущена анестезиологом перед началом выполнения манипуляций?
Тестовый контроль
1. Лидокаин относится к группе антиаритмических средств:
а) I А
б) IБ
в) II группа
г) III группа
2. Препарат выбора при развившейся брадиаритмии:
а) лидокаин
б) верапамил
в) атропин
г) дилтиазем
3. При реанимационных мероприятиях лидокаин вводится:
а) внутрисердечно
б) внутриартериально
в) внутримышечно
г) внутривенно
4. Препарат выбора при наджелудочковой экстрасистолии:
а) лидокаин
б) верапамил
в) нифедипин
г) атропин
5. Нарушение функции щитовидной железы, характерный побочный эффект:
а) верапамила
б) этмозина
в) кордарона
г) изадрина
6. Начальный разряд при электродефибрилляции у взрослых составляет:
а) 100 Дж
б) 200 кДж
в) 200 Дж
г) 300 Дж
7. Укажите самый эффективный способ купирования фибрилляции желудочков:
а) прекардиальный удар
б) электрическая дефибрилляция
в) введение лидокаина
г) введение адреналина
8. Стартовая доза бикарбоната натрия составляет:
а) 1 ммоль\кг
б) 2 ммоль\кг
в) 0,5 ммоль\кг
г) 0,1 ммоль\кг
9. В 1 мл 4% раствора бикарбоната натрия содержится:
а) 1 ммоль
б) 0,1 ммоль
в) 0,5 ммоль
г) 2 ммоль
10. При электрической дефибрилляции максимальный разряд на открытое сердце составляет:
а) 10 Дж
б) 5 Дж
в) 100 Дж
г) 50 Дж
11. Эндотрахеальное введение можно использовать для:
а) верапамила
б) лидокаина
в) кордарона
г) анаприлина
12. Максимальный разряд при электрической дефибрилляции (наложение электродов на кожу):
а) 500 Дж
б) 300 Дж
в) 360 Дж
г) 50 Дж
Ответы к клиническим задачам:
№1: Синдром Морганьи – Адамса – Стокса, для профилактики можно использовать Изадрин (Изопреналин) по 5 мг (1 таблетка) под язык 3-4 раза в сутки.
№2: Проведение реанимационных мероприятий предусмотренных протоколом. Тактическая ошибка: необходимо было ввести атропин при поступлении пациента в операционную (премедикация «на столе»).
Ответы к тестовым заданиям:
1)б 2)в 3)г 4)б 5)в 6)в 7)б 8)а 9)в 10)г 11)б 12)в
Автор: ассистент Палковский О.Л.
