
- •Передмова
- •Морально-етичні та деонтологічні аспекти медичної діяльності
- •Діагностика захворювань та догляд за хворими Загальні відомості про діагностику захворювань
- •Оцінка стану основних параметрів життєдіяльності організму.
- •Десмургія Призначення пов’язок
- •Правила накладання пов’язок
- •Помилки при накладанні м’яких пов’язок
- •Основні типи бинтових пов’язок
- •Характеристика окремих груп м´яких пов´язок
- •Пов'язки на голову та шию
- •Пов’язки на грудну клітку, живіт і таз
- •Пов’язка на пахову ділянку
- •Пов’язка на промежину
- •Пов’язки на верхню кінцівку
- •Пов’язки на нижню кінцівку
- •Асептика і антисептика Історія виникнення
- •Основні принципи антисептики
- •Основні принципи асептики
- •Дезінфекція
- •Принципи і види стерилізації
- •Підготовка рук до операції
- •Підготовка операційного поля
- •Стерилізація шовного матеріалу
- •Стерилізація перев’язувального матеріалу та білизни
- •Стерилізація хірургічного інструментарію
- •Загальні питання реаніматології
- •Термінальні стани
- •Серцево-легенева і церебральна реанімація
- •Етап а – відновлення прохідності дихальних шляхів
- •Етап в – екстрена штучна вентиляція легень і оксигенація
- •Етап с – підтримання кровообігу
- •Етапи d і e – застосування медикаментозних середників, інфузійної терапії, електрокардіоскопія і електрокардіографія
- •Етап f – електрична дефібриляція
- •Етапи g, h і I – оцінка стану хворого, відновлення свідомості і корекція недостатності функцій органів
- •Утоплення
- •Ураження електричним струмом
- •Повішання
- •Сонячний і тепловий удар
- •Опіки та відмороження Термічні і хімічні опіки
- •Опікова хвороба
- •Перша допомога при опіках
- •Радіаційні (променеві) опіки
- •Опіки електричним струмом
- •Відмороження
- •Отруєння
- •Діагностика отруєнь і принципи надання невідкладної допомоги
- •Активна детоксикація організму
- •Антидотна терапія
- •Основні антидоти, які найчастіше використовуються при гострих отруєннях
- •Отруєння барбітуратами
- •Отруєння наркотичними анальгетиками
- •Отруєння алкоголем
- •Отруєння фосфорорганічними речовинами
- •Отруєння беленою
- •Отруєння ртуттю та її сполуками
- •Отруєння чадним газом
- •Укуси комах
- •Укуси членистоногих
- •Укуси змій
- •Отруєння грибами
- •Кровотеча і крововтрата
- •Методи зупинки кровотечі
- •Долікарська медична допомога при зовнішніх кровотечах
- •1 Етап 2 етап
- •3 Етап 4 етап
- •Долікарська медична допомога при деяких специфічних видах зовнішніх кровотеч
- •Долікарська медична допомога при внутрішніх кровотечах
- •Переливання крові
- •Групи крові
- •Резус-фактор
- •Показання та протипоказання до переливання крові
- •Техніка переливання крові
- •Правила зберігання крові
- •Препарати крові
- •Компоненти крові та її препарати
- •Кровозамінники
- •Ускладнення від переливання крові
- •Рани і рановий процес
- •Протікання ранового процесу
- •Перша допомога при пораненнях
- •Загальні принципи лікування ран
- •Профілактика правця і анаеробної інфекції
- •Особливості лікування гнійних ран
- •Сторонні тіла ока
- •Сторонні тіла вуха та носа
- •Сторонні тіла гортані
- •Закриті ушкодження м’яких тканин
- •Розтягнення
- •Синдром тривалого стиснення
- •Вивихи і переломи Вивихи
- •Переломи кісток
- •Перша долікарська допомога при механічній травмі
- •Транспортна і лікувальна імобілізація Транспортна іммобілізація
- •Основні принципи і правила застосування транспортної імобілізації
- •Лікувальна імобілізація
- •Пошкодження грудної клітки і хребта
- •Закрита травма грудної клітки
- •Відкрита травма грудної клітки
- •Пошкодження хребта
- •Вагітність і пологи Діагностичні ознаки вагітності
- •Фізіологічні пологи
- •Перший період пологів
- •Другий період пологів
- •Третій період пологів
- •Оцінка стану новонародженої дитини
- •Ознаки зрілості та доношеності плода
- •Токсикози вагітних
- •Позаматкова вагітність
- •Гострі судинні розлади. Коматозні стани.
- •Непритомність
- •Гострі терапевтичні захворювання
- •Гіпертонічні кризи
- •Стенокардія
- •Інфаркт міокарду
- •Аритмії
- •Бронхіальна астма
- •Гострі хірургічні захворювання Діагностика і особливості перебігу гострої хірургічної патології
- •Основні гострі хірургічні захворювання органів черевної порожнини
- •Невідкладні стани у дітей
- •Гостра дихальна недостатність
- •Перша допомога при гострій дихальній недостатності у дітей
- •Фебрильні судоми
- •Особливості реанімації у дітей
- •Інфекційні захворювання
- •Правець
- •Синдром набутого імунного дефіциту
- •Психогенні захворювання Типи реагування на надзвичайну ситуацію
- •Психози
- •Порушення настрою
- •Маніакально-депресивний психоз
- •Епілепсія
- •Загальні принципи і методи поведінки з хворими на гострі психічні розлади
- •Неврологічні захворювання Біль в нижній частині спини
- •Головний біль
- •Короткий словник медичних термінів
- •Ситуаційні задачі
- •Література
Резус-фактор
Ландштейнером та Вінером в 1940 році було відкрито специфічний антиген, який назвали резус-фактором. В 85 % людей резус-фактор міститься в еритроцитах, тому їхню кров називають резус-позитивною. У 15 % людей резус-фактора немає і їхню кров називають резус-негативною.
Хворим з резус-негативною кров’ю слід переливати тільки резус-негативну кров. При переливанні резус-позитивної крові цим пацієнтам, в них виробляються антитіла-антирезус-аглютиніни, що може бути причиною розвитку геморагічного шоку.
Для визначення резус-фактора в пробірку набирають 3-5 мл досліджуваної крові. Після самостійного відокремлення згустків від стінок пробірки, з її дна піпеткою набирають еритроцити, що зависли у власній сироватці. В чашку Петрі наносять по 2 краплі антирезусної сироватки двох серій і по одній краплі суспензії досліджуваної крові. Скляною паличкою перемішують краплі. З метою контролю проводять аналогічне дослідження з суспензією стандартних резус-позитивних і резус-негативних еритроцитів відповідної групи крові. Краплі перемішують, а чашку Петрі ставлять на 10 хвилин на водяну баню з температурою 45-48ºС. Якщо досліджувана кров аглютинується обома серіями антирезусної сироватки, то вона є резус-позитивною, а якщо аглютинація відсутня –резус-негативною. У контрольних краплях резус-позитивні еритроцити дадуть реакцію аглютинації, а з резус-негативними – аглютинація не відбувається.
Показання та протипоказання до переливання крові
Показами до переливання крові є гостра крововтрата, геморагічний шок, важкі травматичні операції та операції із забезпеченням штучного кровообігу.
В плановій хірургії цільну кров переливають за наявності вираженого дефіциту її компонентів.
Протипоказами до переливання крові є декомпенсація серцевої діяльності, тяжкі порушення функції печінки та нирок (гострі гепатити, нефрит; септичний ендокардит, гіпертонічна хвороба ІІІ ст.) тромбоемболія, захворювання легень, загальний амілоїдоз, крововилив у мозок та тяжка травма черепа, алергічні стани і захворювання (гостра екзема, бронхіальна астма та ін.).
В останні роки дедалі зменшуються показання до переливання крові, зважаючи на зростання ймовірного інфікування хворого та високий ризик алергічних реакцій.
Техніка переливання крові
Є прямий спосіб переливання крові, тобто переливання крові від донора безпосередньо реципієнту з використанням спеціальних апаратів (Танк-Брайцева, Анорова та ін.). Він може бути застосований у виключних випадках, наприклад при гемофілії, і тільки після рішення консиліуму з трьох лікарів.
Непрямий спосіб переливання крові є найбільш поширеним. Спочатку кров забирається від донора, потім на станції переливання крові проводиться її обстеження, консервація і підготовка до переливання. Переливання крові може бути проведено довенно, докістково і доартеріально.
Докісткове переливання крові проводять в кісточку, верхній метафіз великогомілкової кістки, грудину, крило клубової кістки. Таке переливання часто проводиться при неможливості довенного переливання. Для цього проводять пункцію кісткової тканини під місцевою анестезією, аспірують кістковий мозок, після чого налагоджують систему для переливання крові. Переливання крові проводиться крапельно.
Доартеріальне переливання крові проводять хворим у вкрай тяжкому стані або при клінічній смерті, з метою реанімації. Найчастіше з цією метою використовують променеву чи задньогомілкову артерії. Після хірургічного оголення артерії роблять пункцію її проти току крові і вводять 150-200 мл крові під тиском 160-180 мм.рт.ст. з швидкістю 100-150 мл. за хвилину. Доартеріальне переливання крові проводить лікар за допомогою спеціального апарату – пульсового дозатора.
Найбільш поширеним є переливання крові у вени ліктьового згину, хоча можна використати й інші поверхнево розташовані вени. У випадку спадання вен та тяжкому загальному стані хворого переливання крові проводять в підключичну вену після її пункції. Переливання крові в підключичну вену можна проводити струменем, що дозволяє стабілізувати артеріальний тиск.
Перед переливанням крові визначають групову та резус-належність крові донора і реципієнта та проводять проби на індивідуальну і біологічну сумісність.
Індивідуальну сумісність визначають наступним чином. У хворого забирають 5 мл крові і центрифугують її. Відбирають плазму реципієнта та еритроцити донора і їх змішують у співвідношенні 10:1. На 10 хвилин суміш кладуть на водяну баню при температурі 40-42ºС. При відсутності аглютинації кров є індивідуально сумісна.
Для визначення біологічної сумісності довенно вводять 15-20 мл крові після чого роблять перерву на 3-5 хвилин. Спостерігають за хворим. При відсутності скарг, переливання продовжують з двома перервами по 3-5 хвилин, після чого вливають 15-20 мл крові. При появі болю за грудиною, в поперековій ділянці, запамороченні чи погіршенні загального стану переливання крові припиняють.
Для переливання крові слід користуватися одноразовою пластиковою системою, в якій є капроновий фільтр, що дозволяє попередити попадання тромбів з флакона в кров’яне русло хворого. Система складається з короткої трубки з голкою і фільтром для поступлення повітря у флакон, довгої трубки для вливання крові з двома гачками на кінцях – для введення у флакон і для пункції вени хворого. До складу системи входить крапельниця з капроновим фільтром і затискачем, який регулює швидкість поступлення крові. Система для переливання крові випускається в стерильному вигляді у поліетиленовому пакеті. Переливання крові повинно проводитися з того флакона, в якому була заповнена і зберігалася кров (рис. 32).
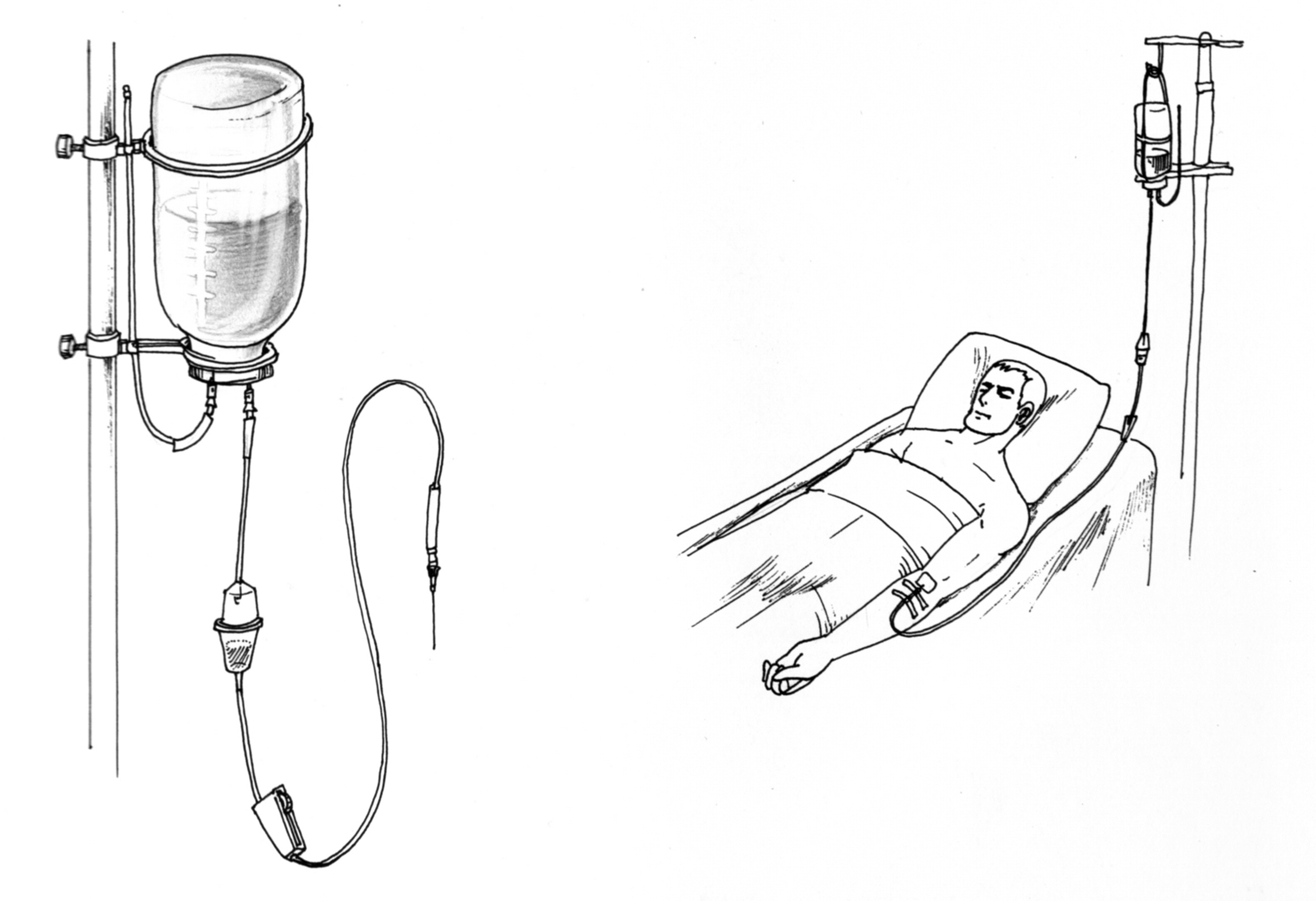
Рис. 32. Переливання крові із стандартного флакону
З флакона знімають алюмінієвий ковпачок, гумову пробку обробляють спиртом чи йодом та проколюють двома голками. Одна з голок забезпечує поступлення повітря в флакон, а до другої приєднують систему одноразового використання. Флакон встановлюють вверх дном на спеціальній підставці і заповнюють систему кров’ю, повністю видаляючи з неї повітря. Переливання крові проводиться із швидкістю 50-60 крапель за 1 хвилину.
Впродовж трьох годин після переливання крові хворий повинен дотримуватись суворого ліжкового режиму. Середній медичний персонал веде погодинний нагляд за станом хворого: вимірює артеріальний тиск, пульс, частоту дихання, слідкує за діурезом. При появі болю в поперековій ділянці, погіршенні загального стану, відсутності сечі в сечовому міхурі чи наявності в сечі домішок крові слід негайно повідомити лікаря.
На наступний день після переливання проводять дослідження загального аналізу крові та сечі.
