
- •Раздел III.
- •3.3. Протозойные болезни и гельминтозы
- •1. Характеристика возбудителя. Цикл развития токсоплазм.
- •1. Алиментарным путем:
- •2. Токсоплазмоз у беременных
- •Риск вертикального инфицирования и тяжесть поражения в зависимости от триместра инфицирования
- •Алгоритм серологического обследования беременных на антитела к t.Gondii и тактика их ведения
- •3. Врожденный токсоплазмоз
- •Список литературы
- •1. Этиология и эпидемиология аскаридоза
- •2. Патогенез аскаридоза
- •3. Клиническая картина аскаридоза
- •4. Диагностика аскаридоза
- •5. Лечение аскаридоза
- •Список литературы:
- •1. Этиология и эпидемиология энтеробиоза.
- •2. Патогенез
- •3. Клиническая картина энтеробиоза.
- •4. Диагностика энтеробиоза
- •5. Лечение энтеробиоза.
- •Список литературы:
- •1. Этиология и эпидемиология трихолефалеза.
- •2. Патогенез трихоцефалеза
- •3. Клиническая картина трихоцефалеза
- •4. Диагностика трихоцефалеза
- •5. Лечение.
- •Список литературы:
- •1. Этиология и эпидемиология трихинеллеза.
- •2. Патогенез трихинеллеза.
- •3. Клинические проявления трихинеллеза.
- •4. Диагностика трихинеллеза
- •Лечение трихинеллеза.
- •Список литературы:
- •Список литературы:
- •Список литературы:
- •Список литературы:
- •Список литературы:
- •Список литературы:
- •Перечень контрольных вопросов по специальности
- •Содержание
- •(Голобородько Николай Владимирович)
Алгоритм серологического обследования беременных на антитела к t.Gondii и тактика их ведения
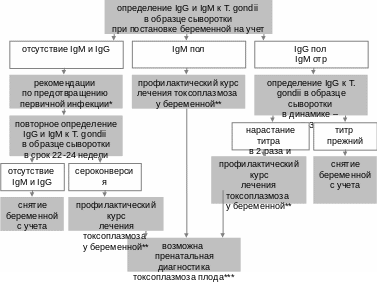
Показания к лечению беременных
Абсолютным показанием к назначению лечения антибиотиками беременной является серологически подтвержденный острый токсоплазмоз у беременной с инфицированием в пределах сроков настоящей беременности или ситуация, когда инфекция у матери не может быть исключена. Лечение проводится для снижения риска передачи инфекции плоду.
С этой целью назначают спиромицин в суточной дозе 6-9 млн МЕ, распределенной на 2-3 приема внутрь или внутривенно. Схема лечения предполагает проведение трех курсов по 7-10 дней с перерывами между ними в 7-10 дней.
Если беременной выставлен диагноз острого токсоплазмоза, следующим шагом является определение факта инфицирования плода.
Обычно проводится УЗИ плода для выявления органических изменений: контроля за размерами латеральных желудочков мозга (гидроцефалия, интракраниальные кальцинаты, микроцефалия, повышение эхогенности ткани мозга, печени, утолщение и повышение эхогенности плаценты, задержка роста плода, гепатоспленомегалия, асцит, перикардиальный и плевральный выпот).
Пренатальная диагностика необходима в следующих ситуациях:
абсолютные показания: наличие острой токсоплазменной инфекции у беременной и УЗ-признаки, позволяющие предположить повреждение плода;
относительные показания: вероятная или достоверная острая токсоплазменная инфекция у беременной и «нормальные» данные УЗИ плода.
При проведении пренатальной диагностики следует учитывать следующее:
со времени инфицирования до момента исследования должно пройти не менее 4 нед.;
амниоцентез следует проводить не ранее 16 нед. беременности;
до исследования нельзя проводить сочетанную терапию пириметамином и сульфадиазином.
Наиболее информативным является определение в 18 нед. гестации ДНК (В1 гена) T.gondii методом ПЦР в амниотических водах (что безопаснее и более чувствительно, чем определение в образце крови плода (после кордоцентеза IgM)). Наблюдения показывают, что положительные результаты ПЦР при исследовании околоплодных вод свидетельствуют о неблагоприятном прогнозе для здоровья плода.
Применение этих методов позволяет выявить ВТ в 92% случаев. Но и негативный результат ПЦР не исключает, что после пункции (или, возможно, вследствие инвазивного вмешательства) инфекция все же перейдет на плод, поэтому при отрицательном результате ПЦР все равно проводят антибиотикопрофилактику (во Франции ровамицином).
При выявлении фетальной инфекции (установлен факт инфицирования плода (методом ПЦР в амниотических водах)) и УЗ-признаков патологии плода с родителями следует обсудить возможность прерывания беременности.
Если доказано, что плод инфицирован, при отсутствии УЗ-признаков патологии плода необходимо проводить соответствующую терапию. Детей необходимо лечить внутриматочно (посредством лечения матери) или после рождения антибиотиками, по меньшей мере до 12-го месяца жизни. Лечение проводится комбинацией пириметамин+сульфадиазин. Оно должно дополняться лейковарином, который блокирует супрессивные эффекты пиримитамина и сульфадиазина на красный костный мозг.
Все новорожденные от матерей, инфицированных во время беременности д.б.исследованы на специфические антитела к токсоплазме.
