
- •Содержание
- •Краткая история
- •Клинические проявления соматических и вегетативных нарушений, наиболее часто наблюдающиеся у детей с мдм
- •Задержки развития речи
- •Вегетативные нарушения у детей с мдм
- •Дифференцированная лфк, направленная на формирование сводов стоп, а также создание мышечного корсета
- •Диагностика мдм
- •Мануальная терапия
-
Дифференцированная лфк, направленная на формирование сводов стоп, а также создание мышечного корсета
-43-
вокруг шейного отдела позвоночника. Упражнения должны выполняться ежедневно, в домашних условиях, под контролем родителей.
-
Ежедневный массаж мышц спины и шеи, выполняемый дома родителями (мать ребенка ранее закончила курсы массажа при СПбГПМА).
-
Дифференцированная мануальная терапия позвоночника с частотой один раз в 10—15 дней для устранения имеющихся дефектов осанки («разновысокости» ног, неблагоприятных разворотов таза и позвоночника) и профилактики потенциальных.
-
Два курса сосудистой терапии — кавинтон по 5 мг 2 раза в сутки + ноотролил по 1 капсуле (400 мг) 3 раза в сутки — продолжительностью 20 дней каждый, по курсу в конце каждого учебного полугодия.
Контрольные осмотры ребенка проводили один раз в 2 мес. Во время первого контрольного осмотра родители ребенка сообщили, что частота приступов головных болей резко уменьшилась до 1 —2 в месяц. При неврологическом обследовании на фоне сохраняющихся патологических син-кинезий отмечено незначительное ослабление рефлексов пирамидного значения.
Через 4 мес от начала коррекционных мероприятий патологические синкинезии не выявлялись; исчезли рефлексы пирамидного значения (Бабинского, Оппенгейма и Гордона), однако биологически зрелые стопные рефлексы еще не сформировались. Сохранялся нестабильный рефлекс Маринеску — Радовичи. При пальценосовой пробе по-прежнему отмечались промахивания-
Спустя 8 мес от начала коррекции пирамидные знаки не выявлялись, синкинезии не отмечено, однако правильные стопные рефлексы еще не сформировались. Внутренние продольные своды стоп увеличились до высоты 1,5 см. «Разновысокости» ног не обнаружено. Со слов родителей, приступы головных болей возникали не чаще одного раза в месяц.
Контрольный осмотр спустя год: патологических рефлексов не выявлено. Сухожильные и периостальные рефлексы равномерные и живые. Стопные рефлексы живые и биологически зрелые. Высота внутренних продольных сводов стоп — на уровне 2 см. Со слов родителей, головные боли не беспокоят уже в течение 3 мес. Успеваемость в школе значительно повысилась: на момент осмотра ребенок практически по всем предметам имеет оценки «хорошо» и «отлично».
На основании данных последнего осмотра родителям было предложено регулярно продолжать тренировку шейных мышц, а также упражнения для укрепления сводов стоп, учитывая падающую иа ребвмия.люмимо социальной (школьной), и ростовую нагрузку..."Креме л»гв, был дан совет ежемесячно в течение 10 дней проводить поддерживающие курсы массажа
-44-
(по 30 мин на процедуру один раз в день). Следующий осмотр был назначен через 12 мес.
При последнем контрольном осмотре патологических изменений нервной системы не выявлено. Не обнаружено и имевших место ранее ортопедических нарушений. За минувший год, со слов родителей, не отмечено ни одного эпизода головных болей. Успеваемость в шкоде стабильно держится на уровне не ниже оценки «хорошо». Мальчик активно занимается спортом, входит в школьную команду по плаванию.
Ребенку и его родителям даны рекомендации в отношении дальнейшего режима труда и отдыха.
У таких детей обычно обнаруживаются и симптомы инт-ранатального повреждения сегментарных структур спинного мозга, относящихся к шейному отделу: гипотрофия мышц плечевого пояса, гипотрофия надплечий и др. Это, видимо, обусловлено тем, что ткань спинного мозга в этом отделе также снабжается кровью из позвоночных артерий.
У нас постоянно вызывает удивление диагноз «мигрень», который до сих пор распространен довольно широко [Лудян-ский Э. А., 1995]. У всех обращавшихся к нам детей с таким диагнозом и широким «набором» вегетативных расстройств, мы находили выраженную нестабильность шейных позвонков в разных позвоночных двигательных сегментах — от ат-Лантозатылочного до Суц. В то же время при анализе имеющейся медицинской документации видно, что немалый труд медработников был совершенно бесполезно затрачен на поиски причин Зтой мигрени как наследственно передающегося заболевания.
Таким образом, травма нервного аппарата позвоночных артерий может вызывать как восходящие, так и нисходящие вегетативные реакции. Первые обусловлены ишемией вер-тебрально-базилярного бассейна и диэнцефальной области с ее вегетативными центрами; вторые — отраженными реакциями с шейных симпатических ганглиев, а также вегетативных ядер черепных нервов (в первую очередь блуждающих), что и обусловливает широкий спектр и самые разнообразные варианты симпатических и парасимпатических реакций.
Результаты УЗД Г магистральных артерий шеи и головы, проведенные при наличии выраженных вегетативных жалоб, подтвердили данные спондилограмм и позволили обнаружить выраженную асимметрию кровотока по вертебральным артериям, нередко достигающую 45—50% и усиливающуюся при поворотах головы, неустойчивость тонуса сосудов бази-лярного бассейна и, как Правило, венозную, дисгемию. Последняя свидетельствует о затруднениях венозного оттока от
-45-
головного мозга и может быть причиной приступообразно наступающих повышений внутричерепного давления.
А. И. Кайсарова (1994) считает, что клинические проявления преходящих ишемий в бассейне сонных артерий у таких детей чаще всего объясняются развитием «синдрома обкрадывания». Ранее А. Ю. Ратнер этим же объяснял развитие миопии, у некоторых детей с травмами шейного отдела во время родов.
В. А. Строганова (1994) считает, что у детей с нарушениями вертебрально-базилярной гемодинамики и легкими бульбарными расстройствами нередко возникают приступы пароксизмальной тахи- или брадикардии, у них выслушивается систолический шум в сердце, периодически определяется цианоз кистей, стоп. Такие симптомы у ряда детей могут развиваться как кардионейропатии. По ее мнению, нарушение секреции желудочного сока, склонность к спазмам желудка, желчного пузыря также можно соотнести с ишеми-чески-травматическими повреждениями спинного мозга на шейном и грудном уровнях.
Происхождение вегетативных реакций у детей с МДМ, перенесших интранатальное повреждение, особенно шейного отдела, может быть обусловлено еще одним механизмом. Как известно, выше спинного мозга, в продолговатом мозге расположены двигательные и чувствительные ядра X пары черепных нервов — блуждающих нервов. Этот парный нерв имеет обширную «зону ответственности» и многофункционален. В его состав входят двигательные волокна, иннервирую-щие мышцы мягкого нёба, глотки, гортани, надгортанника, верхней части пищевода, голосовых складок. Кроме того, он содержит волокна, иннервирующие дыхательные органы, органы пищеварительной системы (секреторную и моторную деятельность до сигмовидной кишки), щитовидную и пара-щитовидную железы, надпочечники, почки, участвует в иннервации сердца и сосудов (см. рис. 12, стр. 78).
Вегетативные преганглионарные волокна блуждающего нерва исходят из его дорсального ядра (продолговатый мозг). Переключение на постганглионарные волокна осуществляется в узлах висцеральных сплетений (чревное, брыжеечное и др.) и внутренних органов. В составе этого нерва волокна направляются к миокарду, гладким мышцам сосудов и внутренних органов. Стратегическая задача парасимпатической части блуждающего нерва — поддержание функции внутренней среды организма. Конкретные функции: замедление сердцебиений, расширение сосудов, сужение бронхов, усилейие перистальтики т'рубчатыхсрганов желудочно-кишечного тракта [Кар-
-46-
лов В. А., 1991]. Вегетативные постганглионарные симпатические волокна поступают в блуждающий нерв по его соединительным ветвям с симпатическим стволом от клеток околопозвоночных симпатических узлов и в составе ветвей блуждающего нерва направляются к сердцу, сосудам и внутренним органам.
В процессе развития от блуждающего нерва отделяются языкоглоточный и добавочный, поэтому он сохраняет связи с этими нервами, а также с подъязычным и симпатическим стволом посредством соединительных ветвей.
Столь подробное описание блуждающего нерва мы привели, исходя из двух обстоятельств. Во-первых, напомнить читателю о зонах, иннервируемых этим самым длинным черепным нервом, и о многообразии обеспечиваемых им функций. Во-вторых, учитывая первое обстоятельство, можно прогнозировать, какие нарушения и их причудливые сочетания могут возникнуть при повреждении ядер или самих волокон нерва.
Следует напомнить, что все ядра и выходящие из продолговатого мозга стволы блуждающего нерва снабжаются кровью по ветвям позвоночной и задней нижней мозжечковой артерий.
Как это ни странно, но в работах, посвященных повреждениям шейного отдела позвоночника, написанными неврологами (А. Ю. Ратнер, А. И. Кайсарова, Л. О. Баданян и др.), где, например, детально раскрываются многие механизмы повреждений, связанные с травмой позвоночной артерии, описываются и классифицируются вегетативные нарушения у детей с МДМ, рассматриваются задержки развития речи и т. д., нет ни одного слова об ответственности за эти расстройства блуждающего нерва и шейных симпатических узлов.
В то же время высокая эрудиция и квалификация указанных исследователей не вызывают сомнений, и им, разумеется, это все было понятно. Но поскольку это вещи очевидные, то и в научных работах к ним относились как к самому собой разумеющемуся. Поэтому читателя и специалиста-практика мало обнадеживают фразы «стволовая дизрегуляция», «диффузная корковая дизрегуляция» [Халецкая О. В., Тро-шин В. М., 1995], поскольку они не указывают прямых путей реабилитации ребенка.
Мы специально проанализировали структуру повреждений шейного отдела у обратившихся к нам в центр «Развитие» детей с МДМ с наиболее выраженными вегетативными нарушениями. Оказалось, что у всех у них были серьезные травмы шейного отдела позвоночника: застарелый ротационный подвывих атланта, недостаточность сустава Крювелье (т. е. разрыв прдар^чькж связки атланта), расхождение, боковых
-47-
масс атланта (т. е. его поперечный перелом), что сопровождалось блокадой атланто-затылочного сочленения. При таких условиях острая травма позвоночной артерии стала (она бьша давно) хронической, и в этом случае первой наиболее уязвимой структурой, с точки зрения кровообращения, оказывается продолговатый мозг и шейный отдел спинного мозга.
Рассматривая с этих позиций вегетативные нарушения у детей с МДМ, можно объяснить и проявляющуюся в их динамике приступообраэность. Суммация раздражений нерва Франка и связанных с ним вегетативных структур в конечном итоге находит выражение в конкретном вегетативном расстройстве или в сочетании расстройств.
А. М. Вейн и соавт. (1991) пишут, что вегетативные нарушения имеются у 25—80% всех людей, начиная с пубертатного возраста. Особенностью вегетативных нарушений, по мнению указанных авторов, является то, что в качестве самостоятельных заболеваний она выступает редко, с чем трудно не согласиться.
Вегетативные нарушения, как правило, являются вторичными, возникающими на фоне многих психических, неврологических и соматических заболеваний, что и определяет их выраженную синдромальность. У многих детей с этими расстройствами, особенно младшего дошкольного возраста, в анамнезе или на день осмотра стоял диагноз «энцефалопатия» или «гидроцефально-гипертензивный синдром», а при ЭЭГ выявлялись легкие общемозговые изменения. На спон-дилограммах же шейного отдела позвоночника выявлялась та или иная разновидность нестабильности шейных позвонков.
Разумеется, в ряде случаев вегетативные нарушения доминируют в клинических проявлениях заболевания, а других случаях они представлены скромно. В связи с этим целесообразно напомнить, что надсегментарные вегетативные нарушения обычно проявляются психовегетативным синдромом с перманентными и пароксизмальными (вегетативно-сосудистые и другие кризы) нарушениями. Если же в процесс вовлечены преимущественно вегетативные нервы, то к картине сенсорной и(или) моторной невропатии присоединяются признаки и вегетативных нейропатий.
В наших наблюдениях у детей дошкольного и младшего школьного возраста в клинической картине обычно доминировали головные боли, потливость, лабильность пульса и повышенная утомляемость. На этом фоне, особенно если возрастала какая-либо нагрузка (социальная, учебная или физическая) нередко появлялись синдромы, трактуемые обычно как неврозоподобные (энурез, тшш^ зюявакис).
-48-
Выше уже указывалось, что дети с МДМ метеозависимы. Э. А. Лудянский (1995) считает, что метеозависимость и ее соответствующие вегетативные проявления своим происхождением обязаны реакциям симпатических сплетений, оплетающих крупные артерии, обеспечивающие кровоснабжение головного мозга. Разумеется, это в первую очередь касается сонных и позвоночных артерий. С нашей точки зрения, последние являются более активными инициаторами вегетативных реакций, поскольку идут в узком костном канале боковых отростков шейных позвонков и больше подвержены различным деформациям, особенно при травмах позвонков и окружающего их связочного аппарата.
Известно, что артериальные симпатические сплетения имеют прямые связи с чревным сплетением, а также со звездчатым и шейными симпатическими узлами, что и обеспечивает (и объясняет) полиморфную гамму вегетативных проявлений у детей с МДМ и вообще у всех детей, перенесших травму шейного отдела позвоночника и вертебрально-бази-лярного стыка.
Что касается непосредственно метеозависимости (метеолабильности), то связь внутренней и окружающей среды в организме осуществляется через кожу, полые органы, органы чувств, рефлекторные сосудистые зоны. Барорецепторы си-нокаротидной и других рецепторных сосудистых зон реагируют на изменения погоды (скорость ветра, атмосферное давление, влажность, изменения воздушных фронтов и др.), а затем опосредованно изменяют тонус сосудов головного мозга, что, собственно, и является основным механизмом метеолабильности с ее неприятными ощущениями, а также нару-шениями «эндоэкологии» [Лудянский Э. А., 1995].
Приведенные основные механизмы могут быть источниками самых многочисленных и разнообразных расстройств функционирования как самой ЦНС, так и исполнительных систем и органов. При повышении возбудимости барорецепторов нередко развивается артериальная гипертензия в различных сосудистых бассейнах головного мозга, венозная дисгемия, о чем свидетельствовали результаты УЗДГ у подавляющего большинства обследованных нами детей. Практически на всех допплерограммах зарегистрированы асимметрия кровотока разной выраженности по позвоночным артериям, повышение тонуса сосудов вертебрально-базилярного бассейна и затруднения венозного оттока, связанные с описанными нами выше различными вариантами нестабильности шейных позвонков. Разумеется, механорецегггоры сосудов, находясь вследствие
-49-
этого в состоянии «повышенной готовности», мгновенно реагируют на изменение метеорологических условий и по принципу избыточности «организуют» целый ряд в принципе защитных, но в данных условиях неадекватных реакций. Неадекватные регуляторные реакции находят практическое воплощение в реализации вегетативно-сосудистых, вестибуляр-но-гидроцефальных пароксизмов, ретикулярных кризов с выраженной астенией, которые сопровождаются головной болью распирающего характера, тошнотой вплоть до рвоты, преходящих вегетативных дисфункций типа головокружений, перебоев в деятельности сердца, нарушениями дыхания, вздутиями живота и т. д. Таких детей родители нередко приводят на прием с обилием медицинских документов, из которых явствует, что детей обследовали практически все специалисты (педиатры, невропатологи, гастроэнтерологи, эндокринологи и др.), и каждый из них обязательно нашел какие-то функциональные изменения: вегетативно-сосудистую дистонию, кардиопатию, дисфункцию или ферментопатию кишечника, мигрень, дисфункцию желчевыводяших путей, нарушение осанки, астеновегетативный синдром и т. д. Самое поразительное, что какие-то морфологические субстраты болезни, на которые можно было бы надежно «опереться» и назначить патогенетически обоснованное лечение, в имеющейся документации обычно не выявляются. Очень часто детей приводят с имеющимися результатами ультразвукового исследования различных внутренних органов (сделанных на всякий случай), где также не выявляются органические патологические изменения. Лишь в отдельных случаях, когда ребенок стоял на учете у невропатолога в связи с энцефалопатией и имеются четкие указания на осложненный акушерский анамнез, назначали сонографию, в процессе которой обнаруживали резидуаль-ные явления в околожелудочковой ткани головного мозга в форме перивентрикулярной лейкомаляции и умеренного расширения ликворообразующих и ликворопроводящих структур. У всех таких детей прослеживались задержки развития высших функций мозга при обычно сохранном интеллекте. К числу вегетативных нарушений у детей с МДМ многие исследователи относят энурез, аллергодерматозы и различные астматические состояния. Не возражая против этого, мы все же рассмотрим их отдельно, поскольку нередко именно эти нарушения доминируют в клинической картине, а их научно-практическая трактовка и, естественно, коррекция (лечение) оставляют желать лучшего и с точки зрения патогенеза, и с позиций эффективной реабилитации.
-50-
Прежде чем закончить раздел о вегетативных нарушениях, считаем целесообразным кратко остановиться и на так называемых неврозоподобных и невротических состояниях, к которым обычно относят заикание (логоневроз), а также уже упомянутый энурез (мочевой невроз) и которые часто проявляются на фоне действующих или усиливающихся нагрузок на детей, если не прослеживались с детства.
Различные невротические состояния, по мнению многих исследователей, присущи детям с МДМ. Весь вопрос в том, является ли невроз первичным, и на этом фоне развиваются нарушения функции вегетативной нервной системы и речи, или же прослеживается другая ситуация: у ребенка уже присутствуют определенные неврологические нарушения, и на этом фоне возникает невроз. На основании собственных наблюдений мы больше склоняемся в пользу второго варианта, и вот почему. У всех невротизированных детей (с заиканием, вегетативно-сосудистыми дистопиями, синкопальными состояниями, аллергодерматозами, тиками и энурезом) мы находили рассеянную неврологическую симптоматику. Наиболее ярко в ней проявлялись пирамидные знаки (легкая мимическая асимметрия лица, преходящая девиация или дрожание языка, симптомы орального автоматизма, патологические рефлексы) и признаки статикомоторной недостаточности: промахи при пальценосовой пробе, тремор век, повышенная активность мимической мускулатуры, беспокойство или легкий тремор вытянутых рук и др.). Все это, естественно, отмечали на фоне задержки развития (иногда незначительного) высших функций головного мозга, что мы проверяли, используя нейропси-хологические экспресс-пробы [Вассерман Л. И. и др., 1997], а также различных видов нарушений роста и развития ОДА.
В связи с изложенным можно предположить, что у наблюдаемых детей указанные задержки биологического созревания нервной регуляции простых и сложных функций в условиях прерывающегося, затрудненного притока крови к мозгу или же нарушений венозного оттока от него могут быть обусловлены задержкой процессов миелинизации нервных структур. В первую очередь это касается ассоциативных связей, корково-ядер-ных и пирамидных путей, относящихся к наиболее сложным и протяженным нервным проводникам, функция которых в значительной мере зависит от качества кровообращения в системе позвоночных артерий и вертебрально-базилярном бассейне.
Видимо поэтому при обследовании недоношенных детей, у которых признаки незрелости нервной системы и обеспечивающего ее сосудистого аппарата проявляются наиболее четко
-51-
и убедительно, Аль-Жалфий Нафисса Хамуд (1995) отметил следующее. Ему удалось выявить как общие неврологические, сонографические и нейрохимические нарушения (преобладание явлений угнетения ЦНС в виде снижения или отсутствия спонтанной двигательной активности, коммуникабельности, мышечного тонуса и рефлекторной деятельности, артериальной гипотензии и нарушения функции дыхания, пери- или интравентрикулярной гиперэхогенности на сонограммах головного мозга, повышение активности различных форм лей-цинаминооксидазы в крови), так и специфические, в зависимости от характера перивентрикулярного поражения мозга, отклонения. Но в то же время в его исследованиях спустя 3—4 нед после рождения даже у недоношенных детей (исключая тех, кто получал тяжелые травмы с внутрижелудочковыми кровоизлияниями и у кого отмечено выраженное расширение ликворньгх пространств) очаговая симптоматика не вьивлялась.
В то же время хорошо известно, что недоношенные дети часто и длительно после рождения «треморят», т. е. у них при действии световых, звуковых и других раздражителей при исследовании рефлексов начинает дрожать подбородок, подергиваться конечности и т. д. В течение первых недель и месяцев после рождения, особенно если ребенку делают ежедневный массаж, указанные явления обычно исчезают.
Чтобы понять все это, необходимо вспомнить о сути и значении для организма процессов миелинизации, особенно корково-ядерных, корково-спинальных и ассоциативных путей, поскольку появление описанных выше признаков связывают с задержкой миелинизации или ее нарушением [Лебедев Б. В., 1995; Скоромец А. А., Скоромец Т. А., 1996]. По мнению Б. В. Лебедева и соавт. (1981), все физиологические феномены, наблюдаемые исследователями у эмбриона или новорожденного ребенка, отражают прежде всего тот уровень структурного созревания, на котором изучаемый эмбрион или новорожденный оказался к моменту исследования.
Известно, что главнейшими показателями созревания внутренней структуры головного мозга (и, естественно, организуемой им деятельности) являются следующие процессы:
-
образование слоев клеток в коре головного мозга;
-
дифференцировка нервных клеток;
-
миелинизации.
В связи с этим существуют определенная связь и параллелизм между развитием функции и миелинизацией.
По своему морфологическому субстрату мислинизация представляет собой процесс образования слоя миелина вокруг
-52-
осевого цилиндра нервного волокна в период его созревания в онтогенезе и при регенерации. Этот процесс обеспечивается в ЦНС мембранами олигодендроглии, в периферической нервной системе — мембранами леммоцитов (так называемых шванновских клеток). Миелиновые оболочки представляют собой упорядоченную систему слоев липопротеидов, каждый из которых соответствует по строению клеточной мембране [Боголепов Н. Н., 1981]. Они состоят из отдельных сегментов, разделенных перемычками — перехватами узлов (перехватами Ранвье),— и являются изоляторами осевого цилиндра. Скорость проведения возбуждения по миелинизи-рованным волокнам выше, чем по немиелинизированным.
Таким образом, с одной стороны, миелинизация нервных проводников улучшает процессы проведения нервного возбуждения, с другой — изолирует один нейрон от другого, предотвращая «перескок» возбуждения. Следовательно, при дефиците или задержке миелинизации мы вправе ожидать генерализацию процессов возбуждения, а также вовлечение в процесс специфического и направленного моторного акта дополнительных движений, которые по своей сути и значению в данной ситуации не являются целесообразными и необходимыми. По нашему мнению, это в лучшей степени, чем все другие доводы, объясняет явления гипервозбудимости детей с МДМ, а также наличие у них содружественных движений — синкинезий, которые в неврологии являются одним из признаков пирамидной, экстрапирамидной и корково-ядерной недостаточности [Скоромец А. А, Скоромец Т. А., 1996, и др.].
Проявления и виды синкинезий различны. Им посвящено большое число публикаций [Боголепов Н. К., 1948, 1962; Шанько Г. Г., 1985, 1993, и др.]. Отметим то обстоятельство, что все исследователи, научные интересы которых обращались к синкинезиям, считают, что главный их механизм — распространение возбуждения при раздражении какой-либо части ЦНС на свои и соседние сегменты тела, иными словами, «перескок» возбуждения с одного нейрона но другой. Последнее может иметь место лишь при задержке процессов миелинизации или же при развитии демиелинизирующих процессов.
Мы намеренно привели столь подробное описание значе-ния миелинизации, чтобы побудить читателя задуматься о том, не являются ли заикание и появление тиков у детей (особенно при психоэмоциональных нагрузках) следствием дефицита миелинизации, а не развития неврозов. Естественно, дети с заиканием и тиками невротизируются. Но, по нашему мнению,— это вторичный процесс, который следует
-53-
предотвратить, а не объяснять им непонятное и не до конца раскрытое явление. Подтверждением этого в наших наблюдениях служат рассеянная неврологическая симптоматика и задержка развития высших функций головного мозга у всех таких детей, что свидетельствует, с одной стороны, о перенесенном во время родов повреждении, а с другой — о биологической незрелости высших корковых функций, в первую очередь связанных с процессами миелинизации.
Л. О. Бадалян (1982) считает, что заикание — это нарушение ритма, темпа и плавности речи, связанное с судорогами мышц, участвующих в речевом акте, при котором нарушается преимущественно коммуникативная функция речи и которое возникает чаще всего в возрасте от 2 до 5 лет. По его мнению, определенную роль в его развитии играет врожденная или рано приобретенная недостаточность систем, осуществляющих моторные механизмы речевой деятельности. На фоне недостаточности определенное значение имеет нарушение корковой нейродинамики с образованием «изолированного больного пункта» в коре головного мозга.
Таким образом, один из ведущих детских неврологов считает, что морфологическим субстратом, на фоне которого начинается и развивается заикание, является биологическая незрелость регуляторных структур артикуляционного аппарата речи и ассоциативных связей ЦНС. В дальнейшем заикание (равно как и тики) может подкрепляться и длительно существовать вследствие формирования условноре-флекторных связей и стойкого доминантного очага. Именно поэтому, по его данным, заикание и начинает проявляться в период интенсивного созревания ребенка и его выраженного роста.
Обычно заикание начинается с тонических судорог в дыхательной и голосовой мускулатуре. Далее судороги распространяются и на мышцы артикуляционного аппарата. При заикании всегда нарушено речевое дыхание и повышен тонус и фонаторной, и артикуляционной мускулатуры. Тоническое и клоническое заикание зависит от характера этой судороги. Как правило, при заикании наблюдаются сопутствующие речи дополнительные движения, чаще всего мимических мышц (раздувание ноздрей, подергивание глаз, щек, век и т. д.). Иногда содружественные движения возникают и в конечностях. Все это обычно протекает на фоне вегетативно-сосудистых расстройств (покраснение лица, изменения пульса, дыхания, усиление потоотделения и т. д.). Все проявления заикания и сопутствующие расстройства значительно усили-
-54-
ваются при необходимости общения, особенно с незнакомыми людьми, при различных видах стресса.
С. С. Ляпидевский (1961), Л. О. Бадалян (1982) вьщеляют и органические формы заикания, возникающие после очаговых поражений ЦНС (энцефалиты, менингиты, менинго-энцефалиты) в области подкорковых узлов головного мозга. Органическое заикание обусловлено гиперкинезами мышц артикуляционного аппарата, дыхательной и фонаторной мускулатуры. При нем часто обнаруживаются и насильственные движения мышц лица, шеи конечностей. Эта форма заикания всегда сочетается с дизартрией, обычно подкоркового или мозжечкового генеза. При ней более выражена неврологическая симптоматика, нарушения психической деятельности, эмоционально-волевой сферы.
На основании изложенного, нам представляются малоубедительным, когда появление заикания, тиков или других гиперкинезов ставят в прямую причинную связь с каким-то стрессом: эмоциональным («испугала собака»), социальным (резко возросла нагрузка в школе, обидела учительница) и т. д. Во всех этих случаях обычно ставят два диагноза: «логоневроз» и «невроз навязчивых движений». Такие факторы действительно могут играть роль, но только как провоцирующие, а материальный же субстрат заикания и тиков составляет биологическая незрелость нервных структур в связи с перенесенным заболеванием или травмой.
В то же время мы далеки от мысли все случаи заикания и гиперкинезов объяснять лишь развитием синкинезий. Вероятно, иногда действуют другие механизмы, в том числе и неврозы. Однако нам не удалось встретить ни одного пациента с тиками или заиканием, у кого не обнаруживалась бы негрубая рассеянная неврологическая симптоматика.
Энурез
В публикациях посвященных медицинским аспектам МДМ, энурез (ночное недержание мочи) считается едва ли не главным признаком этих дисфункций [Трошин В. Д., 1984; Халецкая О. В., Трошин В. М., 1995, и др.]. Указанные авторы даже выявили его динамику, половые и возрастные особенности течения и основные сочетания с другими вегетативными нарушениями.
Энурезу посвящено большое число публикаций. Попытки найти его причину и механизмы развития предпринимали
-55-
многие исследователи. Как сообщает А. Ю. Ратнер (1995), первое описание энуреза принадлежит Ре1к (1774). Однако за минувшие два столетия большего понимания в отношении его этиологии и патогенеза не достигнуто. Соответственно при изменении взглядов на причины и механизмы его возникновения менялись и методы лечения. Энурез привлекал внимание урологов, терапевтов, эндокринологов, психиатров и, естественно, невропатологов. Однако кардинально проблема не решена до настоящего времени.
Появление и наличие энуреза разные исследователи пытались связать с фимозом, крипторхизмом, гельминтозами, материальным или социальным неблагополучием в семье, расщеплением дужек поясничных и крестцовых позвонков, эмоциональным стрессом, длительными психическими переживаниями, наследственными факторами и т. д. Но ни один из перечисленных факторов нельзя поставить в прямую связь с возникновением энуреза, поскольку это не подкреплено убедительными научными данными. Более того, даже название этого страдания в различных руководствах, пособиях и учебниках приводится разное: ночной энурез, сонный энурез, мочевой невроз, нейрогенный мочевой пузырь, ночное недержание мочи и др.
Указанное выше не облегчает понимания механизмов возникновения и развития этого страдания, а самое главное — не дает в руки практического врача надежного инструмента для реабилитации (лечения) детей.
Распространенность энуреза довольно велика. Точные показатели получить трудно. По данным научных публикаций, его частота колеблется от 2,2% [Жислин М. Г., 1969] до 22% [Хштецкая О. В., Трошин В. М., 1995] и даже 28,1% [Сенке-вич Э. М., 1952]. Считается, что у мальчиков он встречается чаще, чем у девочек, и сохраняется дольше.
Бытует мнение, что с годами частота энуреза уменьшается, и это действительно так. Однако тот факт, что с ним все чаще и чаще стали встречаться врачи призывных комиссий райвоенкоматов, свидетельствует об актуальности данной проблемы.
Выделяют два вида энуреза: первичный, существующий с раннего детства, и вторичный, отсроченный, возникающий через несколько лет после рождения [Ласков Б. И., 1975].
Б. И. Ласков и А. Я. Креймер (1975) относят энурез к группе системных неврозов, которые возникают в связи с неблагоприятными влияниями внешней и внутренней среды. Однако эти же авторы дают не очень обнадеживающую и непонятную для практических врачей трактовку механизма его
-56-
развития: «Патогенетическая основа энуреза заключается в неправильно сформированном стереотипе условнорефлектор-ной регуляции функции мочеиспускания во время сна». Возникает вопрос: как же лечить детей, страдающих энурезом?
Дети и подростки, страдающие энурезом, болезненно переживают свой недостаток, невротизируются и избегают пребывания в коллективах, где его невозможно скрыть (пионерские и спортивные лагеря, воинская служба и т. д.).
Л. О. Бадалян считает, что энурез является довольно частым проявлением неврозов у детей. Подчеркивая то обстоятельство, что энурез у детей с возрастом исчезает и без лечения, автор пишет, что о невротическом энурезе следует говорить лишь в тех случаях, когда он возникает в результате психотравмы. Такое недержание мочи может вызвать вторичные невротические наслоения в результате переживаний ребенком своего «дефекта», особенно если его стьщят, наказьшают, упрекают.
Считается, что у детей после года начинает формироваться произвольный рефлекс на мочеиспускание. Считают, что произвольный центр мочеиспускания расположен в парацен-тральной дольке коры головного мозга. Церебральные центры связаны со слинальными центрами волокнами, которые идут в составе пирамидных путей, причем центры каждого полушария взаимодействуют с обеими половинами спинного мозга [Лебедев Б. В., 1995]. При двустороннем нарушении связей спинномозговых и супрасегментарных центров нарушается мочеиспускание. В то же время спинномозговые центры, регулирующие деятельность мочевого пузыря, в этих условиях работают нормально.
Дело в том, что наружный сфинктер мочевого пузыря ин-нервируется половым нервом, волокна которого начинаются от клеток 82_4. Сокращения этого сфинктера и задержка мочи подчиняются воле, т. е. в обычных условиях жизни взрослого человека управляются корой головного мозга. Парасимпатические волокна, обусловливающие сокращения детрузора с одновременным расслаблением внутреннего сфинктера, выходят из этих же сегментов, идут в составе тазового нерва и разветвляются в мышечной ткани. Чувствительные же волокна мочевого пузыря, через которые передается чувство его растяжения и ощущение прохождения мочи по мочеиспускательному каналу, идут в составе тазового и полового нервов. Часть волокон направляются к передним рогам, замыкая рефлекторную дугу, а другая часть поднимаются в составе тонкого пучка (пучка Голля) в головной мозг. Болевые импульсы проводятся главным образом через волокна подчревных нервов.
-57-
в зависимости от ситуации корковые центры или задерживают замыкательный спивальный рефлекс, или растормаживают его.
При двустороннем нарушении связей спинномозговых и супрасегментарных центров мочеиспускание нарушается. Если эти пути выключены полностью, то мочевой пузырь работает как бы автономно: опорожняется по мере наполнения. Если же корково-пузырные связи работают недостаточно эффективно (не наступило их биологическое созревание или они повреждены), то ребенок, особенно при эмоциональных переживаниях, даже днем может не успеть добежать до туалета или, как часто говорят родители, «заигрывается». Возможен и другой ночной вариант: ребенок часть мочи выпускает в постель, а затем идет в туалет или на горшок. В последнем случае теоретически можно прогнозировать следующее. В составе чувствительных и двигательных проводящих путей спинного мозга идут разные сенсорные и моторные волокна. Если по каким-либо причинам проведение информации страдает, то, кроме энуреза, должна обязательно присутствовать какая-то другая неврологическая симптоматика. Другое дело, что она может бьггь негрубой, стертой, малозаметной.
У детей с МДМ и энурезом мы всегда обнаруживали неврологическую симптоматику и какое-либо нарушение осанки, чаще всего плоскостопие. Нередко были сочетания с аллер-годерматозом, задержкой развития речи и т. д. Прежде всего анамнестически у всех этих детей выявлены различные задержки психомоторного развития: с запозданием (на 1—2 мес) ребенок начал сидеть, стоять, ходить, говорить первые слова, простые предложения и т. д. При неврологическом осмотре обнаруживали рассеянную негрубую неврологическую симптоматику, у каждого отдельно взятого ребенка разную: пирамидные знаки, синкинезии, статико-моторную недостаточность и т. д. Неврологические знаки обычно не свидетельствовали о каком-то очаговом поражении нервной системы и были более выражены у детей младшего дошкольного возраста. По мере роста и развития ребенка неврологическая симптоматика стиралась.
Описывая эти явления, мы не можем не обратить внимание читателя на то, что при нарушении сегментарной иннервации на уровне S 3-5, мы имели бы дело с истинным недержанием мочи (вьделение мочи по каплям по мере ее постугшения в мочевой пузырь при, например, повреждении каудальных отделов спинного мозга во время родов). Такое бывает, но исключительно редко. За 5 лет консультативных приемов в СППК «Развитие» Центрального района Санкт-Петербурга
-58-
мы встретили всего двоих таких детей (в возрасте 5 и 7 лет). В то же время даже при подобных ситуациях (обычно это происходит, когда ребенок рождается в ягодичном предлежа-нии и роженице оказывают соответствующие ручные пособия) непосредственно ткань спинного мозга, т. е. конус и эпиконус, не повреждаются. Здесь мы опять имеем дело с микрососудистым повреждением, так как конус и эпиконус васкуляризи-руются из радикуломедуллярной артерии Депрож — Гоггеро-на. Эта артерия проникает в спинномозговой канал на уровне L 4-5 позвонков и поднимается вверх к конусу спинного мозга.
Как полагает А. Ю. Ратнер (1995), в процессе тяжелых родов, при акушерских пособиях, при тяге плода за тазовый конец может легко возникнуть минимальная дислокация L4 или L5 позвонка, что приводит к вовлечению в патологический процесс артерии Депрож — Готтерона. Как следствие этого развивается ишемия в области конуса и эпиконуса с формированием синдрома недержания мочи. По мере спонтанной реабилитации в процессе роста и развития ребенка истинное недержание мочи сменяется менее грубым симптомокомплек-сом: ребенок с некоторым опозданием начинает сидеть и ходить, в определенной мере может контролировать функции мочеиспускания, но во время сна в результате сосудистой недостаточности спинного мозга происходит упускание мочи, т. е. опорожнение пузыря по мере его наполнения.
Артерия поясничного утолщения спинного мозга (артерия Адамкевича) за счет коллатералей частично компенсирует нарушенный кровоток в системе артерии Депрож — Готтерона, но при этом «обкрадывается» зона поясничного утолщения. У таких детей можно прогнозировать развитие и сегментарных нарушений, типичных для поражения поясничного утолщения: нарушения походки, слабость в ногах, ослабление подошвенных, пяточных, коленных рефлексов и др. Выше мы уже достаточно подробно описывали нарушения осанки.
Принимая во внимание исследования, проведенные А. Ю. Ратнером, его учениками и последователями, мы все же к причинам и механизмам развития энуреза должны добавить следующее.
По нашему мнению, не следует забывать, что нервные проводники, регулирующие произвольное мочеиспускание, от парацентральной дольки головного мозга идут к сегментам S 2-5 спинного мозга в составе пирамидных путей. Они никак не могут миновать шейный отдел позвоночника, и поэтому все поражения этого наиболее уязвимого и подвергающегося при родах большим перегрузкам отдела (и спинного мозга в нем)
-59-
будут иметь отношение и к регуляции мочеиспускания. Наиболее частый вид повреждений спинного мозга при родах, помимо переломов позвонков и повреждений их связочного аппарата,— это микрососудистые травмы. Если говорить еще проще, то это разрывы микрососудов, исходящих из ветвей позвоночных артерий, в ткани спинного мозга или спинномозговом канале.
Таким образом, нисходящие корковые влияния, обусловливающие произвольное опорожнение мочевого пузыря, могут быть нарушены в шейном отделе спинного мозга вследствие микроповреждений сосудов. Видимо поэтому у всех детей в возрасте 3—5 лет, страдающих энурезом, мы выявляли рассеянную пирамидную симптоматику. У детей 5—8 лет она в большинстве случаев значительно нивелировалась, а выявлялись (наряду с энурезом) ракничные нарушения осанки и задержки развития высших функций головного мозга.
Мы далеки от мысли объяснять возникновение всех видов энуреза лишь травмами шейного и поясничного отделов спинного мозга во время родов. Однако следует прислушаться к мнению такого известного специалиста по диагностике и лечению неврозов и невротических состояний, как проф. Б. Д. Карвасарский (1990). Занимаясь этими вопросами, он пришел к следующему выводу: «из 2000 больных нашей клиники невротические расстройства мочевыведения в качестве основных симптомов отмечены лишь у 2,3%*.
Говоря о энурезе и других нарушениях мочеиспускания, он приводит очень оригинальную и по сути дела верную трактовку: у всех этих пациентов имеет место «невротическая фиксация органической патологии»,
В связи с этим мы считаем уместным привести точку зрения Б. Д. Карвасарского (1980, 1990) и на механизм возникновения заикания, которое подавляющее большинство врачей и дефектологов трактует как логоневроз: «У больных с заиканием нередко обнаруживается рассеянная органическая микросимптоматика».
В. М. Шкловский (1975) представил данные неврологического обследования 213 больных с заиканием. По сравнению с контрольной группой, включавшей 50 здоровых человек, у больных с заиканием чаще отмечались нерезко выраженные нарушения регуляции взора и микросимптомы пирамидной недостаточности. Так, нарушение регуляции взора отмечены у 48,3% больных и 28% здоровых, симхггомы пирамидной недостаточности справа — соответственно у 38,2 и 18%, слева — у 10,3 и 10%. Как правило, неврологическая симптоматика у заикающихся оказывается «разбросанной» и
-60-
не укладывается в один очаг. Диффузный характер органической церебральной недостаточности подтверждается и ней-ропсихологическими данными. Также как и неврологическая симптоматика, нейропсихологические расстройства являются рассеянными и свидетельствуют о диффузной органической церебральной недостаточности.
Выше мы уже обсуждали понятие «диффузность» и высказали свое мнение по поводу ее понимания. Сейчас обсудим следующее.
В медицине много примеров того, когда «скрытые» патологические состояния становятся явными при нагрузках, эмоциональных стрессах и т. д. На этом основаны, например, многие функциональные пробы: проба с задержкой дьгхания, снятие электрокардиограммы до и после физической нагрузки, проба с сахарной нагрузкой и др. Нам представляется, что развитие вторичного (или, как его нередко называют, невротического) энуреза может быть вполне объяснимо существованием скрытой недостаточности корковой регуляции произвольного мочеиспускания, которая проявляется явно после сильных нагрузок или переживаний. По-видимому это связано с перераспределением имеющейся внутри организма энергии, поскольку все эмоциональные и физические нагрузки очень энергоемки. Наличие у детей с МДМ и энурезом пирамидной симптоматики подтверждает высказанное предположение.
Примерно аналогичные данные при изучении детей с энурезом получили А. Ю. Ратнер и соавт. (1995). Помимо рассеянной неврологической симптоматики, им удалось обнаружить у детей с энурезом три следующие группы признаков:
1) • у 38% детей имелись жалобы на чувство усталости в ногах,
особенно при ходьбе, а у 15% при длительном сидении на одном месте появлялись неприятные парестезии; у 78% детей имелась отчетливая гипотония мышц нижних конечностей;
2) у 60% детей были снижены пяточные рефлексы, а у 30% они сочетались с патологическими стопными (явление, типичное для спинальных ишемий);
3) у 80% детей имелось довольно выраженное защитное напряжение паравертебральных мышц на уровне поясничного отдела позвоночника, и примерно у 20% детей обнаружены отчетливые фибриллярные подергивания в области тех же длинных мышц спины на этом же уровне. Б. Д. Карвасарский (1990) пишет, что у детей с энуре зом практически всегда имеются и вегетативные наруше ния, пароксизмальные вегетативные расстройства, а также
-61-
сочетание перманентно-пароксизмальных изменений. Вегетативные нарушения могут иметь симпатическую, парасимпатическую и смешанную направленность.
Приведенные выше материалы и рассуждения позволяют высказать мнение о том, что энурез вряд ли можно считать самостоятельным заболеванием. Скорее всего, это неприятный синдром, часто являющийся следствием натальных и постнатальных травм и одним из проявлений целого комп-, лекса расстройств как следствия нарушений произвольной регуляции деятельности мочевого пузыря. В этом энурез очень похож на сахарный диабет, который долго считали самостоятельной нозологической единицей и лишь 20—30 лет назад пришли к выводу, что это синдром, который может сопровождать многочисленные заболевания.
В настоящее время к кратко изложенным нами проблемам энуреза в связи с МДМ у детей и подростков добавилась еще одна. Появились так называемые памперсные дети.
Согласно современным представлениям о физиологических особенностях выделения мочи в раннем послеродовом онтогенезе, в течение первых 6 мес мочеиспускание происходит автоматически по типу безусловного рефлекса с частотой до 15 раз в сутки и более [Лебедев Б. В. и др., 1995]. Во втором полугодии жизни дети перед мочеиспусканием начинают проявлять некоторое беспокойство (ощущают позыв). Это начало выработки условного рефлекса. В дальнейшем потребность к мочеиспусканию может подавляться, формируется навык опрятности вначале в дневное, а затем и в ночное время. Считается, что в течение второго года жизни у ребенка с нормальным психомоторным развитием формируется стойкий условный рефлекс на произвольное мочеиспускание и в дневное, и в ночное время [Усов И. Н., 1994; Сушко Е. П., 1997, и др.].
Приведем характерный для данного недуга пример.
Мать ребенка А., 6 лет, во время беседы с врачом предъявила жалобы на его повышенную возбудимость, эмоциональную лабильность и метеозависимость, отставание в физическом развитии от сверстников, энурез и задержку развития речи.
Из анамнеза удалось выяснить, что ребенок рожден от первой беременности, в срок. Масса тела при рождении — 3400 г. В процессе родов развилась слабость родовой деятельности, что вынудило медперсонал использовать родостимуляцию. Со слов матери, после рождения ребенок закричал сразу, к груди приложили на 2-й день. Ходить стал в возрасте около 12 мес. Первьре слова стал говорить
- 62 -
в 1'/2 года. Фразовая речь появилась около 2 лет. Первые месяцы после рождения очень плохо спал по ночам (кричал, беспокоился), плохо ел.
Объективно: ребенок нормального питания, телосложение ближе к астеническому. Скелетная мускулатура развита слабо, осанка вялая, физиологические изгибы позвоночника выглядят излишне рельефно. Отмечается значительный гипертонус затылочных мышц. Своды стоп не развиты: отмечено формирование поперечного и продольного плоскостопия.
При неврологическом обследовании отмечено ослабление сухожильных и периостальных рефлексов в верхней половине. Кроме этого, выявлены рассеянные пирамидные знаки (рефлексы Бабинского, Оппенгейма, Гордона, Мари-неску — Радовичи, патологические синкинезии), легкое расходящееся косоглазие. Мальчик повышенно возбудим, плаксив, все время отвлекается, переключает внимание на малозначащие детали осмотра.
При проведении речевых экспресс-проб, соответствующих возрасту ребенка, выявлена задержка развития речи в форме моторной алалии. Одновременно отмечено нарушение концентрации внимания и кратковременной памяти.
При рентгенологическом обследовании на функциональных спондилограммах шейного отдела позвоночника выявлена передняя нестабильность ПДС С II-VII, недостаточность срединного атлантоосевого сустава (рис. 7, 8,9). При УЗДГ с функциональными пробами выявлена грубая асимметрия кровотока в бассейне позвоночных артерий, свидетельствующая о хронической травме правой, ирритации спастических реакций в вертебрально-базилярный бассейн, а также венозная дисгемия в системе оттока венозной крови от головного мозга.
Приведенные результаты клинического и прямых методов инструментального обследования в совокупности с данными анамнеза и жалобами дали основание считать, что у ребенка имеются последствия травмы шейного отдела позвоночника и спинного мозга, сопровождающиеся хроническими нарушениями кровообращения в системе позвоночных артерий, вертебрально-базилярном бассейне и на пути прохождения пирамидных путей. Указанные явления обусловливают задержку биологического созревания высших функций головного мозга, рефлекторной регуляции функций организма (в данном варианте — ОДА), произвольного мочеиспускания и задержку развития речи. Легкое расходящееся косоглазие, выявляющееся при длительной конвергенции глаз, мы объясняем синдромом «обкрадывания», который заключается в сбрасывании части крови, приносимой в артериальный круг большого мозга сонными артериями, в вертебрально-базилярный бассейн.
-63-
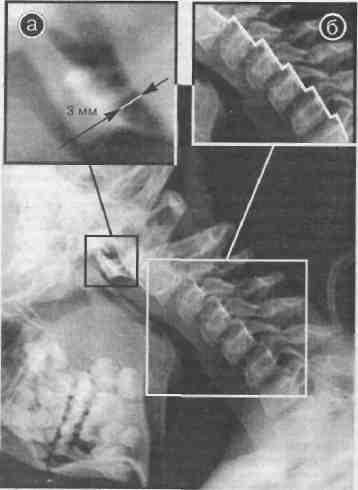
Рис. 7. Больной Л., 6 лет. Голова наклонена вперед. Недостаточность срединного атлантоосееого сустава (а). Нестабильность позвоночных двигательных сегментов С II-VII (6).
На основании полученных данных ребенку была предло-жена следующая индивидуальная схема коррекции, с кото-рой родители согласились.
-
Массаж паравертебрапьных мышц спины, мышц шеи и воротниковой зоны ежедневно до получения положительных результатов.
-
Тренировка шейных мышц в изометрическом режиме ежедневно для создания мышечного корсета вокруг шейного отдела позвоночника.
-64-

Рис. 8. Тот же больной. Отсутствие нестабильности при наклоне головы назад (а). Недостаточность срединного атлантоосееого сустава (5). Наблюдается ограничение подвижности I шейного позвонка.
-
Дифференцированная мануальная терапия с воздействием на грудной и поясничный отделы позвоночника 2 раза в месяц.
-
Дифференцированная кинезотерапия для формирования сводов стоп (подобраны наиболее эффективные упражнения) ежедневно.
-
Регулярные занятия с дефектологом-погопедом (не менее одного раза в неделю).
-65-

Рис. 9. Тот ж:е больной. Недостаточность срединного атлантоосввого сустава видна даже в обычной боковой проекции (а).
Наличие физиологического лордоза (6).
Контрольные осмотры проводили не реже одного раза в месяц. Со слов матери, энурез прекратился в течение первой недели от начала массажа и мануальной терапии. К концу второго месяца выраженность пирамидных знаков значительно уменьшилась, а преподаватели и воспитатели посещаемого дошкольного образовательного учреждения отметили, что ребенок стал более усидчив, увеличилось время концентрации внимания.
Через 6 мес от начала коррекции признаки пирамидной недостаточности не выявлялись. Проявлений энуреза не
-66-
было. речь — без заметных дефектов. Ребенок стал значительно спокойнее, более уравновешен, однако сохранялись явления Эмоциональной лабильности и метеозависимость, которые требовали дальнейшей реабилитации.
Как болезнь энурез диагностируется с 4 лет жизни [Лебедев Б. В. и др., 1995]. Но это вовсе не значит, что до 4 лет жизни ребенка на это можно закрывать глаза и не предпринимать никаких реабилитационных и лечебных мероприятий.
Как это ни странно, но, видимо, последнее обстоятельство привело к очень широко распространенному заблуждению, что неконтролируемое мочеиспускание ночью у детей до 5—6 лет является чуть ли не нормой их развития. Лавина рекламы памперсов, которые избавляют родителей от стирки пеленок и белья, хлынувшая с экранов телевизоров, из радиоприемников, со страниц газет и журналов, с витрин аптек, заставила многих (особенно неопытных) родителей считать, что проблемы с энурезом вообще не существует. Если произвольный рефлекс на мочеиспускание формируется долгие годы, то нужно избавить себя и ребенка от излишних хлопот и неудобств. Взамен трудоемкой работы по реабияитадии ребенка после травмы или инфекции предлагается замечательное по легкости решения проблемы средство — памперсы.
Если же посмотреть объективно, то памперсы можно рассматривать как средство «на всякий случай», как средство «аварийное», и уж никак не обязательный предмет, относя-щийся к нижнему белью ребенка и подростка. Мы ежедневно встречаемся с тем, что в памперсах детей укладывают на ночь спать, водят на прогулки и т. д. Таким образом, существенно и искусственно тормозится выработка естественного, физиологического рефлекса на произвольное мочеиспускание. Иными словами, даже у ребенка с нормальной динамикой психомоторного развития, неотягощенном катальном и постнатальном периодах, без всяких повреждений шейного и поясничного отделов позвоночника при использовании памперсов могут длительно сохраняться явления энуреза (и даже энкопреза) и формироваться дефекты осанки.
Мы не можем рекомендовать однозначный выход из этой ситуации, поскольку вопрос не такой простой: памперсы на самом деле в ряде случаев и ситуаций являются выходом из положения. Но и необдуманное и постоянное их применение может (и даже должно) приводить к негативным последствиям. Скорее всего, данный вопрос нуждается в объективном и беспристрастном изучении и соответствующих рекомендациях.
-67-
Системные аллергические реакции у детей с МДМ
Различные аллергозы, по данным наших исследований и сообщениям в научных публикациях, являются постоянно присутствующим признаком у детей с МДМ и вообще практически у всех детей, получивших травму шейного отдела спинного мозга. В учебной и научной литературе они, как правило, шли и до сих пор идут как самостоятельные нозологические единицы вне всякой связи с травмами и другими повреждениями шейного отдела позвоночника и спинного мозга. И лишь в самое последнее время появились попытки интегрировать сведения об аллергозах в общую картину имеющихся у детей расстройств и связать их воедино [Торопова Н.П., Мажейко Л.И., 1994]. Многие авторы относят их к вегетативным нарушениям. Не возражая против этого, мы считаем более точным выделение их в группу нейросоматических заболеваний [Халецкая О.В., Трошин В.М., 1995], а точнее – в группу нейросоматических синдромов. Ниже мы постараемся особновать это положение.
Из многочисленных аллергических реакций у детей с МДМ можно выделить следующие достаточно хорошо очерченные синдромы: респираторные аллергозы, поллиноз, вазомоторный ринит, бронхиальную астму, экзему, нейродермит, атопический нейродерматит, атопическую экзему, аллергодерматоз и др. Поскольку за организацию аллергических (и иммунных) реакций у человека ответственна иммунная система, то мы и рассматриваем их с позиций не вообще нарушений деятельности вегетативной нервной системы, а как нейроиммунологические реакции.
По своим проявлениям в связи с возрастом, образом жизни и питания ребенка принципиально аллергические реакции делят на три группы: пищевая аллергия, легочная аллергия и аллергодерматозы. Первым признаком аллергодерматоза, обычно проявляющимся у детей почти с рождения и даже при грудном вскармливании, является так называемый “экссудативный диатез”, которым в педиатрической практике уже более 80 лет именуют проявления кожной аллергии, в основном на лице и слизистых оболочках. При этом (что поразительно) мало кто задумывается о том, что при полном физическом здоровье при грудном вскармливании явлений аллергии у нормально родившегося и биологически зрелого ребенка быть не должно. При появлении аллергии у исследователей легче всего возникает мысль о наследовании дефективных признаков от родителей. Ряд исследователей усматривают и
-68-
пытаются доказать роль наследственно-конституциональных факторов в развитии диатеза и формирование на его фоне других аллергических реакций [Воронцов И.М., 1985; Йегора Л. 1986, и др.]
В то же время, проанализировав большое число публикаций о роли наследственных факторов в развитии аллергодерматозов у детей, Н.П. Торопов и О.А. Синявская (1993) пишут, что лишь в единичных работах отражается связь выявляемых нарушений с состоянием здоровья родителей, прежде всего, матери, и особенно во время беременности, особенностями анте- и интранатального периодов развития, заболеваниями внутренних органов. Эти авторы считают правомочным допущение о том, что передача предрасположенности к аллергии наследуется по типу наследования мультифакторного признака с пороговым значением. Такая формулировка по ее практическому применению не очень вдохновляет лечащих врачей в силу ее неопределенности.
Нам представляется совершенно обоснованным мнение Б.Альперна (1973), что наследственная предрасположенность не всегда является обязательным фактором развития аллергического дерматоза, а лишь облегчает возникновение сенсибилизации.
Очень существенным и установленным фактом является то, что наряду с повышением аллергической реактивности у подавляющего большинства детей с экземой и нейродермитом снижены показатели неспецифического иммунитета (фагоцитоз, титр комплемента, активность лизоцима). Чем сильнее и обширнее выявлялись аллергические реакции, тем в большей мере были снижены эти показатели [К патогенезу, 1976].
За последние годы в патогенезе аллергодерматозов определенную роль отводят ферментным нарушениям, которые иногда генетически детерминированы [Тагиев Т. И др., 1980]. В своей книге “Врожденные и приобретенные энзимопатии “ эти исследователи на основании собственных данных и приведенных в других публикациях сведений обсуждают возможный механизм развития повреждения тканей дыхательных путей при дефиците ферментов, участвующих в метаболизме медиаторов и активных полипептидных групп. Вспомним, как участились различные аллергические заболевания и реакции верхних дыхательных путей за последнее время у детей младшего дошкольного возраста.
Проанализировав большое количество опубликованных данных, Н.П. Торопова и О.А. Синявская (1993) пришли к убеждению в несомненной роли функциональных нарушений
-69-
вегетативной нервной системы в патогенезе экземы и нейродермита. Они считают, что возможны первичные отклонения в деятельности нервной системы, обусловливающие развитие аллергических реакций, нарушение процессов пищеварения и всасывания, метаболизма в тканях.
Еще один чрезвычайно важный аспект обсуждаемой проблемы заключается в том, что у детей с МДМ и вообще у детей, получивших микротравму в процессе родов, уже на первьк этапах пищеварения и расщепления пищевых веществ в желудочно-кишечном тракте выявляются значительные нарушения. Даже у практически здоровых детей отмечалась низкая желудочная секреция и активность пищеварительных соков, что благоприятствует всасываю чужеродных белков и иных веществ и развитию аллергических реакций. При морфофунк-циональных исследованиях желудка и двенадцатиперстной кишки, проведенных у детей дошкольного возраста с аллерго-дерматозами, обнаружены воспалительные процессы в гастро-дуоденальной области, которые нередко не имеют четкой клинической симптоматики [СазаноЬа Н. Е. и др., 1987]. Явления же дискинезий в гепатобилиарной системе вьювлены почти у всех детей с аллергодерматозами [Альперович С. А. и др., 1971].
Наличие дисфункции желчевыводящих путей и поджелудочной железы у детей с аллергодерматозами заставляет задуматься о некоторых общих фундаментальных механизмах их развития, на чем мы остановимся ниже.
За последние годы в связи с совершенствованием методик изучения процессов пищеварения обнаружилось, что у детей с нейродермитом в тонкой кишке нарушаются процессы абсорбции за счет снижения активности ферментов пристеночного пищеварения и частичной атрофии микроворсинок. Это расценивается как патогенетически значимый фактор в развитии нейродермита [Торопова Н. П. и др., 1979; Зеленцо-ва В. Л., 1982; Васильев Ю. В., 1984].
Г. Э. Шинский и соавт. (1985) у Уз больных с экземой и нейродермитом обнаружили выраженные нарушения всасывательной способности тонкой кишки.
Другим патогенетически значимым фактором в развитии нейродермита является дисбактериоз кишечника, который выявлен у 98% детей с атоническим дерматитом [Федоров Р. В. идр., 1989]. У такихдетей наряду с отсутствием или снижением количества бифидобактерий отмечались нарушения аэробной микрофлоры, и на этом фоне появлялись гемолитические Е. соИ, микробы рода протея, штаммы золотистого и эпи-дермального стафилококка, грибы рода кандида и плесени.
-70-
При гистологических исследованиях слизистой оболочки кишечника выявлена ее атрофия, что приводило к изменению биоценоза в кишечнике, снижению числа бифидобактерий и размножению условно-патогенной флоры. При этом нарушается пристеночное пищеварение, что расценивается как вторичное явление вследствие ферментной недостаточности в вышерасположенных отделах кишечника, ответственных за полостное пищеварение.
Кроме того, при хронической травме блуждающего нерва, в значительной мере «ответственного» за весь желудочно-кишечный тракт, можно прогнозировать задержку созревания и самого пристеночного пищеварения.
Н. П. Торопова и О. А. Синявская (1993) высказывают мнение, что патологические изменения в коже при аллергодерма-тозе являются результатом сложного сочетанного поражения органов пищеварения, эндокринной, нервной и иммунной систем, метаболических нарушений. В результате собственных исследований, а также на основании работ своих сотрудников, авторы пришли к двум весьма интересным заключениям. Первое: у всех детей с аллергодерматозами выявлены нарушения функции ЦНС, которые расценивались как пре- и перинатальные энцефалопатии и их последствия в виде церебральных минимальных дисфункций. У детей часто встречались проявления внутричерепной гипертензии различной выраженности. Старшие дети предъявляли жалобы на головные боли, отмечались нарушения сна и поведения, в основном в виде эмоциональной и двигательной расторможенности. При осмотрах глазного дна определялись расширения вен, артериовенозные перекресты по гипертензивному типу. Отмечена задержка мие-линизации в виде пирамидной недостаточности и мозжечко-во-вестибулярной дисфункции, часто сочетающаяся с гипер-тензивным синдромом, замедленной редукцией тонических рефлексов, поздним становлением основных этапов двигательного развития, равновесия и координации. У большинства детей определялись нарушения тонуса мышц и рефлекторной сферы, задержки развития речи и отставание в психомоторном развитии. У абсолютного большинства детей обнаружены симптомы травмы позвоночника и позвоночных артерий во время родов «в основном в виде миатонического синдрома за счет ишемии ретикулярной формации». У примерно половины наблюдаемых детей обнаружены признаки хронической недостаточности кровообращения в вертебрально-базилярном бассейне, которые были подтверждены рентгенологически, а также клинически в виде головных болей, головокружений,
-71-
явлении астенизации, горизонтального нистагма, гипотонии, гипорефлексии, негрубых нарушений статики и координации. На электроэнцефалограммах выявлялось замедленное созревание корковых ритмов, явления ирритации срединных структур [Фролов Е. П. и др., 1980]. У всех детей выявлялись вегетативные дисфункции различной направленности и проявлений, у половины — нарушения ликвородинамики (локальная гипертензия в области III желудочка головного мозга) и нарушения лимбико-ретикулярного комплекса. Однако развитие различных форм аллергодерматозов они не ставят в прямую связь с травмой шейного отдела позвоночника, а рассматривают последнюю как серьезное сопутствующее сочетание. Несколько позднее Н. П. Торопова и Л. И. Мажейко (1994) в методических рекомендациях, описывая механизмы развития сегментарных вегетативных дисфункций при атоническом дерматите, выделили следующие ведущие факторы их этиологии и патогенеза.
Вертеброгенные факторы:
-
травмы;
-
аномалии развития;
-
спаечный процесс;
-
первичная и вторичная миофиксация;
-
местный аутоиммунный процесс;
-
остеохондроз. Механизмы воздействия:
-
раздражение симпатических сплетений позвоночных артерий;
-
повреждения аксонов, демиелинизация;
-
компрессия аксонов на различных уровнях;
-
нарушения медиации;
-
спастическое состояние сосудов, поддерживается патологической импульсацией из тканей пораженного позвоночника и спинальных ганглиев;
-
формирование локальных вегетативно-сосудисто-трофических и метаболических расстройств;
-
топическая детерминированность сегментарных вегетативных дисфункций (очаги поражения кожи при атопи-ческом дерматите).
Второе, на что обращают внимание указанные исследователи,— это невротизация детей с аллергодерматозами, которая имеется практически всегда в разной степени выра-женностйТ''^
Мы постарались подробно привести основные позиции ведущих детских дерматологов, поскольку они практически уже выстроили причинно-следственную связь возникнове-
-72-
ния, развития аллергодерматозов у детей и подростков и описали спектр сопутствующих нарушений.
Остаются открытыми, по крайней мере, два вопроса:
-
почему травма шейного отдела позвоночника и нервного сплетения позвоночной артерии сочетается с аллергодерматозами и описанными выше нарушениями;
-
почему во многих случаях вместо аллергодерматоза в клинической картине аллергии доминируют либо бронхиальная астма, либо астматический бронхит, а все сопутствующие нарушения практически те же?
Системные аллергические реакции мы выявили у всех детей с МДМ. Иногда их проявления были выражены слабо, и даже родители не обращали на них внимания. Это обычно касалось случаев, когда небольшие сухие очаги аллергодерматоза локализовались в области подколенных сгибов или кожи стоп, или когда все признаки кожной аллергии проявлялись лишь сухостью и малозаметным шелушением кожи. В последнем варианте родители обычно находили объяснение в «особенностях кожи» ребенка. В ряде случаев проявления кожной аллергии бьши выражены довольно сильно, и дети были все «обсыпаны» шелушащимися и зудящими папулами на фоне уже измененной и гиперемированной кожи.
Приводим клинический пример.
Аня П., 4 года. Причина обращения родителей к врачу — неусидчивость ребенка, агрессивность, эмоциональная лабильность.
Из анамнеза известно, что родилась с массой 3350 г. Мать сообщила, что ставили гипоксию плода. Закричала сразу. Кормить принесли на 3-й сутки. Грудное вскармливание продолжалось до 9 мес. С первого месяца жизни отмечались явления аллергодерматоза в форме экссудативного диатеза. При переходе на смешанное питание стали появляться и до момента обращения к нам сохранялись зудящие очаги аллергодерматоза на коже. Пошла самостоятельно в 12 мес, но до 3 лет ходила «на цыпочках». Сон неспокойный: часто без видимых причин просыпается, плачет по ночам.
При клиническом обследовании установлено следующее. Девочка нормального питания, астенического телосложения. Физиологические изгибы позвоночника в стадии формирования. Отмечено плохое формирование продольных сводов стоп и «разновысокость» ног на 1 см. Ребенок гилервозбудим, совершает активные, но нецелесообразные движения. Окружающую обстановку оценивает без чувства «дистанции». На коже локтевых сгибов, подколенных складок и межягодичной области — очаги аллергодерматоза.
-73-
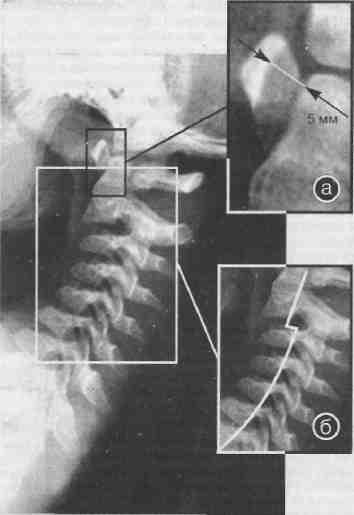
Рис. 10. Больная Аня П., 3 года. Голова наклонена вперед, в
срединном атяантоосевом суставе наблюдается щель 5мм (а),
видна нестабильность позвонков С II-III (6).
Неврологическое обследование. Черепная иннервация без особенностей. Сухожильные и периостальные рефлексы оживлены, но симметричны. При координационных пробах (пальценосовзя, пяточно-коленная) отмечены элементы промахивания. Наряду с этим четко выявлялась рассеянная пирамидная симптоматика: рефлексы Бабинского, Гордона, Оппенгейма, Маринеску — Радовичи.
-74-
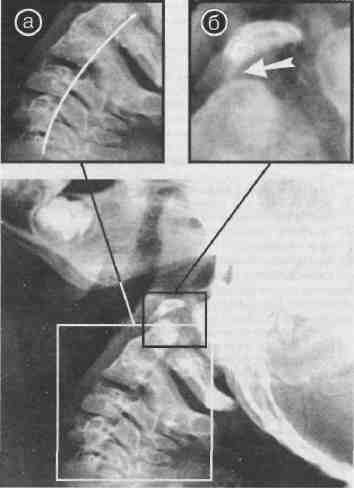
Рис. 11. Та же больная. Голова откинута назад, нестабильность позвонков отсутствует (а), щель в срединном атяантоосевом суставе практически исчезла (б).
При проверке уровня развития высших функций головного мозга выявлены нарушения памяти, внимания и на фоне эхолалии — задержка развития речи.
На обычных и функциональных спондилограммах шейного отдела позвоночника выявлена нестабильность сегментов С II-III, щель в срединном атлантсосевом суставе при наклоне головы вперед (рис. 10, 11), а при УЗДГ — асимметрия кровотока по позвоночным артериям с реакциями спазма в вертебрально-базиллярном бассейне.
-75-
На основании результатов клинических и инструментальных исследований мы пришли к выводу, что в данном случае дефекты физического здоровья ребенка и задержки его психомоторного развития связаны с травмой шейного отдела позвоночника и спинного мозга, что сопровождается нарушениями кровообращения в вертебрально-базилярном бассейне и стволовых структурах головного мозга.
Мы предложили следующую индивидуальную схему коррекции имеющихся расстройств и реабили-тации ребенка:
-
массаж мышц спины, шеи и воротниковой зоны ежедневно по 20 мин до получения положительных результатов;
-
тренировка шейных мышц в изометрическом режиме для создания мышечного корсета вокруг шейного отдела позвоночника ежедневно, 10—12 раз;
-
упражнения для тренировки сводов стоп ежедневно (после упражнений на шее);
-
занятия с дефектологом-логопедом (не реже одного раза в неделю);
-
занятия с психологом (не реже одного раза в неделю).
Еженедельные коррекционные занятия с дефектоло-гом-логопедом и психологом проводились на базе Центра «Развитие» Центральногорайона Санкт-Петербурга, а все остальное — в домашних условиях.
Контрольные осмотры у детского невролога проводили не реже одного раза в месяц.
Спустя 3 мес от начала коррекции выраженность явлений аллергодерматоза значительно уменьшилась, а через 5 мес они уже не наблюдались.
Через 4 мес после начала реабилитации ребенок стал значительно спокойнее, у него нормализовался сон, уменьшилась выраженность пирамидных знаков, начали формироваться своды стоп. Дефектологи отметили исчезновение эхолалии.'
На момент написания этой книги ребенок находится в стадии наблюдения, и есть все основания надеяться на положительную динамику.
Наибольшая выраженность кожных реакций была отмечена у детей, у которых на спондилофаммах были признаки травмы атлантозатылочного сочленения и сегментов С I-II. Это как раз те сочленения, где отсутствуют межпозвоночные диски, и где позвоночные артерии делают два поворота под углом 90°. Это также область, где находится верхний шейный отдел спинного мозга с расположенными в нем ядрами добавочных и блуждающих нервов (последние располагаются на уровне яремного отверстия).
Вместе с кожными аллергическими реакциями или самостоятельно в 21% случаев мы наблюдали и аллергические ре-
-76-
акции верхних дыхательных путей в виде эпизодов обструкции: астмоподобных приступов, астматического бронхита и их элементов. Обращало на себя внимание то, что возникновение этих приступов не стояло в прямой связи с каким-либо конкретным аллергеном, а чаще всего увязывалось с изменениями метеорологических условий, переохлаждением детей и различными простудными заболеваниями. В этих условиях, особенно после выраженных приступов, аллерген, конечно, искали, однако остановиться на каком-то конкретном и доказательном варианте в большинстве случаев не могли. Нередко аллергическое состояние провоцировалось различными профилактическими прививками, а также туберкулиновыми пробами.
Видимо, в силу указанных обстоятельств кортикостерои-ды, относящиеся к разряду наиболее эффективных иммуно-депрессантов, в таких ситуациях оказывались очень эффективны, в то же время стимуляторы р-адренергических рецепторов помогали не всегда [Греф Д., 1997].
Л. Шнейдер (1997) считает, что бронхиальную астму можно прогнозировать у детей с рецидивирующими приступами кашля, одышки, удушья, частыми бронхитами и непереносимостью физической нагрузки, т. е. у детей с «минимальной спинальной недостаточностью», по А. Ю. Ратнеру. На предрасположенность к таким реакциям указывают также перенесенные аллергические риниты, коньюнктивиты и различные проявления медикаментозной аллергии.
Рассматривая аллергические реакции верхних дыхательных путей и сопоставляя их с катамнезом и результатами спондилографии шейного отдела позвоночника, мы опять вынуждены обратиться к некоторым вопросам клинической анатомии и физиологии блуждающего нерва.
Внимание к нему привлекают следующие важные обстоятельства. Чувствительные узлы системы блуждающего нерва (их два) обеспечивают иннервацию твердой мозговой оболочки задней черепной ямки, части наружного слухового прохода и ушной раковины, слизистой оболочки глотки, гортани, внутренних органов (дыхательные пути, желудочно-кишечный тракт, печень, поджелудочная железа, вилрчковая железа, сердце и др., см. рис. 12). Оба парных чувствительных узла расположены на уровне яремных отверстий и при выходе из них. Двигательные же ядра (заднее и двойное), обеспечивающие иннервацию гладких мышц внутренних органов (бронхов, пищевода, желудочно-кишечного тракта, сосудов), а также мышц мягкого нёба, гортани и глотки, располагаются
-77-
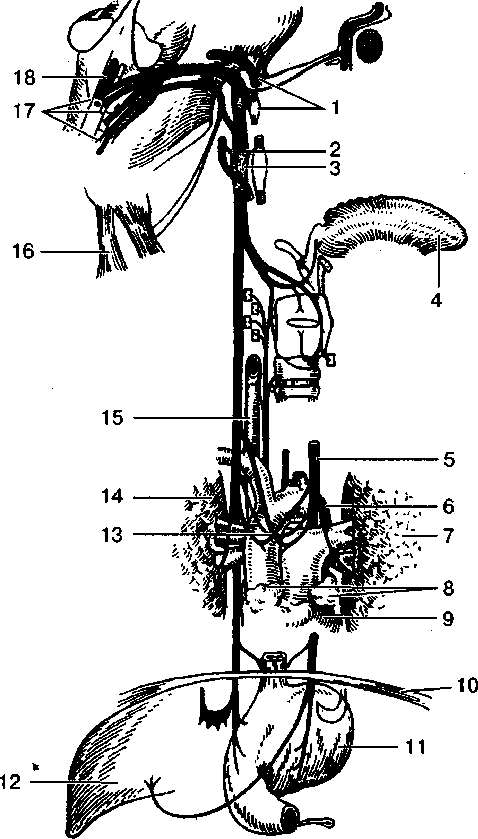
Рис. 12. Блуждающий нерв (схема по В. Т. Карлову, 1991).
1 — языкоглоточный нерв; 2 — соединительная ветвь блуждающего нерва с подъязычным; 3 — соединительная ветвь блуждающего нерва с симпатическим стволом; 4 — язык; 5 — левый блуждающий нерв; 6 — дуга аорты; 7 — левое легкое; 8 — вилочковая железа; 9 — сердце; 10 — диафрагма; 11 — желудок; 12 -- печень; 13 — нервный узел на восходящей части аорты; 14 — правое легкое; 15 — пищевод; 16 — трапециевидная мышца; 17 — ядра блуждающего и добавочного нервов; 18 —ядро блуждающего нерва.
-78-
в продолговатом мозге, буквально на его границе со спинным мозгом [Привес М. Г. и др., 1969].
При различных травмах шейного отдела позвоночника и основания черепа риск повреждения чувствительных узлов блуждающего нерва, а также его стволов очень велик, пожалуй даже больше, чем ткани спинного мозга, поскольку они находятся в узких костных образованиях (первые — в яремных, а ствол — в рваных отверстиях основания черепа). При резком иди ударном натяжении (сгибание или разгибание шеи) здесь может быть не только микрососудистая, но и непосредственная травма этих структур с целой гаммой полиморфных и полисегментарных расстройств. При повреждениях блуждающего нерва, в зависимости от их уровня и характера, может нарушаться чувствительная и двигательная симпатическая и парасимпатическая иннервация. Таким образом, зона его «ответственности» чрезвычай^ю широка.
В связи с изложенным становится понятным, что при «заинтересованности» ядер и (или) стволов блуждающего нерва в принципе не может быть изолированных реакций. Возможно, этим и объясняется широкий спектр расстройств у детей с МДМ и вообще у детей с травмой шейного отдела позвоночника, где выявляются и нарушения речи, и вегетативные расстройства, и нарушения деятельности желудочно-кишечного тракта, и различные аллергические реакции, и др.
Говоря об аллергии, мы считаем необходимым остановиться еще на одном важном обстоятельстве.
За грудиной, прилегая к передневерхней поверхности сердца, у человека располагается один из центральных им-мунокомпетентных органов — вилочковая железа. Установлено, что именно в этом органе обеспечивается иммуно-компетентность лимфоцитов, осуществляющих иммунный надзор. Вилочковая железа участвует в реакциях пролиферации, в дифференцировке и миграции лимфоцитов, а также секреции биологически активных веществ [Новиков В, Д., Труфакин В. А., 1980]. Ее даже рассматривают в качестве «информационного центра» иммунной системы [Труфакин В. А., Шмаков А. И., 1991].
Вилочковой железе принадлежит ведущая роль в регуляции популяции Т-лимфоцитов, поскольку они проходят в ней процесс биологического созревания и дифференцировки (Т-дифференцирующие лимфоциты, киллеры, супрессоры, хелперы). Таким образом, качество, сила и локализация иммунных реакций зависит от качества работы вилочковой железы [Сапин М. Р., Этинген Л. Е., 1996].
-79-
Небезынтересно, что иннервация вилочковой железы осуществляется веточками блуждающего нерва (парасимпатические влияния) и веточками от диейных симпатических узлов, которые прямо связаны с нервами позвоночных артерий.
Таким образом, функционально и морфологически, благодаря единству специфической иннервации (блуждающий нерв и шейные симпатические узлы), оказываются тесно связанными:
-
центральный орган иммунной системы вилочковая железа, ответственная за иммунные реакции организма;
-
легкие;
-
кожа, фило- и онтогенез которой тесно связан и с нервной системой, и с легкими;
4) желудочно-кишечный тракт с его огромным набором фер ментов полостного и пристеночного пищеварения. Биологическая зрелость указанных органов, их состоя ние и развитие (опережение паспортного возраста ребенка или отставание от него) целиком и полностью зависит от качества нервной регуляции. Поэтому не должен вызывать удивление тот факт, что приступ бронхиальной астмы воз никает при физическом переутомлении [Шнейдер Л., 1997] или при других воздействиях, при которых происходит гене рализация возбуждения. Разумеется, это может наблюдаться лишь у детей с задержкой биологического созревания (мие- линизации) нервных структур, что часто бывает при раз личных инфекционных, травматических и микротравмати ческих процессах.
Примерно такая же ситуация складывается и с морфофунк-циональными взаимоотношениями в желудочно-кишечном тракте. От качества нервной регуляции (а основную специфическую, т. е. секреторную и моторную, иннервацию обеспечивает блуждающий нерв) зависят сроки и качество биологического созревания не только клеток слизистой оболочки желудка, тонкой и толстой кишки, но и «оснащенность» их ферментами полостного и пристеночного пищеварения [Уго-лев А. М., 1993].
Видимо поэтому Н. п. Торопова, О. А. Синявская и соавт. (1993) обнаружили у детей с аллергодерматозами и нейродермитами целый спектр морфологических и функциональных нарушений деятельности желудочно-кишечного тракта, а также неблагоприятные изменения населяющей его микрофлоры. Если дать этим изменениям общую оценку, то можно сказать, что у таких детей пронехвщжт задержка созревания и полостного, и пристеночного, пищеварения.
-80-
нарушается моторная функция кишечника и деятельность основных пищеварительных желез.
Поразительно то, что и упомянутые авторы, и мы у всех таких детей обнаружили признаки травматизации шейного отдела позвоночника; они имелись также у всех детей с кожной, кишечной и легочной аллергией.
Мы полагаем, что аллергические реакции могут развиваться по следующей схеме. Травма структур блуждающего нерва и шейного симпатического сплетения (нерва позвоночных артерий) приводит к нарушениям специфической регуляции как центрального органа иммунной системы — вилочковой железы,— так и указанных выше органов, относящихся к «зоне ответственности» блуждающего нерва. Острая травма шейного отдела позвоночника сопровождается тем или иным повреждением связочного аппарата позвонков, поэтому от формы и степени их последующей нестабильности зависит далее степень травмирования описанных выше симпатических и парасимпатических нервных структур.
-81-
