
- •Содержание
- •Краткая история
- •Клинические проявления соматических и вегетативных нарушений, наиболее часто наблюдающиеся у детей с мдм
- •Задержки развития речи
- •Вегетативные нарушения у детей с мдм
- •Дифференцированная лфк, направленная на формирование сводов стоп, а также создание мышечного корсета
- •Диагностика мдм
- •Мануальная терапия
Вегетативные нарушения у детей с мдм
У всех детей с МДМ выявляются различные полиморфные вегетативные нарушения, которые при дефиците внимания со стороны врачей, родителей и персонала детских дошкольных учреждений обычно принимают за индивидуальные особенности поведения и реакций ребенка. Обычно выявляемые признаки — повышенная потливость, акроцианоз, лабильность пульса — не дают права ставить диагноз МДМ. Поэтому в своих исследованиях мы опирались на те стойкие постоянные или приступообразные комплексы вегетативных расстройств, которые укладываются в картину определенного синдрома и нарушают адаптацию ребенка: головные боли, вегетативно-сосудистые дистопии, вертебрально-базилярная недостаточность, метеозависимость, гипертензивные кризы и обмороки.
Выраженность клинической симптоматики зависит от многих факторов, в том числе от возраста и функционального состояния ребенка. Умственные, эмоциональные и физические перегрузки, инфекционные заболевания, как правило, вызывают ее усиление.
Мы обратили внимание на то, что наиболее яркая картина вегетативных нарушений практически всегда сочетается с наиболее выраженными изменениями на спондилофаммах шейного отдела позвоночника. Из их числа можно вьщелить следующие: выраженная нестабильность шейных позвонков (до 0,5—1 см), травматический подвывих атланта с расхождением его боковых масс, нестабильность атлантозатылочного сочленения и недостаточность срединного атлантоосевого сустава (сустава Крювелье). Понятно, что указанные изменения не могут протекать скрыто и без последствий и, сами являясь результатом какого-то травматического повреждения (чаще всего интранатального), приводят к хронической травме позвоночных артерий.
Рассматривая значение позвоночной артерии в происхождении вегетативных расстройств, мы должны отметить, что оно определяется не самой артерией как таковой. До сих пор в неврологии существует так называемый синдром позвоночной артерии, хотя терминологически, да и по сути, он нередко подвергается критике. Главное значение в условиях травмы шейных позвонков приобретают особенности иннервации стенок позвоночных артерий. Напомним, что каждая из позвоночных артерий густо оплетена волокнами вегетативного нерва (нерв Франка), берущим начало из верхнего и среднего шейных симпатических узлов соответствующей стороны, и
-40-
благодаря этому тесно связана с вегетативными нерва1ми, ин-нервирующими сердце, легкие, желудок и кишечник, а также сосуды вертебрально-базилярного бассейна. Поэтому при хронической травме позвоночных артерий, естественно, выявляются отраженные реакции этих органов. Это, например, происходит постоянно при нестабильности шейных позвонков.
Особенности иннервации позвоночной артерии таковы, что даже минимальные ее травмы приводят к грубым нарушениям кровотока в вертебрально-базилярном бассейне. Как сообщает А. И. Кайсарова (1994), иногда эти расстройства гемодинамики приводят к гибели новорожденного, а иногда влекут за собой развитие неврологической симптоматики. Но существует и третий вариант, когда кровоизлияния в стенку позвоночной артерии вызывают столь же выраженные нарушения кровотока в вертебрально-базилярном бассейне (вследствие спазма его сосудов), но они успевают компенсироваться за счет ретроградного кровотока из бассейна сонных артерий. Дети обычно более или менее нормально растут и развиваются, неврологическая симптоматика остается нераспознанной, но под влиянием тех или иных внешних факторов имеющаяся неполноценность церебральных сосудов спустя иногда много лет может проявляться клинически, причем у каждого ребенка по-разному. Наиболее характерны головные боли, на высоте которых могут возникать приступы тошноты, рвоты, преходящие нарушения речи, зрения, чувствительности.
Приводим клинический пример.
У пациента Д., 9 пет, в момент обращения к детскому невропатологу были жалобы на периодические, с частотой 1—2 раза в неделю, резкие головные боли, сопровождающиеся головокружениями и многократной рвотой, приносящей незначительное облегчение. Со слов родителей, головные боли чаще всего появляются в утреннее время, а их приступы учащаются к концу учебных четвертей.
В школе мальчик учится хорошо: имеет хорошие и отличные оценки по истории, литературе, естествознанию. В то же время успеваемость по таким предметам, как математика, физика, иностранный язык снижена.
При сборе анамнеза выяснилось, что ребенок родился в срок с массой тепа 3550 г. В процессе родов развилась слабость родовой деятельности, поэтому проводилась стимуляция. Родившись, закричал сразу, к груди приложен на 2-й день. Мать сообщила, что ребенок часто и несколько необычно запрокидывапчюлову назад в первые месяцы жизни. кроме-того, у него наблюдался тремор рук и подбородка при плаче и действии сильных внешних раздражителей
-41-
(свет, звук и т. д.). Психомоторное и речевое развитие ребенка до года, со слов матери, было нормальным.
Впервые головные боли появились после начала учебы в школе. Одновременно с ними родители обратили вниллание на необъяснимые периоды «плохого настроения», во время которых усиливалась головная боль и нередко появлялась рвота.
Объективно на момент осмотра: физически и интеллектуально мальчик развит по возрасту. Контактен. На задаваемые вопросы отвечает адекватно и обстоятельно. Питание слегка повышено. Лицо несколько одутловато, под глазами — синеватая отечность. Хронических соматических и острых инфекционных заболеваний не вьЕявлено. О наличии каких-либо хронических заболеваний в поликлинической карте сведений нет.
Проведенный углубленный неврологический и ортопедический осмотр позволил выявить следующее. Состояние черепной иннервации — без патологических изменений. В то же время отмечено наличие негрубой рассеянной пирамидной симптоматики: присутствовали стертые рефлексы Бабинского, Оппенгейма, Гордона с обеих сторон; Мари-неску — Радовичи; отмечено наличие патологических син-кинезий. При пальценосовой пробе наблюдалось грубое промахивание, особенно справа. При обследовании ОДА констатировано нормальное развитие физиологических изгибов позвоночника, мышц туловища и плечелопаточных групп мышц, в то же время отмечено наличие продольного плоскостопия, которое сопровождалось функциональной «разновысокостью» ног на 1,5 см.
Речевое развитие ребенка соответствовало его паспортному возрасту. На обычных и функциональных слондипограм-мах шейного отдела позвоночника выявлена переднезадняя нестабильность позвоночных двигательных сегментов С„_.^^, смещение боковой массы атланта вправо на 0,4 см (рис. 6). Указанные изменения свидетельствуют о повреждении связочного аппарата шейных позвонков и наличии ротационного подвывиха атланта. Эти изменения — явно травматического генеза, и сами по себе приводят К хронической травме позвоночных артерий, особенно при сгибании и разгибании шеи, со всеми вьбтекающими отсюда последствиями.
При УЗДГ с функциональными пробами установлена асимметрия кровотока (справа на 21 % меньше, чем слева) в системах позвоночных артерий и затруднение венозного оттока из головного мозга (венозная дисгемия). В сосудах вертебрально-базипярного бассейна преобладали спастические реакции, что наводило на мысль о хронической травме нервов позвоночных артерий.
Жалобы пациента, данные анамнеза, результаты клинического обследования, спондило- и доппперографии дали основание полагать, что у мальчика.имеются последствия
-42-
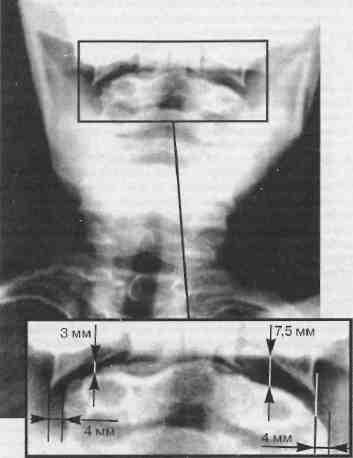
Рис. 6. Больной Д., 9 лет. Ротационный подвывих I шейного позвонка со смещением (4мм) его правой боковой массы.
травмы шейного отдела позвоночника, сопровождающиеся периодически возникающей компрессией позвоночных артерий вертебрапьного генеза. Хроническая травма нервов позвоночных артерий приводит к патологической ирритации возбуждения на систему блуждающих нервов (и иннервируемых ими органов) и сосудов вертебрально-базипярного бассейна, что и приводит к явлениям, порождающим предъявленные при обращении жалобы.
Ребенку была предложена следующая индивидуальная схема лечения и реабилитации.
