
Журнал неврологии и психиатрии / 2010 / NEV_2010_12_082
.pdf
ОРГАНИЗАЦИЯ НЕВРОЛОГИЧЕСКОЙ И ПСИХИАТРИЧЕСКОЙ ПОМОЩИ. ЭПИДЕМИОЛОГИЯ
Анализ инструкции по диагностике смерти мозга
Д.м.н., проф. И.Д. СТУЛИН1*, А.Ш. ХУБУТИЯ3, к.м.н. Н.А. СИНКИН2, к.м.н., доц. Д.С. СОЛОНСКИЙ1, д.м.н., проф. Р.С. МУСИН1, д.м.н., проф. П.Н. ВЛАСОВ1, А.В. КАЩЕЕВ,1 к.м.н. Г.Г. ЗНАЙКО4, доц. А.О. МНУШКИН1, к.м.н. Л.А. САВИН1
The analysis of an instruction on the diagnosis of brain death
I.D. STULIN, A.SH. KHUBUTIYA N.A. SINKIN, D.S. SOLONSKY, R.S. MUSIN, P.N. VLASOV, A.V. KASHCHEEV, G.G. ZNAYKO, A.O. MNUSHKIN, L.A. SAVIN
1Кафедра нервных болезней лечебного факультета Московского государственного медико-стоматологического университета; 2городская клиническая больница №11; 3НИИ скорой помощи им. Н.В. Склифосовского, 4Институт электронных управляющих машин
им. И.С. Брука, Москва
Ключевые слова: смерть мозга, национальные критерии, клинические критерии, инструментальные критерии.
Key words: brain death, national criteria, clinical criteria, instrumental criteria.
Смерть мозга (СМ) — это ятрогенное состояние, ха- |
пересматривались в 2010 г. [12] и находятся в открытом |
||
рактеризирующееся полным и необратимым прекраще- |
доступе на сайте AAN1. |
||
нием всех функций головного мозга, включая его ствол, |
|
В нашей стране СМ как эквивалент биологической |
|
при работающем сердце и искусственной вентиляции лег- |
смерти была узаконена лишь в 1987 г. Тогда же была опу- |
||
ких (ИВЛ). |
бликована подробная инструкция по констатации СМ. |
||
Первые описания клинической и инструментальной |
Она разрабатывалась в НИИ реаниматологии коллекти- |
||
картины СМ относятся к 1959 г., на протяжении следую- |
вом под руководством В.А. Неговского. |
||
щих 10 лет происходило накопление материала и обще- |
|
В СССР, а затем и в Российской Федерации, диагно- |
|
ственные обсуждения данной проблемы [16]. В 1968 г. бы- |
стика СМ четко увязывалась с последующим процессом |
||
ли опубликованы первые официальные рекомендации по |
донорства органов, что разительно отличается от опыта |
||
констатации смерти по неврологическим критериям [9] и |
западных стран, где крайне важен аспект этичности бес- |
||
признана эквивалентность СМ и биологической смерти. |
полезной реанимации мертвого тела. По-видимому, с |
||
Представления о механизмах развития СМ к настоя- |
этим связана традиция жесткого законодательного регу- |
||
щему времени можно считать общепринятыми. Наиболее |
лирования действий врача при констатации смерти по не- |
||
частой причиной развития данного состояния является |
врологическим критериям. На наш взгляд, этот подход |
||
тяжелая черепно-мозговая травма либо массивное вну- |
вполне оправдан в российских условиях. |
||
тричерепное кровоизлияние. Свой вклад в развитие фа- |
|
Следующая редакция Инструкции была приурочена к |
|
тального поражения мозга вносит и период апноэ, кото- |
публикации Закона «О трансплантации органов и (или) |
||
рый часто сопровождает эти события. Показано, что пол- |
тканей человека»2. |
||
ное непоступление артериальной оксигенированной кро- |
|
Ныне действующая редакция Инструкции констата- |
|
ви в полость черепа в течение 30 мин ведет к необратимо- |
ции СМ была утверждена приказом №460 Министерства |
||
му поражению нейронов головного мозга [8]. |
здравоохранения РФ 20.12.2001. Как и большинство по- |
||
К началу 80-х годов в США было закончено и обрабо- |
добных документов в мире, в клинической части в целом |
||
тано первое, и пока единственное, многоцентровое иссле- |
она повторяет рекомендации ANN 1995 г. Этот документ |
||
дование The Collaborative Study of Cerebral Death, опреде- |
действует и по настоящее время, не претерпев никаких |
||
лившее основные клинические и некоторые инструмен- |
изменений в течение последних 9 лет. |
||
тальные признаки СМ [11]. В 1995 г. Американской акаде- |
|
В Москве в 1995 г. при 11-й городской клинической |
|
мией неврологии (AAN) на основании анализа литерату- |
больнице был создан Координационный центр органного |
||
ры, отобранной с позиций доказательной медицины, бы- |
донорства (МКЦОД). В его структуре было выделено по |
||
ли сформулированы клинические и инструментальные |
|
|
|
критерии СМ. Эти критерии послужили основой почти |
|
|
|
для всех национальных законов по констатации СМ в ми- |
|
1 http://www.aan.com/practice/guideline/uploads/118.pdf |
|
ре. В США и многих европейских странах происходит по- |
|
2«О трансплантации органов и (или) тканей человека». Закон |
|
стоянное обновление и уточнение этих документов. |
|
Российской Федерации №4180-1 от 22.12.1992 в редакции |
|
В частности, американские рекомендации последний раз |
|
Федерального закона №91-ФЗ от 20.06.2000. |
|
|
|
|
|
© Коллектив авторов, 2010 |
|
*e-mail: stu-clinic@mail.ru |
|
Zh Nevrol Psikhiatr Im SS Korsakova 2010;110:12:82 |
|
|
|
82 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
ДИАГНОСТИКА СМЕРТИ МОЗГА
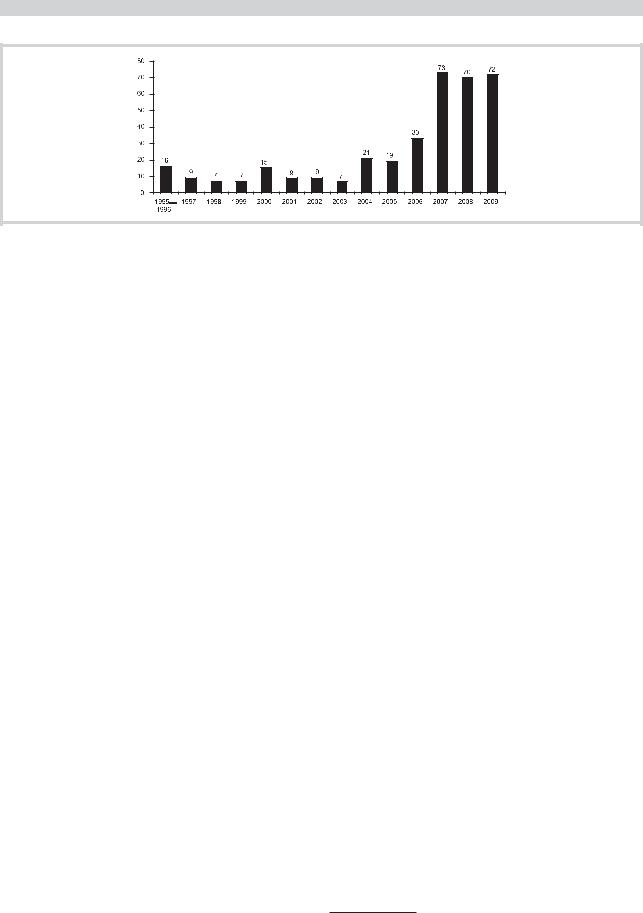
Рис. 1. Констатация смерти мозга за время работы мобильной нейродиагностической бригады.
По оси ординат — количество случаев диагностики смерти мозга.
5 ставок неврологов, реаниматологов и судебно-медицин- ских экспертов. За 15 лет до этого в НИИ трансплантологии и искусственных органов вместе с сотрудниками кафедры неврологии и нейрохирургии Московского медикостоматологического института (ММСИ) под руководством профессора И.Д. Стулина начались работы по созданию алгоритма инструментальных методов, позволяющих объективизировать повышение внутричерепного давления, снижение и прекращение мозговой перфузии. Была проведена серия опытов на собаках по исследованию роли ультразвуковых методов диагностики СМ [1].
В результате сотрудничества ученых ММСИ и первого руководителя МКЦОД А.В. Сечкина было решено создать группу неврологов, которые, будучи сотрудниками кафедры, владели бы ультразвуковыми и электрофизиологическими методами диагностики. Созданное по такой схеме подразделение получило название «мобильная нейродиагностическая бригада» (МНДБ). Это позволило вести научную работу, осуществляя при этом диагностику СМ в реанимационных отделениях Москвы на официальных основаниях. В настоящее время практически во всех случаях диагностика СМ в Москве осуществляется с помощью сотрудников МНДБ [4, 6, 7].
Всего за период работы с 1995 г. сотрудники МНДБ осмотрели более 1900 пациентов. При этом было осуществлено более 2800 выездов в реанимационные отделения московских стационаров.
Смерть по неврологическим критериям была констатирована 432 раза. Динамика констатаций СМ в Москве представлена на рис. 1.
После полного и окончательного оправдания реаниматологов и трансплантологов по обвинению в нашумевшем «деле врачей ГКБ №20», с 2006 г. произошел значительный рост количества вызовов в реанимационные отделения и, соответственно, констатаций СМ. Вероятно, это связано с осознанием реаниматологами роли юридической защиты в результате составления акта констатации СМ по сравнению с протоколом биологической смерти, что особенно актуально в случае планируемого забора органов. Также сыграло свою роль изучение частоты и разновидности встречаемости спинальных автоматизмов и расширение параметров контроля метаболизма для начала разъединительного теста (РТ), о чем будет сказано ниже.
Задачей настоящего исследования был анализ существующей Инструкции по констатации СМ и внесение предложений о ее модификации.
Основой для этого послужило рассмотрение 432 случаев диагностики СМ и обработка данных 1980 пациентов, осмотренных в реанимационных отделениях стационаров Москвы за 15 лет работы МНДБ.
Как было установлено в крупных многоцентровых исследованиях, для точной констатации СМ должен быть известен генез этого состояния и исключены потенциально обратимые причины — шок, интоксикации, гипотермия, метаболические и эндокринные нарушения. Клиническая картина глубокой ареактивной комы, стволовой арефлексии и апноэ должна наблюдаться минимум 6 ч [10].
Для подтверждения СМ используются методы регистрации биоэлектрической активности мозга (электроэнцефалография — ЭЭГ, вызванные потенциалы) и внутричерепного кровотока (церебральная ангиография, транскраниальная допплерография — ТКД, сцинтиграфия). В нашей стране узаконены лишь ЭЭГ и церебральная панангиография для сокращения времени наблюдения при невозможности проверки 2 из 9 клинических признаков СМ. Несмотря на кажущуюся простоту выявления этих клинических и инструментальных признаков, в реальной практике приходится сталкиваться с неоднозначностью трактовки, особенно в условиях жесткой регламентации действий врача.
В своей работе мы всегда используем Инструкцию по констатации СМ, изложенную в приказе №460 МЗ РФ от 2001 г.3 Этот приказ удовлетворяет основным современным требованиям и позволяет проводить процедуру диагностики СМ в большинстве случаев. Однако в нем имеются требования, которые не только затрудняют работу, но и в ряде случаев вообще не позволяют констатировать смерть. В описании клинической картины обращают на себя внимание несколько моментов.
1. Требование об атонии всех мышц
Отсутствие базального тонуса является несомненным признаком прекращения центрального влияния нервной
3 «Об утверждении инструкции по констатации смерти человека на основании диагноза смерти мозга». Приказ №460 от 20.12.2001 Министерства здравоохранения Российской Федерации.
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
83 |
ОРГАНИЗАЦИЯ НЕВРОЛОГИЧЕСКОЙ И ПСИХИАТРИЧЕСКОЙ ПОМОЩИ. ЭПИДЕМИОЛОГИЯ
Таблица 1. Спинальные автоматизмы и рефлексы у тел с констатированной смертью мозга [17]
Часть тела |
Встречающиеся признаки |
|
|
Шейный отдел позвоночника |
Рефлексы, возникающие при сгибании шеи: сокращение мышц брюшного пресса; сгибание в тазобе- |
|
дренном суставе; сгибание в локтевом суставе; опускание плеча в ответ на поворот головы; пово- |
|
рот головы в сторону |
Верхние конечности |
Одностороннее разгибание—пронация; |
|
сгибание—отдергивание руки; |
|
изолированное подергивание пальцев; |
|
сгибание и подъем плеча, описан случай с соединением рук |
Туловище |
Движения, напоминающие дыхательные без изменения дыхательного объема; |
|
асимметричное опистотоническое положение тела; |
|
сгибание туловища в пояснице, имитирующее сидячее положение; |
|
брюшные рефлексы |
Нижние конечности |
Сгибание пальцев в ответ на постукивание; феномен тройного сгибания; симптом Бабинского |
Сложные сочетанные движения Псевдодецеребрация (спонтанная или вызванная дыхательными движениями аппарата ИВЛ); симптом Лазаря
системы. Однако часто наблюдающиеся спинальные автоматизмы могут ввести в заблуждение специалистов, особенно не неврологов. Поэтому, на наш взгляд, этот пункт необходимо дополнить напоминанием о возможной сохранности рефлексов, замыкающихся ниже C3сегмента спинного мозга и, возможно, привести их список (табл. 1), как это было в 1-й редакции Инструкции от 1987 г.4
Анализ частоты спинальных автоматизмов у пациентов с констатированной СМ показал, что в той или иной форме они наблюдаются в 44% случаев. Нами отмечен случай псевдодецеребрационной ригидности, связанной с механическими раздражениями верхнего плечевого пояса и работой аппарата ИВЛ. Движения появились через 5 ч после первичной фиксации полной клинической картины СМ, включая РТ. Затухание спинальной активности произошло через 7 ч с момента ее появления. Диагноз был подтвержден изоэлектрической ЭЭГ и ТКД.
На наш взгляд, в текст инструкции также следует включить напоминание о возможном отсутствии гипотермии, спонтанной гипотензии и возникновении кожных вегетативных реакций в клинической картине СМ.
В случае неоднозначной трактовки возникающих движений мы считаем правильным использовать параклинические подтверждающие методы, что должно найти отражение в формулировках инструкции.
2. Диаметр и форма зрачков
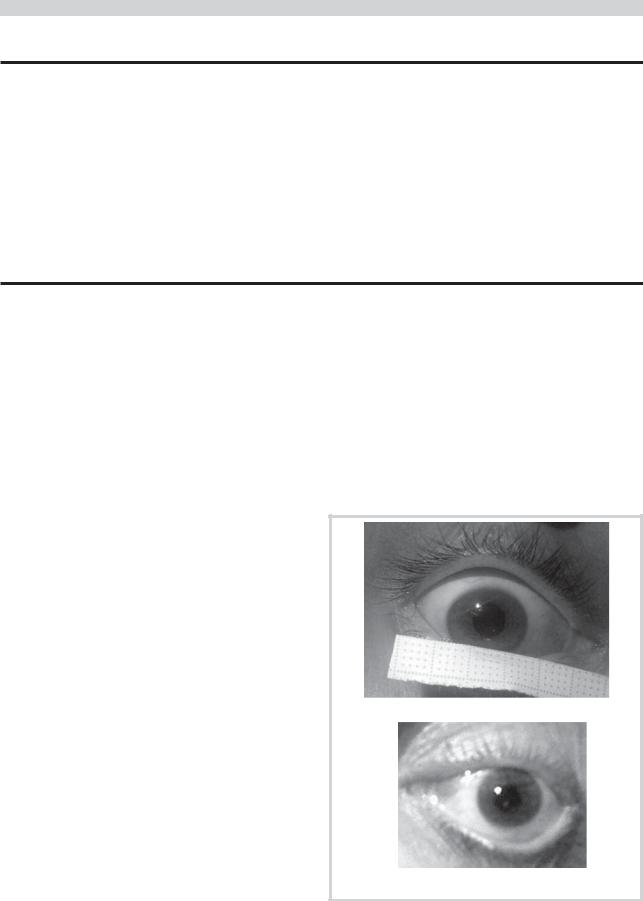
В настоящее время в тексте упомянутого приказа №460 нет прямого указания на размер зрачков при СМ. Лишь в приложении к Инструкции — Акте констатации СМ — есть пункт о том, что диаметр зрачков должен превышать 5 мм. В своей работе мы неоднократно наблюдали тела с признаками СМ со зрачками диаметром 4 мм, что полностью соотносится с зарубежными данными [12]. Диаметр зрачков не изменялся и после развития асистолии. Иногда этот аспект становится камнем преткновения в консилиуме, учитывая высочайшую ответственность при постановке диагноза СМ. Также в инструкцию стоит внести пункт о том, что зрачки могут иметь форму, отличную от круглой, или же наблюдаться анизокория. На рис. 2
представлены фотографии зрачков диаметром 4 мм при наличии констатированной СМ.
3. Параметры РТ
В настоящее время РТ является обязательным способом проверки апноэ. О потенциальной опасности его проведения сообщалось неоднократно. Частота осложнений во время теста по разным данным колеблется от 3 до 35% [18]. Считается, что при правильной подготовке пациента к РТ процент осложнений значительно снижен. С 2006 г. кроме обязательных требований Инструкции о гипероксии (парциальное давление кислорода, рО2, более 200 мм рт.ст.) и нормокапнии (парциальное давление
а
б
|
|
Рис. 2. Зрачки глаз в случаях с неврологическими критериями |
|
4 Инструкция по констатации смерти в результате полного необ- |
|||
ратимого прекращения функций головного мозга (Приложение 1, |
смерти: |
||
А — при наличии клинических и инструментальных критериев смерти |
|||
утверждено приказом Минздрава СССР от 17.02.1987 №236). |
|||
|
|
мозга; Б — через 60 мин после развития стойкой асистолии. |
|
84 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |

Таблица 2. Осложнения разъединительного теста
Осложнение |
|
Частота |
|
абс. |
% |
||
|
|||
Асистолия |
6 |
2 |
|
Острая гипотензия |
10 |
4 |
|
Гипоксемия |
14 |
5 |
|
Появление дыхания |
11 |
4 |
|
Невозможность начала теста |
25 |
10 |
углекислого газа, рСО2, 35—45 мм рт.ст.) мы проводим обязательную коррекцию спонтанной гипотермии и гиповолемии. За 2007—2009 гг. нами было начато 260 процедур РТ. Наблюдавшиеся осложнения во время и сразу после РТ представлены в табл. 2.
В целом число фатальных осложнений (асистолия) составило лишь 2%. При этом 10% составили случаи, когда мы не смогли начать проведение РТ из-за невозможности подобрать газовый состав крови для его начала. Чаще всего причиной являлась некорригируемая гипоксия у пациентов с аспирационным синдромом или длительной ИВЛ.
Реже — невозможность снизить уровень рСО2 до 45 мм рт.ст. у больных с хронической обструктивной болезнью легких (ХОБЛ ) в анамнезе.
На наш взгляд, в параметры теста надо внести дополнения о возможном целевом показателе прекращения РТ «повышение уровня рСО2 не менее чем на 20 мм рт.ст. от исходного значения» и прописать расширенные рекомендации для начала теста.
4. Длительность наблюдения
Нет никаких научно обоснованных объяснений существующих периодов длительности наблюдения. Однако, на наш взгляд, 6-часовой период наблюдения при первичном поражении головного мозга следует признать достаточным. Обычно такое время уходит на выполнение всех необходимых процедур, решение административных вопросов и подготовку тела к забору органов. 24-часовой период наблюдения при вторичном поражении используется крайне редко в связи с нетипичностью таких случаев.
Основные затруднения с определением длительности наблюдения возникают при лекарственной интоксикации. Согласно Инструкции, при возможности проведения лабораторной экспертизы диагноз СМ не рассматривается до полного исчезновения интоксикации, а при отсутствии лабораторного подтверждения период наблюдения устанавливается в 72 ч. Мы неоднократно сталкивались с ситуацией, когда и в моче, и в крови следовые количества бензодиазепинов определялись в течение 4—5 суток после их последнего введения. При этом фатальное поражение головного мозга было подтверждено КТ или МРТ, при ТКД фиксировался реверберирующий кровоток, а на ЭЭГ — биоэлектрическое молчание мозга. Таким образом, имеющаяся возможность лабораторного контроля заставляла нас выжидать более 72 ч, чтобы начать процесс диагностики СМ. На наш взгляд, следует исключить из Инструкции пункт о возможной констатации СМ без лабораторного исключения интоксикации, а также обсудить количественные показатели минимальной концентрации препарата в крови, при ко-
ДИАГНОСТИКА СМЕРТИ МОЗГА
торых уже возможно использовать подтверждающие методы. Предпочтение следует отдавать методикам, доказывающим прекращение мозгового кровотока, так как они не зависят от уровня седации.
5. Общие положения, касающиеся клинической картины
Вприказе №460 перечислены 9 клинических критериев СМ с детальным описанием процедуры их проверки. Лишь 2 из них — окулоцефалические и окуловестибулярные реакции — можно заменить инструментальным методом диагностики в случае невозможности клинической оценки. При этом нет указаний, что делать в случае тяжелой травмы лица, протеза глаза или аспирационного синдрома, когда нельзя оценить состояние зрачков и провести РТ. Нет никаких опубликованных данных о превалировании значимости одних клинических признаков над другими. Для клинической диагностики одинаково важно наличие всех 9 признаков. Напрашивается вывод о необходимости внесения изменений в Инструкцию, уравнивающих все клинические признаки и проясняющих объем проведения дополнительных исследований при невозможности исследования любого из них.
Внастоящее время в консилиуме могут участвовать врачи со стажем работы по специальности более 5 лет. Эта норма не имеет строгого научного обоснования и несет скорее эмоциональную окраску. Пятилетний стаж работы по специальности обязателен лишь в 5 из 40 европейских стран [2]. На наш взгляд, следует обсудить уменьшение этого «профессионального» ценза.
6. Использование дополнительных параклинических методов
Для подтверждения СМ используются дополнительные исследования, которые можно разделить на 3 группы.
Кпрямым методам, подтверждающим прекращение биологической активности нейронов, относятся ЭЭГ и мультимодальные вызванные потенциалы (ВП). К косвенным методам, подтверждающим прекращение внутричерепного кровотока и ликворопульсации, можно отнести селективную каротидную ангиографию; транскраниальную допплерографию; эхоэнцефалопульсографию; церебральную сцинтиграфию с пертехнеатом Тс99m; субтракционную интравенозную ангиографию; магниторезонансную ангиографию; спиральную компьютерную томографию.
Ккосвенным методам, показывающим нарушение метаболизма погибшего мозга, относятся определение напряжения кислорода в луковице яремной вены, инфракрасная церебральная оксиметрия. Сюда можно отнести и телетермографию, поскольку температура различных участков тела отражает уровень метаболизма подлежащих органов и тканей. Также описаны единичные попытки использовать такие современные способы определения уровня мозгового энергетического обмена, как позитрон- но-эмиссионная томография (ПЭТ), диффузионно- и перфузионно-взвешенная МРТ.
Методы подтверждения СМ в идеале должны отвечать определенным требованиям. Они должны быть: а) осуществимы непосредственно у постели больного; б) обследование не должно занимать много времени; в) они должны быть безопасны для обследуемого и для потенциального реципиента донорских органов, а также выполняющего их медицинского персонала; г) быть как можно
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
85 |

ОРГАНИЗАЦИЯ НЕВРОЛОГИЧЕСКОЙ И ПСИХИАТРИЧЕСКОЙ ПОМОЩИ. ЭПИДЕМИОЛОГИЯ
более чувствительными, специфичными, воспроизводи- |
ную в проспективных исследованиях специфичность ЭЭГ |
мыми и защищеными от внешних факторов. |
снижает феномен ее угнетения в ответ на интоксикацию и |
Лишь 2 метода подтверждения СМ узаконены в Рос- |
гипотермию. Несмотря на это, ЭЭГ остается одним из |
сии в настоящий момент: суперселективная церебральная |
основных подтверждающих тестов и широко использует- |
ангиография (ЦАГ) для сокращения времени наблюдения |
ся во многих странах, в том числе и в России. Поскольку |
и ЭЭГ при невозможности клинически оценить окулоце- |
описано множество различных способов фиксации био- |
фалические и окуловестибулярные реакции. ЦАГ была |
электрической активности мозга, Американское электро- |
одним из первых методов, предложенных для констата- |
энцефалографическое общество разработало рекоменда- |
ции остановки внутричерепного кровотока. Согласно ре- |
ции, включающие минимальные технические стандарты |
комендациям, контраст должен вводиться в каждый ис- |
для регистрации ЭЭГ, необходимые для подтверждения |
следуемый сосуд под удвоенным давлением, а исследова- |
биоэлектрического молчания мозга. Эти параметры зако- |
ние должно быть «суперселективным», то есть следует |
нодательно прописаны в вышеозначенном приказе №460 |
производить отдельное введение катетера для каждой об- |
[13]. |
ласти исследования. Признаком прекращения кровообра- |
Последние годы появляется все больше сообщений о |
щения является непоступление контраста в полость чере- |
получении ложноотрицательных результатов при клини- |
па, или «стоп-феномен», который должен наблюдаться во |
ческой картине смерти мозга, подтвержденной ангиогра- |
всех четырех сосудах, питающих головной мозг, — вну- |
фией. Невозможность исследовать биоэлектрическую ак- |
тренних сонных и позвоночных артериях. |
тивность ствола, высокая чувствительность к лекарствен- |
Несмотря на использование метода с 60-х годов про- |
ным интоксикациям, метаболическим нарушениям и ар- |
шлого века, крупных мультицентровых исследований, |
тефактам позволило одному из экспертов назвать ЭЭГ |
точно показавших чувствительность и специфичность ан- |
«наихудшим из методов, подтверждающих смерть мозга» |
гиографии, не проведено до настоящего времени [8]. Од- |
[14]. |
нако она включена в качестве одного из подтверждающих |
Таким образом, в обсуждаемой Инструкции сохраня- |
тестов в большинство национальных рекомендаций, в |
ются 2 далеко не идеальных метода, которые в реальности |
основном, как альтернатива длительному периоду наблю- |
не могут ни сократить время наблюдения, ни полноценно |
дения [15]. Необходимо отметить множество причин, |
использоваться при невозможности полной клинической |
ограничивающих использование ЦАГ. Во-первых, ЦАГ — |
оценки состояния пациента. |
метод, проводящийся в специально оборудованной опе- |
Изучение данных ультразвуковых исследований в |
рационной. Необходима транспортировка в нее больного, |
диагностике прецеребрального и церебрального кровото- |
неоднократное перекладывание на операционный стол и |
ка при прогредиентном повышении внутричерепного |
больничную койку, что для него потенциально опасно. |
давления и СМ ведется на протяжении последних 35 лет. |
Во-вторых, контраст при ЦАГ вводится под повышенным |
В России первенство в этом направлении принадлежит |
давлением, что может вызвать такое нередко описываемое |
нашему авторскому коллективу. В частности, мы прово- |
осложнение, как вазоспазм на уровне сифона внутренней |
дили прямое сравнение данных ультразвуковой доппле- |
сонной артерии с регистрацией феномена «псевдоокклю- |
рографии (УЗДГ) и ТКД с ЦАГ, показав более высокую |
зии» и прекращение остаточного кровотока. В-третьих, |
чувствительность ультразвуковых методов. Было исследо- |
ЦАГ — исследование, показывающее состояние кровото- |
вано более 1000 случаев, кровоток изучался с помощью |
ка в течение нескольких десятков секунд. Проведение не- |
ТКД, а также проведено 13 прямых сравнений ТКД с ЦАГ |
однократного исследования усиливает отрицательные |
[5]. |
эффекты и заметно удлиняет время. Сокращение времени |
Из существующих вариантов допплеровского обсле- |
наблюдения происходит незначительно. И наконец, име- |
дования наиболее изучена ТКД. По данным многочис- |
ются случаи ложноотрицательных результатов у трепани- |
ленных обзоров, чувствительность метода составляет от |
рованных пациентов. |
91 до 99%, а специфичность — 98—100%. Обычно исполь- |
Таким образом, ЦАГ, несмотря на очень высокую |
зуется портативный прибор, позволяющий осуществлять |
точность, не может считаться идеальным методом под- |
запись не только показателей мозгового кровотока, но и |
тверждения СМ. К тому же при обширных трепанациях |
осуществлять мониторное слежение за ним. Минималь- |
данная методика может ввести в заблуждение исследова- |
ные требования: должна осуществляться двусторонняя |
телей из-за несоответствия клинической и инструмен- |
локация внутричерепных сосудов — M2-сегментов сред- |
тальной картины. По нашим сведениям за последние 7 лет |
них мозговых артерий и V4-сегментов обеих позвоночных |
в Москве ЦАГ для сокращения времени наблюдения ис- |
артерий. При этом полное отсутствие сигнала от внутри- |
пользовалась лишь 1 раз. |
черепных сосудов при сканировании не может рассматри- |
ЭЭГ была первым методом, использованным для под- |
ваться как достоверный признак, так как может быть свя- |
тверждения диагноза смерти. Феномен биоэлектрическо- |
зано с возможным отсутствием височного окна при транс- |
го молчания был однозначно расценен как признак гибе- |
темпоральной локации или ошибкой оператора. При ис- |
ли всех нейронов мозга. Проведено множество исследова- |
пользовании современных приборов височное окно прак- |
ний, посвященных выяснению чувствительности и специ- |
тически всегда доступно, в противном случае возможен |
фичности метода, а общий обзорный анализ, проведен- |
переход на трансорбитальную инсонацию. Ошибка опе- |
ный в 1990 г., показал, что чувствительность и специфич- |
ратора достаточно опасна для больного, которого подвер- |
ность метода находятся в пределах 90%. Такие относи- |
гают обследованию на предмет констатации смерти по |
тельно невысокие показатели объясняются низкой поме- |
неврологическим критериям. Поэтому при отсутствии |
хозащищенностью ЭЭГ, что особенно ярко проявляется в |
сигнала от лоцируемых внутричерепных сосудов принято |
условиях реанимационных отделений, где больной бук- |
проводить УЗДГ — обследовать дистальные внечерепные |
вально «опутан» измеряющей аппаратурой. Определен- |
сегменты внутренней сонной и позвоночных артерий. |
86 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |

ДИАГНОСТИКА СМЕРТИ МОЗГА
Обязательными требованиями к исследованию на предмет диагностики СМ являются [11]: 1) подтверждение прекращения мозгового кровотока с помощью УЗДГ и ТКД должно производиться с 2 сторон с интервалом минимум в 30 мин; 2) наличие систолических пиков или реверберации хотя бы в одной из внутричерепных артерий; 3) диагноз, установленный с помощью ТКД, должен быть подтвержден с помощью УЗДГ; 4) отсутствие сигнала от внутричерепных сосудов может считаться признаком СМ при наличии характерных паттернов в экстракраниальных отделах внутренних сонных и позвоночных артерий; 5) нельзя использовать ТКД и УЗДГ для достоверной диагностики СМ у пациентов с вентрикулярным дренажом и после обширной краниотомии.
Таким образом, уже имеется полностью разработанный алгоритм с описанными диагностическими возможностями и ограничениями по использованию ТКД для подтверждения СМ. Этот метод уже включен в рекомендации AAN и некоторых стран Европы. На наш взгляд, нет никаких причин не включить его и в отечественную Инструкцию по констатации СМ наравне с ангиографией для сокращения времени наблюдения.
Метод ВП начал изучаться и использоваться в 50-х гг. прошлого столетия. В качестве подтверждающих диагноз СМ используются соматосенсорные (ССВП), акустические стволовые (АСВП) и зрительные (ЗВП) ВП. Проведенные исследования по определению их информативности выявили неоднозначность оценки для каждого из видов ВП. Каждый из них обладает различной информативностью при подтверждении смерти мозга. Наиболее чувствителен и специфичен метод АСВП. Далее следуют ССВП, а замыкают рейтинг ЗВП. Ряд авторов для улучшения информативности предлагают использовать комплекс, состоящий из АСВП, ССВП, ЗВП,
используя для обозначения термин «мультимодальные» ВП.
В настоящее время метод вызванных потенциалов включен в перечень тестов в законодательства практически всех европейских стран и США. К сожалению, в нашей стране до сих пор исследование ВП при смерти мозга остается редчайшим явлением. Во многом это связано с отсутствием в инструкции даже упоминания о вызванных потенциалах.
Мы представили данные, из которых следует, что необходимо внесение ряда важных изменений в Инструкцию по констатации СМ. В первую очередь, это уточнение формулировок в описательной части клинической картины и возможность использовать подтверждающий тест при любой ее неполноценности. Коррекция требуемых для начала РТ параметров метаболизма позволит уменьшить число его осложнений. В качестве возможной альтернативы ЦАГ в Инструкцию необходимо включить ТКД с детальным описанием процедуры обследования, а так же АСВП как еще один прямой метод определения электрической активности мозга.
На наш взгляд, такой важный в практическом плане документ, как Инструкция по констатации СМ в РФ, должен широко обсуждаться нашим профессиональным сообществом. Определенным опытом констатации смерти по неврологическим критериям обладают коллеги из Санкт-Петербурга, Новосибирска, Екатеринбурга. В последние годы СМ все чаще диагностируют в Белгороде, Краснодаре, Волгограде, Нижнем Новгороде и Самаре. Свой вариант инструкции мы выносим на обсуждение в приложении к данной статье и надеемся на конструктивные предложения коллег и оппонентов. Это позволит всем вместе добиться наилучших формулировок, что скажется на быстроте и безошибочности диагностики СМ.
* * *
Приложение
Проект инструкции по констатации смерти мозга
I. Общие сведения
Смерть мозга (СМ) наступает при полном и необратимом прекращении всех функций головного мозга, регистрируемом при работающем сердце и искусственной вентиляции легких (ИВЛ). СМ эквивалентна смерти человека. Решающим для констатации СМ является сочетание факта прекращения функций всего головного мозга с доказательством необратимости этого прекращения. Право на установление диагноза СМ дает наличие точной информации о причинах и механизмах развития этого состояния. СМ может развиваться в результате его первичного или вторичного повреждения. СМ в результате его первичного повреждения развивается вследствие резкого повышения внутричерепного давления и обусловленного им прекращения мозгового кровообращения (тяжелая закрытая черепно-мозговая травма, спонтанные и иные внутричерепные кровоизлияния, инфаркт мозга, опухоли мозга, закрытая острая гидроцефалия и др.), а также вследствие открытой черепно-мозговой травмы, внутричерепных оперативных вмешательств на мозге и др. Вто-
ричное повреждение мозга возникает в результате гипоксии различного генеза, в том числе при остановке сердца и прекращении или резком ухудшении системного кровообращения, вследствие длительно продолжающегося шока и др.
II. Условия для установления диагноза смерти мозга
Диагноз СМ не рассматривается до тех пор, пока не исключены следующие воздействия: интоксикации, включая лекарственные, первичная гипотермия, гиповолемический шок, метаболические эндокринные комы, а также применение наркотизирующих средств и миорелаксантов. Поэтому первое и непременное условие установления диагноза СМ заключается в доказательстве отсутствия воздействия лекарственных препаратов, угнетающих ЦНС и нервно-мышечную передачу, интоксикаций, метаболических нарушений (в том числе тяжелых электролитных, кислотно-основных, а также эндокринных) и инфекционных поражений мозга. Во время клинического обследования больного ректальная температура
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
87 |

ОРГАНИЗАЦИЯ НЕВРОЛОГИЧЕСКОЙ И ПСИХИАТРИЧЕСКОЙ ПОМОЩИ. ЭПИДЕМИОЛОГИЯ
должна быть стабильно выше 32° С, систолическое артериальное давление не ниже 90 мм рт.ст. (при более низком АД оно должно быть поднято внутривенным введением вазопрессорных препаратов). При наличии интоксикации, установленной в результате токсикологического исследования, диагноз СМ до исчезновения ее признаков не рассматривается.
III. Комплекс клинических критериев, наличие которых обязательно для установления диагноза СМ
3.1.Полное и устойчивое отсутствие сознания (кома).
3.2.Атония всех мышц (при этом могут наблюдаться рефлексы и автоматизмы, рефлекторная дуга которых замыкается ниже III шейного сегмента спинного мозга).
3.3.Отсутствие реакции на сильные болевые раздражения в области тригеминальных точек и любых других рефлексов, замыкающихся выше шейного отдела спинного мозга.
3.4.Отсутствие реакции зрачков на прямой яркий свет. При этом должно быть известно, что никаких препаратов, расширяющих зрачки, не применялось. Глазные яблоки неподвижны. Диаметр зрачков должен превышать 4 мм.
3.5.Отсутствие корнеальных рефлексов.
3.6.Отсутствие окулоцефалических рефлексов. Для вызывания окулоцефалических рефлексов врач занимает положение у изголовья кровати так, чтобы голова больного удерживалась между кистями врача, а большие пальцы приподнимали веки. Голова поворачивается на 90° в одну сторону и удерживается в этом положении 3—4 с, затем —
впротивоположную сторону на то же время. Если при поворотах головы движений глаз не происходит, и они стойко сохраняют срединное положение, то это свидетельствует об отсутствии окулоцефалических рефлексов. Окулоцефалические рефлексы не исследуются при наличии или при подозрении на травматическое повреждение шейного отдела позвоночника.
3.7.Отсутствие окуловестибулярных рефлексов. Для исследования окуловестибулярных рефлексов проводится двусторонняя калорическая проба. До ее проведения необходимо убедиться в отсутствии перфорации барабанных перепонок. Голову больного поднимают на 30° выше горизонтального уровня. В наружный слуховой проход вводится катетер малых размеров, производится медленное орошение наружного слухового прохода холодной водой (температура менее +20°С, 50 мл) в течение 10 с. При сохранной функции ствола головного мозга в течение 1 мин появляется нистагм или отклонение глаз в сторону медленного компонента нистагма. Интервал между двумя сторонами исследования — не менее 5 мин. Отсутствие нистагма или отклонения глазных яблок при калорической пробе, выполненной с двух сторон, свидетельствует об отсутствии окуловестибулярных рефлексов.
3.8.Отсутствие фарингеальных и трахеальных рефлексов, которые определяются путем движения эндотрахеальной трубки в трахее и верхних дыхательных путях, а также при продвижении катетера в бронхах для аспирации секрета.
3.9.Отсутствие самостоятельного дыхания. Регистрация отсутствия дыхания не допускается простым отключением от аппарата ИВЛ, так как развивающаяся при этом гипоксия оказывает вредное влияние на организм и, прежде всего, на мозг и сердце. Отключение больного от ап-
парата ИВЛ должно производиться с помощью специально разработанного разъединительного теста (тест апноэтической оксигенации). Разъединительный тест проводится после того, как получены результаты по пп. 3.1 — 3.8. Тест состоит из 3 элементов: а) для мониторинга газового состава крови (парциальное давление кислорода и углекислого газа в артериальной крови, РаО2 и РаСО2) должна быть канюлирована одна из артерий конечности; б) перед отсоединением вентилятора необходимо в течение 10—15 мин проводить ИВЛ в режиме, обеспечивающем гипероксию, нормоили гиперкапнию: FiO2=1,0 (т.е. 100% кислород), подобранная VE (минутная вентиляция легких), оптимальное PEEP (положительное конечное экспираторное давление). Для безопасности проведения разъединительного теста рекомендуется соблюдение следующих параметров начала теста: PaO2 не менее 200 мм рт.ст., PaСО2 не менее 35 мм рт.ст., отсутствие гиповолемии в течение 6 ч; в) после выполнения пп. а) и б) аппарат ИВЛ отключают и в эндотрахеальную или трахеостомическую трубку подают увлажненный 100% кислород со скоростью 6 л в мин. В это время происходит накопление эндогенной углекислоты, контролируемое путем забора проб артериальной крови. Этапы контроля газов крови следующие: 1) до начала теста в условиях ИВЛ; 2) через 10—15 мин после начала ИВЛ 100% кислородом; 3) сразу после отключения от ИВЛ, далее через каждые 10 мин, пока РаСО2 не достигнет 60 мм рт.ст., либо уровень рСО2 не повысится не менее чем на 20 мм рт.ст. от исходного значения. Если при этих или более высоких значениях РаСО2 спонтанные дыхательные движения не восстанавливаются, разъединительный тест свидетельствует об отсутствии функций дыхательного центра ствола головного мозга. При появлении минимальных дыхательных движений ИВЛ немедленно возобновляется.
3.10. При проведении неврологических осмотров необходимо учитывать, что в условиях продолжающейся ИВЛ и во время разъединительного теста возможно сохранение спинальных рефлексов и двигательных автоматизмов, замыкающихся ниже С3-сегмента спинного мозга и некоторых вегетативных реакций. Могут наблюдаются глубокие сухожильные и брюшные рефлексы, феномен тройного сгибания, симптом Бабинского, симптом Лазаря, спонтанные движения конечностей (за исключением горметонических судорог), гипергидроз, покраснение кожных покровов, тахикардия, отсутствие полиурии, отсутствие гипотонии без введения вазопрессоров.
IV. Продолжительность наблюдения
4.1.При первичном поражении мозга для установления клинической картины СМ длительность наблюдения должна быть не менее 6 ч с момента первого установления признаков, описанных в пп. 3.1—3.8. По окончании этого времени проводится повторная регистрация результатов неврологического осмотра, выявляющая выпадение функций мозга согласно пп. 3.1—3.8. Данный период наблюдения может быть сокращен, если сразу же после установления выпадения функций мозга в соответствии с
пп.3.1—3.9 проводятся подтверждающие тесты, выявляющие прекращение мозгового кровообращения (см. пп. 5.2—5.3). В данной ситуации СМ констатируется без дальнейшего наблюдения.
4.2.При вторичном поражении мозга для установления клинической картины СМ длительность наблюдения
88 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
|
ДИАГНОСТИКА СМЕРТИ МОЗГА |
|
должна быть не менее 24 ч с момента первого установле- |
ми фото- и фоностимуляторами. Для болевых раздраже- |
|
ния признаков, описанных в пп. 3.1—3.8, а при подозре- |
ний применяются сильные уколы кожи иглой. ЭЭГ, заре- |
|
нии на интоксикацию она увеличивается до 72 ч. В тече- |
гистрированная по телефону, не может быть использована |
|
ние этих сроков каждые 2 ч производится регистрация |
для определения электрического молчания мозга. |
|
результатов неврологических осмотров, выявляющих вы- |
5.2. Для определения отсутствия мозгового крово- |
|
падение функций мозга в соответствии с пп. 3.1—3.8. Дан- |
обращения может производиться контрастная двукратная |
|
ный период наблюдения также может быть сокращен, ес- |
панангиография четырех магистральных сосудов головы |
|
ли сразу же после установления выпадения функций моз- |
(общие сонные и позвоночные артерии) с интервалом не |
|
га в соответствии с пп. 3.1—3.9 проводятся подтверждаю- |
менее 30 мин. Среднее артериальное давление во время |
|
щие тесты, выявляющие прекращение мозгового крово- |
ангиографии должно быть не менее 80 мм рт.ст. Если при |
|
обращения (см. пп. 5.2—5.3). |
ангиографии выявляется, что ни одна из внутримозговых |
|
4.3. Разъединительный тест (см. п. 3.9) выполняется в |
артерий не заполняется контрастным веществом, то это |
|
любое время в течение этого периода однократно. |
свидетельствует о прекращении мозгового кровообраще- |
|
V. Дополнительные (подтверждающие) тесты |
ния. |
|
5.3. Для определении отсутствия мозгового крово- |
||
к комплексу клинических критериев при установлении |
||
обращения может проводиться ультразвуковая допплеро- |
||
диагноза СМ |
||
графия. Исследование должно производиться не менее |
||
Диагноз СМ может быть достоверно установлен на |
||
чем 2 раза с интервалом между обследованиями не менее |
||
основании клинических тестов (см. пп. 3.1—3.9). Допол- |
1 ч. Используется прибор с датчиком для транскраниаль- |
|
нительные тесты выполняются после выявления призна- |
ных исследований. Для подтверждения факта отсутствия |
|
ков, описанных в пп. 3.1—3.8. ЭЭГ-исследование (см. |
внутричерепного кровотока необходима фиксация фено- |
|
п. 5.1) обязательно проводится для подтверждения клини- |
мена реверберации или наличия систолических пиков не |
|
ческого диагноза СМ во всех ситуациях, где имеются |
более 30 см/с билатерально в системах внутренних сон- |
|
сложности в выполнении пп. 3.4—3.7 (травма или врож- |
ных и позвоночных артерий. Полное отсутствие сигнала |
|
денные аномалии лица, глазницы, зрачка, травма или по- |
от исследуемого сосуда не может служить достоверным |
|
дозрение на травму шейного отдела позвоночника, пер- |
свидетельством прекращения кровотока, поскольку это |
|
форация барабанных перепонок). Панангиография маги- |
явление может быть обусловлено отсутствием ультразву- |
|
стральных артерий головы или ультразвуковая транскра- |
кового окна. |
|
ниальная допплерография (см. пп. 5.2—5.3) дополнитель- |
VI. Установление диагноза смерти мозга |
|
но проводятся для укорочения необходимой продолжи- |
||
и документация |
||
тельности наблюдения (см. п. IV). |
||
|
||
5.1. Установление отсутствия электрической актив- |
6.1. Диагноз СМ устанавливается комиссией врачей |
|
ности мозга выполняется в соответствии с международ- |
лечебно-профилактического учреждения, где находится |
|
ными положениями электроэнцефалографического ис- |
больной, в составе реаниматолога-анестезиолога с опы- |
|
следования в условиях СМ. За электрическое молчание |
том работы в отделении интенсивной терапии и реанима- |
|
мозга принимается запись ЭЭГ, в которой амплитуда ак- |
ции не менее 5 лет и невролога с таким же стажем работы |
|
тивности от пика до пика не превышает 2 мкВ, при записи |
по специальности. Для проведения специальных исследо- |
|
от скальповых электродов с расстоянием между ними не |
ваний в состав комиссии включаются специалисты по до- |
|
меньше 10 см и при сопротивлении до 10 кОм, но не мень- |
полнительным методам исследований с опытом работы |
|
ше 100 Ом. Используются игольчатые электроды, не ме- |
по специальности не менее 5 лет, в том числе и пригла- |
|
нее 8, расположенные по системе «10—20%», и 2 ушных |
шаемые из других учреждений на консультативной осно- |
|
электрода. Межэлектродное сопротивление должно быть |
ве. Назначение состава комиссии и утверждение Прото- |
|
не менее 100 Ом и не более 10 кОм, межэлектродное рас- |
кола установления СМ производится заведующим реани- |
|
стояние — не менее 10 см. Необходимо определение со- |
мационным отделением, где находится больной, а во вре- |
|
хранности коммутаций и отсутствия непредумышленного |
мя его отсутствия — ответственным дежурным врачом |
|
или умышленного создания электродных артефактов. За- |
учреждения. |
|
пись проводится на каналах энцефалографа с постоянной |
6.2. В комиссию не могут включаться специалисты, |
|
времени не менее 0,3 с при чувствительности не больше |
принимающие участие в заборе и трансплантации орга- |
|
2 мкВ/мм (верхняя граница полосы пропускания частот |
нов. |
|
не ниже 30 Гц). Используются аппараты, имеющие не ме- |
6.3. Основным документом является Протокол уста- |
|
нее 8 каналов. ЭЭГ регистрируется при би- и монополяр- |
новления СМ, который является основанием для прекра- |
|
ных отведениях. Электрическое молчание коры мозга в |
щения реанимационных мероприятий и для изъятия орга- |
|
этих условиях должно сохраняться не менее 30 мин непре- |
нов. В Протоколе установления СМ должны быть указаны |
|
рывной регистрации. При наличии сомнений в электри- |
данные всех исследований, фамилии, имена и отчества |
|
ческом молчании мозга необходима повторная регистра- |
врачей — членов комиссии, присутствовать их подписи, |
|
ция ЭЭГ. Оценка реактивности ЭЭГ на свет, громкий звук |
дата, час регистрации СМ и, следовательно, смерти чело- |
|
и боль: общее время стимуляции световыми вспышками, |
века. |
|
звуковыми стимулами и болевыми раздражениями не ме- |
6.4. Ответственными за постановку диагноза смерти |
|
нее 10 мин. Источник вспышек, подаваемых с частотой от |
человека являются врачи, установившие СМ, того |
|
1 до 30 Гц, должен находиться на расстоянии 20 см от глаз. |
лечебно-профилактического учреждения, где больной |
|
Интенсивность звуковых раздражителей (щелчков) — |
умер. |
|
100 дБ. Динамик находится около уха больного. Стимулы |
6.5. Настоящая Инструкция не распространяется на |
|
максимальной интенсивности генерируются стандартны- |
установление СМ у детей. |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
89 |

ОРГАНИЗАЦИЯ НЕВРОЛОГИЧЕСКОЙ И ПСИХИАТРИЧЕСКОЙ ПОМОЩИ. ЭПИДЕМИОЛОГИЯ
ЛИТЕРАТУРА
1.Карлов В.А., Стулин И.Д., Теплова Л.П. и др. Возможности ультразву10. Evidence-based guideline update: Determining brain death in adults: Re-
ковых методов исследования в диагностике смерти мозга (клиникоэкспериментальное исследование). Журн неврол и психиат 1981; 81:
7: 1074—1079.
2.Пирадов М.А., Гнедовская Е.В. Критерии смерти мозга в странах Европы. Труды Национального конгрессa «Неотложные состояния в неврологии». М 2009; 101—105.
3.Попова Л.М. Нейрореаниматология. М: Медицина 1983; 271.
4.Синкин М.В. Электрофизиологические методы в диагностике смерти мозга: Дис. … канд. мед. наук. М 2005.
5.Стулин И.Д., Синкин М.В. Современная клинико-инструментальная диагностика смерти мозга. Журн неврол и психиат 2006; 106: 1: 58— 64.
6.Стулин И.Д., Шибалев А.Л., Мусин Р.С. и др. Диагностика смерти мозга. Методические рекомендации для врачей департамента здравоохранения Москвы. М 2003.
7.Стулин И.Д., Синкин М.В., Солонский Д.С. и др. Диагностика смерти мозга. М: Геотар 2009; 112.
8.Уолкер А.Э. Смерть мозга. М: Медицина 1988; 287.
9.A definition of irreversible coma: report of Ad Hoc Committee of the Harvard Medical School to Examine the Definition of Brain Death. JAMA 1968; 205: 337—340.
port of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology 2010; 74: 1911—1918.
11.An appraisal of the criteria of cerebral death, a summary statement of a collaborative study. JAMA 1977; 237: 982—986.
12.Ducrocq X., Hassler W., Moritake K. et al. Consensus opinion on diagnosis of cerebral circulatory arrest using Doppler-sonography: Task Force Group on Cerebral Death of the Neurosonology Research Group of the World Federation of Neurology. J Neurol Sci 1998; 159: 145—150.
13.Guérit J.M., Fischer C., Facco E. et al. Standards of clinical practice or EEG and EPs in comatose and other unresponsive states. Electroencephalogr Clin Neurophysiol Suppl 1999; 52: 117—131.
14.Guérit J.M. Electroencephalography: the worst traditionally recommended tool for brain death confirmation. Intensive Care Med 2007; 33: 1: 9—10.
15.Haupt W F , Rudolf J. European brain death codes: comparison of national guidelines. J Neurol 1999; 246: 432—437.
16.Mollaret P., Goulon M. Le coma dépassé. Rev Neurol 1959; 101: 3—15.
17.Saposnik G., Maurino J., Saizar R., Bueri J.A. Spontaneous and reflex movements in 107 patients with brain death. Am J Med 2005; 118: 311— 314.
18.Wijdicks E.F.M. Brain Death. Philadelphia: Lippincott Williams&Wilkins 2001.
90 |
ЖУРНАЛ НЕВРОЛОГИИ И ПСИХИАТРИИ, 12, 2010 |
