
- •Бронхиальная астма Коды по мкб – 10j45.0, j45.8, j45.9
- •Группировка факторов риска ба
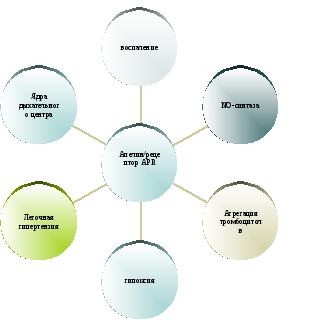
- •Возможные пути участия системы апелин/рецептор apj в патогенезе бронхолегочной патологии
- •Клетки воспаления в дыхательных путях при ба.
- •Клинический диагноз
- •Ступени терапии, направленные на достижение контроля
- •Ступени терапии ба
- •Купирование приступов ба.
- •Лечение обострения ба.
- •Сравнительная характеристика системных гкс
- •Лечение больных с угрожающим жизни обострением в орит.
- •Профилактика ба.
- •Ключевые положения
- •Контрольные вопросы
Возможные пути участия системы апелин/рецептор apj в патогенезе бронхолегочной патологии
Пол.
У детей младше 14 лет распространенность БА среди мальчиков в два раза выше, чем среди девочек. По мере взросления половые различия сглаживаются, и у взрослых распространенность астмы среди женщин превосходит распространенность у мужчин.
Внешние факторы, провоцирующие появление симптомов заболевания
Аллергены.
Характерным для больных БА является более редкая встречаемость моновалентной аллергии, частота ее не превышает 20 - 25%, и преобладание полисенсибилизации, особенно это касается детей. Контакт ребенка в первые годы жизни с широким кругом аллергенов и сенсибилизация к ним является чрезвычайно важным фактором развития в дальнейшем аллергических заболеваний, в том числе и БА.
Аллергическая (атопическая) «экзогенная» БА характеризуется повышенным уровнем сывороточного IgE и связана с другими аллергическими проявлениями у пациента или родственников. В России распространенность атопии в общей популяции подростков составляет более 35%, а среди детей, больных БА - более 91%. У 2/3 взрослых больных БА диагностирован атопический компонент. Наиболее значимыми неинфекционными аллергенами, рассматриваемыми, как факторы риска БА, являются аллергены клещей домашней пыли, тараканов, плесневых грибов, пыльцы растений, эпидермальные аллергены.
- Домашняя пыль.
У больных БА положительная кожная реакция на домашнюю пыль регистрируется от 71 до 90% (M. Turner-Warwick, 1982). Неочищенная домашняя пыль (бытовая -комнатная, гостиничная, библиотечная), включает органические и неорганические малые частицы всего, что присутствует внутри помещений. Внутрижилищными сенсибилизаторами являются: слущенный эпидермис, пылевые частицы растительного происхождения (хлопок, бумага, лен), частицы тел и токсины бактерий, споры и мицелий грибов, клещи, остатки пищи, уличная пыль, минеральные вещества, косметические средства (пудра), химические вещества, элементы разложения линолиума, пластика и других веществ, применяемых при отделке помещений.
- Эпидермальные аллергены
К эпидермальным аллергенам ним относятся аллергены животного происхождения: шерсть кошек, собак, перхоть человека, пух птиц, перхоть лошадей. Особое значение среди них имеет клещ домашней пыли Dermatophagoides pteronissinus. Клещ и его экскременты чаще всего присутствуют там, где происходит отделение чешуек человеческой кожи (пыль матрасов), которая является для них естественной пищей. Частота и развитие симптомов БА коррелирует с концентрацией аллергенов клеща. Идеальными условиями для роста клеща являются влажность более 50% и температура около +25 градусов С. Понижение влажности ниже 50% и температуры на 10-15 градусов вызывают гибель клещей. Уменьшается количество клещей и с увеличением высоты над уровнем моря более 1200 м, что сопровождается ослаблением или прекращением проявлений БА. Аллергия к собачьим аллергенам определяется при БА от 5 до 37%, к кошачьим - от 15 до 67%. Характерна длительная персистенция этих аллергенов. Так, после удаления кошек из помещения, аллерген определяется в воздушной среде от нескольких месяцев до 5 лет. Доказано, что аллергены кошек и собак могут переноситься на одежде, и встречаться в помещениях, где этих животных никогда не было. Имеются противоположные данные, свидетельствующие о своеобразной протектирующей роли, которую оказывает контакт с кошкой или собакой в первый год жизни ребенка. Отмечено, что в последующей жизни снижается риск сенсибилизации и риск развития БА. Антигенная общность и перекрестная сенсибилизация обнаружена между чешуйками эпидермиса человека, шерстью кошек и антигеном клеща домашней пыли. Источником сенсибилизации могут быть шерсть и экскременты крыс и мышей, перья и помет домашних и декоративных птиц, сухой корм для рыб, содержащий дафнии.
- Инсектная аллергия
Аллергены насекомых, обитающих в жилых помещениях, могут оказывать аллергизирующее действие. В России среди больных БА аллергия к таракану определяется в 19-63,6%, в других странах -11-84% случаев. В Японии выявлена сенсибилизация больных БА к аллергенам моли и мотыльков.
- Аллергены плесневых грибов
Отмечается высокое содержание микромицетов как во внешней среде, так и в помещениях. Споры плесени имеют размер от 1 до 2 нм, что обеспечивает их проникновение в бронхиолы и альвеолы. В целом, частота грибковой сенсибилизации колеблется, по данным кожного тестирования и определения специфических IgE, от 5 до 60%.
Наибольшее количество спор обнаруживается в сырых, плохо проветриваемых помещениях. В этиологии БА имеют значение дрожжеподобные и плесневые грибы. У части больных БА выявляется сенсибилизация к дрожжевым грибам рода Candida, особенно у лечившихся антибиотиками и глюкокортикостероидами, при этом у части пациентов имеется кандидоз внутренних органов, у части - кандидоносительство без клинических признаков микоза. Плесневые грибы (Aspergillus, Trichophyton, Alternaria, Cladosporium, , Penicillium, Rhyzoppus, Mucor) могут присутствовать в старых сырых деревянных строениях, в лесопарковой зоне, содержаться в алкогольных напитках, фруктах, овощах. Сенсибилизация к плесневым грибам возникает при ингаляции спор и мицелия. В старых домах может присутствовать сухая гниль (Merulius lachrymans), различные виды плесени могут присутствовать на злаках, вызывая тяжелые симптомы при контакте с зерном. Для плесени существуют сезоны максимального спорообразования, составлены календари этих сезонов. Чаще всего грибковая сенсибилизация при БА выявляется вторично в процессе лечения антибиотиками, глюкокортикостероидами, при сопутствующих хронических инфекционных заболеваниях легких, особенно с наличием полостей (бронхоэктазы, туберкулез, абсцессы). Астма, вызываемая плесневыми грибами, преобладает летом и осенью. Особенно высока концентрация спор в воздухе в теплые летние ночи, что совпадает с возникновением симптомов астмы у сенсибилизированных больных в ночное время. Также повышается содержание спор некоторых грибов с началом отопительного сезона. Считается, что наиболее высока сенсибилизация к плесневым грибам у детей.
- Пыльцевые аллергены.
Этиологическое значение для БА имеют около ста видов растительной пыльцы. Наиболее патогенна пыльца дикорастущих трав, пыльца подорожника, полыни, амброзии, лесного ореха, ольхи, березы. Высокая концентрация пыльцы отмечается в сухую ветряную погоду. Распространенность пыльцевой сенсибилизации в России составляет 16-52 %, она наиболее часто встречается в южных регионах, однако редко является единственной причиной заболевания. Частицы пыльцы могут вызвать сезонный аллергический ринит, сенную лихорадку и астму. Для каждой географической зоны установлен пыльцевой календарь, с которым можно сопоставлять симптомы конкретного больного. Большинство частиц пыльцы имеют размеры более 25 нм и оседают в основном в верхних дыхательных путях. Предполагается, что взаимодействие частиц пыльцы с тучными клетками происходит на поверхности слизистой бронхов. Бронхоспазм может также индуцироваться рефлекторным (вагусным) механизмом. Частицы пыльцы при попадании на слизистые дыхательных путей и желудочно-кишечного тракта могут повреждаться с высвобождением аллергенов, которые всасываются в кровь, вызывая сенсибилизацию и иммунный ответ I типа. При пыльцевой аллергии имеются перекрестная сенсибилизация из-за наличия общих аллергенов (пыльца трав и злаковых, пыльца березы и семечки яблок).
- Пищевые аллергены.
Пищевые продукты важны для желудочно-кишечной и кожной аллергии и имеют меньшее значение как причинный фактор при БА, провоцирующая роль выявляется у 17% больных. Пищевая аллергия, особенно к коровьему молоку, яйцам, рыбе и орехам, сое, чаще встречается у детей. С возрастом признаки пищевой аллергии могут исчезать. Перекрестная аллергия наблюдается при аллергии к пыльце березы и употреблении орехов, яблок, персиков, вишен, груш, слив, молодого картофеля. Общим аллергенов креветок, пылевых клещей и тараканов, вызывающих перекрестную гиперчувствительность является тропомиозин. Методами выявления пищевой сенсибилизации являются клинический анамнез, назначение элиминационных диет, постановка кожных проб. Заболевания органов пищеварения способствуют появлению пищевой сенсибилизации, в свою очередь, пищевая аллергия способствует прогрессированию этих заболеваний. Разнообразные спиртные напитки могут индуцировать БА. Пищевая непереносимость, помимо истинной пищевой аллергии, может быть связана с воздействием других причин: лектинов, присутствующих в пищевых продуктах, гистамина, который имеется в пище (сыр, пиво, колбасы, рыба, квашеная капуста) или высвобождается под действием гистаминолибераторов (рыба, помидоры, яйца, шоколад, клубника, бананы, лимоны) из клеток желудочно-кишечного тракта. Обострения бронхиальной астмы вызывают пищевые добавки ( красители - желтый тартразиновый, красный кохенилл и пр., консерванты - бензойная кислота и пр.), химические загрязнители ( антибиотики, пестициды, удобрения ).
- Лекарства
В индукции БА наиболее точно доказана роль ацетилсалициловой кислоты, пенициллина, сульфаниламидных препаратов, стрептомицина, тетрациклина, макролидов, нитрофуранов, индометацина, салицилатов, АКТГ, йодитов, препаратов поджелудочной железы. Инъекционные и ингаляционные методы введения препаратов в большей степени способствуют развитию аллергических реакций, чем прием через рот. Пожилой возраст предрасполагает к развитию различных вариантов лекарственной непереносимости в связи с ухудшением метаболизма и клиренса лекарственных веществ. Систематический контакт с лекарствами способствует возникновению лекарственной аллергии и БА у медицинских работников. В диагностике лекарственной аллергии основное значение имеет сбор анамнеза, а также биологические пробы (лабораторные тесты дегрануляции базофилов, торможения миграции нейтрофилов и пр.). Лекарственные препараты могут вызывать псевдоаллергические реакции, дающие клиническую картину сходную с аллергическими, они осуществляются при прямом воздействии на тучные и другие клетки-мишени, приводят к высвобождению БАВ с последующим патофизиологическим и клиническим эффектом их действия. Некоторые группы лекарственных препаратов могут вызывать бронхоконстрикторный эффект благодаря своим фармакологическаим эффектам (бета-блокаторы, симпатолитики, опиаты).
Метеорологические факторы
Большинство больных БА чувствительны к изменению погодных условий. Наихудшее время года для больных БА - осень и весна с неустойчивой, холодной погодой. Предполагаемые механизмы, приводящие к бронхиальной обструкции после воздействия холодного воздуха у больных БА: стимуляция рецепторов блуждающего нерва в дыхательных путях, повышение секреции БАВ тучными клетками бронхов, изменение реологических свойств бронхиальной слизи, способствующее обтурации, повышение контрактильных свойств гладкой мускулатуры бронхов.
Физическая нагрузка
Физическая нагрузка может оказывать различное влияние на бронхиальную проходимость у больных БА. У части больных (около 52%) после применения физической нагрузки, чаще бега, реже - при нагрузке на велоэргометре, наступает обструкция бронхов; у ряда больных (около 7%) бронхиальная проходимость после выполнения нагрузки улучшается. Частота и выраженность обструкции бронхов в ответ на физическую нагрузку не зависит от формы БА, но коррелирует с тяжестью течения. Бронхообструктивные реакции у больных в ответ на физическую нагрузку могут быть ранними - возникают через -10 минут, и поздними - возникают через 4-6 часов после прекращения занятия. Появлению обструкции способствует дыхание холодным и сухим воздухом, загрязнение воздуха различными пылями и газами.
Предполагаемые механизмы, приводящие к обструкции бронхов после физической нагрузки у больных БА:
стимуляция ирритантных рецепторов блуждающего нерва бронхов в ответ на гипервентиляцию и связанные с ней охлаждение, высыхание, и гиперосмолярность слизистой оболочки бронхов;
дискриния и обтурация бронхов густой и вязкой слизью в связи с высыханием слизистой оболочки и гиперосмолярностью;
спонтанное высвобождению БАВ из тучных клеток бронхов вследствие гиперосмолярности бронхиального секрета и слизистой оболочки бронхов;
адренергический дисбаланс: снижение симпатико-адреналового бронходилатирующего ответа на физическую нагрузку, повышение секреции норадреналина, стимуляция альфа-адренорецепторов гладких мышц бронхов с повышением их чувствительности к гистамину.
Наступление обструкции бронхов не во время физической нагрузки, а через некоторое время после прекращения физических упражнений, объясняется тем, что в период выполнения нагрузки симпатические влияния преобладают над механизмами, ведущими к обструкции, что сопровождается расширением бронхов. Вскоре после прекращения нагрузки симпатические влияния резко ослабевают и начинают преобладать механизмы бронхоконстрикции.
Инфекция респираторного тракта
Инфекция респираторной системы имеет значительный удельный вес в формировании БА. Согласно современным представлениям, персистирующее инфекционное воспаление, связанной с бактериальной или вирусной инфекцией, может быть триггерным фактором формирования БА, участвующим и в дальнейшем прогрессировании заболевания и его частых обострениях. Вместе с тем, в соответствии с «гигиенической гипотезой» развития БА считается, что контакт с инфекциями в раннем детстве снижает риск БА и других аллергических заболеваний.
- Вирусы
Вирусиндуцированная БА более распространена у детей, ведущим агентом является риносинцитиальный (РС) вирус, формирование БА чаще наблюдается у детей, родившихся от родителей атопиков. Предполагается, что на реакцию нижних дыхательных путей может повлиять взаимодействие между атопией и вирусной инфекцией при условии одновременного контакта с аллергеном и вирусами. У взрослых пациентов распространенность вирусиндуцированной БА составляет около 20%. Большое значение придается персистенции вирусов в организме. Наиболее этиологически значимыми при БА являются респираторно-синцитиальный вирус, вирусы парагриппа 1-3 серотипов, вирусы гриппа, риновирус. Вирусы индуцируют катаральное воспаление в эпителии бронхов, регулируемое провоспалительными цитокинами. Под влиянием лейотриенов в зоне воспаления появляются вторичные эффекторные клетки (лейкоциты, тучные клетки, эозинофилы, нейтрофилы, лимфоциты, макрофаги), которые высвобождают медиаторы воспаления, стимулирующие ГРБ. При воздействии медиаторов воспаления возникают структурные и функциональные повреждениям эпителия дыхательных путей, нарушения мукоцилиарного транспорта, формируются аллергические реакции. В последние годы доказано, что респираторные вирусы могут вызывать аллергические реакции I (реагиновые) и II (цитокиновые) типов на вирусные антигены, первично индуцируя или усиливая уже имеющуюся атопическую сенсибилизацию организма. Под воздействием вирусов происходит повреждение и стимуляция парасимпатических ирритантных рецепторов (рецепторы спадения легких, механорецепторы воздухоносных путей), располагающихся между соединениями эпителиальных клеток. Перераздражение этих рецепторов может влиять на формирование ГРБ. ГРБ наблюдается в течение 4-6 недель после выздоровления от РВИ. Ее клиническими проявлениями в этот период могут быть такие симптомы, как покашливание, першение в горле, повышенная чувствительность к резким запахам и холоду. Одновременно при РВИ снижается бета- и возрастает альфа-адренергическая активность, возникающий адренергический дисбаланс стимулирует ГРБ и бронхообструкцию. Под влиянием РВИ происходит изменение активности нехолинергической неадренергической нервной системы, медиаторами которой являются регуляторные пептиды, вырабатываемые эндокринно-активными клетками слизистой оболочки дыхательных путей. Они обладают бронхоконстрикторным, вазодилатирующим действием и стимулируют воспаление и ГРБ. При наличии определенных факторов риска создаются условия для хронизации неспецифической ГРБ и формирования БА. РВИ сопрововождается подавлением фагоцитарной активности альвеолярных макрофагов, что приводит к возрастанию предрасположенности к бактериальной инфекции. Изменение функциональной активности АМ сопровождается активацией пула лимфоцитов бронхоассоциированной лимфоидной ткани. При РВИ развивается иммунодефицитное состояние с нарушением клеточного и гуморального иммунитета. Нарушение функции Т-супрессоров подавляет иммунологический контроль, вирусы модифицируют собственные антигены организма больного, что приводит к образованию аутоантител. Возникает иммунодефицит секреторного IgA и создаются условия для проникновения бактериальной флоры в нижние дыхательные пути и стимуляции хронического воспалительного процесса. РВИ сопровождается активацией свободнорадикального перекисного окисления, которое на биохимическом уровне участвует в формировании ГРБ. Активация калликреин-кининовой системы при РВИ вызывает активацию системы комплемента. В тканевую среду поступают
«анафилотоксины» С3а и С5а, которые, воздействуя на соответствующие рецепторы на поверхности тучных клеток и базофилов, активируют выделение медиаторов. Формирование и/или обострение БА на фоне РВИ происходит по разным патогенетическим механизмам. При наличии атопии чаще происходит сенсибилизация организма вирусным антигеном, при неаллергической БА ведущим фактором является усиление ГРБ. Показано, что на фоне РВИ наиболее часто обостряется неатопическая БА, и реже в 1,5- 2 раза - атопическая.
- Бактерии
Патогенное действие инфекции на больных бронхиальной астмой связано как с аллергическими, так и с неспецифическими механизмами. Описаны вызванные инфекционными агентами сенсибилизация и аллергия, которые могут осуществляться различными иммунологическими механизмами. Имеются доказательства инфекционной сенсибилизации, однако нет прямых доказательств причинной связи между бактериальной аллергией и БА. Внутрикожные пробы часто дают положительные реакции, но эти реакции отмечаются и у пациентов, не страдающих БА и часто связаны с сенсибилизацией к тейхоевой кислоте вследствие перенесенных стафилококковых инфекций. Микроорганизмы (бактерии, вирусы, грибы), а также их компоненты и продукты метаболизма могут вызывать аллергические реакции анафилактического - I типа; цитотоксического- II типа, иммунокомплексного -III типа, клеточного - IV типа. К неспецифическим механизмам патогенного действия инфекции на больных бронхиальной астмой относятся: нарушение под влиянием инфекционных агентов мукоцилиарного клиренса бронхов, повышение проницаемости слизистых оболочек органов дыхания, увеличения иммуногенности неинфекционных аллергенов, формирование измененной реактивности клеток-мишеней. Гиперреактивность может формироваться без участия иммунологических механизмов. Под влиянием протеолитических и токсических факторов инфекционных агентов на мембраны тучных и других эффекторных клеток, происходит высвобождение БАВ, активации системы комплемента, изменяется чувствительность адренергических рецепторов с преобладанием альфа-адренорецепторов над бета-адренорецепторами. БА, связанную с инфекцией, можно характеризовать как инфекционно-зависимую.
Профессиональные сенсибилизаторы
Производственные факторы, которые могут вызвать профессиональную БА разнообразны, это сложные органические соединения животного и растительного происхождения, химические вещества, фармакологически активные агенты. В диагностике профессиональной астмы решающее значение имеет анамнез. Важным признаком является эффект элиминации, т.е. улучшение состояния при прекращении контакта с аллергеном и возобновление симптомов при выходе на работу. Имеет значение длительность и интенсивность воздействия (первые признаки обструкции бронхов могут возникать от нескольких недель до нескольких лет от начала воздействия причинного фактора). Важным критерием является изменение функции внешнего дыхания, выявленное при обследовании на рабочем месте или проведении провакационных проб.
Курение
У больных БА курение табака сопровождается ускоренным ухудшением функции легких, увеличением тяжести БА, может приводить к снижению ответа на ингаляционные и системные ГКС, а также уменьшает вероятность достижения контроля над БА. Табачный дым вызывает воспаление слизистой бронхов различного диметра, в большей степени мелких дыхательных путей (МДП). Имеются данных о вредном воздействии табачного дыма в пренатальном и постнатальном периоде, в том числе повышенным риском астмоподобных явлений.
Загрязнение воздуха внутри и снаружи помещений
-Аэрополлютанты
БА является экологически зависимым заболеванием. Аэрополлютанты: оксид азота, оислы углерода, формальдегид, газ, органическое топливо, клеевая фанера, изоцианаты -широко присутствуют во внешней среде и в закрытых помещениях. Взаимосвязь атопии с уровнем загрязнения воздушной среды является доказанным фактом при БА. Распространенность БА среди городского населения в 1,6-1,8 раза выше, чем в сельской местности. Повреждающее действие аэрополлютантов на органы дыхания приводят к подавлению механизмов местной защиты против вирусных и бактериальных агентов и формированию хронического воспаления. Бронхиальную гиперреактивность стимулируют компоненты фотохимического смога (озон, двуокись азота) и промышленного смога (двуокись серы, и пр.). Взаимосвязь аэрополлютантов и аллергических факторов в этиологии БА реализуется несколькими путями. Во-первых, окислы азота повреждают дыхательные пути и способствуют проникновению аллергенов в слизистые оболочки; во-вторых, взаимодействие оксидов серы и азота с аллергенами усиливает иммуногенные свойств последних, что снижает пороговую сенсибилизирующую дозу аллергена.
Питание
Недоношенность (вес при рождении менее 2,5 кг), особенности грудного вскармливания оказывают влияние на частоту свистящих хрипов в раннем детстве. Предполагается, что избыточное поступление с пищей полиненасыщенных жирных кислот, уменьшение содержания антиоксидантов может играть роль в росте заболеваемости БА и атопическими заболеваниями.
Вернемся к истории болезни пациентки А.
Жалобы и анамнез заболевания позволяют высказать предположение, что удушье у пациентки связано с патологией дыхательных путей. Уже на этапе расспроса пациентки можно заподозрить БА. В пользу данного предположения свидетельствует присутствие факторов, предрасполагающими к заболеванию, - наследственной отягощенности и атопии.
Патогенез БА
БА характеризуется многообразием клинико-патогенетических вариантов. У каждого больного можно установить наличие одного или сочетание нескольких патогенетических механизмов БА. В процессе длительного течения заболевания причинные факторы могут изменяться, и вместе с тем изменяются механизмы патогенеза.
Основные положения БА
БА - хроническое воспалительное заболевание, формирующееся при наличии предрасположенности, под влиянием разнообразных этиологических факторов и факторов, способствующих проявлению симптомов;
воспаление обусловливает гиперреактивность дыхательных путей (ГРДП) и обратимую бронхиальную обструкцию;
воспаление проявляется респираторными симптомами: эпизодами одышки, стеснением в груди, кашлем, свистящими хрипами.
Воспаление дыхательных путей при БА
Воспаление дыхательных путей при БА имеет хронический характер. Развитие воспаления отражает срыв защитных механизмов регуляции проходимости бронхов, обеспечивающихся «системой быстрого реагирования», центральной клеткой которой является тучная клетка, кроме того, она включает эозинофилы, базофилы, макрофаги, лимфоциты, ирритантные волокна блуждающих нервов. При разных клинических формах БА воспалительный процесс имеет универсальный характер и не зависит от возраста больных.
- Участие клеток дыхательных путей в патогенезе БА
Воспаление при БА имеет ряд особенностей, характерных для всех аллергических заболеваний: активация тучных клеток, увеличение количества активированных эозинофилов, Т-лимфоцитов – естественных киллеров, Тh 2, высвобождающих медиаторы. Структурные клетки дыхательных путей также вырабатывают медиаторы, участвующие в воспалении.
