
- •Фибрилляция предсердий
- •Этиология и патофизиология Этиология
- •Патофизиология
- •Классификация
- •Формулировка диагноза
- •Клиника
- •Электрокардиограмма
- •Эхокардиограмма
- •Лабораторные тесты
- •Лечение
- •Временный контроль чсс
- •Восстановление синусового ритма
- •Предупреждение тромбоэмболий
- •Медикаментозная кардиоверсия
- •Электрическая кардиоверсия
- •Гибридная кардиоверсия
- •Сохранение синусового ритма
- •Медикаментозная профилактика рецидивов
- •Немедикаментозная профилактика рецидивов
- •Контроль чсс
- •Постоянная фибрилляция предсердий
- •Осложнения Тромбоэмболии
- •Тахиаритмическая кардиомиопатия
- •Лечение Восстановление синусового ритма
- •Контроль чсс
- •Профилактика тромбоэмболий
Восстановление синусового ритма
Во время фибрилляции предсердий происходят морфологические и электрические изменения предсердий (ремоделирование), которые способствуют сохранению аритмии. Поэтому нужно стремиться восстановить синусовый ритма как можно раньше. Восстанавливают синусовый ритм с помощью фармакологических (пероральных или внутривенных) средств или ЭИТ.
Каждая методика имеет свои преимущества и недостатки. Наиболее эффективным методом лечения является ЭИТ, но ее широкое применение сдерживается необходимостью анестезии. Выбор метода кардиоверсии определяется тяжестью состояния, течением аритмии, безопасностью лечения и возможностями лечебного учреждения.
Предупреждение тромбоэмболий
Тактика купирования фибрилляции предсердий существенно зависит от длительности аритмии. При сохранении фибрилляции предсердий >48 ч значительно повышается риск тромбоэмболий и поэтому требуется антикоагулянтная терапия (рисунок 6). Заслуживает внимания также антикоагулянтная терапия у пациентов с длительностью аритмии до 48 ч, но с наличием факторов риска тромбоэмболий, например, застойной сердечной недостаточностью или тромбоэмболиями в анамнезе (Omran H, LuderitzB., 2001).
Тромбоэмболии после кардиоверсии возникают в 0,5–0,8% случаев при лечении антикоагулянтами, а без лечения — в 4,6–5,3% случаев (Arnold A.Z. etal, 1992).
При чреспищеводной эхокардиографии тромбы в предсердиях видны в 98–100%, поэтому при отсутствии визуализации тромбов возможно восстановление синусового ритма без предварительной длительной антикоагулянтной терапии (ACUTE; Klein A.L.etal, 2001;KingD.E.etal, 2002). Пациентам назначается либо внутривенная инфузия гепарина (добиваясь времени свертывания крови в 1.5-2.5 раза выше исходного) либо подкожно вводится низкомолекулярный гепарин и проводится кардиоверсия.
При чреспищеводной эхокардиографии после антикоагулянтной терапии в 7,7% выявляются тромбы в левом предсердии, однако учет этих данных не повлиял на частоту тромбоэмболий после электрической кардиоверсии в исследовании Ludwigshafen Observational Cardioversion Study.
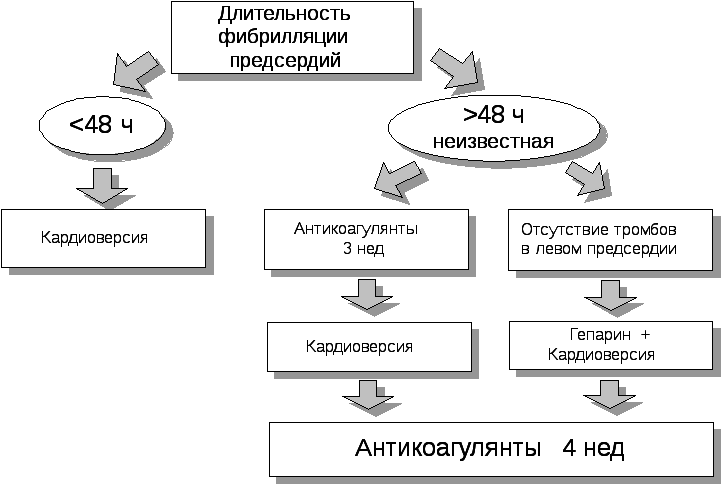
Рисунок 6. Тактика антикоагулянтной терапии при фибрилляции предсердий.
В случае экстренной кардиоверсии при фибрилляции предсердий длительностью >48 ч и гемодинамическими осложнениями (стенокардия, инфаркт миокарда, шок, отек легких) назначают инфузию гепарина и одновременно непрямые антикоагулянты с последующей отменой гепарина через 4 дня.
После электрической и, по—видимому, медикаментозной кардиоверсии развивается состояние «оглушенных» предсердий («atrialstunning») со снижением сократимости в области придатков в течение 2–4 нед. В этот период возрастает риск тромбообразования, поэтому требуется терапия антикоагулянтами до 4 нед.
Медикаментозная кардиоверсия
Эффект антиаритмических препаратов значительно выше, если они назначаются раньше. Например, если препараты вводят до 48 ч от начала тахиаритмии, то синусовый ритм восстанавливается в 60–90% случаев, а после 48 ч — всего лишь в 15–30%. Заметим, что в период до 48 ч нередко происходит и спонтанное восстановление сердечного ритма.
Наибольший эффект выявлен у препаратов 1С класса (пропафенон, флекаинид), однако они применяются только при отсутствии структурного поражения сердца.
При наличии ИБС и дисфункции левого желудочка предпочитают амиодарон, хотя его эффект развивается позднее, или ибутилид.
Пероральное купирование. Устранение фибрилляции предсердий пероральными антиаритмическими препаратами проще и удобнее, чем с помощью парентеральных форм или ЭИТ (таблица 3) Полагают, что при длительности тахиаритмии до 7 дней эффективнее препараты 1С класса, а при больших сроках предпочтительнее препараты 3 класса, особенно дофетилид.
Если состояние пациентов стабильное, отсутствуют структурные изменения в сердце (ИБС, сердечная недостаточность, блокада ножки пучка Гиса), а безопасность и эффективность препаратов подтверждена в стационаре, то пациенты могут самостоятельно восстанавливать синусовый ритм в амбулаторных условиях с помощью пропафенона или флекаинида (метод «таблетка в кармане»). Учитывая риск трепетания предсердий с проведением 1:1 показан предварительный прием бета—блокатора или антагониста кальция.
Назначение хинидина требует стационарных условий, вследствие риска синдрома удлиненного интервала QT. Поэтому во время лечения хинидином нужно контролировать интервал QT и быть готовым купировать магнезией двунаправленно—веретенообразную желудочковую тахикардиию. Классический метод лечения заключается в достижении контроля ЧСС с помощью верапамила с последующим назначением хинидина на 1-3 дня.
Таблица 3. Пероральные препараты для купирования пароксизмальной фибрилляции предсердий (Jung F.Etal, 1998;ACC/AHA/ESC, 2001;ICSI, 2004).
|
Класс |
Препарат |
Схема |
Время кардиоверсии |
Эффект % |
|
1А |
Хинидин (+верапамил) |
750–1500 мг в несколько приемов за 6–12 ч |
3–6 ч |
43–60 |
|
1С |
Пропафенон
|
450–600 мг однократно |
2–6 ч |
51–83 |
|
Флекаинид
|
200–300 мг однократно |
2–8 ч |
74–91 | |
|
3 |
Амиодарон |
стационар: а) 1200–1800 мг/сут до дозы 10 г и далее 200–400 мг/сут б) 30 мг/кг однократно |
до 1–2 мес
6–24 ч |
50–60 |
|
амбулаторно: 600–800 мг/сут до дозы 10 г и далее 200–400 мг/сут |
до 1–2 мес |
64–87 | ||
|
Дофетилид
|
500 мг 2 раза |
1–24 ч |
30 |
Хотя предпочтительнее купировать фибрилляцию предсердий как можно раньше, некоторым пациентам может быть применен медленный метод восстановления синусового ритма (метод «жди—и—смотри») с помощью амиодарона. Если через 1–2 месяца нет эффекта препарата, показана электрическая кардиоверсия.
Парентеральное купирование. Наиболее эффективны для восстановления синусового ритма препараты 1С и 3 класса (таблица 4). Вместе с тем препараты 1С класса могут перевести фибрилляцию в медленное трепетание предсердий с частотой 180–220 в мин и АВ проведением 1:1. В этом случае регистрируется ширококомплексная тахикардия с высокой ЧСС. Для предупреждения такой ситуации рекомендуют предварительно ввести антагонисты кальция или бета—блокаторы. Пропафенон снижает АВ проведение, но этого эффекта не всегда бывает достаточно.
Таблица 4. Парентеральные препараты для купирования фибрилляции предсердий (Jung F.Etal, 1998;ACC/AHA/ESC, 2001;ICSI, 2004).
|
Класс |
Препарат |
Схема ведения |
Время кардиоверсии |
Эффект % |
|
1А |
Прокаинамид |
1000 мг, скорость 20–30 мг/мин
|
1–5 ч |
18–65 |
|
1С |
Этацизин
|
25 мг за 5–10 мин
|
?* |
60 |
|
Пропафенон
|
1,5–2 мг/кг за 10–20 мин
|
5 мин — 8 ч |
43–66 | |
|
Флекаинид
|
1,5–3 мг/кг за 10–20 мин
|
30 мин —2 ч |
50–77 | |
|
3 |
Амиодарон
|
5–7 мг/кг за 30–60 мин и далее инфузия 1,2–1,8 г/сут до 10 г, затем 200–400 мг/сут внутрь |
6–17 ч |
37–77 |
|
Ибутилид
|
1 мг за 10 мин, повторить при необходимости через 30 мин |
1 ч |
33–63
| |
|
Нибентан |
0,125 мг/кг за 5 мин, можно повторить через 20 мин |
3 - 55 мин |
80 |
* — нет информации.
В случае применения препаратов 1А класса для профилактики учащения ЧСС, обусловленного холинолитическим эффектом и снижением частоты возбуждений предсердий, обычно предварительно назначают препарат, замедляющий АВ проведение. Например, вначале вводят 5–10 мг верапамила, а затем прокаинамид.
Недостатком лечения амиодароном является относительно медленное развитие эффекта, необходимость введения в центральные вены?? (ввиду риска флебита, особенно при концентрации 2 мг/мл) и высокая стоимость препарата. При наличии структурного поражения сердца и факторов, снижающих вероятность купирования аритмии, рекомендуют введение высоких доз препарата — 125 мг/ч в течение 24 ч (Cotter G.etal, 1999). Отметим, что во многих случаях антиаритмический эффект развивается через несколько часов после введения препарата: если в первые два часа эффект амиодарона не отличается от плацебо, то к 24 ч частота восстановления синусового ритма сопоставима с препаратами 1С класса (Chevalier Petal, 2003).
Некоторые специалисты рекомендуют после введения антиаритмического препарата продолжать инфузию малых доз до 24 ч, например, прокаинамид 2 мг/мин или пропафенон 30 мг/мин.
