
[Wolfgang_J._Kox,_Claudia_D._Spies]_Check-up_Ans(BookFi.org)
.pdf
Anästhesie
168 A-8.5 · Mekoniumileus
A-8.5 Mekoniumileus
Checkliste
ITN |
PVK |
W-MATTE |
Blutprodukte |
|
|
|
|
|
|
Kaudalanästhesie |
ZVK 2-Lumen |
MS |
|
|
|
|
Temperatursonde |
|
|
|
|
|
|
|
Operationsdauer: ca. 2 h
Prämedikation: Neugeborenes kommt sediert und beatmet mit Magensonde und einem venösen Zugang versehen in den OP
Im Absprache mit Kinderchirurgen und in Abhängigkeit vom chirurgischen Befund: Legen eines Kaudalkatheters (Standard A-1.19) für die intraund postoperative Phase sinnvoll
Besonderheiten
Beim Mekoniumileus kommt es durch eingedicktes Mekonium im Bereich des distalen Ileums zum Darmverschluss mit galligem Erbrechen und der Gefahr einer Perforation (Ileuseinleitung). Die chirurgische Intervention besteht in der Eröffnung des Darms und Absaugen des äußerst zähen Inhalts und anschließender Enterostomie. Ein Mekoniumileus findet sich sehr häufig bei Kindern mit Mukoviszidose.
Bei langer Operationsdauer besonders auf Lagerung und Auskühlung achten.
Vorbereitung im OP
Material
Narkosegerät mit Säuglingsschläuchen
Für den Notfall: Trachealtubus Größe 2,5–3,5 mm Innendurchmesser
ZVK 2-Lumen 4,0 F mit sterilem Tisch
Druckwandler für ZVD-Messung
Medikamente
HD5 5 ml
Atropin 0,1 mg/ml (Vorsicht: zähes Sekret)
Fentanyl 0,05 mg/1 ml
Thiopental 25 mg/1 ml
Succinylcholin 10 mg/ml
Pancuronium 1 mg/1 ml
Perfusor 20 ml HD5 + 20 ml NaCl 0,9%
Sevofluranverdampfer
Blut und Blutprodukte
Erythrozytenkonzentrate: 1

A-8 · Standards in der Kinderchirurgie
Monitoring
Standardmonitoring
Zentraler Venendruck
Temperatursonde
Präkordiales Stethoskop
Narkoseeinleitung
OP soll vor dem Eingriff aufgeheizt sein: 30–32 C
Übernahme des sedierten und beatmeten Neugeborenen
Lagekontrolle des Tubus und Auskultation nach Umlagerung auf den Operationstisch
Anschluss des Monitorings
Kontrolle des peripheren Zuganges
Infusionsbeginn
Einleitung
Fentanyl 2 g/kgKG
Thiopental 3–4 mg/kgKG
Pancuronium 0,1 mg/kgKG
Wenn das Neugeborene noch nicht intubiert wurde, Ileuseinleitung mit Succinylcholin (2 mg/kgKG, vorher Atropin 0,02 mg/kgKG)
Anlage eines ZVK 4 F
Legen eines Kaudalkatheters, anschließend Umlagerung in Rückenlage zur Operation
Antibiotikaapplikation überprüfen
Auf gute Wärmeisolation achten (Aluminiumextremitätenwärmer)
Lagerung
Rückenlage mit gesicherten Zugängen, Kopfunterlage (Silikonring)
169 A-8.5
Narkoseführung
Beatmung
Luft-O2-Gemisch, kein Lachgas!
FIO2: nach SpO2 (Ziel: 86–95%)
Normoventilation petCO2: 35–45 mmHg
Narkose
Supplementierung der Narkose mit Sevofluran (2,5–3,5 Vol.-%)
Gute Relaxation und ausreichende Fentanyldosierung: Fentanyl 3–10 g/kgKG
Bei kaudaler Kathetertechnik ausreichend hohes Niveau anstreben, damit dann weniger Relaxansund Fentanylverbrauch
Hoher Volumenbedarf erforderlich (mindestens 10–20 ml/kgKG,
CAVE: hypernatriäme Dehydratation)
Bei »Frühchen«: EK/FFP im Verhältnis 1:1 (nach aktuellem Blutverlust), Hkt-Wert >35% anstreben
Auf Normothermie achten
Stündliche Kontrollen von zentralvenöser BGA, Hkt, BZ und Elektrolyten; ggf. Kontrolle der Gerinnungsparameter
Nachbeatmung auf der Intensivstation für mindestens 24 h
Verlegung auf die Intensivstation mit komplettem Monitoring
Postoperatives Management
Fortführung der Analgosedierung und Kaudalanästhesie
Überwachung: Standardmonitoring auf ITS
Engmaschige Kontrollen von zentralvenöser BGA, kleinem BB, BZ und Elektrolyten
Literatur
Cucchiaro G, De Lagausie P, El Ghonemi A, Nivoche Y (2001) Sin- gle-dose caudal anesthesia for major intraabdominal operations in high-risk infants. Anesth Analg 92 (6): 1439–1441

Anästhesie
170 A-8.6 · Nekrotisierende Enterokolitis
A-8.6 Nekrotisierende Enterokolitis
Checkliste
|
|
|
|
|
ITN |
PVK |
W-MATTE |
Blutprodukte |
|
|
|
|
|
|
|
ZVK 2-Lumen |
MS |
|
|
|
Arterie |
Temperatursonde |
|
|
|
|
|
|
|
|
|
|
|
|
Operationsdauer: ca. 2–3 h
Prämedikation: Frühgeborenes kommt sediert und beatmet, mit Magensonde und einem venösen Zugang versehen in den OP
Vorbereitung im OP
Besonderheiten
Es handelt sich um eine hämorrhagisch nekrotisierende und ulzerierende Entzündung des Dünnund Dickdarms. Betroffen sind hauptsächlich Frühgeborene (< 1500 g). Begünstigende Faktoren sind intestinale Minderperfusionen durch Hypovolämie, Hypotension und Hypothermie, Hypoxie und Azidose. Eine chirurgische Intervention erfolgt bei Anzeichen einer Peritonitis bzw. Perforation des Darms, es wird dann eine Darmresektion der nekrotischen Bereiche und die Anlage eines Anus praeter durchgeführt.
Die Frühgeborenen sind durch die beginnende Sepsis meist in sehr schlechtem Allgemeinzustand, bereits intubiert und katecholaminpflichtig. Wegen des septisch-toxischen Lungenversagens ist oft eine hohe FIO2 erforderlich.
|
Material |
|
|
|
Medikamente |
|
||
|
|
|
|
|||||
|
|
Narkosegerät mit Säuglingsschläuchen |
|
|
|
HD5 5 ml |
||
|
Für den Notfall: Trachealtubus Größe 2,5–3,5 mm |
|
|
|
Atropin 0,1 mg/ml |
|||
|
|
Innendurchmesser |
|
|
|
Midazolam 1 mg/1 ml |
||
|
ZVK 2-Lumen, 4,0 F |
|
|
|
Fentanyl 0,05 mg/1 ml |
|||
|
|
IBP 24-G-Kanüle |
|
|
|
Pancuronium 1 mg/1 ml |
||
|
|
Magensonde |
|
|
|
Perfusor 20 ml HD5 + 20 ml NaCl 0,9% |
||
|
|
Steriler Tisch für ZVK |
|
|
|
Perfusor mit Midazolam 20 mg/20 ml |
||
|
Druckwandler für Arterie und ZVD-Messung |
|
|
|
Perfusor mit Fentanyl 1,0 mg/20 ml |
|||
|
|
|
|
|
|
|
Sevofluranverdampfer |
|
|
|
|
|
|
|
Blut und Blutprodukte |
||
|
|
|
|
|
|
|
Erythrozytenkonzentrate: 1 |
|
|
|
|
|
|
|
FFP-Einheiten: 1 auf Abruf |
||
|
|
|
|
|
|
Thrombozytenkonzentrate: 1 auf Abruf |
||
|
|
|
|
|
|
|
|
|

A-8 · Standards in der Kinderchirurgie
Monitoring
Standardmonitoring
Invasive Druckmessung
Zentraler Venendruck
Temperatursonde
Präkordiales Stethoskop
Narkoseeinleitung
OP soll vor dem Eingriff aufgeheizt sein: 30–32 C
Übernahme des sedierten und beatmeten Kindes von dem Neonatologen
Lagekontrolle des Tubus und Auskultation nach Umlagerung auf den Operationstisch
Anschluss des Monitorings
Kontrolle des peripheren Zugangs
Infusionsbeginn
Einleitung
Fentanyl 2 g/kgKG
Midazolam 0,1 mg/kgKG
Pancuronium 0,1 mg/kgKG
Günstig sind 2 gut laufende periphere Zugänge, da ein hoher Volumenbedarf erforderlich ist und eine ZVK-Anlage bei kleinen Frühgeborenen manchmal sehr schwierig ist
Arterielle Kanülierung (A. radialis oder
A. femoralis) mit G-24-Kanüle wünschenswert, jedoch keine massive zeitliche Verzögerung durch diese invasiven Maßnahmen!
Antibiotikaapplikation überprüfen
Blasenkatheter anlegen
Auf gute Wärmeisolation achten
Lagerung
Rückenlage mit gesicherten Zugängen, Kopfunterlage (Silikonring)
171 A-8.6
Narkoseführung
Beatmung
Luft-O2-Gemisch, kein Lachgas!
FIO2: nach SpO2 (Ziel: 86–95%)
Normoventilation petCO2: 35–45 mmHg
Narkose
Gute Relaxation
Ausreichende Fentanyldosierung: Fentanyl 3–10 g/kgKG
Fortführen der begonnenen Analgosedierung mit Fentanylperfusor 1–5 g/kgKG und Midazolamperfusor 0,1–0,3 g/kgKG
Hoher Volumenbedarf erforderlich, mindestens 10–20 ml/kgKG,
CAVE: hypernatriäme Dehydratation
EK/FFP im Verhältnis 1:1, Hkt-Wert >35% anstreben
Wenn Katecholamine erforderlich sind, Dopamin (1,5–15 g/kgKG/min, Dobutamin 2,5–15 g/kgKG/ min) und Hydrocortison 50 mg/kgKG
Auf Normothermie achten
Stündliche Kontrollen von arterieller BGA, Hkt, BZ und Elektrolyten; ggf. Kontrolle der Gerinnungsparameter, in Abhängigkeit von den Verlusten
Immer Nachbeatmung auf Intensivstation!
Verlegung des Kindes mit komplettem Monitoring auf die Intensivstation
Postoperatives Management
Fortführung der Analgosedierung
Überwachung: Standardmonitoring auf ITS, inkl. invasiver Druckmessung und ZVD
Engmaschige Kontrollen von arterieller BGA, kleinem BB, BZ und Elektrolyten

Anästhesie
172 A-8.7 · Ösophagusatresie
A-8.7 Ösophagusatresie
Checkliste
ITN |
PVK |
W-MATTE |
Blutprodukte |
|
|
|
|
|
|
Kaudalanästhesie |
ZVK 2-Lumen |
Temperatursonde |
|
|
|
|
|
|
|
Operationsdauer: 2–3 h
Prämedikation: Kinder kommen in der Regel intubiert, evtl. spontan atmend und mit venösem Zugang versehen in den OP; manchmal ist es wegen der Gefahr des Pneumoperitoneums sinnvoller, erst im OP zu intubieren!
»Magensonde« liegt (Schlürfsonde)
Besonderheiten
Häufigkeit 1 : 2500.
Bei ca. 30% der Kinder liegen weitere Missbildungen vor, u. a. Herz und Gastrointestinaltrakt betreffend.
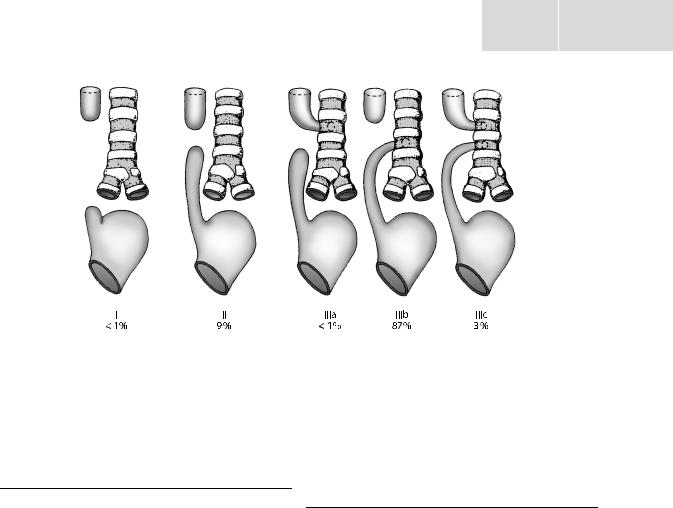
Stadieneinteilung der Ösophagusatresie nach Vogt ( Abb. A-10).
Die Kinder fallen durch sehr viel Speichel und Zyanoseanfälle auf, eine Magensonde lässt sich nicht vorschieben. Das Hauptproblem für die Anästhesie ist die ösophagotracheale Fistel. Wegen des Aspirationsrisikos sollte die Operation 12–24 h nach Diagnosestellung durchgeführt werden. Präoperativ muss das Sekret über eine Schlürfsonde kontinuierlich abgesaugt werden; Oberkörperhochlagerung ist erforderlich.
Vorbereitung im OP
Material
Beatmungsgerät mit Säuglingsschläuchen
Für den Notfall: Trachealtubus Größe 2,5–3,5 mm Innendurchmesser
Ösophageale Schlürfsonden unterschiedlicher Größen
Periphervenöser Zugang 24 G
Steriler Tisch für ZVK
ZVK 2-Lumen, 4 F
Medikamente
HD5 5 ml
Atropin 0,1 mg/ml
Fentanyl 0,05 mg/1 ml
Thiopental 25 mg/1 ml
Pancuronium 1 mg/1 ml
Perfusor 20 ml HD5 + 20 ml NaCl 0,9%
Sevofluranverdampfer
Blutund Blutprodukte
Erythrozytenkonzentrate: 1
FFP-Einheiten: evtl. 1 auf Abruf
173 A-8.7
A-8 · Standards in der Kinderchirurgie
Abb. A-10. Stadieneinteilung der Ösophagusatresie nach Vogt
(Aus: Kretz et al. 1991)
Monitoring |
Lagerung |
Standardmonitoring |
Rechtsseitige Thorakotomie: üblicher Zugang für |
Temperatursonde |
den Fistelverschluss ist extrapleural, der Ösophagus |
Präkordiales Stethoskop |
wird End-zu-End anastomosiert |
|
Kopfunterlage (Silikonring) |
Narkoseeinleitung
OP soll vor dem Eingriff aufgeheizt sein: 30–32 C
Übernahme des sedierten und evtl. beatmeten Neugeborenen
Lagekontrolle des Tubus und Auskultation nach Umlagerung auf den Operationstisch
Anschluss des Monitorings
CAVE: Pneumoperitoneum und daraus resultierend Beatmungsprobleme
Kontrolle des peripheren Zugangs
Einleitung
Fentanyl 2 g/kgKG (bis 5–10 g/kgKG, ggf. Repetitionsdosen von 2–3 g/kgKG alle 30 min)
Thiopental 3–4 mg/kgKG
Pancuronium 0,1 mg/kgKG
Linksseitenlage und Anlage eines Kaudalkatheters nach (Standard A-1.19), anschließend Umlagerung zur Operation
ZVK-Anlage bei Oxygenierungsproblemen, ggf. arterielle Kanülierung (CAVE: keine Zeitverluste!)
Antibiotikaprophylaxe: Gentamicin 4,5–7,5 mg/ kgKG/Tag und Cefotaxim 50 mg/kgKG/Tag
Auf gute Wärmeisolation achten
Narkoseführung
Beatmung
Luft-O2-Gemisch, kein Lachgas!
FIO2: nach SpO2 (Ziel: 86–95%)
Normoventilation petCO2: 35–45 mmHg
Druckgesteuerte Beatmung unbedingt erforderlich: bei Überdruckbeatmung Gefahr der Überdehnung des Magens!
Narkose
Aufrechterhaltung der Narkose mit Sevofluran MAC 1,0–3,2 Vol.-%
Gabe von Fentanyl und Relaxanz nach Bedarf
Während der chirurgischen Manipulation Obstruktion der Atemwege möglich, deshalb oft adaptierte manuelle Beatmung nötig.
Intraoperative Platzierung der Magensonde (CH8) unter chirurgischer Kontrolle und sichere Fixierung der Magensonde! (darf nicht »herausfallen«)
Auf Normothermie achten
Anästhesie
174 A-8.7 · Ösophagusatresie
Stündliche Kontrolle von zentralvenöser BGA, Hkt, BZ und Elektrolyten
Interkostalblockade postoperativ wegen Rippenresektion beim chirurgischen Zugang günstig, dazu 0,5 ml/kgKG Bupivacain 0,25%
Postoperativ Nachbeatmung auf der Intensivstation
Verlegung des Kindes mit komplettem Monitoring auf die Intensivstation
Postoperatives Management
Nachbeatmung auf der Intensivstation
Analgosedierung: Midazolam 0,1–0,2 mg/kgKG/h und Fentanyl 1–2 g/kgKG/h
Weiteres ITS-Monitoring
Regelmäßige BGA
Literatur
Andropoulos B, Rowe RW, Betts JM (1998) Anaesthetic and surgical airway management during tracheo-oesophageal fistula repair. Paediatr Anaesth 8 (4): 313–319
Kretz FJ (Hrsg), Striebel HW (Hrsg), Segerer H, Braun, M, Pankrath K (1991) Kinderanästhesie. Roche Interactiv. Editiones Roche, Basel

175 A-8.7
A-8 · Standards in der Kinderchirurgie
Raum für Notizen

Anästhesie
176 A-8.8 · Omphalozele/Gastroschisis
A-8.8 Omphalozele/Gastroschisis
Checkliste
ITN |
PVK |
W-MATTE |
Blutprodukte |
|
|
|
|
|
|
Kaudalanästhesie |
ZVK 2-Lumen |
MS |
|
|
|
|
Temperatursonde |
|
|
|
|
|
|
|
Aluminiumextremitätenwärmer
Operationsdauer: ca. 1–3 h
Prämedikation: Neugeborenes wird von der Neonatologie übernommen
Omphalozele: Kein Regionalanästhesieverfahren notwendig
Gastroschisis: In Absprache mit Kinderchirurgen und abhängig vom chirurgischen Befund Legen eines Kaudalkatheters (Standard A-1.19) für die postoperative Phase, um keine Zeitverzögerung für die chirurgische Versorgung zu haben
Besonderheiten
Häufigkeit Omphalozele 1 : 5000 Geburten. Bei ca. 50–75% ist sie vergesellschaftet mit anderen Missbildungen wie Malrotation, Herzfehlern und ZNS-Fehlbil- dungen.
Vorbereitung im OP
Häufigkeit Gastroschisis 1 : 20 000 Geburten. Sie ist selten mit Fehlbildungen kombiniert.
Diese Fehlbildungen treten auf, wenn eine pathologische Entwicklung der Abdominalwand zeitlich mit der normalen Rückverlagerung des Darms in die Abdominalhöhle zusammenfällt. Primär ist die Omphalozele von einer dünnwandigen Hülle aus Amnion und Peritoneum umgeben, die auch vor, während und nach der Geburt rupturieren kann. Bei der Gastroschisis tritt der Bauchinhalt ohne parietales Peritoneum durch einen Defekt der Bauchwand in der Nähe (normalerweise rechts neben) der Nabelbasis hervor.
Beide Missbildungen gelten als kinderchirurgische Notfälle, da die Kinder durch Flüssigkeitsund Wärmeverlust vital gefährdet sind.
Bei kleinen Defekten ist ein primärer Verschluss möglich, bei großen Defekten evtl. ein zweizeitiger Verschluss, wobei in der Erstversorgung die Bauchhöhle mit einem Durapatch erweitert wird und die Bauchwandkorrektur später erfolgt.
Material
Narkosegerät mit Säuglingsschläuchen
Trachealtubus Größe 2,5–3,5 mm Innendurchmesser
ZVK 2-Lumen, 4,0 F
Magensonde (liegt meist schon)
Periphervenöser Zugang (24 G)
Steriler Tisch für ZVK-Anlage
Druckwandler für ZVDMessung
Medikamente
HD5 5 ml
Atropin 0,1 mg/ml
Fentanyl 0,05 mg/1 ml
Thiopental 25 mg/1 ml
Succinylcholin 10 mg/1 ml
Pancuronium 1 mg/1 ml
Perfusor 20 ml HD5 + 20 ml NaCl 0,9% (ggf. Elektrolytzusätze)
Sevofluranverdampfer (alternativ Propofolperfusor)
Bereitstellung von HAES 6% 200/0,5 zur Volumensubstitution
Blut und Blutprodukte
Erythrozytenkonzentrate: 1 auf Abruf

A-8 · Standards in der Kinderchirurgie
Monitoring
Standardmonitoring
Zentraler Venendruck
Temperatursonde
Präkordiales Stethoskop
Narkoseeinleitung
OP soll vor dem Eingriff aufgeheizt sein: 30–32 C
Anschluss des Monitorings
Die liegende Magensonde überprüfen und Magen durch Absaugen entleeren
Gegebenenfalls Legen des periphervenösen Zugangs
Vorbereitung der Ileuseinleitung durch Präoxygenierung
Einleitung
Fentanyl 2 g/kgKG
Thiopental 3–4 mg/kgKG
Atropin 0,02 mg/kgKG
Succinylcholin 2 mg/kgKG
Ileuseinleitung
Gabe von Pancuronium 0,1 mg/kgKG
ZVK-Anlage (bevorzugt V. jugularis interna rechts)
Blasenkatheteranlage
Antibiotikaapplikation überprüfen
Auf gute Wärmeisolation achten (Aluminiumextremitätenwärmer)
Lagerung
Rückenlage mit gesicherten Zugängen, Kopfunterlage (Silikonring)
177 A-8.8
Narkose
Supplementierung der Narkose mit Sevofluran (2,5–3,5 Vol.-%)
Supplementierung mit Fentanyl 3–10 g/kgKG und Muskelrelaxation mit einem nicht depolarisierenden Muskelrelaxans (Pancuronium 0,1 mg/kgKG)
Auf ausreichende intraoperative Flüssigkeitssubstitution achten: 10–20 mg/kgKG; ggf. Substitution mit HAES 6% 200/0,5; bei Frühgeborenen mit eingeschränkter Albuminsynthese ggf. Serumgabe
Auf Normothermie des Kindes achten
Stündliche Kontrolle von zentralvenöserBGA, Hkt, BZ und Elektrolyten
Rückverlagerung der Eingeweide s. unten
Beatmung muss entsprechend der Oxygenierung angepasst werden
Verlegung des Kindes mit komplettem Monitoring auf die Intensivstation
Nachbeatmung auf der Intensivstation
Kritische Momente
Die kritische Operationsphase besteht in der Rückverlagerung der extrakorporalen Eingeweide in die häufig zu kleine Abdominalhöhle, wobei es zu einer Erhöhung des intraabdominellen Drucks mit einer Einschränkung der Beweglichkeit des Zwerchfells und damit zu einer
Erhöhung des Beatmungsdrucks kommt. Infolgedessen kann es zur Kompression der V. cava inferior mit einer Drosselung des venösen Rückflusses zum Herzen und seinen hämodynamischen Folgen kommen (ggf. zweizeitiger Bauchdeckenverschluss).
Narkoseführung
Beatmung
Luft/O2-Gemisch, kein Lachgas!
FIO2: nach SpO2 (Ziel: 86–95%)
Normoventilation : petCO2: 35–45 mmHg
Postoperatives Management
Nachbeatmung auf der Intensivstation
Fortführung einer Analgosedierung
Kontinuierliche Absaugung des Magens
