
Пропедевтика - Ключевые моменты диагностики внутренних болезнеи (Коб-ва)
.pdf
Глава 8
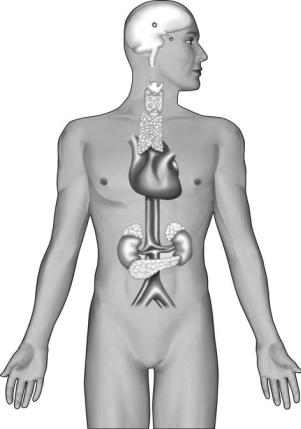
Основы диагностики и частной патологии
эндокринной системы

370 |
Пропедевтика внутренних болезней: ключевые моменты. Специальная часть |
||
|
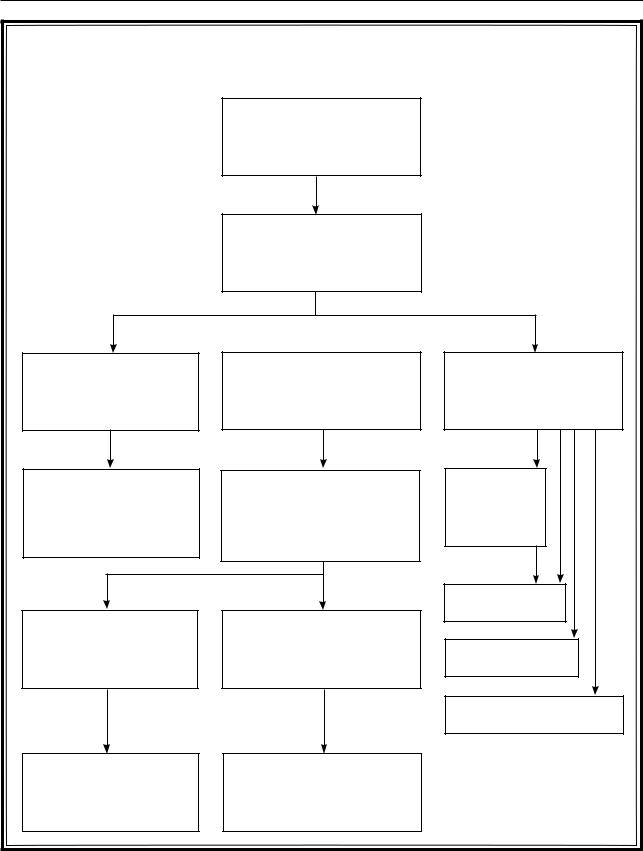
АЛГОРИТМ ОБСЛЕДОВАНИЯ БОЛЬНЫХ |
||
|
С ДИФФУЗНЫМ УВЕЛИЧЕНИЕМ ЩИТОВИДНОЙ ЖЕЛЕЗЫ |
||
|
|
Диффузное увеличение |
|
|
|
размеров щитовидной |
|
|
|
железы |
|
|
|
Определение |
|
|
|
функции |
|
|
|
щитовидной железы |
|
|
Гипотиреоз |
Эутиреоз |
Гипертиреоз |
|
(снижение св. Т4, |
(св. Т4, ТТГ |
(снижение ТТГ, |
|
повышение ТТГ) |
в пределах нормы) |
св. Т4 или в норме) |
|
Подавляющее боль- |
Определение титра |
Диффузный |
|
шинство случаев – |
антител к |
токсический |
|
аутоимунный |
Тиреопероксидаза, |
зоб |
|
тиреоидит |
Тиреоглобулин |
|
|
|
|
Подострый |
|
|
|
тиреоидит |
|
В пределах нормы |
Повышен |
|
|
или незначительно |
Токсическая |
|
|
(в несколько раз) |
||
|
повышены |
аденома |
|
|
|
||
|
|
|
Тиреотоксическая фаза |
|
|
|
аутоимунного тиреоидита |
|
Диффузный |
Хронический |
|
|
аутоиммунный |
|
|
|
нетоксический зоб |
|
|
|
тиреоидит |
|
|
|
|
|
|
Рис. 8.3. Алгоритм обследования больных с диффузным увеличением щитовидной железы |
|||
