Практические навыки
.docx
|
Алгоритм № 14. Методы очистки верхних дыхательных путей и поддержание их свободной проходимости. |
Пошаговая оценка в баллах |
|
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
1. |
Укладывает больного на спину на твердую поверхность. Освобождает грудную клетку от одежды. |
1,0 |
|
2. |
Проводит активную санацию верхних дыхательных путей (пальцем, катетером, любым отсасывающим устройством). При неудаче –коникотомия. |
2,5 |
|
3. |
Обеспечивает проходимость верхних дыхательных путей (S-образный воздуховод Сафара и т.д.). |
2,5 |
|
4. |
При западании языка применяет тройной прием Сафара: а) запрокидывает голову больного б) открывает больному рот в) выдвигает вперед и вверх нижнюю челюсть так, чтобы нижние резцы были выше верхних. |
3,0 |
|
5. |
По ходу процедуры объясняет свои действия больному, используя терпеливый и доброжелательный тон, давая больному возможность задавать вопросы. |
1,0 |
|
Алгоритм № 15.Диагностика и оказание неотложной помощи при неосложненном (гиперкинетическом) гипертоническом кризе на догоспитальном этапе |
Пошаговая оценка в баллах |
|
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
1. |
Дать определение «гипертоническому кризу»: ГК – это остро возникшеевыраженное повышение АД, сопровождающеесяклиническими симптомами, требующее немедленного контролируемого его снижения с целью предупреждения или ограничения поражения органов-мишеней.В большинстве случаев ГК развивается при систолическом АД >180 мм рт. ст. и/илидиастолическом АД >120 мм рт. ст., однако возможноразвитие ГК при менее выраженном повышении АД. У всех больных с ГКтребуется быстрое снижение АД. |
0,5 |
|
2. |
Установить наличие гипертонического криза, определить к какой категории относится - осложненный (жизнеугрожающий) и неосложненный (нежизнеугрожающий): по типу гемодинамики – гипер-, гипокинетический (от этого зависит выбор препаратов). |
1,0 |
|
3. |
Оценить жалобы, анамнестические данные (наличие АГ в анамнезе, прием и регулярность приема гипотензивных препаратов). |
1,0 |
|
4. |
Оценить клинические проявления и быстроту развития ГК. Характеристика развития криза: быстрое нарастание симптоматики на фоне острого начала, внезапного повышения АД, резкая пульсирующая головная боль, головокружение, тошнота, возбуждение, раздражительность, тахикардия, изменение зрения, приливы к голове, жар, потливость, влажность кожи, повышение температуры тела, небольшая гипергликемия,обильное мочеиспускание по окончании криза («вегетативная буря»).Часто транзиторная гипергликемия, повышение свертываемости крови до 2-3 дней, лейкоцитоз, протеинурия, цилиндрурия. Проявления кратковременны (от нескольких минут до 24 часов). Повышение преимущественно САД. ГК I тип - адреналовый,гиперкинетическая форма – гиперсимпатикотония с увеличением ударного и минутного объемов. Гипертония ударного объема. |
2,0 |
|
5. |
Использовать при оказании медицинской помощи принципы рациональной психотерапии для успокоения больного. |
1,0 |
|
6. |
Постепенное снижение АД!!! (САД на 15-25%, ДАД на 10% от исходного не менее, чем в течение 30 – 120 минут, в течение последующих 2-6 часов до 160/100 мм рт.ст. Каптоприл 0,025 п/язык. Контроль АД через 20-25 минут. Или анаприлин 0,01-0,04, или Клонидин – 0,075 мг под язык. При неэффективности-Эналаприлат – 1,25 мг в/венно. |
2,0 |
|
7. |
Не целесообразно использовать: Дибазол, папаверин, но-шпа – низкая эффективность, краткосрочность эффекта; Аминазин, диазепам, дроперидол – маскируют серьезную неврологическую симптоматику; Сульфат магния (в/м) - низкая эффективность, краткосрочность эффекта, инфильтраты и абсцессы ягодицы Диуретики – парентеральный способ лечения как средство первой линии при ГК 1 типа – усугубление состояния гиповолемии, развивающегося из-за компенсаторного повышения диуреза, усугубление имеющихся нарушений периферического кровообращения. |
1,5 |
|
8. |
Выбор места лечения: продолжить лечение на дому, передать актив в поликлинику. Госпитализация: из общественных мест, с улицы, при впервые возникшем кризе. Транспортировка на носилках. При отказе от госпитализации – актив в поликлинику. |
1,0 |
|
Алгоритм № 16. Диагностика и оказание неотложной помощи при неосложненном (гипокинетическом) гипертоническом кризе на догоспитальном этапе |
Пошаговая оценка в баллах |
|
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
1. |
Дать определение «гипертоническому кризу»: ГК – это остро возникшеевыраженное повышение АД, сопровождающеесяклиническими симптомами, требующее немедленного контролируемого его снижения с целью предупреждения или ограничения поражения органов-мишеней.В большинстве случаев ГК развивается при систолическом АД >180 мм рт. ст. и/илидиастолическом АД >120 мм рт. ст., однако возможноразвитие ГК при менее выраженном повышении АД. У всех больных с ГКтребуется быстрое снижение АД. |
0,5 |
|
2. |
Установить наличие гипертонического криза, определить к какой категории относится - осложненный (жизнеугрожающий) и неосложненный (нежизнеугрожающий): по типу гемодинамики – гипер-, гипокинетический (от этого зависит выбор препаратов). |
1,0 |
|
3. |
Оценить жалобы, анамнестические данные (наличие АГ в анамнезе, прием и регулярность приема гипотензивных препаратов). |
1,0 |
|
4. |
Оценить клинические проявления и быстроту развития ГК. Характеристика развития криза: развитие постепенное,длительное течение – до нескольких суток; общемозговая симптоматика – головная боль, вялость, сонливость, вялость, оглушенность, рвота, преходящие нарушения зрения и слуха, парестезии, тошнота, рвота, боли в области сердца, одышка, одутловатость лица.Преимущественно повышение ДАД, ЧСС – нормо- или брадикардия. II тип (норадреналовый, гипокинетическая, водносолевая форма) – накопление жидкости в тканях с одновременной вазодилатацией. Гипертония периферического сопротивления. |
2,0 |
|
5. |
Использовать при оказании медицинской помощи принципы рациональной психотерапии для успокоения больного. |
1,0 |
|
6. |
Постепенное снижение АД!!! (САД на 15-25%, ДАД на 10% от исходного не менее, чем в течение 30 – 120 минут, в течение последующих 2-6 часов до 160/100 мм рт.ст. Нифедипин 0,01 п/язык иликаптоприл 0,025 п/язык. Контроль АД через 20-25 минут. При неэффективности – фуросемид (лазикс) 20-40 мг в/венно, или альбетор 10-30 мг в/венно (нельзя при ХСН IIб),или эналаприлат – 1,25 мг в/венно. При явлениях ДЭП - сульфат магния – 1000-2500 мг в/венно. |
2,0 |
|
7. |
Не целесообразно использовать: Дибазол, папаверин, но-шпа – низкая эффективность, краткосрочность эффекта; Аминазин, диазепам, дроперидол – маскируют серьезную неврологическую симптоматику. |
1,5 |
|
8. |
Выбор места лечения: продолжить лечение на дому, передать актив в поликлинику. Госпитализация: из общественных мест, с улицы, при впервые возникшем кризе. Транспортировка на носилках. При отказе от госпитализации – актив в поликлинику. |
1,0 |
|
Алгоритм № 17.Диагностика и оказание неотложной помощи при осложненном гипертоническом кризе на догоспитальном этапе |
Пошаговая оценка в баллах |
|
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
1. |
Установить наличие гипертонического криза согласно критериям:повышение АД, сопровождающееся появлением или значительным усугублением клинической симптоматики, свидетельствующей о повреждении органов-мишеней. Определить формуГК (осложненный или неосложненный). Осложненный ГК сопровождается жизнеугрожающимиосложнениями, появлением или усугублениемПОМ и требует снижения АД начиная с первых минут,в течение нескольких минут или часов при помощипарентерально вводимых препаратов. ГК считаетсяосложненным, в следующих случаях: гипертоническая энцефалопатия;МИ;ОКС;острая ЛЖ-нед-сть;расслаивающая аневризма аорты;ГК при феохромоцитоме;преэклампсия беременных;тяжелая АГ, ассоциированная с субарахноидальным кровоизлиянием или травмой головного мозга;АГ у послеоперационных больных и при угрозекровотечения; ГК на фоне приема амфетаминов, кокаина и др. |
2,0 |
|
2. |
Оценить жалобы, анамнестические данные (наличие АГ в анамнезе, прием и регулярность приема гипотензивных препаратов). Провести осмотр (измерение АД на обеих руках). Регистрация ЭКГ. |
2,0 |
|
3. |
Определить тактику снижения АД:при наличии МИ АД следует снижать постепенно, во избежание ухудшениякровоснабжения головного мозга, сердца и почек, какправило, не более чем на 25% за первые 1–2 ч. Наиболее быстрое снижение АД необходимо при расслаивающей аневризме аорты (на 25% от исходного за 5–10мин, оптимальное время достижения целевого уровняСАД 100–110 мм рт. ст. составляет не более20 мин), атакже при выраженной острой ЛЖ-недостаточности(отек легких). Пациенты с МИ, ЦВБ требуют особогоподхода, так как избыточное и/или быстрое снижениеАД приводит к нарастанию ишемии головного мозга. Востром периоде МИ вопрос о необходимости снижения АД и его оптимальной величине решается совместно с неврологом индивидуально для каждого пациента. При ОКСантигипертензивная терапия проводится приСАД превышающем 160 ммрт.ст. и ДАД выше 120 мм рт. ст.. Исключение составляют пациенты, которым проводится фибринолитическая терапия. АД у таких пацентов должно быть ниже: САД ниже 185 мм рт. ст. и ДАД ниже 105 мм рт. ст.). |
2,0 |
|
4. |
Определить выбор терапии в зависимости от осложнений. Купирование осложненного гипертонического криза: Острый коронарный синдром (антигипертензивная терапия проводится при систолическом АД превышающем 160 мм.рт.ст., и диастолическом АД выше 120 мм. рт. ст.. Исключение составляют пациенты, которым проводится фибринолитическая терапия. АД у таких пацентов должно быть ниже: САД ниже 185 мм рт. ст. и ДАД ниже 105 мм рт. ст.). Нитраты (изокет, перлинганит); В-адреноблокаторы (Беталок – ЗОК) в/венно). Острая левожелудочковая недостаточность: в/ венноэналаприлат,лазикс,нитраты (изокет, перлинганит). Острая гипертоническая энцефалопатия: в/веннонитропруссид натрия (может повышать внутричерепное давление), эналаприлат, лазикс Катехоламиновые кризы: в/веннофентоламин, урапидил Расслаивающая аневризма аорты (быстрое снижение АД): в/венно β – адреноблокаторы (Беталок – ЗОК), лазикс Ишемический инсульт(Антигипертензивная терапия не проводится при САД ниже 220 мм рт. ст. и диастолическом АД ниже 120 мм рт. ст. Исключение составляют пациенты, которым проводится фибринолитическая терапия.У таких пацентов должно быть САД ниже 185 мм рт. ст. и ДАД ниже 105 мм рт. ст.).Урапидил, эналаприлат в/венно). Геморрагический инсульт(Антигипертензивная терапия не проводится приСАД ниже 220 мм рт. ст. и ДАД ниже 120 мм рт. ст.). Урапидил, нимодипин в/венно). Преэклампсия и эклампсия: сульфат магния, гидралазин в/венно). |
3,0 |
|
5. |
Госпитализация в специализированнон отделение по профилю заболевания на носилках. |
1,0 |
|
Алгоритм № 18.Диагностика и оказание неотложной помощи при ангинозном приступена догоспитальном этапе |
Пошаговая оценка в баллах |
|
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
1. |
Оценить характер ангинозного приступа, анамнез заболевания: аналогичные приступы возникали ранее при физической нагрузке (быстрой ходьбе, подъеме на этаж),купировались остановкой и (или) приемом нитроглицерина (до 2-3 минут), нет постоянных болевыхощущений, зависящих от позы, положения тела и дыхания. Имеется отрицательная динамика переносимостифизических нагрузок. Изучение медицинской документации. |
2,0 |
|
2. |
Нитроглицерин 0,5 мг под язык или изосорбидадинитрат (Изокет) 1-2 дозы распылить в полости рта (под контролем АД), ацетилсалициловая кислота 0,5 разжевать и рассосать во рту |
1,0 |
|
3а. |
Приступ купирован, на ЭКГ без патологии или отсутствие отрицательной динамики: рекомендовать консультацию участкового терапевта или кардиолога для коррекцииантиангинальной терапии |
2,0 |
|
3б. |
Приступ не купирован, на ЭКГ нет подъема сегмента ST. ОКС без подъема сегмента ST: возможно нестабильная стенокардия, мелкоочаговый инфаркт миокарда. |
|
|
4. |
Нитроглицерин 0,5 мг под язык или изосорбидадинитрат (Изокет) 1-2 дозы распылить в полости рта (под контролем АД). Клопидогрел 0,3 внутрь, больным старше 75 лет 0,075 внутрь. |
1,0 |
|
5. |
Обеспечение оксигенотерапии, при необходимости – респираторная поддержка, ВИВЛ кислородом 50-100%. Установка периферического катетера, при необходимости – двух. |
1,0 |
|
6. |
1) Обезболивание (морфин 1 мл 1% раствора в 20 мл 0,9% раствора натрия хлорида внутривенно дробно до достиженияэффекта или фентанил 50 мкг/мл-2 мл и дроперидол 2,0 в/венно. 2) нитроглицерин (перлинганитилиизосорбитдинитрат) 10 мг в 200 мл 0,9% раствора натрия хлоридав/в капельно от 5 до 10 мг/час под контролем АД (приСАД ≤ 90 мм рт. ст. инфузия прекращается). |
1,0 |
|
7. |
Гепарин 60 ед/кг в/в болюсом (не более 4 000ед) или высокомолекулярныегепарины (надропарин 0,6 мл (5700 МЕ); эноксапарин 1мг) подкожно |
1,0 |
|
8. |
При условии купирования болевого синдрома и осложнений доставка встационар (ОИТ, минуя приемное отделение) на носилках. |
1,0 |
|
Алгоритм № 19.Диагностика и оказание неотложной помощи при ангинозном приступе (ОКС с подъемом сегмента ST)на догоспитальном этапе |
Пошаговая оценка в баллах |
|
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
1. |
Оценить характер ангинозного приступа, анамнез заболевания: аналогичные приступы возникали ранее при физической нагрузке (быстрой ходьбе, подъеме на этаж),купировались остановкой и (или) приемом нитроглицерина (до 2-3 минут), нет постоянных болевыхощущений, зависящих от позы, положения тела и дыхания. Имеется отрицательная динамика переносимостифизических нагрузок. Изучение медицинской документации. |
2,0 |
|
2. |
ЭКГ-диагностика: подъем сегмента ST, островозникшая ПБЛНПГ. ОКС с подъемом сегмента ST: возможный крупноочаговый инфаркт миокарда |
1,0 |
|
3. |
Нитроглицерин 0,5 мг под язык или изокет 1-2 дозы распылить в полости рта (под контролем АД), ацетилсалициловая кислота 0,5 разжевать и рассосать во рту, клопидогрел 0,3 внутрь, больным старше 75 лет 0,075 внутрь |
1,0 |
|
4. |
Обеспечение оксигенотерапии, при необходимости – респираторная поддержка, ВИВЛ кислородом 50-100%. Установка периферического катетера, при необходимости – двух. |
1,0 |
|
5. |
1) Обезболивание (морфин 1 мл 1% раствора в 20 мл 0,9% раствора натрия хлорида внутривенно дробно до достиженияэффекта или фентанил 50 мкг/мл-2 мл и дроперидол 2,0 в/венно. 2) нитроглицерин (перлинганитилиизосорбитдинитрат) 10 мг в 200 мл 0,9% раствора натрия хлоридав/в капельно от 5 до 10 мг/час под контролем АД (приСАД ≤ 90 мм рт. ст. инфузия прекращается). |
1,0 |
|
6. |
Оценить противопоказания к ТЛТ: - внутренние кровотечения, оперативные вмешательства, травмы (до 14 дней); - ОНМК, травмы, оперативные вмешательства на головном мозге (в течениегода); - острая хирургическая патология; - аневризмы сосудов; - патология свертывающей системы крови; - прием антикоагулянтов; - постреанимационный период; - повторное введении стрептокиназы (до 2 лет); - терминальная стадия хронических заболеваний, в том числе онкозаболеваний; - АД больше 180/100 мм рт. ст. |
1,0 |
|
7. |
При отсутствии противопоказаний к ТЛТ и продолжительности ангинозного приступа не более 6 часов: стрептокиназа (альтеплаза, тенектеплаза) в/в капельнов течение 30-60 минут 1,5 млн. МЕ, после введение90 мг преднизолона под контролем АД и второй вены |
1,0 |
|
8. |
При наличии противопоказаний к ТЛТ: гепарин в/в болюсом 4 000-5 000 МЕ на 10 мл 0,9%раствора натрия хлорида или высокомолекулярныегепарины (надропарин 0,6 мл (5700 МЕ) подкожно) |
1,0 |
|
9. |
При условии купирования болевого синдрома и осложнений доставка встационар (ОИТ, минуя приемное отделение) на носилках. |
1,0 |
|
Алгоритм № 20.Диагностика и неотложная помощь при клинической смерти, сердечно-легочная реанимация |
Пошаговая оценка в баллах |
||
|
№ |
Практические навыки, критерии оценки |
10 баллов |
|
|
1. |
Определение: обратимый этап умирания, переходный период между жизнью исмертью, состояние, которое переживает организм в течении нескольких минут послепрекращения кровообращения и дыхания; когда полностью исчезают все внешниепроявления жизнедеятельности, но вместе с тем в наиболее ранимых гипоксией тканях еще ненаступили необратимые изменения. (В.А.Неговский). |
0,5 |
|
|
2. |
Констатирована клиническая смерть по критериям:отсутствие сознания, остановка дыхания, отсутствие пульсации на сонных артериях. При первичной констатации состояния клинической смерти выяснение данных анамнеза заболевания и жизни проводится только на фоне реанимационных мероприятий. Вспомогательные признаки: изменение окраски кожи (мертвенно-серая или синюшная), отсутствие рефлексов и потеря мышечного тонуса (арефлексия, атония), отсутствие сознания, клонико-тонические судороги (могут возникнуть сразу после прекращения кровообращения и продолжаться 20-30 секунд). Наличие даже двух абсолютных признаков клинической смерти требует начала СЛР. |
1,0 |
|
|
3. |
Общие (первичные) реанимационные мероприятия : уложить пациента на твердую поверхность восстановить проходимость дыхательных путей: тройной приём Сафара, введение воздуховода или трубки «Комбитьюб» или эндотрахеальная интубация ИВЛ: мешком AMBU с ингаляцией кислорода или аппаратная
|
1,0 |
|
|
Нанести прекардиальный удар, непрямой массаж сердца (соотношение ИВЛ и компрессийгрудной клетки - 2 : 30) |
|||
|
Венозный доступ с внутривенной (далее – в/в) инфузионной терапией 0,9% раствора натрия хлорида. |
|||
|
ЭКГ (ритмограмма) |
|||
|
4. |
мониторинг состояния больного (каждые 3 минуты СЛР) |
0,5 |
|
|
Восстановилось дыхание и сердечная деятельность? |
|||
|
НЕТ: Закрытый массаж сердца по общепринятой схеме. |
|||
|
ДА: Визуализировать сердечный ритм через монитор с электродов дефибриллятора, или через ЭКГ-аппарат, после установки ЭКГ-электродов |
|||
|
5. |
Визуализация сердечного ритма: |
3,0 |
|
|
5а. |
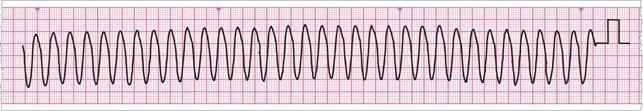
Фибрилляция желудочков или желудочковая тахикардия без пульсации на крупных артериях. |
||
|
Фибрилляция желудочков проявляется частым хаотичным сокращением отдельных волокон миокарда неравномерные "зубчика" различной амплитуды). |
|||
|
|
|||
|
Желудочковая тахикардия характеризуется широкими и измененными комплексами QRS> 0.12 сек. и недифференцированным интервалом PR |
|||
|
|
|||
|
на фоне ИВЛ и НМС (2:30) максимально раннеепроведение дефибриляции:монофазный импульс - 360 Дж; биполярный импульс–120-150- 200Дж (последовательно) |
|||
|
При отсутствии эффекта – повторить тоже |
|||
|
Если ФЖ сохраняется после нанесения 3-х разрядов – болюс 300мг амиодорона. В случае рефрактерной ФЖ или её рецидива – дополнительно 150 мг амиодорона |
|||
|
При неэффективности амиодорона может быть использован лидокаин – 1мг\кг, при использовании амиодороналидокаин не назначается. Не превышать дозу лидокаина более 3мг\кг в течение проведения реанимационных мероприятий |
|||
|
5б. |
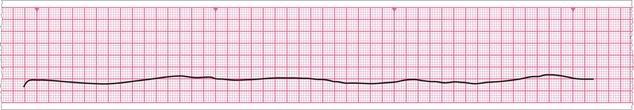
Асистолия. На ЭКГ регистрируется прямая линия |
1,0 |
|
|
|
|||
|
На фоне ИВЛ и НМС (2 : 30 ) - в/венно 1 мг адреналина в 10 мл физ.раствора сразу после обеспечения венозного доступа или по 2 мгпри их эндотрахеальномвведении. Повторять введения адреналина через каждые 5 минут СЛР, но не более 3 введений за время проведения реанимационных мероприятий. Интратрахеальный путь введения адреналина и атропина только при отсутствии венозного доступа. |
|||
|
чрезпищеводная ЭКС (по показаниям) |
|||
|
5в. |
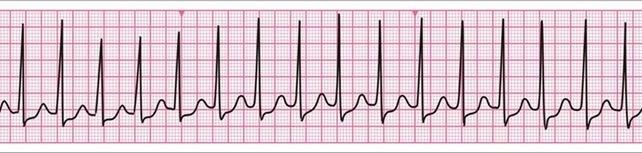
Наличие электрической активности на ЭКГ без пульсации на крупных артериях (электромеханическая диссоциация=ЭМД).Регистрация на ЭКГ желудочкового комплекса у больных с отсутствующей насосной функцией сердца. |
0,5 |
|
|
|
|||
|
При ЭМД, микроволновой фибрилляции дефибрилляцияпротивопоказана. Адреналин 0,1%-1 мл в/венно или 2 мл эндотрахеально каждые 5 минут. |
|||
|
6. |
Продолжительность реанимационных мероприятий Реанимационные мероприятия не проводятся или могут бытьпрекращены только при констатации биологической смерти илипризнании этих мер абсолютно бесперспективными, а именно,если в течение 30 минут их проведения не произошловосстановления жизненно важных функцийВозраст больного не может рассматриваться как основаниедля отказа от реанимации! |
0,5 |
|
|
7. |
Критерии эффективности реанимационных мероприятий проведение пульсовой волны НМС на сонную артерию экскурсии грудной клетки при ИВЛ волны НМС на ЭКГ восстановление витальных функций организма: появление самостоятельного пульса на сонных артериях восстановление эффективного ритма на ЭКГ восстановление спонтанного дыхания восстановление сознания |
0,5 |
|
|
8. |
После выведения больного из состояния клинической смерти: - продолжение ИВЛ или ВВЛ с обязательным использованием кислорода 100% - аппаратная ИВЛ + катетеризация периферической вены - пульсоксиметрия, АД, - катетеризация магистральной вены (по показаниям) - коррекция гемодинамических, реологических и метаболических нарушений: Коллоиды (ГЭК, ГЕЛОФУЗИН) в\венно Допамин 10-15 мкг/кг/мин в\венно, при неэффективностиадреналин 0.02 мг/кг/мин Плазмалит 1000,0 в/венно Глюкокортикостероиды 90-120 мг (по преднизолону) |
1.0 |
|
|
9. |
Определение места лечения. Восстановление ритма. ИВЛ. Доставка в стационар (ОИТАР) на носилках. |
0,5 |
|