
Roytberg_G_E__Strutynskiy_A_V_Serdechno-sosu
.pdfи постнагрузки, увеличение сократимости миокарда. Однако в результате длительной гиперактивации РААС развивается ряд отрицательных эффектов:
1.увеличение ОПСС и снижение перфузии органов и тканей;
2.чрезмерное увеличение постнагрузки на сердце;
3.значительная задержка жидкости в организме, что способствует формированию отечного синдрома и повышению преднагрузки;
4.инициация процессов ремоделирования сердца и сосудов, в том числе гипертрофии миокарда и гиперплазии гладкомышечных клеток;
5.стимуляция синтеза коллагена и развитие фиброза сердечной мышцы;
6.развитие некроза кардиомиоцитов и прогрессирующее повреждение миокарда с формированием миогенной дилатации желудочков;
7.повышение чувствительности сердечной мышцы к катехоламинам, что сопровождается возрастанием риска возникновения фатальных желудочковых аритмий у больных СН.
Система аргинин-вазопрессин (антидиуретический гормон)
Антидиуретический гормон (АДГ), секретируемый задней долей гипофиза, участвует в регуляции проницаемости для воды дистальных отделов канальцев почек и собирательных трубок. Например, при недостатке в организме воды и дегидратации тканей происходит уменьшение объема циркулирующей крови (ОЦК) и увеличение осмотического давления крови (ОДК).
В результате раздражения осмо- и волюморецепторов усиливается секреция АДГ задней долей гипофиза. Под влиянием АДГ повышается проницаемость для воды дистальных отделов канальцев и собирательных трубок, и, соответственно, усиливается факультативная реабсорбция воды в этих отделах. В итоге выделяется мало мочи с высоким содержанием осмотически активных веществ и высокой удельной плотностью мочи.
Наоборот, при избытке воды в организме и гипергидратации тканей в результате увеличения ОЦК и уменьшения ОДК происходит раздражение осмо- и волюморецепторов, и секреция АДГ резко снижается или даже прекращается. В результате реабсорбция воды в дистальных отделах канальцев и собирательных трубках снижается, тогда как Na+ продолжает реабсорбироваться в этих отделах. Поэтому выделяется много мочи с низкой концентрацией осмотически активных веществ и низкой удельной плотностью.
Нарушение функционирования этого механизма при сердечной недостаточности может способствовать задержке воды в организме и формированию отечного синдрома. Чем меньше сердечный выброс, тем больше раздражение осмо- и волюморецепторов, что приводит к увеличению секреции АДГ и, соответственно, задержке жидкости.
Предсердный натрийуретический пептид
Предсердный натрийуретический пептид (ПНУП) является своеобразным антагонистом вазоконстрикторных систем организма (САС, РААС, АДГ и других). Он продуцируется миоцитами предсердий и выделяется в кровоток при их растяжении. ПНУП вызывает вазодилатирующий, натрийуретический и диуретический эффекты, угнетает секрецию ренина и альдостерона.
Секреция ПНУП — это один из наиболее ранних компенсаторных механизмов, препятствующих чрезмерной вазоконстрикции, задержке Nа+ и воды в организме, а также увеличению пред- и постнагрузки.
Активность ПНУП быстро усиливается по мере прогрессирования СН. Однако, несмотря на высокий уровень циркулирующего ПНУП, степень его положительных эффектов при хронической СН заметно снижается, что связано, вероятно, с уменьшением чувствительности рецепторов и увеличением расщепления пептида. Поэтому максимальный уровень циркулирующего ПНУП ассоциируется с неблагоприятным течением хронической СН.
Нарушения эндотелиальной функции
Нарушениям эндотелиальной функции в последние годы придается особое значение в формировании и прогрессировании

ХСН. Дисфункция эндотелия, возникающая под действием различных повреждающих факторов (гипоксии, чрезмерной концентрации катехоламинов, ангиотензина II, серотонина, высокого уровня АД, ускорения кровотока и т.д.), характеризуется преобладанием вазоконстрикторных эндотелийзависимых влияний и закономерно сопровождается повышением тонуса сосудистой стенки, ускорением агрегации тромбоцитов и процессов пристеночного тромбообразования (см. главу 1).
Напомним, что к числу важнейших эндотелийзависимых вазоконстрикторных субстанций, повышающих сосудистый тонус, агрегацию тромбоцитов и свертываемость крови, относятся эндотелин-1 (ЭТ1), тромбоксан А2, простагландин PGH2, ангиотензин II (АII) и др.
Они оказывают существенное влияние не только на сосудистый тонус, приводя к выраженной и стойкой вазоконстрикции, но и на сократимость миокарда, величину преднагрузки и постнагрузки, агрегацию тромбоцитов и т.д. (подробнее см. главу 1). Важнейшим свойством эндотелина-1 является его способность ―запускать‖ внутриклеточные механизмы, приводящие к усилению белкового синтеза и развитию гипертрофии сердечной мышцы. Последняя, как известно, является важнейшим фактором, так или иначе осложняющим течение СН. Кроме того, эндотелин-1 способствует образованию коллагена в сердечной мышце и развитию кардиофиброза. Существенную роль вазоконстрикторные субстанции играют в процессе пристеночного тромбообразования (рис. 2.6).
Показано, что при тяжелой и прогностически неблагоприятной ХСН уровень эндотелина-1 повышен в 2–3 раза. Его концентрация в плазме крови коррелирует с выраженностью нарушений внутрисердечной гемодинамики, давлением
влегочной артерии и уровнем летальности у пациентов с ХСН.
 Запомните
Запомните
1.Одним из ведущих патогенетических механизмов формирования и прогрессирования сердечной недостаточности является гиперактивация нейрогормональных систем организма — САС, РААС, АДГ, ПНУП и др., а также дисфункция эндотелия.
2.На начальных этапах развития заболевания активация этих систем, возникающая в результате систолической или диастолической дисфункции сердца, носит адаптационный характер и направлена на сохранение достаточного сердечного выброса, системного АД и перфузии органов и тканей. Этот эффект реализуется благодаря:
увеличению ЧСС; повышению сердечного выброса за счет гиперфункции с последующей гипертрофией;
увеличению постнагрузки (вазоконстрикция); увеличению преднагрузки и ОЦК (физиологическая задержка натрия и воды) и др.
3. Длительная чрезмерная активация нейрогормональных систем приводит к:
избыточной задержке натрия и воды в организме (отечный синдром); резкому увеличению ОПСС (нарушение перфузии органов и тканей);
чрезмерному возрастанию пред- и постнагрузки, что ведет к снижению функции сердца; стимулированию синтеза коллагена и развитию кардиофиброза;
развитию некрозов кардиомиоцитов, прогрессирующему повреждению сердечной мышцы и формированию миогенной дилатации сердца.
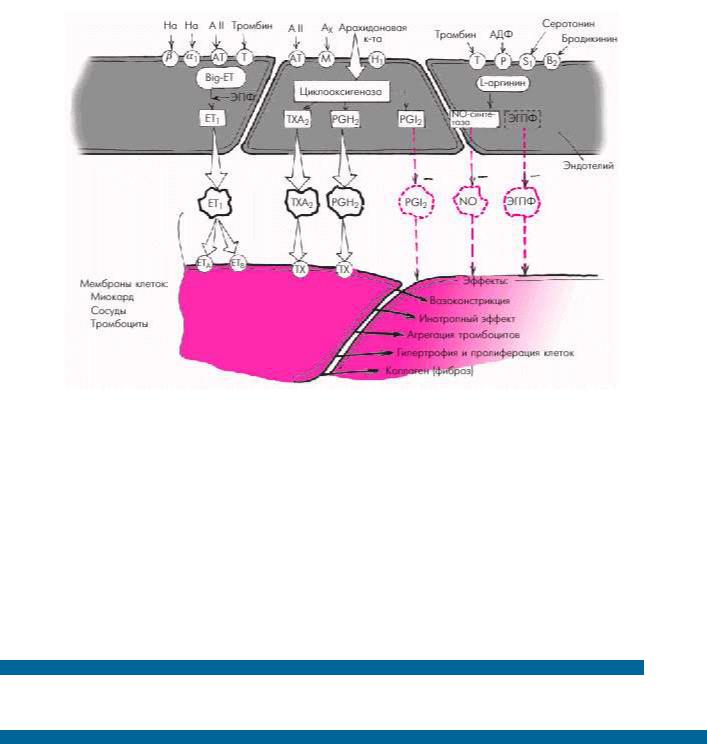
Рис. 2.6. Роль дисфункции эндотелия в формировании и прогрессировании ХСН. Объяснения и обозначения в тексте. На — норадреналин
Таким образом, описанные эффекты гиперактивации нейрогормональных систем вместе с типичными нарушениями гемодинамики лежат в основе характерных клинических проявлений СН. Причем, симптоматика острой СН главным образом определяется внезапно наступившими расстройствами гемодинамики (выраженным снижением сердечного выброса и ростом давления наполнения), микроциркуляторными нарушениями, которые усугубляются активацией САС, РААС (преимущественно почечной).
В развитии хронической СН в настоящее время большее значение придают длительной гиперактивации нейрогормонов и эндотелиальной дисфункции, сопровождающихся выраженной задержкой натрия и воды, системной вазоконстрикцией, тахикардией, развитием гипертрофии, кардиофиброза и токсическим повреждением миокарда.
2.3. Клиническая картина
2.3.1. Основные клинические формы сердечной недостаточности
В зависимости от скорости развития симптомов СН, преимущественного поражения левых или правых отделов сердца, а также преобладания систолической или диастолической дисфункции ЛЖ, различают несколько клинических форм СН
(рис. 2.7).
1. Систолическая и диастолическая СН. Систолическая СН обусловлена нарушением насосной функции сердца, а диастолическая — расстройствами расслабления миокарда желудочков. Такое деление всех случаев СН на систолическую и диастолическую достаточно условно, поскольку существует немало заболеваний, для которых характерна как

систолическая, так и диастолическая дисфункция ЛЖ. Тем не менее диагностика и лечение СН с преобладанием диастолической дисфункции имеют свои существенные особенности, которые требуют специального обсуждения.
Рис. 2.7. Основные клинические формы сердечной недостаточности (схема). КШ — кардиогенный шок
2.Острая и хроническая СН. Клинические проявления острой СН развиваются в течение нескольких минут или часов,
асимптоматика хронической СН — от нескольких недель до нескольких лет от начала заболевания. Характерные клинические особенности острой и хронической СН позволяют практически во всех случаях достаточно легко различать эти две формы сердечной декомпенсации. Однако следует иметь в виду, что острая, например, левожелудочковая недостаточность (сердечная астма, отек легких) может возникать на фоне длительно текущей хронической СН.
3. Левожелудочковая, правожелудочковая, бивентрикулярная (тотальная) СН. При левожелудочковой (или ―левосердечной‖)
недостаточности преобладает симптоматика венозного застоя крови в малом круге (одышка, удушье, отек легких, положение ортопноэ, влажные хрипы в легких и др.), а при правожелудочковой — в большом круге кровообращения (отеки, гепатомегалия, набухание шейных вен и др.). Следует все же иметь в виду, что такое четкое деление клинической картины заболевания на лево- и правожелудочковую недостаточность наиболее характерно для острой СН. Симптоматология хронической СН часто развивается по типу бивентрикулярной (тотальной) СН, когда имеет место застой крови в венах как малого, так и большого кругов кровообращения. Причем в большинстве случаев имеет место первичное поражение левых отделов сердца (постинфарктный кардиосклероз, АГ и др.), которое со временем приводит к застою крови в легких и формированию легочной артериальной гипертензии. Последняя является причиной вторичного поражения ПЖ
(гипертрофия, дилатация, нарушение систолической функции) и присоединения клинических признаков правожелудочковой СН. Задержка натрия и воды, вазоконстрикция, тахикардия, ремоделирование как левых, так и правых отделов сердца, обусловленные длительной гиперактивацией САС, РААС и других нейрогормональных систем, способствуют формированию

именно бивентрикулярной (тотальной) хронической СН.
Только при первичном поражении ПЖ или его длительной перегрузке (например, при хроническом легочном сердце) постепенно формируется симптоматика изолированной правожелудочковой хронической СН.
4. СН с низким и высоким сердечным выбросом. В большинстве случаев систолической СН (острой или хронической) имеет место тенденция к снижению абсолютных значений сердечного выброса (уменьшение УО, МО, СИ, УИ, ФВ). Такая ситуация возникает при остром ИМ, ИБС, АГ, миокардитах и других заболеваниях. Однако в тех случаях, когда исходно имеется увеличение метаболических потребностей органов и тканей или недостаточность кислородной транспортной функции крови (гипертиреоз, хроническое легочное сердце, беременность, артерио-венозные шунты, болезнь Педжета, анемия), как правило, выявляется умеренное компенсаторное повышение сердечного выброса, обусловленное, в частности, увеличением ОЦК в результате значительной задержки натрия и жидкости под влиянием активации РААС.
Ниже приведено описание отдельных клинических форм острой и хронической систолической, а также хронической диастолической СН.
2.3.2. Острая сердечная недостаточность
Наиболее частыми причинами острой СН являются:
1. Острый ИМ, в том числе:
oраспространенный ИМ с зубцом Q с большим объемом поражения ЛЖ;
oИМ, осложненный разрывом МЖП;
oИМ, осложненный разрывом папиллярных мышц и острой недостаточностью митрального клапана;
oИМ, осложненный тяжелыми аритмиями (ЖТ, мерцательная аритмия, брадикардия, АВ-блокады и т.п.).
2.Декомпенсация хронической СН, обусловленной любым заболеванием сердца.
3.Остро развившаяся клапанная недостаточность (митрального, трикуспидального, аортального).
4.Внезапное резкое повышение системного АД (например, гипертонический криз).
5.Аритмии:
oпароксизмальная ЖТ;
o пароксизмальная наджелудочковая тахикардия или фибрилляция предсердий;
oвнезапное развитие брадиаритмии (СА-блокада, АВ-блокада и т.п.).
6.Тромбоэмболия легочной артерии (ТЭЛА).
7.Распространенный ИМ правого желудочка.
8.Тампонада сердца.
9.Травмы сердца.
10.Анемии.
11.―Тиреотоксическое сердце‖.
В большинстве случаев развивается острая левожелудочковая недостаточность, которая клинически может проявляться сердечной астмой, альвеолярным отеком легких и кардиогенным шоком. Острая правожелудочковая недостаточность наиболее часто развивается при распространенном ИМ правого желудочка, ТЭЛА и тампонаде сердца. Наконец, при анемиях

и ―тиреотоксическом сердце‖ может развиться СН с высоким сердечным выбросом.
Клиническая картина, диагностика и лечение всех видов острой лево- и правожелудочковой недостаточности подробно изложены в разделах ―ИМ‖, ―Тромбоэмболия ЛА‖ и ―Легочное сердце‖.
2.3.3. Хроническая систолическая сердечная недостаточность
Как видно из схемы, представленной на рис. 2.7, при наиболее распространенных заболеваниях, связанных с первичным повреждением или хронической перегрузкой ЛЖ (ИБС, постинфарктный кардиосклероз, АГ и др.), последовательно развиваются клинические признаки хронической левожелудочковой недостаточности, легочной артериальной гипертензии
иправожелудочковой недостаточности. На определенных этапах сердечной декомпенсации начинают проявляться признаки гипоперфузии периферических органов и тканей, связанной как с гемодинамическими нарушениями, так
ис гиперактивацией нейрогормональных систем. Это и составляет основу клинической картины бивентрикулярной
(тотальной) СН, наиболее часто встречающейся в клинической практике. При хронической перегрузке ПЖ или первичном повреждении этого отдела сердца развивается изолированная правожелудочковая хроническая СН (например, хроническое легочное сердце).
Ниже приведено описание клинической картины хронической систолической бивентрикулярной (тотальной) СН.
Жалобы
Одышка (dyspnoe) — один из наиболее ранних симптомов хронической СН. Вначале одышка возникает только при физической нагрузке и проходит после ее прекращения. По мере прогрессирования болезни одышка начинает появляться при все меньшей нагрузке, а затем и в покое.
Одышка появляется в результате повышения КДД и давления наполнения ЛЖ и свидетельствует о возникновении или усугублении застоя крови в венозном русле малого круга кровообращения. Непосредственными причинами одышки у больных хронической СН являются:
oсущественные нарушения вентиляционно-перфузионных соотношений в легких (замедление тока крови через нормально вентилируемые или даже гипервентилируемые альвеолы);
o отек интерстиция и повышение ригидности легких, что приводит к уменьшению их растяжимости; o нарушение диффузии газов через утолщенную альвеолярно-капиллярную мембрану.
Все три причины ведут к уменьшению газообмена в легких и раздражению дыхательного центра.
Ортопноэ (orthopnoe) — это одышка, возникающая в положении больного лежа с низким изголовьем и исчезающая
в вертикальном положении. Одышка появляется обычно через несколько минут пребывания больного в постели, но быстро проходит, как только он садится или занимает полусидячее положение. Нередко такие больные, ложась в постель, подкладывают под голову несколько подушек и в таком полусидячем положении проводят всю ночь.
Ортопноэ возникает в результате увеличения венозного притока крови к сердцу, наступающего в горизонтальном положении больного, и еще большего переполнения кровью малого круга кровообращения. Появление такого вида одышки, как правило, свидетельствует о значительных нарушениях гемодинамики в малом круге кровообращения и высоком давлении наполнения (или давлении ―заклинивания‖ — см. ниже).
Непродуктивный сухой кашель у больных хронической СН нередко сопровождает одышку, появляясь либо в горизонтальном положении больного, либо после физической нагрузки. Кашель возникает вследствие длительного застоя крови в легких, набухания слизистой бронхов и раздражения соответствующих кашлевых рецепторов (―сердечный бронхит‖). В отличие от кашля при бронхолегочных заболеваниях у больных с хронической СН кашель является непродуктивным и проходит после эффективного лечения сердечной недостаточности.
Сердечная астма (―пароксизмальная ночная одышка‖) — это приступ интенсивной одышки, быстро переходящей в удушье. Приступ чаще всего развивается ночью, когда больной находится в постели. Больной садится, но это часто не приносит заметного облегчения: удушье постепенно нарастает, сопровождаясь сухим кашлем, возбуждением, страхом больного за свою жизнь. Быстрое ухудшение состояния больного заставляет его обратиться за медицинской помощью. После проведения неотложной терапии приступ обычно купируется, хотя в тяжелых случаях удушье продолжает прогрессировать

и развивается отек легких.
Сердечная астма и отек легких относятся к проявлениям острой СН и вызываются быстрым и значительным уменьшением сократимости ЛЖ, увеличением венозного притока крови к сердцу и застоя в малом круге кровообращения. Клиническая картина сердечной астмы и отека легких подробно описана в главе 6.
 Запомните
Запомните
Одышка, сухой непродуктивный кашель, усиливающиеся в горизонтальном положении больного с низким изголовьем (ортопноэ), а также приступы сердечной астмы и альвеолярный отек легких у больного с хронической СН относятся к типичным проявлениям левожелудочковой недостаточности и застоя крови в венозном русле малого круга кровообращения.
Выраженная мышечная слабость, быстрое утомление и тяжесть в нижних конечностях, появляющиеся даже на фоне небольших физических нагрузок, также относятся к ранним проявлениям хронической СН. Эти симптомы далеко не всегда коррелируют с тяжестью одышки, выраженностью отечного синдрома и других признаков СН. Они обусловлены нарушением перфузии скелетных мышц, причем не только за счет уменьшения величины сердечного выброса, но и в результате спастического сокращения артериол, вызванного высокой активностью САС, РААС, эндотелина и уменьшением расширительного резерва сосудов.
Сердцебиение. Ощущение сердцебиений чаще всего связано с характерной для больных с СН синусовой тахикардией, возникающей в результате активации САС. Сердцебиения вначале появляются при физической нагрузке, а затем и в покое, как правило, свидетельствуя о прогрессирующем нарушении функционального состояния сердца. В других случаях, жалуясь на сердцебиение, больные имеют в виду ощущение сильных ударов сердца, связанных, например, с увеличением пульсового АД. Наконец, жалобы на сердцебиение и перебои в работе сердца могут указывать на наличие у больных разнообразных нарушений сердечного ритма, например, на появление фибрилляции предсердий или частую экстрасистолию.
Отеки на ногах — одна из наиболее характерных жалоб больных с хронической СН. На ранних стадиях недостаточности отеки локализуются в области стоп и лодыжек, появляются у больных к вечеру, а к утру могут проходить. По мере прогрессирования СН отеки распространяются на область голеней и бедер и могут сохраняться в течение всего дня, усиливаясь к вечеру.
Отеки и другие проявления отечного синдрома связаны, в первую очередь, с задержкой Nа+ и воды в организме, а также с застоем крови в венозном русле большого круга кровообращения (правожелудочковая недостаточность) и повышением гидростатического давления в капиллярном русле. Подробнее патогенез отеков описан в разделе ―Осмотр‖.
Никтурия — увеличение диуреза в ночное время — также весьма характерный симптом, появляющийся у больных уже на ранних стадиях развития хронической СН. Абсолютное или относительное преобладание диуреза в ночное время связано с тем, что днем, когда больной большую часть времени находится в физически активном состоянии, выполняя те или иные нагрузки, начинает сказываться недостаточная перфузия почек, что сопровождается некоторым снижением диуреза. Такая гипоперфузия почек по крайней мере частично может быть связана со своеобразным адаптационным перераспределением
кровотока, направленным прежде всего на обеспечение кровоснабжения жизненно важных органов (головной мозг, сердце). Ночью, когда больной находится в горизонтальном положении, а метаболические потребности периферических органов и тканей уменьшаются, почечный кровоток возрастает, и диурез увеличивается. Следует иметь в виду, что в терминальной стадии хронической СН, когда сердечный выброс и почечный кровоток резко уменьшаются даже в покое, наблюдается значительное уменьшение суточного диуреза — олигурия.
К проявлениям хронической правожелудочковой (или бивентрикулярной) СН относятся также жалобы больных на боли или чувство тяжести в правом подреберье, связанные с увеличением печени и растяжением глиссоновой капсулы, а также на диспепсические расстройства (снижение аппетита, тошноту, рвоту, метеоризм и др.).
Осмотр
При общем осмотре больного с хронической СН прежде всего обращают внимание на некоторые объективные признаки, связанные с застоем крови в малом или большом круге кровообращения, хотя на ранних стадиях заболевания они могут отсутствовать.
Положение ортопноэ (orthopnoe) — это вынужденное сидячее или полусидячее положение в постели, как правило,
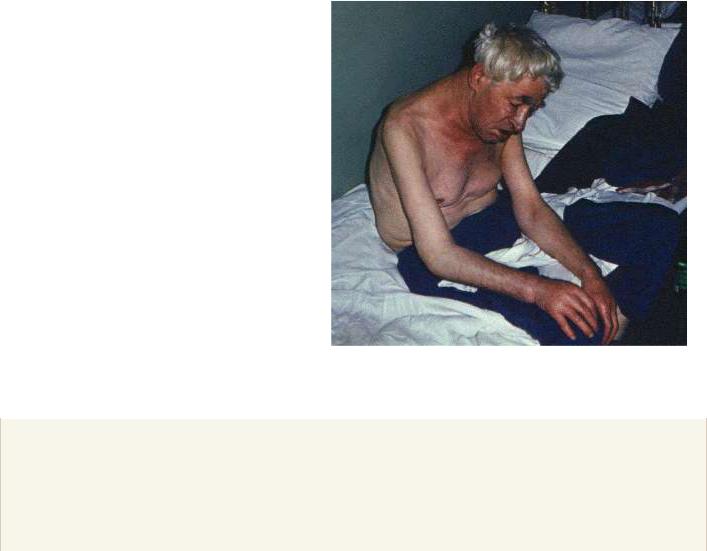
сопущенными вниз ногами (рис. 2.8, см. цветную вклейку в конце книги). Такое положение характерно для больных
стяжелой левожелудочковой недостаточностью и выраженным застоем крови в малом круге кровообращения. Положение ортопноэ больные занимают не только во время приступа сердечной астмы или отека легких, но и при выраженной одышке (ортопноэ), усиливающейся в горизонтальном положении (см. выше).
Рис. 2.8. Вынужденное положение больного с хронической сердечной недостаточностью, застоем в малом круге кровообращения и приступами сердечной астмы
 Запомните
Запомните
Хроническая правожелудочковая недостаточность проявляется рядом объективных признаков, обусловленных застоем крови в венозном русле большого круга кровообращения: цианозом, отеками, водянкой полостей (асцит, гидроторакс, гидроперикард), набуханием шейных вен, гепатомегалией, отеком мошонки и полового члена.
Цианоз у больных с хронической СН обусловлен замедлением кровотока на периферии, в результате чего увеличивается экстракция кислорода тканями. Это приводит к увеличению содержания восстановленного гемоглобина выше 40–50 г/л и сопровождается периферическим цианозом — акроцианозом (рис. 2.9). Акроцианоз у больных с хронической СН часто сочетается с похолоданием кожи конечностей, что также указывает на замедление периферического кровотока.
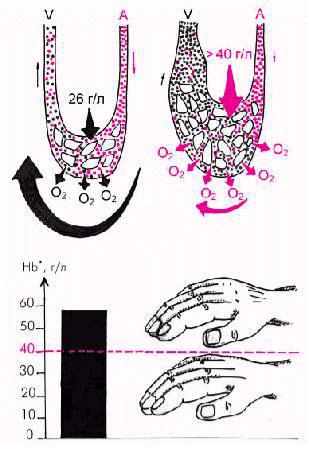
Рис. 2.9. Механизм возникновения периферического цианоза (акроцианоза) у больных с бивентрикулярной ХСН.
Вверху показан участок периферического кровотока в норме (слева) и при выраженном застое крови в венах большого круга кровообращения.
Внизу – уровень восстановленного гемоглобина и внешние признаки цианоза, появляющегося при повышении утилизации тканями кислорода и повышении содержания
восстановленного гемоглобина больше
40–50 г/л
Отеки у больных с правожелудочковой или бивентрикулярной недостаточностью обусловлены рядом причин (рис. 2.10): увеличением гидростатического давления в венозном русле большого круга кровообращения, снижением онкотического давления плазмы (ОДП) в результате застоя крови в печени и нарушения синтеза белков, нарушением проницаемости сосудов, задержкой натрия и воды, вызванной активацией РААС и т.п. Однако наибольшее значение имеет повышение гидростатического давления крови.
В норме (рис. 2.11, а) в венозном русле периферического кровотока гидростатичекое давление крови (темные столбики) существенно меньше онкотического (светлые столбики), что способствует поступлению воды из тканей в сосудистое русло. Наоборот, при венозном застое (рис. 2.11, б) гидростатическое давление в венозном русле может оказаться выше онкотического, что сопровождается выходом воды из сосудистого русла в ткани.
Периферические отеки у больных с хронической СН локализуются обычно в местах наибольшего гидростатического давления в венах. В течение длительного времени они располагаются на нижних конечностях, вначале в области стоп и лодыжек, а затем в области голеней. Как правило, отеки симметричны, т.е. выражены одинаково на обеих ногах.
Преобладание отечности одной из конечностей, как правило, свидетельствует о местном нарушении венозного кровотока, например, при одностороннем илеофеморальном тромбозе. Отеки на ногах у больных с хронической СН обычно сочетаются с акроцианозом и похолоданием конечностей. При длительном существовании отеков появляются трофические изменения кожи — ее истончение и гиперпигментация (рис. 2.12, см. цветную вклейку).

Рис. 2.10. Патогенез отеков при ХСН (по Е.Н. Амосовой в модификации). ОЦП — объем циркулирующей плазмы; ЦВД — центральное венозное давление; АДГ — антидиуретический гормон
