
Roytberg_G_E__Strutynskiy_A_V_Serdechno-sosu
.pdf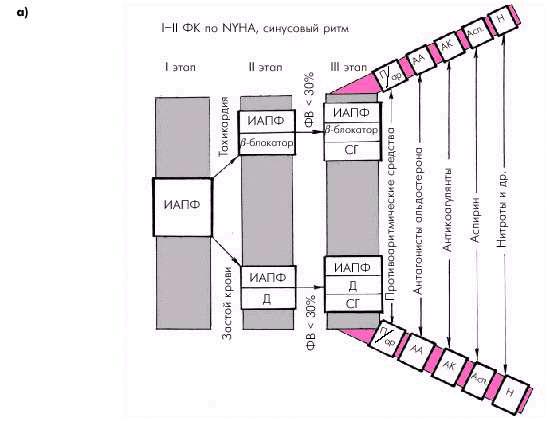
систолическая дисфункция (ФВ меньше 30%) или выявляется артериальная гипотензия, на третьем этапе лечения возможно назначение сердечных гликозидов. Кроме того, по показаниям к такому лечению могут добавляться альдактон (верошпирон), антиаритмические препараты и антикоагулянты, а также нитраты, аспирин и т.п.
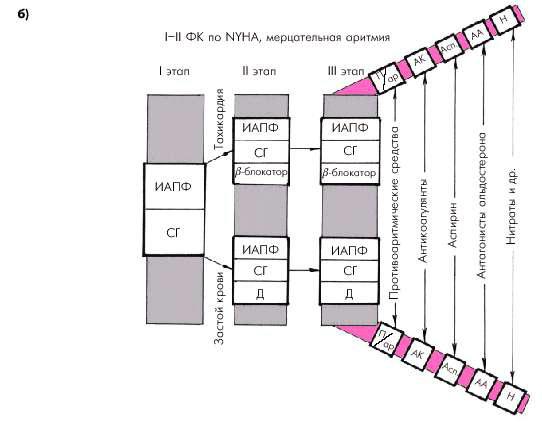
Рис. 2.51. Ориентировочная схема выбора лекарственной терапии больных с начальными стадиями ХСН (ФК I–II по NYHA): а — при сохранении синусового ритма; б — при постоянной форме мерцательной аритмии.
Д — диуретики; ИАПФ — ингибиторы АПФ; СГ — сердечные гликозиды; П/ар — противоаритмические средства; АА — антагонисты альдостерона; АК — антикоагулянты; Асп — аспирин; Н — нитраты
Сходные подходы к лечению существует для больных с начальными стадиями ХСН (ФК I–II по NYHA), но наличием постоянной формы мерцательной аритмии (рис. 2.51, б). Однако в этих случаях уже на первом этапе подбора терапии целесообразно назначить не только один из ингибиторов АПФ, но и дигоксин. По показаниям на втором и третьем этапах лечения могут добавляться диуретики, b-адреноблокаторы, антиаритмические препараты, альдактон, нитраты и др. Особое значение у больных ХСН с мерцательной аритмией приобретает применение антикоагулянтов в связи с повышенным риском тромбоэмболических осложнений.
У больных с выраженными клиническими проявлениями ХСН (ФК III–IV), сохраненным синусовым ритмом (рис. 2.52, а) на первом этапе подбора терапии целесообразно назначить ингибитор АПФ и диуретик. На втором этапе в зависимости от выраженности застоя крови, тахикардии и снижения ФВ к этой терапии обычно добавляется альдактон, b-адреноблокатор или сердечный гликозид. В дальнейшем возможно ―подключение‖ к этой терапии других препаратов.
Наконец, у пациентов с выраженной ХСН (ФК III–IV) и постоянной формой мерцательной аритмии (рис. 2.52, б)
в большинстве случаев уже на первом этапе лечения приходится назначать как минимум три базисных препарата: ингибитор АПФ, диуретик и сердечный гликозид, а в дальнейшем (по показаниям) — b-адреноблокаторы, антикоагулянты, антиаритмические и другие препараты.
Естественно, эти ориентировочные схемы могут быть изменены в зависимости от индивидуальных особенностей течения заболевания.
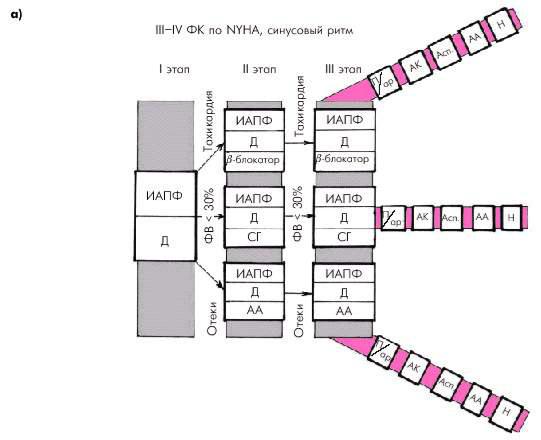
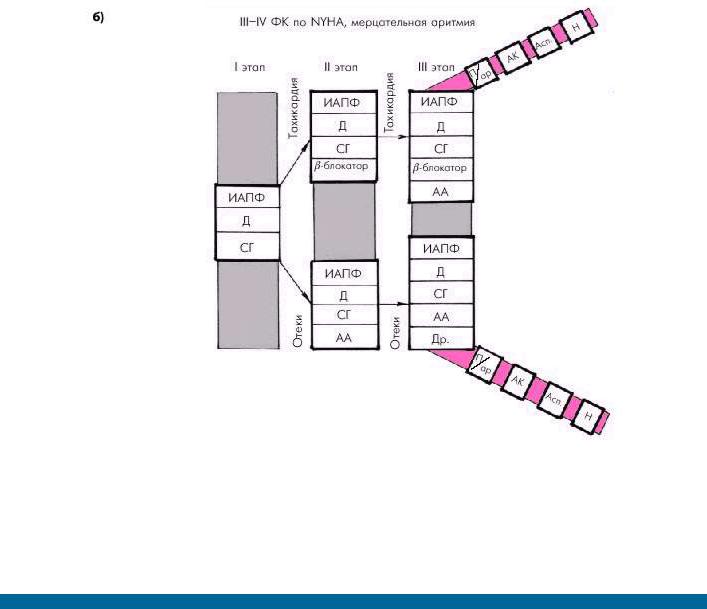
Рис. 2.52. Ориентировочная схема выбора лекарственной терапии больных с выраженными клиническим проявлениями ХСН (ФК III–IV по
NYHA).
а — при сохранении синусового ритма; б — при постоянной форме мерцательной аритмии. Обозначения те же
2.7. Хроническая диастолическая сердечная недостаточность
Диастолическая ХСН — это сердечная недостаточность с нормальной или незначительно сниженной сократительной функцией ЛЖ, но с выраженным нарушением его диастолического расслабления и наполнения, которая сопровождается ростом конечно-диастолического давления в желудочке, застоем крови в малом круге кровообращения и другими признаками СН. Таким образом, существует 3 основных критерия выделения диастолической ХСН как одной из особых форм сердечной декомпенсации (рекомендации рабочей группы Европейского общества кардиологов, 1998).
1.Наличие клинических признаков ХСН (одышка, утомляемость, влажные хрипы в легких, отеки и др.).
2.Нормальная или незначительно сниженная сократительная способность миокарда (ФВ ЛЖ больше 45–50%).
3.Наличие объективных признаков, свидетельствующих о нарушенных расслаблении и наполнении ЛЖ и/или признаках повышенной жесткости ЛЖ.
Выделение диастолической ХСН имеет важное практическое значение, поскольку эта форма СН встречается у 20–30% больных с клиническими признаками сердечной декомпенсации, причем имеются принципиальные отличия в тактике лечения таких больных. Однако следует иметь в виду два важных в практическом отношении обстоятельства:
1.Прогрессирование диастолической ХСН со временем приводит к столь резкому снижению наполнения ЛЖ, что начинает уменьшаться величина СИ и ФВ, т.е. появляются признаки систолической дисфункции ЛЖ.
2.Практически у всех пациентов с ХСН, у которых процесс декомпенсации с самого начала носит характер систолической ХСН и сопровождается отчетливым снижением ФВ и СИ, также можно выявить более или менее выраженные признаки диастолической дисфункции ЛЖ, которая существенно усугубляет гемодинамические расстройства.
Таким образом, четкое деление ХСН на два патофизиологических варианта — систолическую и диастолическую — справедливо преимущественно на ранних стадиях формирования ХСН (С.Н. Терещенко с соавт., 2000). Далеко зашедший
процесс сердечной декомпенсации — это, как правило, сочетание расстройств диастолической и систолической функций ЛЖ.
2.7.1. Этиология
В основе возникновения диастолической дисфункции ЛЖ лежат 2 причины:
oнарушение активного расслабления миокарда желудочка, что связано с повреждением энергоемкого процесса диастолического транспорта Са2+;
oухудшение податливости стенок ЛЖ, которое обусловлено изменением механических свойств кардиомиоцитов, состоянием соединительно-тканной стромы (фиброз), перикарда, а также изменением геометрии желудочка.
Диастолическая форма ХСН чаще всего развивается при заболеваниях, для которых характерны:
1.Выраженная гипертрофия миокарда желудочков.
2.Выраженный кардиофиброз.
3.Длительная хроническая ишемия сердечной мышцы.
4.Значительное увеличение постнагрузки.
5.Поражения перикарда.
 Запомните
Запомните
Наиболее частыми причинами диастолической ХСН являются:
артериальная гипертензия; ИБС, в том числе постинфарктный кардиосклероз; ГКМП; амилоидоз сердца;
констриктивный перикардит; сахарный диабет (―диабетическое сердце‖).
Следует отметить, что у больных митральным стенозом, несмотря на нарушение наполнения ЛЖ, речь не идет о диастолической форме СН, поскольку эти нарушения возникают не вследствие повреждения миокарда желудочка, а из-за механического препятствия току крови на уровне АВ-отверстия.
2.7.2. Патогенез
В результате замедления активного расслабления ЛЖ и снижения его податливости в диастолу нормальное давление наполнения желудочка (меньше 12 мм рт. ст.) уже не может обеспечить его достаточного заполнения кровью. Кривая объем–давление смещается вверх и влево (рис. 2.53), свидетельствуя о том, что для получения того же конечнодиастолического объема необходимо большее давление наполнения, чем в норме. Поэтому первым закономерным следствием диастолической дисфункции ЛЖ является повышение КДД в желудочке, что способствует сохранению нормальной величины КДО и сердечного выброса.
Вторым следствием диастолической дисфункции ЛЖ являются различные варианты перераспределения во время диастолы диастолического потока крови из предсердия в желудочек, которые подробно описаны в разделе 2.1.

Рис. 2.53. Зависимость КДД от КДО ЛЖ при диастолической форме ХСН.
Диастолическая СН характеризуется значительно более крутым подъемом кривой, чем у здоровых лиц или больных с систолической ХСН. Объяснение в тексте
Как известно, поступление крови из предсердия в желудочки осуществляется в две фазы (см. рис. 1.25–1.27):
oв фазу быстрого наполнения, когда под действием градиента давления между предсердием и желудочком в последний поступает около 60–75% всего диастолического объема крови;
o в период систолы предсердия в результате его активного сокращения (около 25% от общего объема крови).
Ранние стадии нарушения диастолической функции ЛЖ характеризуются умеренным уменьшением скорости изоволюмического расслабления и объема раннего наполнения. В результате такой структурной перестройки диастолы происходит выраженная перегрузка ЛП, увеличение его объема и давления в нем. На более поздних стадиях развивается ―рестриктивный‖ тип диастолической дисфункции (подробнее — см. ниже).
Перегрузка ЛП способствует раннему возникновению наджелудочковых нарушений сердечного ритма, в частности, развитию фибрилляции и трепетания предсердий.
Наконец, третьим следствием диастолической дисфункции является рост давления в венозном русле малого круга кровообращения и застой крови в легких.
Следует заметить, что в отличие от систолической ХСН, для которой на самых ранних стадиях заболевания характерно расширение ЛЖ, для диастолической ХСН дилатация ЛЖ не характерна, до тех пор пока к диастолической дисфункции не присоединится нарушение насосной функции сердца.
 Запомните
Запомните
Наиболее характерными гемодинамическими следствиями диастолической ХСН являются:
1.Рост конечно-диастолического давления в желудочке при нормальных или малоизмененных значениях СИ и ФВ.
2.Изменение структуры диастолического наполнения желудочка и перегрузка левого предсердия (его дилатация и повышение давления в нем).
3.Повышение давления в венозном русле малого круга кровообращения и застой крови в легких.
4.Отсутствие заметной дилатации ЛЖ.
Так же как и при систолической ХСН, диастолическая дисфункция ЛЖ, рост КДД в желудочке и давления в малом круге кровообращения так или иначе способствуют активации нейрогормональных систем организма — САС, РААС и АДГвазопрессина. Это способствует задержке Nа+ и воды в организме, развитию отечного синдрома и склонности
к вазоконстрикторным эффектам.
Поздние стадии диастолической ХСН характеризуются значительным ростом КДД ЛЖ, неэффективностью систолы ЛП и критическим снижением наполнения ЛЖ. Это сопровождается падением сердечного выброса, еще большим снижением толерантности к физической нагрузке и застоем крови в легких. В связи с высоким давлением в легочной артерии развивается гипертрофия и дилатация ПЖ и со временем присоединяются признаки правожелудочковой СН. Следует, правда, отметить, что для диастолической ХСН больше характерно преобладание левожелудочковой недостаточности.
2.7.3. Особенности клинической картины
Клиническая картина диастолической ХСН характеризуется симптомами застойной сердечной недостаточности (преимущественно левожелудочковой) на фоне нормальной или почти нормальной систолической функции ЛЖ и признаков нарушения его расслабления, обнаруживаемых при эхокардиографическом исследовании в допплеровском режиме. Следует помнить, что диастолическая ХСН чаще встречается у больных пожилого и старческого возраста. У женщин диастолическая форма ХСН развивается гораздо чаще, чем у мужчин.
Пациенты, страдающие АГ, ИБС, аортальным стенозом, ГКМП, сахарным диабетом, имеют наиболее высокий риск возникновения диастолической ХСН.
Большинство пациентов с диастолической ХСН имеют симптомы левожелудочковой недостаточности, застоя крови в малом круге кровообращения и легочной АГ, тогда как признаки правожелудочковой недостаточности менее характерны. Чаще всего больные жалуются на:
одышку при физической нагрузке, а затем и в покое; ортопноэ и сухой кашель, появляющиеся в горизонтальном положении пациента с низким изголовьем; утомляемость и снижение работоспособности;
в тяжелых случаях возможно удушье (сердечная астма и отек легких).
При физикальном исследовании можно обнаружить:
положение ортопноэ; застойные влажные хрипы в нижних отделах легких;
усиленный, но мало смещенный, верхушечный толчок, что свидетельствует о наличии у больных концентрической гипертрофии ЛЖ; в большинстве случаев — отсутствие пальпаторных и перкуторных признаков дилатации ЛЖ;
при пальпации области сердца нередко можно выявить ―двойной‖ верхушечный толчок, что связано с усиленной работой ЛП и его перегрузкой (рис. 2.54);
по той же причине при аускультации сердца выявляется пресистолический ритм галопа (патологический IV тон), тогда как протодиастолический ритм галопа (патологический III тон) не характерен для больных
с диастолической ХСН (в отличие от пациентов с ситолической дисфункцией ЛЖ); нередко при аускультации сердца и исследовании артериального пульса выявляется мерцательная аритмия.
 Запомните
Запомните
К числу неспецифических признаков, часто выявляемых у пациентов с диастолической ХСН, относятся:
1.Физикальные данные, указывающие на наличие концентрической гипертрофии ЛЖ.
2.Мало измененные размеры ЛЖ при наличии симптомов левожелудочковой недостаточности.
3.Пресистолический ритм галопа (патологический IV тон).
4.―Двойной‖ верхушечный толчок.
5.Мерцательная аритмия и другие суправентрикулярные нарушения ритма сердца.
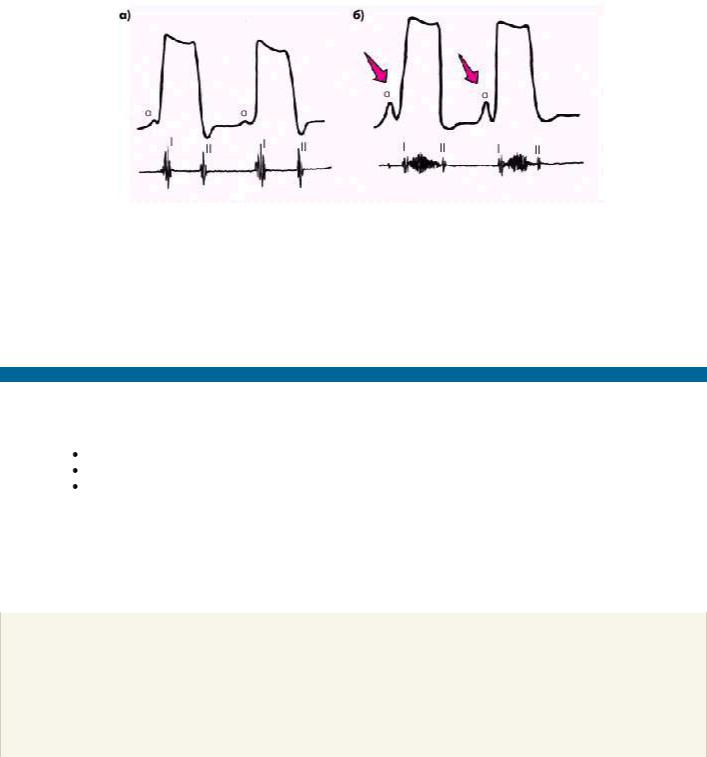
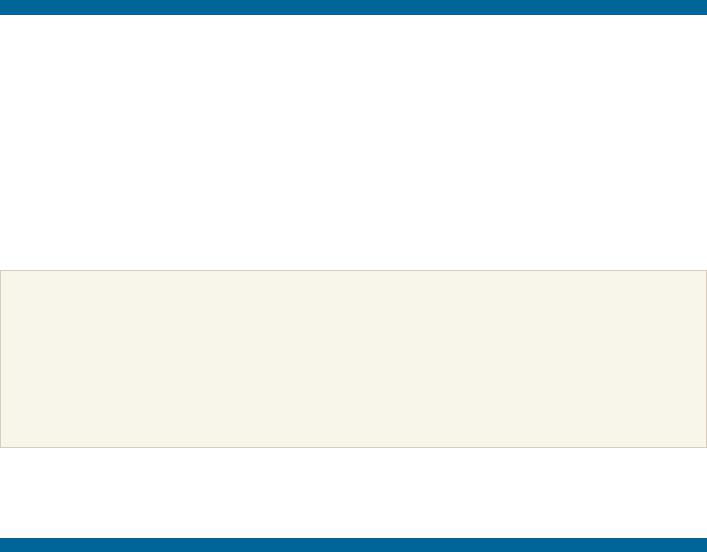
Рис. 2.54. Верхушечная кардиограмма (апекскардиограмма), зарегистрированная у здорового человека (а) и больного с диастолической формой ХСН (б).
В последнем случае у больного с ригидной стенкой ЛЖ наблюдается «двойной» верхушечный толчок, обусловленный высокой предсердной волной «а»
2.7.4. Инструментальная диагностика
Использование современных инструментальных методов исследования у больных с диастолической ХСН позволяет:
объективизировать признаки диастолической дисфункции ЛЖ; убедиться в отсутствии значимых нарушений систолической функции ЛЖ;
установить наиболее вероятную причину диастолической ХСН (АГ, ИБС, ИМ, аортальный стеноз, ГКМП, констриктивный перикардит и др.).
С этой целью обычно используют наиболее простые и неинвазивные методы исследования (ЭКГ, рентгенографию органов грудной клетки, ЭхоКГ и др.).
Эхокардиография Методика эхокардиографической оценки систолической функции ЛЖ была описана выше. Следует помнить, что для
диагностики диастолической ХСН на первом этапе важно убедиться в отсутствии значимых изменений систолической функции ЛЖ.
 Запомните
Запомните
Эхокардиографическими критериями отсутствия систолической дисфункции ЛЖ являются:
1.Фракция выброса ЛЖ (ФВ) более 45–50%.
2.Индекс КДО ЛЖ меньше 102 мл/м2.
3.СИ больше 2,2 л/мин/м2.
Следует заметить, что нередко при наличии диастолической дисфункции ФВ не только остается нормальной, но может быть повышена (более 60%), что указывает на наличие гиперкинетического типа кровообращения у части больных с диастолической ХСН.
Кроме того, более чем у 70% больных диастолической ХСН обнаруживают эхокардиографические и электрокардиографические признаки выраженной гипертрофии ЛЖ (подробнее — см. главу 7).
Диагностика диастолической дисфункции ЛЖ основана на оценке характера трансмитрального диастолического потока крови, определяемого с помощью эхокардиографии в импульсном допплеровском режиме. Исследование проводят из верхушечной позиции четырехкамерного сердца, причем ультразвуковой луч направлен строго параллельно потоку крови
(рис. 2.55, а).
Для оценки диастолической функции ЛЖ определяют (рис. 2.55, б):
1. Максимальную скорость раннего пика диастолического наполнения (Vmax Peak Е).
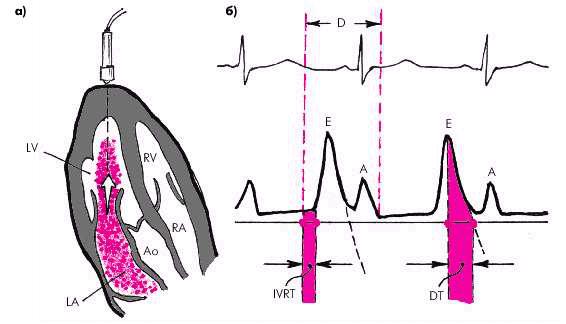
2. Максимальную скорость трансмитрального кровотока во время систолы левого предсердия (Vmax Peak А).
Рис. 2.55. Оценка диастолической функции левого желудочка по данным допплеровского исследования трансмитрального кровотока в диастолу: а — схема допплер-локации из апикального доступа, б — схема допплерограммы трансмитрального потока крови.
Е — пик диастолического наполнения во время фазы быстрого наполнения ЛЖ, А — пик диастолического наполнения ЛЖ во время систолы ЛП, IVRT — продолжительность фазы изоволюмического расслабления, DT — время замедления раннего диастолического наполнения
3.Отношение максимальных скоростей раннего и позднего наполнения (Е/А).
4.Время изоволюмического расслабления ЛЖ — IVRT (измеряется при одновременной регистрации аортального и трансмитрального кровотока в постоянно-волновом режиме из апикального доступа).
5.Время замедления раннего диастолического наполнения (DT).
В норме диастолический поток крови через митральный клапан при регистрации в допплер-режиме имеет двухволновую форму (рис. 2.56). После открытия митрального клапана скорость потока крови через левое атриовентрикулярное отверстие быстро увеличивается до максимальной и затем так же быстро уменьшается почти до нулевой линии. Этот ранний диастолический пик (Peak Е) соответствует фазе быстрого наполнения ЛЖ и в норме составляет около 0,62 м/с (табл. 2.17). Время изоволюмического расслабления ЛЖ (IVRT), представляющее собой интервал между окончанием потока в выходном тракте ЛЖ и началом потока через митральный клапан, является хорошим показателем скорости начальной релаксации желудочка. В норме IVRT ЛЖ составляет не более 70–75 мс, а время замедления раннего диастолического наполнения
(DТ) — 200 мс (рис. 2.56 и табл. 2.17).

Рис. 2.56. Нормальный трансмитральный диастолический поток крови (а) и измерение основных параметров диастолической функции ЛЖ (б)
В конце диастолы во время сокращения ЛП скорость потока крови снова увеличивается, образуя второй пик (Peak А),
и затем возвращается к нулевой линии, когда митральный клапан закрывается. При нормальной диастолической функции на допплерограмме преобладает пик раннего диастолического наполнения (Peak Е), который в 1,5–1,7 раза выше пика позднего наполнения желудочка (Peak A).
Таблица 2.17 Нормальные значения некоторых показателей диастолической функции ЛЖ
|
Vmax Peak E |
|
Vmax Peak A |
|
E/A |
|
IVRT |
|
DT |
|
|
|
|
|
|||||
|
0,62 м/с |
|
0,35 м/с |
|
1,5–1,6 |
|
70–75 мс |
|
200 мс |
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
Начальные стадии нарушения диастолической функции ЛЖ, не сопровождающиеся увеличением КДД в желудочке
идавления в ЛП, характеризуются снижением скорости изоволюмического расслабления и объема раннего диастолического наполнения. При этом объем ЛП непосредственно перед началом его сокращения, т.е. в конце диастолы, заметно увеличивается. Результатом этого по закону Старлинга является более сильное сокращение ЛП и увеличение фракции предсердного наполнения (пика А). Иными словами, на начальной стадии развития диастолической дисфункции замедление релаксации ЛЖ приводит к перераспределению диастолического наполнения в пользу предсердного компонента
изначительная часть диастолического кровотока осуществляется во время активной систолы ЛП.
На допплерограммах трансмитрального кровотока выявляется снижение амплитуды пика Е и увеличение высоты пика А (рис. 2.57). Отношение Е/А уменьшается до 1,0 и ниже. Одновременно определяется увеличение времени изоволюмического расслабления ЛЖ (IVRT) больше 90–100 мс и времени замедления раннего диастолического наполнения (DТ) — больше
220 мс.
