
urgentnaya_sonografiya_pri_travme_fastprotokoly_2009g
.pdf
Поэтому для получения адекватных результатов опыт имеет большое значение и последние исследования показали, что опытным специалистом в проведении FAST протокола считается тот специалист, кто провел 200 и более исследований.
Клинико-анатомические аспекты при интраабдоминальных повреждениях
Селезенка является наиболее часто повреждаемым органом при тупой абдоминальной травме. Поражение селезенки имеет одна треть всех пациентов с тупой абдоминальной травмой. Печень является вторым по частоте повреждаемым органом при тупой абдоминальной травме и составляет около 20 % среди всех абдоминальных повреждений. Но при комбинированной травме (тупой и пенетрирующей) наиболее часто повреждаемым органом является печень. Травматическое поражение правой доли печени, особенно заднего сегмента, встречается значительно чаще, чем поражение левой доли печени. Хвостатая доля печени поражается редко.
Повреждения кишечника и брыжейки встречаются в 5% случаев. Обычно кишечник и брыжейка поражаются вместе, но также могут повреждаться отдельно. Относительно редко повреждается мочевой пузырь (1.6%). Повреждение поджелудочной железы встречается редко (0.4%).
Место скопления интраперитонеальной жидкости зависит от позиции пациента и источника кровотечения. Гемоперитонеум начинается в месте поражения, затем кровь течет и под действием гравитации скапливается в карманах перитонеальной полости.
Когда пациент находится в положении лежа, то свободная жидкость будет скапливаться в 3-х потенциальных местах, обусловленных формой перитонеальной полости: в гепаторенальном кармане, спленоренальном кармане и в тазу (в кармане Дугласа у женщин и в ректовезикальном кармане у мужчин).
Поперечное изображение потенциальных мест скопления свободной жидкости в верхней части абдоминальной полости.
Жидкость в гепаторенальном кармане (кармане Морисона) и спленоренальном кармане изображена в виде красного пространства.
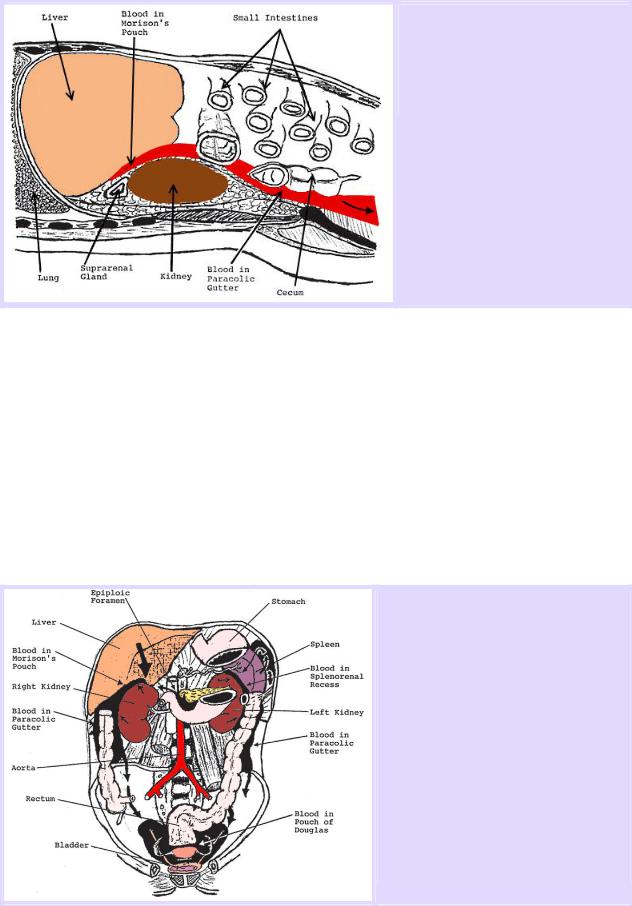
Продольное изображение скопления жидкости в кармане Морисона (между печенью и правой почкой), стекающей в таз по правому латеральному каналу
(paracolic gutter).
Жидкость в правом верхнем квадранте имеет тенденцию вначале накапливаться в кармане Морисона и только затем течет вниз, к тазу, через правый латеральный канал.
Напротив, свободная жидкость в левом верхнем квадранте имеет тенденцию накапливаться сначала в левом поддиафрагмальном пространстве и только затем скапливается в спленоренальном кармане, после чего спускается к тазу через левый латеральный канал.
Свободная жидкость в тазу будет иметь тенденцию скапливаться в ретровезикальном кармане у лежащего на спине мужчины и в кармане Дугласа у лежащей на спине женщины.
Движение свободной жидкости внутри абдоминальной полости (черные пространства).
Гепаторенальный карман (карман Морисона) соединяется с тазом через правый латеральный канал
(right paracolic gutter),
Спленоренальный карман соединяется с тазом через левый латеральный канал (left paracolic gutter).

Левый латеральный канал более мелкий, чем правый, и частично заблокирован phrenicocolic ligament, поэтому жидкость стремится течь через менее резистентный правый латеральный канал. Поэтому у пациента в положении лежа на спине наиболее потенциальным местом скопления жидкости является карман Морисона, независимо от места поражения.
В целом, однако, ректовезикальный карман является самым потенциальным местом скопления жидкости у мужчин и карман Дугласа является самым потенциальным местом скопления жидкости у женщин. Большой объем крови может скапливаться в тазу без скоплений крови, окружающих источник кровотечения.
По данным одного исследования изолированное исследование таза имело немного большую чувствительность (68%), чем изолированное исследование кармана Морисона (чувствительность 59%) в выявлении свободной интраперитонеальной жидкости.
При повреждениях кишечника или брыжейки кровь чаще скапливается между петлями кишечника (в межпетлевых пространствах) и на СТ изображении эта жидкость имеет характерную треугольную форму, в отличие от поражений печени и селезенки, где жидкость обычно стекает по периферии, вдоль paracolic gutters, в таз и не скапливается между петлями кишечника. Поэтому если при СТ исследовании выявлены центрально локализованные скопления жидкости треугольной формы, то немедленно приступают к поиску повреждений кишечника или брыжейки.
Также нужно помнить, что даже значительные абдоминальные повреждения могут быть без гемоперитонеума, так как интрапаренхимальные разрывы могут быть без повреждения капсулы.

 Подготовка к исследованию
Подготовка к исследованию
С целью защиты датчика от загрязнений кровью при исследовании пациентов с травмой, а также защиты пациента от заражений при большом количестве пострадавших, используется чехол или медицинская перчатка, которую одевают на датчик, меняя для каждого пострадавшего.
На датчик наносится небольшое количество геля для контакта. Перчатка одевается таким образом, чтобы головка датчика была покрыта ладонной частью перчатки, а пальцевую часть можно завязать на рукоятке датчика (или закрепить лейкопластырем).
Непосредственно перед исследованием на тело пострадавшего быстро наносится гель на все исследуемые точки.
Нанесение геля перед исследованием на все исследуемые стандартные точки позволяет не отвлекаться во время сканирования и ускоряет исследование.
При исследовании обычно применяется абдоминальный датчик с частотой 3.5 – 5.0 MHz.
Мочевой пузырь пациента обязательно должен быть хорошо наполненным. Катетеризацию мочевого пузыря желательно проводить после окончания ультразвукового скрининга. Если FAST проводится при уже катетеризированном мочевом пузыре, то через катетер вводится 200-300 мл физиологического раствора. Если же исследование проводится до катетеризации мочевого пузыря, то должно быть оценено наполнение мочевого пузыря, так как неполный мочевой пузырь является частой причиной ложноотрицательных результатов. Хорошо наполненный мочевой пузырь позволяет легче обнаружить наличие свободной жидкости в тазу и является обязательным условием при проведении FAST.
Мочевой пузырь может быть бегло исследован вначале исследования на адекватность наполнения. Если наполнение неадекватно, то сразу же приступают к наполнению мочевого пузыря через катетер, в то время как сонолог приступает к исследованию других стандартных точек и в конце исследует таз с уже наполненным пузырем.
Если позволяет ситуация, то при проведении ультразвукового исследования верхнее освещение должно быть потушено, так как это усиливает контрастность изображения и устраняет блики, отражающиеся от экрана при верхнем освещении.

 Точки исследования
Точки исследования
Последовательность исследования стандартных точек при FAST в большей степени зависит от клинического сценария. Последовательность зон исследования у гемодинамически стабильных пациентов не имеет большого значения, поскольку FAST протокол выполняется быстро (в течение 3-3.5 минут).
Но имеет огромное значение у гемодинамически нестабильных пациентов (с сиcтолическим давлением < 90) и особенно в критических ситуациях, когда у пациента не определяется пульс при наличии электрической активности сердца на мониторе - PEA (Pulseless Еlectrical Аctivity) или электро-механическая диссоциация.
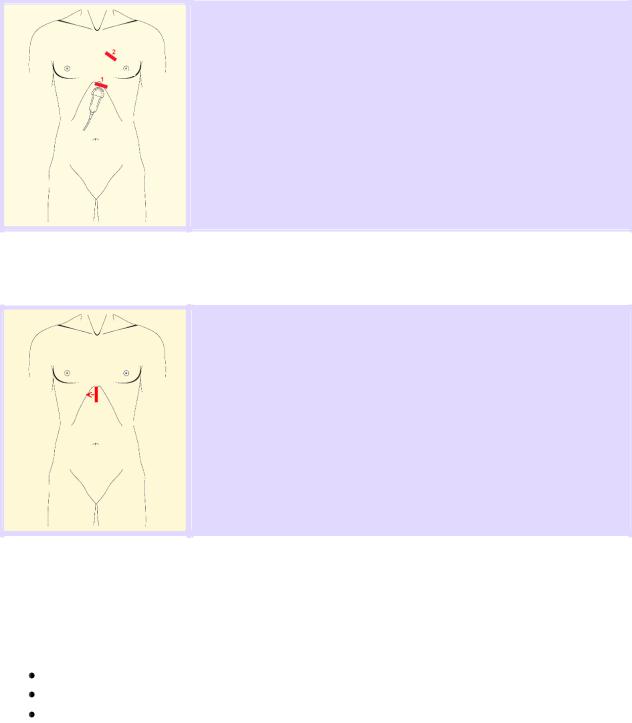
В таких ситуациях немедленно приступают к сердечному доступу, поскольку данные ультразвуковой картины сердца могут обеспечить быстрое понимание причин.
Обычно используют субкостальный доступ (1), но если невозможно быстро получить адекватный скан, то сразу же приступают к парастернальной позиции длинной оси левого желудочка (2).
В последнее время многие специалисты центров травмы и ургентных отделений включают в FAST протокол исследование нижней полой вены.
Размер нижней полой вены обеспечивает ценной информацией о гемодинамике.
Для получения продольного скана нижней полой вены датчик необходимо установить в эпигастральной области продольно по средней линии и немного отклонить его, направляя ультразвуковой луч немного вправо, до появления продольного изображения нижней полой вены, впадающей в правое предсердие (или сместить датчик немного вправо от средней линии).
У пациентов с травмой электро-механическая диссоциация или Pulseless Еlectrical Аctivity (PEA) может быть обусловлена 3 причинами:
Тампонадой сердца Гиповолемическим шоком (при острой массивной кровопотере) Напряженным пневмотораксом
Результаты эхографии сердца и сонографическая оценка нижней полой вены способны быстро обеспечить первостепенной информацией о состоянии пациента и пониманием причин нестабильного состояния.
Размер нижней полой вены обеспечивает быстрой и ценной информацией о давлении в правом предсердии. Измеряется максимальный и минимальный диаметр нижней полой вены, отражающие изменения ее диаметра на выдохе и вдохе (в М – режиме измерения более точные).
Так, дилятация нижней полой вены (максимальный диаметр > 2 см) с уменьшением коллабирования на вдохе является индикатором повышенного давления в правом предсердии и в контексте травмы характерна для тампонады сердца и напряженного пневмоторакса (из-за «обструкции» кровообращения, вызванной внешней компрессией камер сердца).
Также в проведенных исследованиях было отмечено, что коллапс нижней полой вены (максимальный передне-задний размер менее 9 мм) коррелирует с гиповолемией
(гиповолемическим шоком) у пациентов с травмой и является достоверным индикатором кровопотери. Эта информация позволяет быстро оценить статус объема (пациент с гиповолемией или без гиповолемии).
Так как коллапс нижней полой вены четко коррелируется с гиповолемическим шоком, то эта информация помогает диагностировать кровопотерю при тупой абдоминальной травме еще до обнаружения ее источника.
Продольное сканирование нижней полой вены. Датчик установлен продольно по средней линии в эпигастрии с отклонением луча немного вправо, до получения продольного изображения нижней полой вены. Анатомическими ориентирами при идентификации нижней полой вены являются хвостатая доля печени (сразу под ней расположена нижняя полая вена) и правое предсердие (RA), в которое впадает нижняя полая вена (это место легко определяется из-за сердечных сокращений). Хвостатая доля печени обозначена стрелкой.
Субкостальный доступ. Продольное сканирование нижней полой вены. На изображении нормальная нижняя полая вена с максимальным размером 1.9 см и минимальным размером 5 мм (на вдохе) – нормальное коллабирование нижней полой вены.
При гиповолемическом шоке максимальный диаметр нижней полой вены будет менее 9 мм (коллапс нижней полой вены).
При исследовании нижней полой вены маркер направления датчика может быть направлен как вверх, так и вниз (значения не имеет).
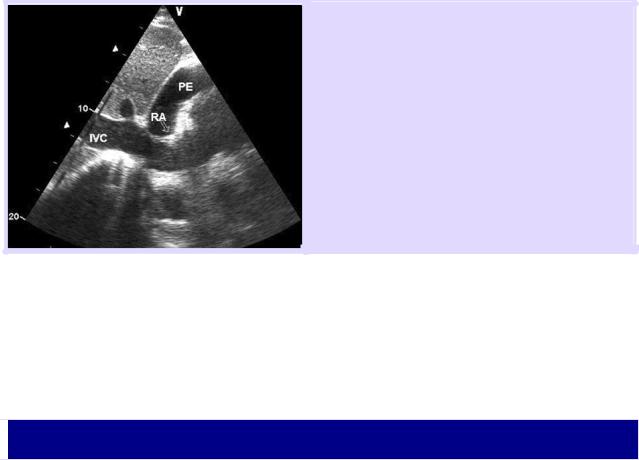
Субкостальный доступ. Тампонада сердца.
Коллапс стенки правого предсердия при тампонаде сердца, окруженного перикардиальной жидкостью (PE) и продольный скан дилятированной нижней полой вены (IVC) – 2,6 см, впадающей в правое предсердие (RA).
Было отмечено выраженное снижение коллабирования нижней полой вены (ее диаметр на выдохе и вдохе отличался незначительно).
Измерение диаметра нижней полой вены является важным дополнением к ультрасонографическому исследованию пациентов с травмой и, по мнению многих, должно быть включено в FAST протокол, к тому же, дополнительное время, затраченное на это измерение, минимально.

 Техника выполнения FAST
Техника выполнения FAST
Исследование правого верхнего квадранта
При исследовании правого верхнего квадранта ведется поиск жидкости в гепаторенальном кармане и правой плевральной полости.
Поиск жидкости в кармане Морисона
При поиске свободной жидкости в абдоминальной полости рекомендуют начинать с кармана Морисона, поскольку гепаторенальный карман является самым ранним и наиболее частым местом скопления крови при тупой абдоминальной травме.
В одном крупном мультицентровом исследовании (10300 пациентов с тупой и пенетрирующей травмой) было отмечено, что гепаторенальный карман был положителен чаще, чем спленоренальный карман при изолированном поражении селезенки. Также сканирование кармана Морисона является относительно легким и быстрым.
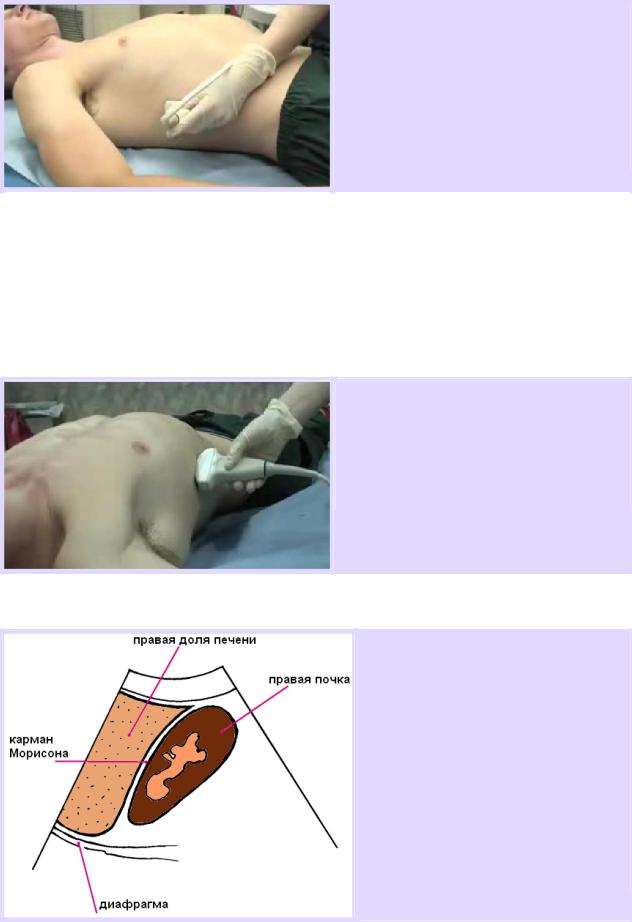
Пациент находится в положении лежа на спине. Датчик устанавливается по среднеподмышечной линии на уровне 11 – 12 ребер, применяя коронарный скан, затем с помощью наклонов (медиально или латерально) и скольжений датчиком (краниально или каудально) необходимо получить изображение кармана Морисона для поиска крови в нем.
Кроме общепринятого коронарного скана по средне подмышечной линии при выполнении FAST в правом верхнем квадранте, многие с успехом применяют продольный или косой скан правого верхнего квадранта по передне-подмышечной линии для поиска крови в кармане Морисона.
Если тень от ребер мешает визуализации, то датчик нужно слегка повернуть против часовой стрелки, для того чтобы датчик был непосредственно в межреберном промежутке.
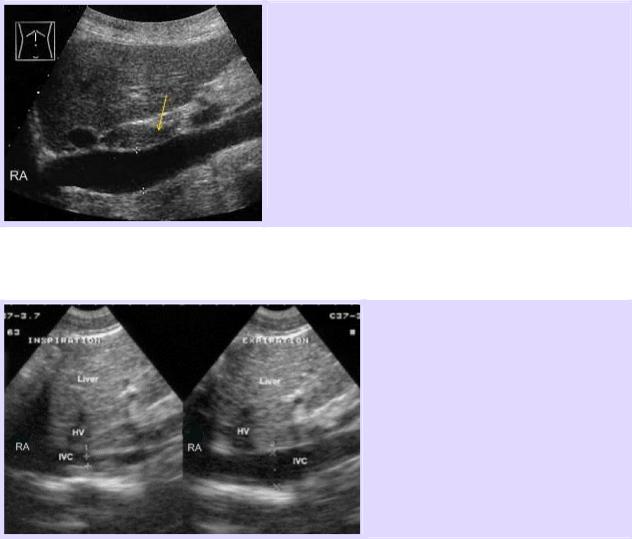
Гепаторенальный карман (карман Морисона) – это пространство между правой долей печени и правой почкой. В норме окружающие ткани этих органов тесно прилегают друг к другу.
При появлении жидкости в абдоминальной полости карман Морисона является потенциальным местом ее скопления. При заполнении этого пространства жидкостью печень и почка будут разделены друг от друга. Чем больше жидкости, тем больше будет сепарация этих органов.

Должно быть получено изображение правой доли печени и прилегающей к ней правой почки. Внимание должно быть сконцентрировано на поиск жидкости между этими двумя органами в виде анэхогенного пространства.
Только когда печень, правая почка и диафрагма будут вместе отображены на изображении и четко визуализироваться, только тогда скан будет считаться приемлемым.
В норме на ультразвуковом изображении правая почка непосредственно прилегает к печени, без анэхогенного пространства, разделяющего эти органы.
При наличии свободной жидкости в перитонеальной полости и ее скоплении в кармане Морисона печень и правая почка будут разделены анэхогенным пространством (от небольшой анэхогенной полоски при небольшом количестве жидкости, до значительной сепарации этих органов большим количеством жидкости, заполняющей карман Морисона).
Небольшое количество жидкости в кармане |
Морисона. |
