
Базовий курс анестезіолога / Базовый курс анестезиолога
.pdf
Таблица 3. Причины гипонатриемии
Гиповолемическая (ренальная) |
Гиповолемическая |
Нормоволемическая |
Гиперволемическая |
||||
(экстраренальная) |
|||||||
|
|
|
|
|
|
|
|
• |
Избыток диуретиков |
|
|
• |
Недостаток глюкокортикоидов |
|
|
• |
Дефицит минералокортикоидов |
• |
Рвота |
• |
Гипотиреоидизм |
• Острая или хроническая почечная недо- |
|
• |
Сольтеряющая нефропатия |
• |
Диарея |
• Синдром неадекватной секреции АДГ |
|
статочность |
|
• Проксимальный почечный ка- |
• |
Ожоги |
• |
Многие лекарственные препараты |
• |
Застойная сердечная недостаточность |
|
|
нальцевый ацидоз |
• |
Панкреатит |
|
(большинство действуют через АДГ) |
• |
Нефротический синдром |
• |
Кетонурия |
• |
Травма |
• |
Психогенная полидипсия |
• |
Цирроз |
• |
Осмотический диурез |
|
|
• |
Введение гипотонических растворов |
|
|
Диуретики
•Повышают скорость тока жидкости в дистальных почечных канальцах, увеличивая тем самым вымывание калия (как описано выше).
•Петлевые диуретики снижают реабсорбцию K+ в толстой нисходящей части петли Генле.
•Калийсберегающие диуретики (амилорид, триамтерен) блокируют реабсорбцию Na+ в конечной части
дистальных почечных канальцев и собирательных трубочках. Так как переход Na+ в клетку создает от-
рицательный электрический градиент канальцевой жидкости, способствующий выведению K+, калий сберегающие диуретики снижают экскрецию калия.
•Спиронолактон является антагонистом альдостерона и таким образом блокирует реабсорбцию Na+ и экскрецию калия в собирательных трубочках.
ПРИЧИНЫ ГИПОНАТРИЕМИИ
При оценке гипонатриемии важно рассматривать осмотическое состояние пациента.
Нормальная осмолярность — псевдогипонатриемия
•Гипонатриемия вследствие ошибки измерения, которая возникает при увеличении сухого остатка плазмы (увеличение количества липидов и белков).
•Чаще всего возникает при гипертриглицеридемии или парапротеинемии.
Высокая осмолярность — транслокационная гипонатриемия
•Возникает при наличии в плазме осмотически активных веществ, которые не могут пройти через клеточную мембрану.
•Многие вещества, такие как мочевина или этанол, могут входить в клетку и вызывают гипертоничность без дегидратации клетки.
•Вместе с тем у пациентов с сахарным диабетом при недостаточности инсулина глюкоза не может войти внутрь клетки, при этом вода проходит через клеточную мембрану, дегидратируя клетку и «разводя» натрий плазмы крови.
•Подобный эффект с развитием гипонатриемии возникает при ТУРП-синдроме (ТУРП — трансуретральная резекция простаты. — Прим. перев.), когда глицин (или раствор глюкозы) непреднамеренно попадает в сосудистое русло.
Низкая осмолярность — истинная гипонатриемия
Истинная гипонатриемия всегда является гипоосмолярным состоянием. Следующим этапом необходимо определить волемический статус пациента.
Гиповолемическая гипонатриемия
•Возникает при потере как натрия, так и воды, но потери натрия более выражены.
•Развивается при потере электролитов и воды через почки или желудочно-кишечный тракт.
•Обычно пациенты с данным состоянием потребляют воду или гипотонические жидкости, но в количестве, недостаточном для восстановления нормоволемии.
•Полезным может оказаться определение уровня натрия в моче: уровень менее 30 ммоль/л говорит о внепочечных потерях, тогда как уровень более 30 ммоль/л свидетельствует о первичном нарушении со стороны почек.
Нормоволемическая гипонатриемия
•Наиболее часто встречается у госпитализированных больных.
•Может наблюдаться небольшое повышение или снижение объема циркулирующей крови, однако это не имеет никаких клинических проявлений, включая отсутствие отеков.
•Наиболее частая причина данного состояния — некорректное использование гипотонических растворов.
•Нормоволемическая гипонатриемия может развиваться при синдроме неадекватной секреции АДГ (SIADH). Для постановки данного диагноза необходимо исключить дисфункцию почек, гипофиза, надпочечников и щитовидной железы, а также прием диуретиков.
Гиперволемическая гипонатриемия
•Характеризуется задержкой натрия и воды, но воды в большей степени.
•Как следствие общее содержание натрия в организме повышается.
•Все причины проявляются снижением выделения воды и обычно достаточно легко диагностируются.
ПРИЧИНЫ ГИПЕРНАТРИЕМИИ
Гипернатриемия возникает либо вследствие чрезмерного поступления соли в организм, либо (значительно чаще) в результате недостаточного поступления воды в организм. Как и в случае с гипонатриемией, важно оценить волемический статус пациента.
Гиповолемическая гипернатриемия
•Происходят потери как натрия, так и воды, однако дефицит воды более выражен.
•Может быть полезна оценка уровня натрия в моче:
60 |
World Federation of Societies of Anaesthesiologists | WFSA |

Таблица 4. Причины гипернатриемии
Гиповолемическая (ренальная) |
Гиповолемическая |
Нормоволемическая |
Гиперволемическая |
(экстраренальная) |
• |
Петлевые или осмотические |
|
|
|
диуретики |
• |
Диарея/рвота |
• |
Обструкция мочевыводящих |
• |
Ожоги |
|
путей |
• |
Фистулы |
• |
Поражение почек |
|
|
|
|
• Потребление Na+ с пищей |
|
• |
Несахарный диабет (цен- |
• |
Синдром Кона |
|
тральная и нефрогенная |
• |
Синдром Кушинга |
|
формы) |
• Введение гипертонического раствора, NaHCO3 |
|
• |
Неощутимые потери |
• Диализ с использованием гипертонического диа- |
|
лизата
уровень менее 30 ммоль/л свидетельствует о вне- |
|
потери H+ и воды, приводящей к метаболическому |
|
почечных причинах, тогда как уровень более 30 |
|
алкалозу и повышению уровня альдостерона. |
|
ммоль/л говорит о ренальных нарушениях. |
• |
Уретеросигмоидостомия. |
|
• Данные пациенты либо не могут получить адекват- |
• Редкие врожденные состояния, такие как синдромы |
||
ное количество жидкости для возмещения ее потерь, |
|
Барттера (Bartter) и Гительмана (Gitelman). |
|
либо им преднамеренно не дают необходимое коли- |
Внепочечные причины включают: |
||
чество жидкости. |
|||
• |
Недостаточное поступление. |
||
Нормоволемическая гипернатриемия |
|||
• |
Избыточное потоотделение. |
||
• Возникает при частичном возмещении потерь воды. |
• |
Хроническая диарея. |
|
• Может возникать при недостатке свободной воды |
• |
Фистулы желудочно-кишечного тракта. |
|
или при притуплении чувства жажды, наблюдаемом |
|
|
|
у новорожденных и престарелых людей. |
ПРИЧИНЫ ГИПЕРКАЛИЕМИИ |
||
Гиперволемическая гипернатриемия |
|||
|
Гиперкалиемия может возникать в результате повы- |
||
• Наблюдается при задержке натрия и недостаточном |
шения общего уровня калия в организме или острого |
||
поступлении воды в организм. |
смещения калия из внутриклеточного пространства во |
||
• Встречается значительно реже, чем другие два типа |
внеклеточное. |
||
гипернатриемии. |
Смещение калия во внеклеточное пространство |
||
|
|||
ПРИЧИНЫ ГИПОКАЛИЕМИИ |
• Ацидоз — ионы H+ поступают в клетки, обменива- |
||
Гипокалиемия развивается в результате перемеще- |
|
ясь на K+. |
|
ния калия внутрь клетки или, более часто, в результа- |
• |
Дефицит инсулина, с развитием гипергликемии. |
|
те общего дефицита калия в организме. Иногда данные |
|
Следует отметить, что данное состояние часто соче- |
|
причины могут сочетаться. |
|
тается с глубоким общим дефицитом калия. |
|
Перемещение калия внутрь клетки
•Избыток инсулина (экзогенного или эндогенного).
•Агонисты β-адренорецепторов (такие как эндогенные катехоламины или экзогенный сальбутамол).
•Передозировка теофиллина.
•Острое повышение уровня плазменного pH.
Общий дефицит калия в организме
•Может возникать в результате либо сниженного поступления, либо повышенных потерь.
•Чтобы возникло состояние гипокалиемии, имеющее клинические проявления, обедненная калием диета должна соблюдаться в течение длительного времени: поэтому наиболее часто возникает у людей, страдающих алкоголизмом.
•Избыточные потери могут быть почечного или внепочечного происхождения.
Почечные причины включают:
•Прием диуретиков.
•Избыток минералокортикоидов.
•Избыток глюкокортикоидов.
•Почечный канальцевый ацидоз, тип I и II.
•Диабетический кетоацидоз — глюкоза вызывает осмотический диурез, вымывающий калий.
•Рвота — гипокалиемия возникает не в результате потери калия с рвотными массами, а в результате
•Интоксикация сердечными гликозидами — в результате ингибирования Na+/K+–АТФазы.
•β-блокаторы — типично только умеренное повышение калия.
•Физические упражнения — калий выходит из скелетных мышц в результате их сокращения.
•Введение суксаметония (сукцинилхолина). Фас цикуляции вызывают выход калия из скелетных мышц подобно физической активности, но более остро и более массивно. Однократное введение препарата может вызвать подъем плазменного уровня калия на 1,0 ммоль/л. Если у пациента уже имеется высокий уровень калия, то этого может оказаться достаточным для возникновения фатальной аритмии. У пациентов с денервированной мускулатурой обычные механизмы удержания ацетилхолиновых рецепторов в синаптической щели повреждены и рецепторы распространяются по всей поверхности мышечных волокон (экстрасинаптические рецепторы). Введение суксаметония таким больным противопоказано, так как он вызывает выброс калия, что часто приводит к опасной гиперкалиемии.
Избыточное поступление калия
•Разрушение клеток, происходящее при гемолизе, рабдомиолизе или на фоне резорбтивного синдрома при онкологической патологии.
Базовый курс анестезиолога | Basic Sciences |
61 |
•Неправильное назначение калийсодержащих растворов является очень важной причиной гиперкалиемии у госпитализированных больных.
Нарушение почечной экскреции
•Сниженная скорость клубочковой фильтрации — почечная недостаточность является наиболее частой причиной гиперкалиемии.
•Минералокортикоидная недостаточность — может развиваться при первичной надпочечниковой недостаточности, гипоренинемическом гипоальдостеронизме (почечный канальцевый ацидоз, тип IV) или при приеме препаратов, таких как ингибиторы АПФ, антагонисты рецепторов ангиотензина-II или спиронолактон.
•Калийсберегающие диуретики (см. выше).
•Первичное поражение почек (такое как интерстициальный нефрит), вызывающее снижение экскреции калия в дистальных почечных канальцах и собирательных трубочках.
Псевдогиперкалиемия
•Частая причина ложного повышения уровня калия.
•Наиболее часто возникает при гемолизе in vitro или длительном нахождении турникета на конечности перед забором образца крови.
•Данное состояние может наблюдаться у пациентов со значительным повышением уровня лейкоцитов или тромбоцитов вследствие секреции калия этими клетками до проведения лабораторного анализа.
ЗНАЧЕНИЕ В КЛИНИЧЕСКОЙ АНЕСТЕЗИОЛОГИИ
В целом влияние повышения или снижения плазменного уровня Na+ или K+ на организм зависит от скорости развития этих изменений. Например, очень низкий уровень Na+ может быть достигнут без появления значимых симптомов, если данное состояние развивается постепенно, в течение нескольких месяцев. Подобным же образом пациенты с хронической почечной недостаточностью могут переносить показатели гиперкалиемии, которые являются фатальными при достижении их в течение нескольких часов. Однако имеются пограничные, критические значения концентрации электролитов, при выходе за пределы которых нормальные физиологические процессы нарушаются независимо от скорости развития этих изменений.
Может представлять опасность и излишне быстрая коррекция электролитных нарушений. При принятии решения о сроках и объеме терапии необходимо соотнести опасность самого состояния, требующего лечения, и осложнения планируемой терапии.
Проявления и устранение гипонатриемии
Нормальная концентрация натрия в плазме составляет 135–145 ммоль/л, однако снижение ее до 125 ммоль/л или повышение до 150 ммоль/л часто никак не проявляется. При снижении ниже или выше этих пределов возникают тошнота, летаргия, слабость и спутанность сознания. При Na+ более 160 ммоль/л или менее 110 ммоль/л развиваются судороги, кома и смерть.
При снижении уровня натрия и осмолярности вода устремляется внутрь клеток, вызывая их набухание, что наиболее опасно для клеток головного мозга. Существует несколько факторов, повышающих риск осложнений гипонатриемии или ее лечения:
•Риск развития острого гипонатриемического отека головного мозга выше у послеоперационных больных, женщин в пременопаузе, у пожилых женщин, принимающих тиазиды, у детей и у пациентов с гипоксемией.
•У пациентов с плохим питанием, алкоголиков, пациентов с ожогами или гипокалиемией высок риск развития осмотического миелинолиза при очень быстрой коррекции гипонатриемии.
Недавний литературный обзор показал, что на настоящий момент не существует согласованности в отношении лечения диснатриемии. Вместе с тем все авторы едины в отношении необходимости разграничения остро возникшей гипонатриемии (которая развилась менее чем за 48 часов) и хронической гипонатриемии. Данное разграничение важно в отношении лечения этих двух групп больных.
Многие исследователи считают, что коррекция гипонатриемии, которая развилась остро (например, в раннем послеоперационном периоде), может быть достаточно безопасно проведена в быстром режиме. Быстрая коррекция показана лишь тем пациентам, у которых имеются симптомы гипонатриемии, при этом ее целью является достижение такой концентрации натрия, при которой симптоматика исчезает. В ряде руководств скорость коррекции гипонатриемии до 2 ммоль/л/час считается безопасной на начальном этапе лечения остро возникшего состояния. В данной ситуации коррекция до концентрации Na+ > 135 ммоль/л может быть безопасной, но совсем не обязательно должна быть быстрой, если симптомы гипонатриемии разрешились.
Методы быстрой коррекции включают введение фуросемида и/или гипертонического раствора NaCl, при этом концентрация Na+ контролируется каждый час.
Лечение хронической гипонатриемии также зависит от наличия или отсутствия симптомов. При наличии симптомов допустима быстрая коррекция на 10 ммоль/л. Однако после этого скорость коррекции должна быть ограничена 1,5 ммоль/л/ч и не более чем 8 ммоль/л в сутки. В некоторых источниках как безопасная приводится скорость 12 ммоль/л в сутки.
В основе лечения данных пациентов лежит ограничение жидкости. Необходим регулярный неврологический осмотр; концентрация электролитов по меньшей мере измеряется каждые 12 часов. В отношении долгосрочного лечения важно определить причину данного состояния и направить терапию на ее устранение. В будущем для долгосрочного лечения хронической гипонатриемии, вероятно, будут использоваться селективные антагонисты АДГ (так называемые аквуретики).
Во всех случаях при наличии гиповолемии первоначально она должна быть корригирована с помощью 0,9% раствора натрия хлорида. Это устранит ответный
62 |
World Federation of Societies of Anaesthesiologists | WFSA |
выброс АДГ, который усиливает дисбаланс между на- |
Коррекция гипокалиемии |
|
трием и водой. У пациентов с гиперволемией целью те- |
Если внутриклеточное перемещение K+ (токсич- |
|
рапии является ограничение поступления жидкости в |
ность теофиллина, гиперинсулинемия) исключено, ле- |
|
организм, ограничение поступления солей и назначение |
чение должно быть направлено на возмещение дефици- |
|
петлевых диуретиков. Аквуретики также могут оказать- |
та калия. В идеале дефицит лучше возмещать, используя |
|
ся полезными в данной группе пациентов. |
богатую калием пищу, однако в тяжелых ситуациях кор- |
|
Хотя доказательства ухудшения исхода у пациентов |
рекцию необходимо начинать с внутривенного введения |
|
с хронической гипонатриемией практически отсутству- |
через центральную вену в условиях реанимационного |
|
ют, умеренное бессимптомное снижение уровня натрия |
отделения. В то же время бесконтрольное внутривенное |
|
следует считать относительным противопоказанием |
введение калия является наиболее частой причиной ги- |
|
для плановых хирургических вмешательств. |
перкалиемии у госпитализированных больных. В связи |
|
Устранение гипернатриемии |
с этим скорость введения калия не должна превышать |
|
20 ммоль/ч, при этом требуется непрерывный монито- |
||
Вначале необходимо провести коррекцию дефицита |
||
ринг сердечной деятельности. |
||
объема циркулирующей крови с помощью 0,9% раство- |
||
При отсутствии факторов, способствующих вну- |
||
ра NaCl до исчезновения признаков гиповолемии, таких |
||
как ортостатическая гипотензия. Также необходимо |
триклеточному перемещению калия, концентрация ка- |
|
определить причину потери жидкости и устранить ее. |
лия в плазме может быть использована как показатель |
|
Общий дефицит воды в организме может быть рас- |
общего дефицита калия в организме. Снижение уровня |
|
калия с 3,5 до 3,0 ммоль/л свидетельствует о дефиците в |
||
считан на основе уровня натрия в плазме крови и допу- |
||
5% (≈ 175 ммоль); снижение с 3,0 до 2,0 ммоль/л говорит |
||
щения, что вода составляет 60% массы тела. Полученный |
||
о прогрессировании дефицита еще на 200–400 ммоль. |
||
расчетным путем дефицит должен быть устранен с по- |
||
Гипокалиемия часто сочетается с дефицитом магния, |
||
мощью 5% раствора глюкозы, при этом половина полу- |
||
уровень которого также необходимо контролировать и |
||
ченного объема должна быть введена в течение первых |
||
корректировать. |
||
12–24 часов, а оставшаяся часть в течение последующих |
||
24–36 часов. В случае гиперволемической гипернатрие- |
У пациентов с кардиальной патологией в послеопе- |
|
мии целью терапии является удаление избытка натрия, |
рационном периоде калий часто назначают профилак- |
|
для чего используются петлевые диуретики или диализ |
тически. Имеются доказательства, что небольшое по- |
|
в случае дисфункции почек. |
вышение K+ (в пределах нормы) может снизить частоту |
|
Проявления гипокалиемии |
электрофизиологических аномалий сердечной деятель- |
|
Клинические проявления гипокалиемии зависят |
ности, таких как появление зубца U, расщепление зубца |
|
T, а также появление признаков гликозидной интокси- |
||
от концентрации калия в плазме. Нормальный уро- |
||
кации. Имеются данные в пользу поддержания концен- |
||
вень составляет 3,5–4,5 ммоль/л, однако уровень 3,0–3,5 |
||
трации калия между 4,0–4,5 ммоль/л у пациентов после |
||
ммоль/л часто не проявляется никакой симптомати- |
||
кардиохирургических вмешательств и больных, прини- |
||
кой. При уровне менее 3,0 ммоль/л появляются слабость, |
||
мающих хинидин и соталол (имеющих предрасположен- |
||
утомляемость и запоры. Ниже 2,5 ммоль/л могут появ- |
||
ность к развитию torsades de pointes — тахикардии типа |
||
ляться некрозы мышц (вероятно, вследствие неспособ- |
||
«пируэт»). Кроме того, дополнительное введение калия |
||
ности увеличить кровоток при физической нагрузке), а |
||
может оказаться полезным пациентам с нарушением ре- |
||
при уровне менее 2,0 ммоль/л развивается восходящий |
||
поляризации на фоне застойной сердечной недостаточ- |
||
паралич, приводящий в итоге к нарушению дыхания. |
||
ности. Вместе с тем в настоящее время не рекомендуется |
||
У пациентов без сопутствующей кардиальной пато- |
||
искусственно повышать концентрацию калия до исчез- |
||
логии симптоматика со стороны миокарда отсутствует |
||
новения единичных желудочковых экстрасистол или в |
||
даже при уровне калия менее 3,0 ммоль/л. Однако у па- |
||
качестве стандартного компонента ведения послеопера- |
||
циентов с ишемической болезнью сердца, с сердечной |
||
ционных больных. |
||
недостаточностью или левожелудочковой недостаточ- |
||
|
||
ностью выше риск аритмий даже при небольшой или |
Проявления гиперкалиемии |
|
умеренной гипокалиемии. Вначале на ЭКГ появляется |
||
Наиболее важные эффекты гиперкалиемия оказы- |
||
зубец U с постепенной депрессией сегмента ST и сгла- |
||
вает на сердечную деятельность. Концентрация калия |
||
живанием зубца T. Может возникнуть расширение ком- |
||
менее 6,0 ммоль/л редко вызывает появление какой-либо |
||
плекса QRS, удлинение интервала PR, а также повыше- |
||
симптоматики. При увеличении концентрации появля- |
||
ние вероятности желудочковых и суправентрикулярных |
||
ются изменения на ЭКГ: вначале заостренный зубец T, |
||
экстрасистол, особенно на фоне приема дигоксина. |
||
затем при достижении уровня > 7,0 ммоль/л расшире- |
||
Почечные эффекты гипокалиемии включают в себя |
||
ние зубца P и комплекса QRS. Наконец, ЭКГ приобрета- |
||
метаболический ацидоз, повышение аммониогенеза, а |
ет синусоидальную форму, что является предвестником |
|
при персистировании гипокалиемии — множественные |
остановки сердца. Терминальные изменения на ЭКГ мо- |
|
структурные изменения в почках. |
гут появиться очень быстро, поэтому даже небольшое |
Как и в случае с натрием, скорость изменения конувеличение уровня калия, сопровождающееся появле-
центрации K+ имеет большое значение в отношении вы- |
нием каких-либо изменений на ЭКГ, должно служить |
раженности симптоматики. |
основанием для немедленного начала терапии. |
Базовый курс анестезиолога | Basic Sciences |
63 |
Как и при других нарушениях электролитного баиспользование каждого из методов. Данные об эффек-
ланса, большое значение имеет скорость развития ги- |
тивности бикарбоната натрия противоречивы. |
перкалиемии. Относительно небольшое повышение, |
В схожем обзоре сравнивались два метода удаления |
произошедшее за короткое время, может привести к фа- |
избытка калия из организма: калийабсорбирующие сти- |
тальным аритмиям, тогда как значительное повышение |
раминовые смолы и диализ. В обзоре было показано, что |
уровня калия может безболезненно переноситься (на- |
смолы были неэффективны уже спустя 4 часа после их |
пример, бессимптомное начало почечной недостаточно- |
назначения, однако более длительное исследование не |
сти), если развивается в течение длительного периода. |
проводилось. Диализ же эффективно снижал калий в |
Прочие последствия гиперкалиемии включают па- |
течение всего периода. |
рестезии, слабость, параличи, сниженную почечную |
В дополнение как средство, быстро купирующее на- |
продукцию аммония, повышенную задержку почками |
рушения реполяризации, возникающие при тяжелой |
H+ с развитием метаболического ацидоза, натриурез, а |
гиперкалиемии, рекомендуется использовать внутри- |
также повышение уровней альдостерона и инсулина. |
венное введение препаратов кальция (кальция глюко- |
Коррекция гиперкалиемии |
нат или кальция хлорид). Необходимость применения |
Все методы терапии, направленные на уменьшение |
препаратов кальция подтверждается в исследованиях |
концентрации K+, можно разделить на две группы: крат- |
на животных и экспериментальных работах, однако |
ковременно перемещающие калий во внутриклеточное |
рандомизированных исследований, на основе которых |
пространство и удаляющие избыток калия из организ- |
можно было бы рекомендовать какой-либо конкретный |
ма. Первая группа методов может быть использована у |
препарат, проведено не было. Всегда необходимо пом- |
большинства пациентов с гиперкалиемией, так как не |
нить, что краеугольным камнем в лечении гиперкалие- |
все пациенты с гиперкалиемий имеют избыток общего |
мии является диагностика и устранение ее причины. |
содержания калия в организме. |
ВЫВОДЫ |
Классическим примером является диабетический |
Электролитный дисбаланс часто развивается у хи- |
кетоацидоз, при котором наблюдается повышение кон- |
рургических больных. Поскольку многие из них седати- |
центрации калия вследствие нарушения проницаемо- |
рованы или не получают пищи и жидкости естествен- |
сти клеточной мембраны на фоне отсутствия инсули- |
ным путем, им проводится длительная инфузионная |
на. Вместе с тем общее содержание калия в организме |
терапия. Предоперационная подготовка кишечника или |
снижено. В этой ситуации необходима немедленная те- |
кишечная непроходимость могут вызвать тяжелую де- |
рапия, направленная на снижение концентрации калия. |
гидратацию у пациентов. Во время вмешательства у хи- |
Необходимо помнить, что как только лечение будет на- |
рургических пациентов часто случаются значительные |
чато, клетки быстро восстановят свою проницаемость, |
сдвиги водного баланса, после операции нередко разви- |
что может привести к гипокалиемии. |
вается задержка жидкости вследствие стрессорного от- |
Недавний Кохрейновский (Cochrane) обзор различ- |
вета и избыточной секреции АДГ. |
ных методов коррекции гиперкалиемии показал, что, |
В целом нарушения гомеостаза натрия и калия весь- |
несмотря на высокую частоту гиперкалиемии у госпита- |
ма распространены и специалистам практически по- |
лизированных больных, доказательная база очень мала, |
вседневно приходится сталкиваться с этой проблемой |
чтобы рекомендовать какой либо из методов в качестве |
в клинической практике. Часто коррекция этих нару- |
наиболее эффективного. Среди приемов, направленных |
шений проводится некорректно, что может быть след- |
на снижение концентрации калия в плазме, наиболее |
ствием недостаточных базовых знаний. Бесконтрольное |
часто рекомендуются следующие: |
периоперационное введение жидкости, а также неадек- |
• инфузия глюкозы с инсулином, |
ватный подход к мониторингу концентрации электро- |
• небулизация (ингаляция) агонистов β2-рецепторов, |
литов повышают риск развития ряда осложнений. |
|
|
• внутривенное введение бикарбоната натрия. |
ДЛЯ ДАЛЬНЕЙШЕГО ЧТЕНИЯ |
Среди этих методов эффективными являются как введение глюкозо-инсулиновой смеси, так и небулизация/ингаляция β-агониста, причем их комбинация является более действенной, чем изолированное
1.Reynolds RM, Padfield PL, Seckl JR. Disorders of sodium balance. BMJ 2006; 332: 702–705.
2.Mahoney BA, Smith WAD, Lo DS, Tsoi K, Tonelli M, Clase CM. Emergency interventions for hyperkalaemia. The Cochrane Database of Systematic Reviews. 2006 Issue 2.
64 |
World Federation of Societies of Anaesthesiologists | WFSA |

Физиология эндокринной системы
П. А. Фарлинг*, М. Е. Макбрайн и Д. Бреслин
* E-mail: peter.farling@dnet.co.uk
Использованные сокращения:
АДГ |
ADH |
антидиуретический гормон |
Т3 |
|
трийодтиронин |
|
ГР |
GH |
гормон роста |
Т4 |
|
тироксин |
|
СЛ |
GHRH |
гормон, стимулирующий высвобождение гор- |
СС |
GHRIH |
гормон, подавляющий высвобождение |
|
мона роста (соматолиберин) |
гормона роста (соматостатин) |
|||||
|
|
|
|
|||
ЛГ |
LH |
лютеинизирующий гормон |
ФСГ |
FSH |
фолликулостимулирующий гормон |
|
ТСГ |
TSH |
тиреостимулирующий гормон |
ДП |
DDAVP |
десмопрессин |
|
АКТГ |
ACTH |
адренокортикотропный гормон |
КЛ |
CRH |
кортиколиберин |
ВВЕДЕНИЕ
Роль эндокринной системы заключается в координации многочисленных процессов, происходящих в организме, и реализуется посредством химических мессенджеров — гормонов. Эти соединения отвечают за поддержание постоянства внутренней среды (гомеостаз), контролируют накопление и утилизацию энергетических субстратов, регулируют процессы роста, размножения и реакции на внешние раздражители, в частности стресс, которому уделяется особое внимание в анестезиологии.
ГИПОФИЗ
Анатомия
Гипофиз заключен в дуральный мешок, лежащий в углублении клиновидной кости черепа (sella turcica — турецкое седло). С обеих сторон он граничит с кавернозными синусами, через которые проходят сонные артерии, а также III, IV и VI пары черепно-мозговых нервов. В области дна третьего желудочка гипофиз связан с гипоталамусом посредством гипофизарного стебля (infundibulum — воронка), который проходит через апертуру складки твердой мозговой оболочки, образующей «крышу» турецкого седла (диафрагма седла).
Гипофиз состоит из двух частей. Задняя доля (нейрогипофиз) сформирована образу ющимся по ходу вниз утолщением воронки и эмбриологически развивается из головного мозга. В составе воронки проходят аксоны нейронов супраоптического и паравентрикулярного ядер гипоталамуса. Нервные окончания заканчиваются на поверхности капилляров задней доли, что позволяет им секретировать два нейрогипофизарных гормона: антидиуретический гормон (АДГ) и окситоцин.
Передняя доля (аденогипофиз) значительно больше нейрогипофиза и в свою очередь состоит из трех частей, частично окружающих заднюю долю и воронку (рисунок 1). Основной объем передней доли занимает ее дистальный отдел. Промежуточная часть (pars intermedia) представляет собой тонкую прослойку нефункционирующей железистой ткани и заполняет узкую расщелину, разделяющую переднюю и заднюю доли. Инфундибулярная часть передней доли сужается в верхнем направлении и частично окружает воронку.
Кровоснабжение гипофиза происходит из ветвей внутренних сонных и передних мозговых артерий. Венозные системы гипофиза и гипоталамуса связаны посредством гипоталамогипофизарной портальной системы (рисунок 2), благодаря которой осуществляется доставка к гипофизу факторов, выделяющихся в нижних отделах гипоталамуса. Вены гипофиза впадают в кавернозные синусы.
Рисунок 1. Гипофиз
10
Физиология
Содержание
Статья дает представление об основах физиологии ключевых эндокринных желез: гипофиза, щитовидной железы и надпочечников. Прочие железы внутренней секреции, включая поджелудочную железу, гипоталамус, околощитовидные и половые железы, не будут рассмотрены в рамках этого обзора. Следует также помнить, что многие органы, в том числе печень, почки, легкие, желудочнокишечный тракт, эпифиз (шишковидное тело) и тимус, способны выделять ряд гормоноподобных факторов.
P. A. Farling
Consultant,
Department of
Anaesthetics,
Royal Victoria Hospital
Belfast BT12 6BA, UK
M. E. McBrien
Consultant,
Department of
Anaesthetics,
Royal Victoria Hospital
Belfast BT12 6BA, UK
D. Breslin
Research Fellow,
Department of
Anaesthetics
The Queen’s University
Belfast BT9 7BL, UK
Базовый курс анестезиолога | Basic Sciences |
65 |

|
|
|
факторы (рисунок 4). Это означает, что при снижении |
|
|
|
|
||
|
|
|
концентрации какого-либо гормона в крови, протека |
|
|
|
|
ющей через гипоталамус, активизируется синтез со- |
|
|
|
|
ответствующего релизинг-фактора или соединения, |
|
|
|
|
стимулирующего выработку необходимого гормона |
|
|
|
|
гипофиза. Эта последовательность процессов приво- |
|
|
|
|
дит к активации синтеза и высвобождению гормона в |
|
|
|
|
эндокринном органе-мишени. Вследствие этого концен- |
|
|
|
|
трация гормона в крови возрастает, что ингибирует се- |
|
|
|
|
крецию и высвобождение гипоталамических стимули- |
|
|
|
|
рующих факторов. |
|
|
|
|
Секреторная активность задней доли гипофиза на- |
|
|
|
|
ходится под контролем нервных волокон, исходящих |
|
|
|
|
из гипоталамуса. Соединения с гормональной активно- |
|
|
|
|
стью поступают по аксонам данных волокон, которые |
|
|
|
|
заканчиваются на стенке сосудов нейрогипофиза. |
|
|
|
|
Секреторная активность передней доли гипофиза |
|
Рисунок 2. Гипоталамо-гипофизарная венозная воротная |
находится под влиянием гормонов, носящих название |
|||
|
система |
гипоталамических релизинг-факторов и ингибиторов. |
||
|
Клетки аденогипофиза человека классически при- |
Они достигают гипофиза посредством гипоталамоги- |
||
|
пофизарной портальной системы и модулируют секре- |
|||
нято классифицировать в зависимости от характера их |
||||
торную активность соответствующих гландулярных |
||||
гистологического окрашивания на хромофобные, аци- |
||||
клеток. |
||||
дофильные и базофильные. Современные иммунохими- |
||||
|
||||
ческие методы и электронная микроскопия позволяют |
ГОРМОНЫ ПЕРЕДНЕЙ ДОЛИ ГИПОФИЗА |
|||
выделить пять типов клеток: |
Гормон роста |
|||
1) соматотропные, которые секретируют гормон роста |
||||
Эффекты |
||||
|
(ГР/соматотропин), |
|||
|
• Гормон роста (ГР) стимулирует рост костей, хрящей |
|||
2) |
лактотропные (секретируют пролактин), |
|||
и мягких тканей, Этот эффект опосредован инсули- |
||||
3) |
тиреотропные (секретируют тиреостимулирующий |
ноподобным фактором роста (ИПФР / IGF-1, сома- |
||
|
гормон — ТСГ), |
томедин С). Гормон роста стимулирует образование |
||
4) |
гонадотропные (лютеинизирующий и фолликуло- |
ИПФР в ткани печени, почек и других органов. Если |
||
|
стимулирующий гормон), |
уровень ГР повышается до окончания слияния эпи- |
||
5) |
кортикотропные (адренокортикотропный гормон). |
физарных зон костей, развивается гигантизм. После |
||
|
Эти гормоны регулируют огромное количество про- |
окончания процессов эпифизарного роста дальней- |
||
цессов (рисунок 3). В цитологический состав гипофиза |
шее увеличение размеров костей становится невоз- |
|||
входят также инертные несекретирующие клетки, из- |
можным, а повышение уровня ГР в данном случае |
|||
вестные как нуль-клетки. |
ведет к акромегалии. С данной патологией может |
|||
Гипоталамическая регуляция секреторной активности |
быть связан ряд проблем, кратко представленных в |
|||
таблице 1. |
||||
гипофиза |
• Усиление синтеза белка во всех клетках тела. |
|||
|
Секреция практически всех гормонов гипофизар- |
• Мобилизация жира посредством высвобождения из |
||
ного происхождения находится под гуморальным или |
адипозоцитов жирных кислот. |
|||
нейрональным контролем гипоталамуса. В последнем |
||||
• Снижение скорости утилизации глюкозы всеми ор- |
||||
интегрируется информация, стекающаяся по нервным |
||||
окончаниям практически от всех областей организма. |
ганами и тканями вследствие уменьшения ее захва- |
|||
та клетками (антагонизм с инсулином). |
||||
Активность гипоталамуса, в свою очередь, имеет отри- |
||||
• Усиление продукции глюкозы печенью. |
||||
цательную обратную связь с концентрацией гормонов, |
||||
за активность синтеза которых отвечают гипофизарные |
• Стимуляция эритропоэза. |
|||
Таблица 1. Основные анестезиологические проблемы, связанные с проведением вмешательств на гипофизе и акромегалией
Проблема |
Решение |
|
|
|
|
Увеличение размеров нижней челюсти, участков глотки и гортани, языка, |
Внимательное предоперационное обследование. В сложных случаях ре- |
|
что может сопровождаться трудностями при проведении вентиляции/ин- |
шите вопрос о необходимости трахеостомии (в условиях местной анесте- |
|
тубации, сонным апноэ, влечет за собой различные осложнения |
зии) или фиброоптической интубации |
|
Кардиомиопатия с явлениями дилатации полостей ведет к застойной сер- |
Оценка функции сердечно-сосудистой системы должна включать ЭКГ и |
|
рентгенографию грудной клетки. В случае гипертензии перед вмешатель- |
||
дечной недостаточности |
ством необходимо достигнуть медикаментозной стабилизации АД |
|
|
||
Нарушение толерантности к глюкозе |
Регулярный контроль уровня глюкозы крови. Может потребоваться пе- |
|
риоперационная инсулинотерапия |
||
|
66 |
World Federation of Societies of Anaesthesiologists | WFSA |
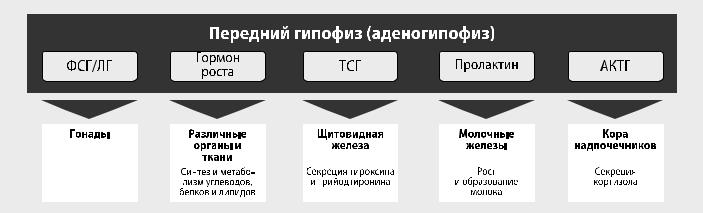
Рисунок 3. Органы-мишени и эффекты гормонов гипофиза
•Снижение экскреции Na+ и K+ на фоне повышения абсорбции Ca2+ в кишечнике.
Регуляция
Высвобождение ГР из передней доли гипофиза находится под гипоталамическим контролем, осуществляе- мымпосредствомсекрециивгипоталамо-гипофизарную портальную систему релизинг-фактора (соматолиберин, GHRH) и ингибирующего фактора (соматостатин, GHRIH). Концентрация ГР и инсулиноподобного фактора роста-1 имеет обратную отрицательную связь с секреторной активностью гипофиза и гипоталамуса.
Стимулы, которые вызывают усиление секреции ГР, могут быть разделены на три общие категории:
•Гипогликемия и голодание.
•Повышение концентрации определенных аминокислот в плазме.
•Стрессовые состояния.
Секреция ГР снижается в ответ на повышение концентрации в плазме глюкозы, свободных жирных кислот и кортизола, а также во время быстрой («быстрое движение глаз» / REM) фазы сна.
Пролактин
Эффекты
Пролактин стимулирует образование молока, оказывая непосредственное влияние на секреторную ткань молочной железы после родов. Вместе с эстрогеном и прогестероном данный гормон запускает и поддерживает процесс лактации.
Регуляция
За тоническое подавление секреции пролактина отвечает допамин, который высвобождается гипоталамусом в гипоталамо-гипофизарную портальную систему. Процесс кормления ребенка грудью является одним из процессов, сопровождающихся периодическим выделением пролактинстимулирующего (релизинг) фактора гипоталамуса и соответственно усилением секреции пролактина.
Тиреостимулирующий гормон (ТСГ)
Эффекты
Данный фактор усиливает все процессы, протека ющие в гландулярных клетках щитовидной железы, что
сопровождается повышением продукции и секреции тироксина (T4) и трийодтиронина (T3). Постоянное повышение уровня ТСГ ведет к гипертрофии и усилению васкуляризации щитовидной железы.
Регуляция
Тиреостимулирующий гормон (ТСГ) образуется и выделяется в кровь клетками передней доли гипофиза под влиянием тиреотропного релизинг-фактора гипоталамуса (тиреотропин). Последний поступает в гипофиз при участии все той же гипоталамо-гипофизарной портальной системы. Образующийся в гипоталамусе соматостатин наряду с подавлением образования гормона роста может угнетать также и выделение ТСГ гипофиза. Концентрация свободного тироксина (T4) и трийодтиронина (T3) в плазме по механизму обратной отрицательной связи регулирует синтез соответствующих регуляторных факторов гипоталамуса и гипофиза.
Фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ)
Эффекты
У мужчин ФСГ отвечает за сперматогенез посредством стимуляции клеток Сертоли (Sertoli). У женщин этот гормон стимулирует в яичниках раннюю фазу созревания фолликулов. У мужчин лютеинизирующий гормон усиливает продукцию тестостерона в яичках посредством воздействия на клетки Лейдига (Leydig), у женщин — отвечает за фазу окончательного созревания фолликулов и секреции ими эстрогена.
Регуляция
Как у мужчин, так и у женщин продукция ЛГ и ФСГ передней долей гипофиза регулируется гонадотропным релизинг-гормоном гипоталамуса, который поступает в аденогипофиз по портальной венозной системе. Уровень ФСГ и ЛГ в циркуляции регулируется при участии механизма обратной отрицательной связи, за реализацию которой отвечает концентрация тестостерона, эстрогена и ингибина (образуется в яичках и яичниках в ответ на воздействие ФСГ).
Адренокортикотропный гормон (АКТГ)
Адренокортикотропный гормон (АКТГ) образуется в аденогипофизе в результате энзиматического расщепления его предшественника проопиомеланокортина
Базовый курс анестезиолога | Basic Sciences |
67 |
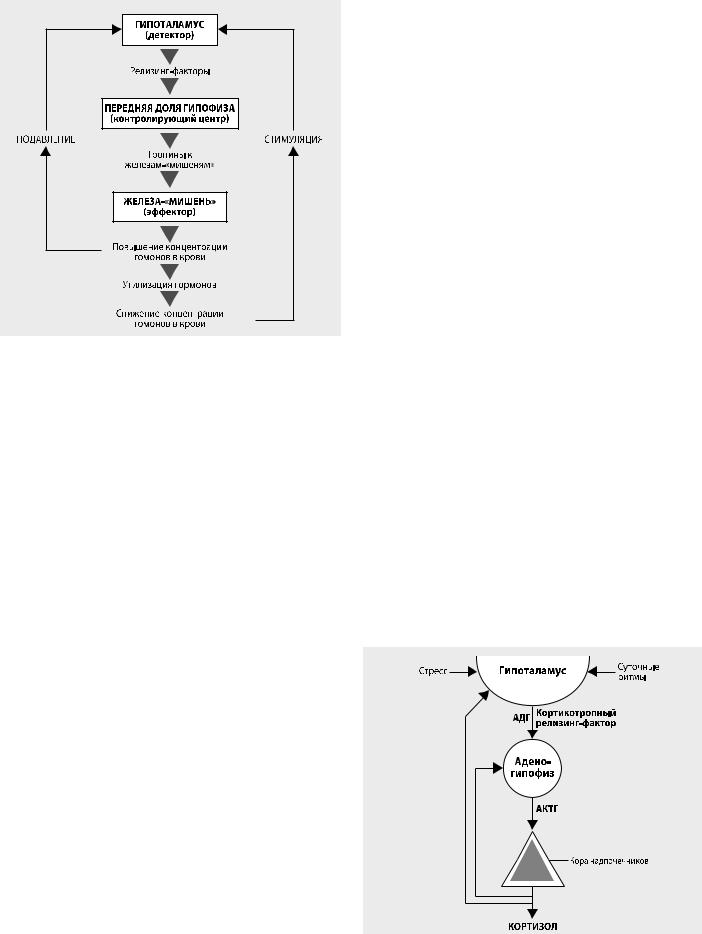
Рисунок 4. Механизм отрицательной обратной связи в регуляции секреции гормонов аденогипофиза
(ПОМК/POMC). Этот полипептид подвергается гидролизу в кортикотропных клетках гипофиза с образованием АКТГ и β-липотрофина (β-LPH). Некоторая часть β-липотрофина подвергается дальнейшему расщеплению с образованием β-эндорфина. Передняя доля гипофиза секретирует все три фактора: АКТГ, β-липотрофин и β-эндорфин. Физиологическая роль β-LPH неизвестна, тогда как β-эндорфин является эндогенным опиоидным пептидом.
Эффекты
Адренокортикотропный гормон стимулирует образование кортизола (гидрокортизона) и андрогенов в волокнистой и сетчатой зонах коры надпочечников. Этот гормон также оказывает действие и на клетки зернистой зоны, запуская синтез альдостерона в ответ на повышение концентрации ионов K+, активности ангиотензина или снижение общего содержания натрия в организме.
Регуляция
Адренокортикотропный гормон синтезируется передней долей гипофиза в ответ на стимулирующее действие гипоталамического кортикотропина (рисунок 5). Влияние любых стрессовых возбуждающих факторов на гипоталамус вызывает высвобождение кортикотропина, что ведет к выделению АКТГ гипофизом и усилению продукции кортизола в коре надпочечников. Существующая прямая обратная связь между уровнем кортизола, секреторной активностью гипоталамуса и аденогипофиза направлена на стабилизацию плазменной концентрации кортизола.
ГОРМОНЫ ЗАДНЕЙ ДОЛИ ГИПОФИЗА
Первичное образование антидиуретического гормона (АДГ) происходит в супраоптических, а окситоцина — в паравентрикулярных ядрах гипоталамуса. Оба гормона транспортируются из гипоталамуса в нейрогипофиз
по аксонам воронки. В условиях функционального покоя в области окончаний нервных волокон задней доли гипофиза накапливается значительное количество этих соединений. Возникновение в соответствующих ядрах потенциалов возбуждения приводит к высвобождению гормонов и их абсорбции прилежащими капиллярами.
Антидиуретический гормон
Эффекты
Антидиуретический гормон (АДГ) вызывает повышение проницаемости собирательных трубочек почек, что приводит к усилению реабсорбции воды из тубулярной жидкости и ее задержке в организме.
Регуляция
Секреция АДГ запускается в ответ на повышение осмолярности плазмы, снижение объема внеклеточной жидкости, боль и другие стрессовые состояния, а также в ответ на некоторые препараты, включая морфин и барбитураты. Процесс образования гормона подавляется алкоголем.
Окситоцин
Эффекты
•Сокращение беременной матки.
•Сокращение мышечно-эпителиальных клеток лактирующей молочной железы, что вызывает изгнание молока из млечных альвеол в протоки и далее в направлении соска.
Регуляция
Секреция окситоцина повышается во время родов. Процесс продвижения плода вниз по родовому каналу запускает возникновение импульсов по афферентным нервным волокнам, связанных с гипоталамусом. Эта последовательность событий приводит к высвобождению окситоцина, который усиливает процесс родов. Во время кормления происходит раздражение тактильных рецепторов соска. Возникающие импульсы передаются в гипоталамус, что также запускает высвобождение окситоцина и, как следствие, выделение молока.
Рисунок 5. Регуляция образования глюкокортикоидов
68 |
World Federation of Societies of Anaesthesiologists | WFSA |
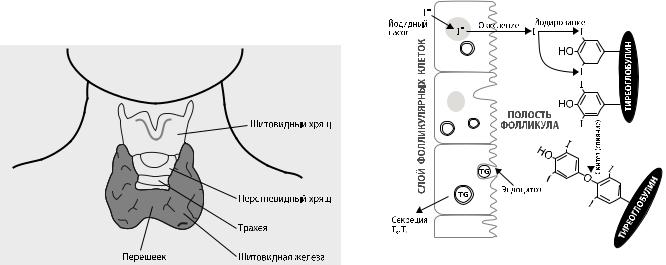
ЩИТОВИДНАЯ ЖЕЛЕЗА |
до молекулярного йода. Далее йод связывается с молеку- |
|||||
Эмбриология |
лами тирозина, представленными в составе тиреоглобу- |
|||||
Щитовидная железа развивается из дорсального от- |
лина, высокомолекулярного протеина, синтезируемого |
|||||
дела глотки в области между первым и вторым глоточ- |
тиреоцитами и накапливающегося в фолликулах (рису- |
|||||
ными карманами. Закладка разрастается в каудальном |
нок 7). Соединение тирозина с йодом приводит к обра- |
|||||
направлении в виде тубулярного протока, который в |
зованию трийодтиронина (T3) и тироксина (T4), которые |
|||||
итоге разделяется с образованием перешейка и долей. |
затем поступают в кровь. Антитиреоидные препараты |
|||||
Щитовидноязычный проток распространяется от сле- |
блокируют образование T3 и T4, воздействуя на различ- |
|||||
пого отверстия, расположенного на дне полости рта, до |
ные этапы их синтеза, например, карбимазол тормозит |
|||||
подъязычной кости. Пирамидальная доля железы раз- |
окисление йодида и йодирование тирозина. Все процес- |
|||||
вивается из дистальной части протока. Аберрантная |
сы, задействованные в синтезе гормонов щитовидной |
|||||
(аномально расположенная) тиреоидная ткань, напри- |
железы, стимулируются тиреостимулирующим гормо- |
|||||
мер язычная железа, может возникать вследствие пер- |
ном (ТСГ), образующемся в аденогипофизе. |
|||||
систенции участков щитовидно-язычного протока. |
Тироксин (T4) переносится кровью в связанной фор- |
|||||
Анатомия |
ме, вступая в связь с такими белками плазмы, как ти- |
|||||
роксинсвязывающий глобулин и альбумин. Сродство T3 |
||||||
Хотя термин «thyreo» имеет греческое происхожде- |
||||||
к белкам плазмы по сравнению с T4 выражено меньше. |
||||||
ние и означает щит, очертания железы обычно сравни- |
||||||
Тиреоидные гормоны распадаются в печени и скелет- |
||||||
вают с формой бабочки. Щитовидная железа располо- |
||||||
ных мышцах, что обеспечивает рециркуляцию большей |
||||||
жена в области передней поверхности шеи и граничит |
||||||
части йода, незначительное его количество теряется с |
||||||
с переднебоковой поверхностью гортани и трахеи. Ее |
||||||
мочой и калом. Тем не менее существует необходимость |
||||||
передняя поверхность имеет выпуклую, задняя — во- |
||||||
в постоянном поступлении некоторых количеств йода с |
||||||
гнутую форму. Железа состоит из двух долей, объеди- |
||||||
пищей. Время полураспада тироксина составляет 7 дней, |
||||||
ненных между собой перешейком (isthmus) (рисунок |
||||||
трийодтиронина — 1 день. |
||||||
6). Перешеек лежит над трахеей непосредственно ниже |
||||||
уровня перстневидного хряща. Боковые доли лежат с |
Регуляция секреции тиреоидных гормонов |
|||||
обеих сторон от гортани, имеют форму, напоминающую |
Существует два основных механизма регуляции се- |
|||||
конус, и достигают уровня середины щитовидного хря- |
креции гормонов щитовидной железы. Первый из них |
|||||
ща. Наивысшие точки обеих долей известны также под |
заключается в способности щитовидной железы к ауто- |
|||||
названием «верхний полюс». Подобно этому, наиболее |
регуляции, которая состоит в адаптации к количеству |
|||||
низкие точки называются нижними полюсами долей. |
йода, поступающего с пищей. Второй механизм регуля- |
|||||
Железа имеет красновато-коричневую окраску, что свя- |
||||||
ции основан на выделении ТСГ передней долей гипофи- |
||||||
зано с ее богатым кровоснабжением. |
||||||
за. Прочие соединения, например нейротрансмиттеры, |
||||||
Гистология |
простагландины и факторы роста, также могут играть |
|||||
Каждая доля состоит из сферических фолликулов, |
регуляторную роль, но их физиологическое значение |
|||||
окруженных капиллярами. Щитовидные фолликулы |
еще предстоит уточнить. |
|||||
выстланы однорядным эпителием и образуют полость, |
Поступление йодидов мониторируется посредством |
|||||
заполненную коллоидом, содержащим связанные в виде |
контроля их влияния на плазменный уровень гормонов |
|||||
тиреоглобулина гормоны. Секретирующие кальцито- |
щитовидной железы, а также саму щитовидную железу, |
|||||
нин C-клетки расположены вне фолликулов. |
посколькусоединенияйодаподавляютответтиреоцитов |
|||||
Синтез и транспорт тиреоидных гормонов |
на ТСГ. Высокие дозы йода подавляют высвобождение |
|||||
|
|
|
|
|
||
Поступающие с пищей йодиды накапливаются в |
|
|
|
|
|
|
ткани железы и окисляются в фолликулярных клетках |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рисунок 6. Щитовидная железа |
Рисунок 7. Синтез и накопление гормонов щитовидной же- |
лезы (T3 и T4): связь с секрецией тиреоглобулина |
Базовый курс анестезиолога | Basic Sciences |
69 |
