
- •1.Курация беременных, рожениц и родильниц.
- •2. Наружнее и внутренне акушерское исследование беременных, рожениц и родильниц
- •3. Измерение таза, индекса Соловьева, ромба Михаэлиса
- •4. Подсчет сердцебиения плода
- •5. Диагностика сроков беременности
- •7. Вскрытие плодного пузыря
- •8. Прием нормальных родов
- •9. Диагностика тазового предлежания
- •Глава 12. Беременность и роды при тазовых предлежаниях плода
- •10. Диагностика неправильных положений плода
- •11. Проведение профилактики кровотечения в родах
- •12. Определение признака отделения последа
- •13. Определение целостности последа и оценка кровопотери в родах
- •14. Оценка состояния новорожденного по шкале Апгар
- •I. Визуально определяются следующие признаки
- •II. Пальпаторно определяются и уточняются следующие признаки
- •Iiі. Пальпаторно-визуально оценивается пяточный рефлекс
- •IV. Клиническая оценка состояния новорожденного по шкале Апгар (табл 1)
- •V. Шкала Сильвермана-Андерсена для диагностики и оценки тяжести синдрома дыхательных расстройств у новорожденных (рис. 1)
- •15. Первый туалет новорожденного
- •16. Оживление новорожденного, родившегося в асфиксии
- •17. Ручное отделение и выделение последа
- •18. Ручное обследование стенок полости матки
- •19. Участие в мероприятиях по борьбе с кровотечением в послеродовом и раннем послеродовом периодах
- •20. Проведение иммунологических реакций на беременность
- •21. Профилактика, ранняя диагностика и лечение поздних гестозов (преэклампсии и эклампсии)
- •22. Послеродовый мастит, клиника диагностика, лечение
- •2. Бимануальное влагалищное исселование гинекологических больных
- •3. Осмотр шейки матки
- •4. Взятие мазков на онкоцитологию
- •5. Проба с раствором Люголя
- •6. Проведение проф осмотра
- •7. Определение тестов функциональной диагностики (симптом зрачка, растяжение слизи)
- •9. Диагностическое выскабливание матки при маточном кровотечении
- •10. Составление и чтение менограмм (дать оценку нарушений менструального цикла)
- •9.1. Аменорея
- •9.2. Аменорея центрального генеза
- •9.3. Яичниковая аменорея
- •9.4. Надпочечниковая аменорея
- •9.5. Аменорея, обусловленная патологией щитовидной железы
- •9.6. Маточная форма аменореи
- •9.7. Определение уровня и характера поражения системы регуляции менструальной функции при аменорее. Общие принципы терапии
- •9.8. Дисфункциональные маточные кровотечения
- •9.9. Дисфункциональные маточные кровотечения репродуктивного периода
- •9.10. Дисфункциональные маточные кровотечения пременопаузального периода
- •9.11. Альгодисменорея
- •11. Диагностика острого живота
- •Глава 17. "острый живот" в гинекологии
- •17.1. Внематочная беременность
- •17.2. Апоплексия яичника
- •17.3. Перекрут ножки опухолей придатков матки
- •17.4. Некроз миоматозного узла
- •12. Проведение санпросвет работы
- •13. Ведение медицинской документации
17.4. Некроз миоматозного узла
Некроз миоматозных узлов наступает примерно у 7% больных миомой матки, нередко во время беременности, в послеродовом или послеабортном периоде.
Этиология и патогенез. Некроз миоматозного узла может быть связан с перекрутом его ножки при субсерозной локализации либо с недостаточной васкуляризацией. Во время беременности создаются предпосылки для некроза миоматозных узлов: снижение кровотока в миометрии с повышением сосудистого тонуса и нарушением венозного оттока. Следует учитывать также быстрое увеличение миоматозных узлов параллельно с ростом беременной матки. Некроз сопровождается развитием отека, кровоизлияний, асептического воспаления в узле. При прогрессировании заболевания может развиться перитонит.
Клиническая симптоматика. При перекруте ножки миоматозного узла заболевание развивается остро - возникают схваткообразные боли внизу живота, тошнота, рвота, озноб, сухость во рту, нарушается функция кишечника. При недостаточном кровоснабжении (нарушении питания) миома-тозного узла клиническая картина более смазанная, симптомы появляются постепенно. Пациентку беспокоят тянущие боли внизу живота и пояснице, которые периодически усиливаются, ослабевают или исчезают. В момент приступа болей могут быть тошнота, озноб, повышение температуры тела, обычно до субфебрильной, тахикардия.
|
Диагностика перекрута ножки или нарушения питания миоматозного узла основывается на данных анамнеза с указанием на миому матки, жалобах, клинических проявлениях. При физикальном осмотре могут отличаться бледность кожных покровов, суховатый, обложенный налетом язык. Живот вздут, напряжен, при пальпации болезнен в нижних отделах, там же определяются положительные симптомы раздражения брюшины. Гинекологическое исследование позволяет выявить увеличенную, миоматозно измененную матку, болезненную в месте некроза миоматозного узла. При двуручном исследовании не всегда удается отличить субсерозный миоматоз-ный узел от опухоли яичника. В периферической крови выявляются лейкоцитоз, повышение СОЭ. Из дополнительных неинвазивных методов исследования имеет значение ультразвуковое сканирование органов малого таза, при котором определяют признаки нарушения питания в миоматозном узле (снижение и неоднородность эхографической плотности, появление жидкостных полостей в узле). Информативным методом диагностики является лапароскопия. При визуальном осмотре органов малого таза можно определить увеличенную миоматозную матку с перекрутом ножки и признаками некроза (отек, кровоизлияния, синюшно-багровый цвет) субсерозного узла
(рис. 17.13).
Лечение при перекруте ножки субсерозного миоматозного узла состоит в экстренной операции. Объем оперативного вмешательства зависит в основном от выраженности некротических изменений в узле, вовлечения брюшины в патологический процесс (признаки перитонита), возраста пациентки. У девочек, женщин репродуктивного возраста, а также у беременных
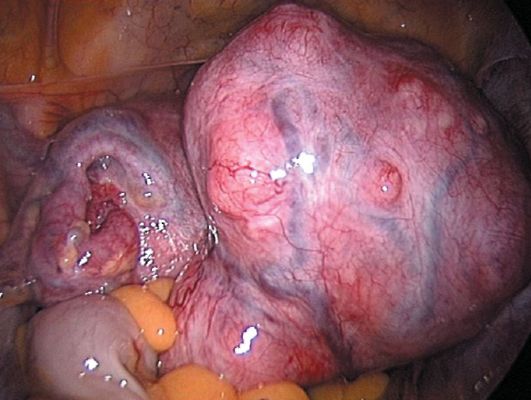
Рис. 17.13. Перекрут миоматоз-ного узла. Лапароскопия
с некрозом миоматозного узла без явлений перитонита следует стремиться к проведению органосохраняющих операций, ограничиваясь консервативной миомэктомией. У пациенток в пре- и постменопаузе проводится над-влагалищная ампутация или экстирпация матки.
|
В случае нарушения питания миоматозного узла неотложную помощь начинают с инфузионной терапии для уменьшения интоксикации и нормализации водно-электролитного баланса. Используют средства, улучшающие микроциркуляцию, спазмолитики и противовоспалительные препараты. Эффективность консервативного лечения оценивают в ближайшие 24-48 ч. При ухудшении состояния, неэффективности консервативной терапии или появлении признаков перитонита показана экстренная операция. Объем оперативного вмешательства определяют индивидуально, в зависимости от изменений, выявленных во время операции.
