
Пособие дежуранта. / Пособие дежуранта. 2-е издание
.pdf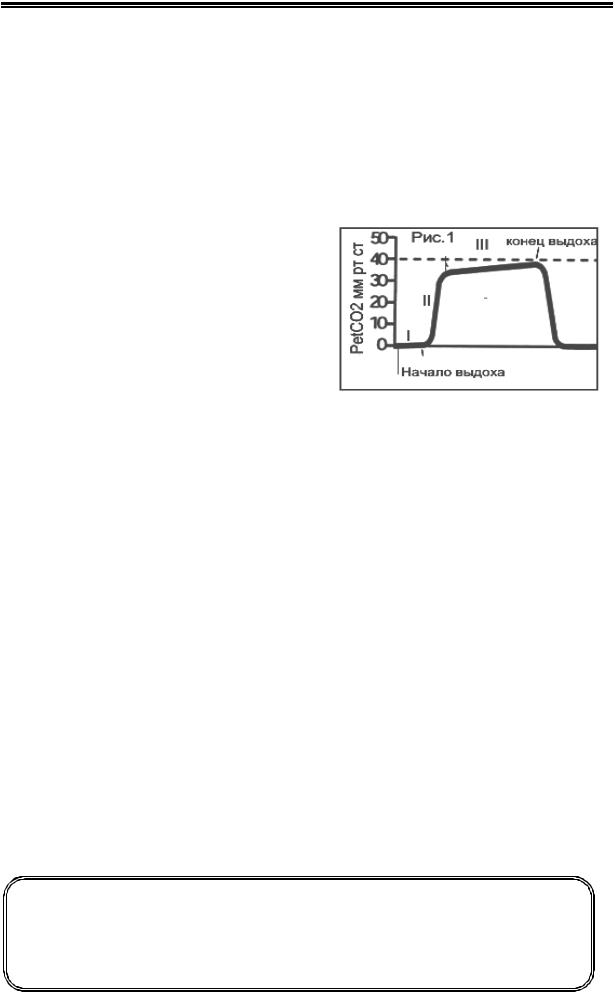
- 431 -
пособие дежуранта (2014 г.)
Гипероксемия
Гипероксемия (SpO2 >98%) верифицируется пульсоксиметром неточно. В тех случаях, где крайне важно избежать гипероксемии (например при ИВЛ у новорождѐнных – риск развития ретинопатии), чтобы увеличить точность измерения, применяют два пульсоксиметра одновременно.
Гипероксемия может также оказывать отрицательный инотропный эффект, резко усиливает перекисное окисление липидов. Т.е. у больных с сердечной недостаточностью, при проведении реанимации, и в послереанимационном периоде, сатурацию следует поддерживать в пределах 92-98%. Еще лучше, если SpO2 будет находиться в середине этого диапазона – 95%.
Литература
1. Шурыгин И. А. Мониторинг дыхания в анестезиологии и интенсивной терапии. СПб: Диалект,
2003. - 416 с. ISBN 5-98230-002-0
Капнография в интенсивной терапии
Капнография, неинвазивный метод измерения и графической регистрации уровня СO2 во время дыхательного цикла, хорошо изучена, и много лет применяется для контроля за вентиляцией в анестезиологии и интенсивной терапии.
Всех, кто хочет более подробно познакомиться с различными аспектами применения капнографии в клинической практике, мы отправляем к замечательной книге [1].
Ниже мы обсудим лишь наиболее актуальные аспекты применения этого метода при проведении мониторинга в интенсивной терапии.
При спокойном дыхании уровень PetСO2 у здоровых людей равен 36-45 мм рт. ст. Или, если выразить концен-
трацию углекислого газа в процентах (1% = 7,6 мм рт. ст.) при давлении 760 мм рт. ст., FetСO2 равен 4,7-5,9%. У женщин в третьем триместре беременности нормальная PetСO2 составляет 32-36 мм рт. ст.
На Рис.1 представлена нормальная капнограмма одного дыхательного цикла при проведении инвазивной принудительной вентиляции:
Фаза I обусловлена наличием аппаратного и анатомического мертвого пространства. Видно, что уровень СO2 в начале выдоха не определяется.
Вфазе II начинает поступать аль-
веолярный газ, и уровень СO2 в выдыхаемом воздухе резко повышается.
Вфазе III, которая получила название «фаза плато» происходит медлен-
ное повышения уровня CO2 за счет поступления прогрессивно уменьшающегося объема газа из неперфузируемых альвеол, в которых низкий уровень
СO2.
В самом конце выдоха уровень СO2 максимален, это и есть PetСO2. Затем начинается новый вдох, и уровень CO2 снижается до нуля.
Капнография: контроль за вентиляцией
Капнография традиционно применяется для контроля за вентиляцией во время проведения ИВЛ. Реже – при сохраненном спонтанном дыхании пациента.
для заметок

- 432 -
пособие дежуранта (2014 г.)
Повышение PetСO2 |
Быстрое снижение PetСO2, но не до |
|
нулевых значений |
Повышение PetСO2 > 45 мм рт. ст. (см. Рис. 2) указывает на гиповентиляцию, которая выявляется капнографом не сразу, а лишь через несколько минут, которые требуются для заметного подъема концентрации СO2 в тканях, крови и альвеолах.
Возможные причины: угнетение дыхательного центра, слабость дыхательной мускулатуры, бронхоспазм, неадекватная ИВЛ;
Наиболее часто встречающиеся причины быстрого снижения PetСO2 < 36 мм рт. ст. (см. Рис.4), но не до нулевых значений – капнографическая кривая сохраняется:
 Гипервентиляция при аппаратном дыхании, или одышка – на спонтанном; Смещение эндотрахеальной трубки; Тромбоэмболия легочной артерии; Кровотечение; Пневмоторакс; Ателектаз; Смещение канюли.
Гипервентиляция при аппаратном дыхании, или одышка – на спонтанном; Смещение эндотрахеальной трубки; Тромбоэмболия легочной артерии; Кровотечение; Пневмоторакс; Ателектаз; Смещение канюли.
Быстрое снижение PetСO2 до нуля
Быстрое снижение PetСO2 до нуля (см. Рис. 3) может быть обусловлено несколькими причинами:
 Остановкой дыхания;
Остановкой дыхания;
 Обтурацией, смещением эндотрахеальной или трахеостомической трубки;
Обтурацией, смещением эндотрахеальной или трахеостомической трубки;
 Остановкой кровообращения;
Остановкой кровообращения;
 Нарушением забора газов (смещение, обтурация канюли, попадание воды);
Нарушением забора газов (смещение, обтурация канюли, попадание воды);
 Неисправность аппарата ИВЛ;
Неисправность аппарата ИВЛ;  Неисправностью капнографа.
Неисправностью капнографа.
Обструктивные нарушения
Увеличение сопротивления во время выдоха сопровождается уменьшением скорости выделения CO2, и, часто, увеличением PetСO2. На капнограмме «фаза плато» становится наклонной – см.
Рис. 5. Наиболее частые причины: Бронхоспазм; Частичная обструкция бронхов;
Перегиб или частичная обструкция эндотрахельной или трахеостомической трубки.
для заметок

- 433 -
пособие дежуранта (2014 г.)
Капнография: выбор параметров ИВЛ
При нормальной функции легких существует небольшой градиент 3-5 мм рт. ст. между уровнем СO2 в артерии (PaCO2) и уровнем углекислого в конце выдоха
(PetСO2).
Но при любом увеличении объема мертвого пространства (анатомического, аппаратного, альвеолярного), или в случае нарушения диффузии CO2 через альвеоло-капиллярную мембрану (например, тяжелый ОРДС), этот градиент возрастает, причем, мало предсказуемым образом.
Практически любое поражение легких, будь то пневмония, эмфизема, астма, ХОБЛ или нарушение гемодинамики со снижением перфузии легких (например, кровотечение, сердечная недостаточность, любой вид шока и т.д.) приводят к росту мертвого пространства и снижению
PetСO2.
В таких случаях только прямое определение газового состава артериальной крови позволяет достоверно судить об оптимальности ИВЛ. Обратный градиент, когда значение PetСO2 >PaCO2, возникает редко. Причины – высокая альвеолярная вентиляция, большие объемы кислорода и др.). Этот феномен значимого клинического значения он не имеет.
Внимание. У больных с легочной патологией и (или) нарушениями гемодинамики нельзя проводить коррекцию вентиляции, ориентируясь только на капнограмму.
Но если есть признаки гиповентиляции (PetСO2 > 45 мм рт. ст.), то, в большинстве случаев, больной нуждается в увеличении объема вентиляции. За исключением пациентов с хронически повышенным уровнем CO2 – ХОБЛ, сердечная недостаточность. Или в случае применения специальных методик вентиляции (пермиссивная гиперкапния).
Внимание. При проведении длительной ИВЛ, данные, полученные при проведении капнографии, должны регулярно сопоставляться с результатами газового контроля артериальной крови.
Вот только до сих пор в стране имеется не столь много больниц, где существует возможность проведения круглосуточного мониторинга газов крови.
Вто же время существует категория больных, у которых метод контроля
PaCO2 по уровню PetСO2 при проведении ИВЛ обеспечивает приемлемую для клинических целей достоверность результатов.
Впервую очередь это больные с поражением центральной нервной системы (ТЧМТ, инсульты, другие нейрохирургические вмешательства) и (или) пациентов других профилей без грубых легочных и гемодинамических нарушений.
У большинства пациентов ИВЛ проводится в режиме нормовентиляции – ориентируются на PetСO2 = 34-40 мм рт. ст;
Капнография: подтвеждение правильной интубации
На сегодняшний день рекомендации категоричны: капнография должна быть использована в качестве основного подтверждающего метода, что произведена интубация трахеи, а не пищевода
[2].
При попадании эндотрахельной трубки в пищевод может наблюдаться кратковременный подъем концентрации CO2
для заметок

- 434 -
пособие дежуранта (2014 г.)
за счет находящегося в ротоглотке газа (см. Рис. 6).
Но затем за несколько дыхательных циклов концентрации СO2 снижается до нуля.
Контроль правильности выполнения сердечно-легочной реанимации
Много лет назад было показано, что если во время проведения сердечнолегочной реанимации (СЛР) PetСO2 оставался ниже 7-10 мм рт. ст., в подавляющем большинстве случаев полноценного восстановления функций ЦНС в постреанимационном периоде у пострадавшего не происходило.
В настоящее время капнография рекомендована как важный компонент контроля правильности проводимых мероприятий на разных этапах СЛР.
Предложены критерии:
1.Массаж сердца эффективен, если
PetСO2 > 10 мм рт. ст.
Внутривенное введение гидрокарбоната натрия вызывает увеличение
PetСO2, которое не имеет отношения к эффективности массажа сердца.
2.Если появлению синусового сердечного ритма на ЭКГ не сопутствует быстрый
подъем PetСO2 > 15 мм рт. ст., необходимо продолжать массаж сердца и медикаментозную терапию до восстановления эффективных сердечных сокращений-
Подъем PetСO2 в ходе СЛР выше 15 мм рт. ст. является признаком возобновления самостоятельного кровотока;
3.Резкое устойчивое повышение значений PetCO2 (обычно ≥40 мм рт. ст.) подтверждает восстановление спонтанного кровообращения;
4.Внезапное, в течение 5-10 дыхатель-
ных циклов, падение PetСO2 почти до нуля – характерный признак остановки кровообращения.
Возможные причины низкого PetСO2 во время СЛР
 Погрешности в методике в правильности выполнения массажа сердца; Гипервентиляция; Интубация пищевода;
Погрешности в методике в правильности выполнения массажа сердца; Гипервентиляция; Интубация пищевода;
Смещение эндотрахеальной трубки; Массивная ТЭЛА; Тяжелая гиповолемия;
Напряженный пневмоторакс; Тампонада сердца.
Литература
1 Шурыгин И. А. Мониторинг дыхания в анестезиологии и интенсивной терапии СПб: Диалект,
2003. - 416 с. ISBN 5-98230-002-0
2 Capnography enhances surveillance of respiratory events during procedural sedation: a meta-analysis. Author(s): Waugh JB, Epps CA, Khodneva YACitation: Journal of clinical anesthesia, May 2011, vol./is. 23/3(189-96), 0952-8180 Publication Date: May 2011
Часть XI. МАНИПУЛЯЦИИ
Электрическая дефибрилляция и кардиоверсия
Электрическая дефибрилляция и кардиоверсия – немедикаментозный способ лечения некоторых видов сердечных аритмий путем нанесения кратковременного электрического разряда на область сердца. Это вызывает одномоментную деполяризацию мембран кардиомиоцитов и приводит к синхронизации процесса возбуждения миокарда.
Кардиоверсия – нанесение электри-
ческого разряда синхронизировано с
комплексом QRS или зубцом R. Синхронизация необходима для того, чтобы разряд не попал на уязвимый период сердечного цикла (80 мс до, и 30 мс после, вершины зубца Т), поскольку в этом
для заметок

- 435 -
пособие дежуранта (2014 г.)
случае возможно развитие фибрилляции желудочков.
При дефибрилляции разряд нано-
сится случайным образом по отноше-
нию к фазе сердечного цикла. С позиции здравого смысла применение дефибрилляции должно быть ограничено рамками сердечно-легочной реанимации.
Но ситуации бывают разные. И иногда дефибрилляцию приходится применять по тем же показаниям, что и кардиоверсию. В этом случае всегда существует риск развития фибрилляции желудочков (около 0.4%). Повторная дефибрилляция, которую нужно провести в максимально короткие сроки, обычно восстанавливает ритм.
Дефибриллятор – прибор, генерирующий электрический импульс нужной продолжительности и мощности (измеряется в Джоулях). По форме импульса дефибрилляторы делят на монофазные и бифазные. Последние считаются наиболее эффективными.
Противопоказания: отказ от реанима-
ционных мероприятий.
Показания для проведения дефибрилляции и рекомендуемая начальная мощность разряда для взрослых пациентов:
Вид аритмии |
Мощность импульса в |
||
джоулях (Дж) |
|
||
|
|
||
|
монофазный |
бифаз- |
|
|
ный |
||
|
|
|
|
|
360 |
Дж или |
|
Фибрилляция |
максималь- |
150-200 |
|
желудочков |
ной |
мощно- |
Дж |
|
сти |
|
|
Полиморф- |
360 |
Дж или |
|
ная желудоч- |
максималь- |
150-200 |
|
ковая тахи- |
ной |
мощно- |
Дж |
кардия |
сти |
|
|
Желудочко- |
360 |
Дж или |
|
вая тахикар- |
максималь- |
150-200 |
|
дия без пуль- |
ной |
мощно- |
Дж |
са |
сти |
|
|
|
|
|
|
Кардиоверсия
Показания [1]
Внимание. Если вы не знаете, к какому типу устройств относится ваш дефибриллятор, считайте его монофазным.
Дефибрилляция
Проводится при перечисленных ниже нарушениях ритма.
При проведении сердечно-легочной реанимации дефибрилляция при указанных нарушениях ритма должна быть выполнена как можно раньше. Если с момента фатального нарушения ритма сердца прошло более 3 минут, дефибрилляции должен предшествовать непрямой массаж сердца.
Дети: начальная мощность приблизительно 2 Дж/кг массы тела, повторная дефибрилляция – 4 Дж/кг массы тела.
1.Фибрилляция (мерцательная арит-
мия) или трепетание предсердий а. Фибрилляция или трепетание пред-
сердий давностью более 48 ч (или неизвестной давности) при условии антикоагулянтной терапии в течение 3-4 недель
с поддержанием MHO в диапазоне 2-3;
б. Пароксизм фибрилляции или трепетания предсердий, сопровождающийся нарушением гемодинамики или другими опасными состояниями:
стенокардией; инфарктом миокарда; отеком легких;
артериальной гипотонией; сердечной недостаточностью;
в. Фибрилляция или трепетание предсердий любой давности в отсутствие тромбов в левом предсердии и ушке левого предсердия по данным чреспищеводной ЭхоКГ;
для заметок

- 436 -
пособие дежуранта (2014 г.)
г. Фибрилляция или трепетание предсердий давностью менее 48 ч (целесообразность антикоагулянтной терапии зависит от риска эмболических осложнений).
2. Предсердные тахикардии;
3.АВ-узловая реципрокная тахикардия;
4.Реципрокные тахикардии с участием дополнительных путей проведения.
Выбор начальной мощности разряда
Показания для проведения кардиоверсии и рекомендуемая начальная мощность разряда для взрослых пациентов:
Вид аритмии |
Мощность импульса в |
||
джоулях |
|
||
|
|
||
|
монофаз- |
бифаз- |
|
|
ный |
ный |
|
Стабильная |
|
|
|
мономорфная |
100 Дж |
100 Дж |
|
желудочковая |
|||
|
|
||
тахикардия |
|
|
|
Фибрилляция |
360 Дж |
200-360 |
|
предсердий |
Дж |
||
|
|||
Трепетание |
50-100 Дж |
50-100 |
|
предсердий |
Дж |
||
|
|||
Пароксизмаль- |
|
|
|
ная наджелу- |
50-100 Дж |
50-100 |
|
дочковая тахи- |
Дж |
||
|
|||
кардия |
|
|
|
Противопоказания
1.Тромбы в предсердиях в отсутствие показаний к экстренной кардиоверсии;
2.Синусовая тахикардия;
3.Тахикардии, обусловленные повышенным автоматизмом:
Политопная предсердная тахикардия;
Ускоренный АВ-узловой ритм.
4.Гликозидная интоксикация;
5.Тяжелые электролитные нарушения в отсутствие показаний к экстренной кардиоверсии;
6.Фибрилляция предсердий неизвестной давности в отсутствие антикоагулянтной
терапии и данных чреспищеводной ЭхоКГ; 7. Противопоказания к анестезии.
Подготовка к плановой кардиоверсии
 Пациент должен подписать согласие на проведение кардиоверсии;
Пациент должен подписать согласие на проведение кардиоверсии;
 Перед проведением анестезии пациент в течение 4 часов не должен принимать пищу и жидкость;
Перед проведением анестезии пациент в течение 4 часов не должен принимать пищу и жидкость;
 Больным перед плановой кардиоверсией показана чреспищеводная ЭхоКГ для выявления тромбов в левом предсердии. Стандартная ЭхоКГ в этом плане недостаточно информативна;
Больным перед плановой кардиоверсией показана чреспищеводная ЭхоКГ для выявления тромбов в левом предсердии. Стандартная ЭхоКГ в этом плане недостаточно информативна;
 Рекомендуется отмена сердечных гликозидов за 3-4 дня до процедуры;
Рекомендуется отмена сердечных гликозидов за 3-4 дня до процедуры;
 Уровень калия должен быть 4,0-5,0 ммоль/л.
Уровень калия должен быть 4,0-5,0 ммоль/л.
Анестезиологическое обеспечение
Больные, которым проводится кардиоверсия, нуждаются в выключении сознания. Подготовка, предоперационное обследование, оснащение – общепринятые в анестезиологии. Мониторинг – стандартный.
Особенности: в/в анестезия поверхностная и кратковременная – обратите внимание на рекомендуемые дозы анестетиков. Анестезия, как правило, проводится с сохранением спонтанного дыха-
ния у больного. |
|
|
Кардиоверсия |
производится, |
как |
только больной утрачивает сознание
(плавающие глазные яблоки, утрата речевого контакта) – в условиях поверхностной анестезии. Из-за сниженного сердечного выброса время наступления анестезии может быть увеличено.
Не спешите увеличивать дозу анестетика больше рекомендуемых значений – это чревато развитием гипотензии и угнетения дыхания. Наготове должны быть наборы для интубации трахеи, проведения временной ЭКС.
Рекомендуем заранее развести в шприце 1 мг эпинефрина в 10,0 мл 0,9% натрия хлорида на случай резкого паде-
для заметок

- 437 -
пособие дежуранта (2014 г.)
ния артериального давления – вводить по 1 мл болюсом в случае необходимости.
Внимание. Не включайте в премедикацию наркотические анальгетики и атропин.
Выполнение
1.Преоксигенация;
2.Внутривенная анестезия, используется один из перечисленных ниже препаратов:
 Пропофол 40-80 мг, препарат выбора;
Пропофол 40-80 мг, препарат выбора;
Мидазолам 5-15 мг, не очень удобен из-за длительной седации;
 Тиопентал натрия 1% – 100-200 мг;
Тиопентал натрия 1% – 100-200 мг;  Кетофол (пропофол 100 мг + кетамин 100 мг) – 3-6 мл смеси, показан при гипотензии у пациента.
Кетофол (пропофол 100 мг + кетамин 100 мг) – 3-6 мл смеси, показан при гипотензии у пациента.
Все перечисленные препараты вводить очень медленно.
Аппаратура
 Дефибриллятор с ЭКГ-монитором и наружным электрокардиостимулятором; Запасной дефибриллятор;
Дефибриллятор с ЭКГ-монитором и наружным электрокардиостимулятором; Запасной дефибриллятор;
ЭКГ-монитор с электродами; Гель для электродов.
Внимание. Дефибриллятор может сломаться в самый неподходящий момент, что может грозить непредсказуемыми последствиями для пациента. Запасной дефибриллятор, пусть простой конструкции, позволит избежать проблем.
Как правильно расположить электроды дефибриллятора при дефибрилляции и кардиоверсии
Стандартным расположением считается передне-боковое расположение электродов: один – справа под ключицей около грудины, второй – слева над верхушкой сердца (см. Рис 1).
Но с такой же эффективностью, в зависимости от ситуации, можно использовать другие варианты расположения электродов, например передне-заднее, когда один электрод располагается около грудины слева приблизительно на уровне четвертого межреберья, а второй
– напротив него со стороны спины. Или:
передне-левое подлопаточное и пе-
редне-правое подлопаточное.
Если у больного имеется имплантированный кардиостимулятор или кардиовертер-дефибриллятор
При дефибрилляции, кардиоверсии у пациентов с имплантированными электрокардиостимуляторами электроды обычно устанавливают в передне-заднем или передне-боковом положении.
Не стоит располагать электрод непосредственно над имплантированным устройством. Стараются выбрать такую позицию, чтобы расстояние между электродами и кардиостимулятором было > 8 см.
Внимание. После проведенной процедуры, проведите проверку работы кардиостимулятора или кардиовер- тера-дефибриллятора.
Порядок проведения дефибрилляции и кардиоверсии
1. Убедитесь, что сознание у больного отсутствует. При проведении кардиоверсии с целью выключения сознания про-
для заметок

- 438 -
пособие дежуранта (2014 г.)
водится кратковременная анестезия (см. стр. 437). Освободите грудную клетку от одежды.
Внимание. Перед проведением разряда отключите кислород, если больной его получал ранее.
2.Если есть запас времени, наладьте проведение мониторинга: ЭКГ, неинвазивное АД, SpO2.
3.На электрод наносят слой токопроводящего геля, следя, чтобы он равномерно покрыл электрод. Или используйте в качестве прокладки марлевые салфетки, обильно смочив их 0,9%, а еще лучше – 7-10% раствором натрия хлорида.
Внимание. Проследите, чтобы не был нанесен на электроды, по ошибке, Эхо-гель, предназначенный для проведения ультразвуковых исследований.
В случае использования бифазных дефибрилляторов с той же эффективностью применяют клейкие одноразовые электроды для дефибрилляторов.
К тому же они, по сравнению с многоразовыми электродами, обеспечивают более стабильную ЭКГ-картинку на мониторе.
Внимание. В том случае, если вы пользуетесь монофазным дефибриллятором, не применяйте одноразовые электроды для дефибрилляторов, так как в этом случае эффективность дефибрилляции или кардиоверсии снижается [2].
4. Расположите на грудной клетке пациента электроды в соответствии с рекомендациями (см. раздел «Размещение электродов дефибриллятора» стр. 417) и согласно маркировки дефибриллятора – электрод с надписью «Apex», или электрод красного цвета (положительный), располагают над верхушкой сердца.
5. Включите дефибриллятор и задайте необходимую энергию разряда (см. рекомендации стр. 435);
6. Для включения синхронизированного режима нажмите на кнопку «SYNC» или «Синхронизировано», если планируется проведение кардиоверсии.
Внимание. Ни в коем случае не включайте синхронизированный режим, если планируется проведении дефибрилляции. Дефибриллятор может не сработать.
7. Нажмите на кнопку заряда. При этом электроды прижмите к телу пациента с усилием 8-10 кг.
Внимание. Нельзя заряжать дефибриллятор, держа электроды в воздухе.
Это связано не только с безопасностью персонала, но и с особенностью работы современных дефибрилляторов некоторых фирм – они рассчитывают мощность разряда с учетом межэлектродного импеданса (полное сопротивление) конкретного пациента.
8. Убедитесь, что никто из персонала не касается больного и кровати, на которой он лежит;
9. Дайте команду «Разряд!» и нажмите на кнопку «разряд»;
10. Если разряд выполнен эффективно, то у пациента непроизвольно сокращаются мышцы грудной клетки;
9. После произведенного разряда по показаниям ЭКГ-монитора оценивают, произошло ли восстановление правильно сердечного ритма. При возникновении фибрилляции желудочков, проводят немедленную дефибрилляцию;
для заметок

- 439 -
пособие дежуранта (2014 г.)
Внимание. Если нарушение ритма не удается прекратить с помощью первого импульса, энергия последующих импульсов должна быть повышена, если это возможно.
Возможные причины неэффективности дефибрилляции и кардиоверсии
Неправильное расположение электродов:
 Используйте другой вариант расположение электродов;
Используйте другой вариант расположение электродов;
Гель на электродах отсутствует или его слишком мало (высокое сопротивление кожи):
 Убедитесь, что используется подходящий для этих целей гель. Повторно смажьте электроды гелем;
Убедитесь, что используется подходящий для этих целей гель. Повторно смажьте электроды гелем;
Электроды недостаточно плотно прижаты к грудной клетке:
 Прижмите электроды с усилием 8-12 кг и повторите попытку дефибрилляции;
Прижмите электроды с усилием 8-12 кг и повторите попытку дефибрилляции;
Слишком низкая энергия дефибрилляции:
 Увеличьте мощность разряда и повторите попытку;
Увеличьте мощность разряда и повторите попытку;
Недостаточное насыщение миокарда кислородом:
 Проводите сердечно-легочную реанимацию и через несколько минут повторите попытку;
Проводите сердечно-легочную реанимацию и через несколько минут повторите попытку;
Рефрактерная фибрилляция желудочков:
 Проводите сердечно-легочную реанимацию. В/в введите 300 мг амиодаро-
Проводите сердечно-легочную реанимацию. В/в введите 300 мг амиодаро-
на и 10 мл 25% магния сульфата. По-
вторите попытку дефибрилляции разрядом максимальной мощности;
Осложнения кардиоверсии
 Тромбоэмболии легочной артерии и большого круга кровообращения. Проводится соответствующее лечение;
Тромбоэмболии легочной артерии и большого круга кровообращения. Проводится соответствующее лечение;
 Постконверсионные аритмии. Фибрилляция желудочков требует проведения повторной дефибрилляции. Другие, например, предсердные и желудочковые экстрасистолы обычно не требуют специального лечения;
Постконверсионные аритмии. Фибрилляция желудочков требует проведения повторной дефибрилляции. Другие, например, предсердные и желудочковые экстрасистолы обычно не требуют специального лечения;
 Осложнения общей анестезии. Лечение в зависимости от вида осложнения;
Осложнения общей анестезии. Лечение в зависимости от вида осложнения;
 Ожоги кожи возникают вследствие плохого контакта электродов с кожей, использования повторных разрядов с большой энергией. Сразу после процедуры на пораженную кожу наносится мазь, содержащая кортикостероид;
Ожоги кожи возникают вследствие плохого контакта электродов с кожей, использования повторных разрядов с большой энергией. Сразу после процедуры на пораженную кожу наносится мазь, содержащая кортикостероид;
 Мышечная боль вследствие непроизвольного сокращения мышц. Пациент должен быть заранее об этом предупрежден;
Мышечная боль вследствие непроизвольного сокращения мышц. Пациент должен быть заранее об этом предупрежден;
 Артериальная гипотензия. Проходит самостоятельно, иногда требует введения вазопрессоров. Дофамин чаще других препаратов этого класса вызывает нарушения ритма;
Артериальная гипотензия. Проходит самостоятельно, иногда требует введения вазопрессоров. Дофамин чаще других препаратов этого класса вызывает нарушения ритма;  Отек легких изредка возникает через 1-
Отек легких изредка возникает через 1-
3 часа после восстановления синусового ритма, особенно у больных с длительно существовавшей фибрилляцией предсердий.
Литература
1.Кардиология; Б. Гриффин, Э. Тополь Издательство: Практика 2008г. ID 4127585
2. Ian Jacobs, Co-Chair, Kjetil Sunde, et al. 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations vHeart 2008;94:884-887
Временная электрокардиостимуляция
Показания к проведению временной электрокардиостимуляции (ЭКС)
1. При остром инфаркте миокарда
 Асистолия; Полная блокада сердца;
Асистолия; Полная блокада сердца;
для заметок

- 440 -
пособие дежуранта (2014 г.)
 Блокада правой ножки пучка Гиса с недавно возникшей блокадой передней или задней ветви левой ножки;
Блокада правой ножки пучка Гиса с недавно возникшей блокадой передней или задней ветви левой ножки;
 Недавно возникшая блокада левой ножки пучка Гиса;
Недавно возникшая блокада левой ножки пучка Гиса;
 Атриовентрикулярная блокада II степени типа Мобитц II;
Атриовентрикулярная блокада II степени типа Мобитц II;
 Атриовентрикулярная блокада II степени типа Мобитц I с артериальной гипотензией (при неэффективности атропина);
Атриовентрикулярная блокада II степени типа Мобитц I с артериальной гипотензией (при неэффективности атропина);
 Синусовая брадикардия с артериальной гипотензией (при неэффективности атропина).
Синусовая брадикардия с артериальной гипотензией (при неэффективности атропина).
2. Брадикардии
 Полная атриовентрикулярная блокада с обмороком или предобморочным состоянием или частотой сокращения желудочков < 40/мин;
Полная атриовентрикулярная блокада с обмороком или предобморочным состоянием или частотой сокращения желудочков < 40/мин;
 Атриовентрикулярная блокада II степени или отказ синусового узла, если они вызывают обморок или предобморочное состояние;
Атриовентрикулярная блокада II степени или отказ синусового узла, если они вызывают обморок или предобморочное состояние;
 Синусовая или узловая брадикардия (при расстройстве гемодинамики или неэффективности атропина);
Синусовая или узловая брадикардия (при расстройстве гемодинамики или неэффективности атропина);
3. Купирование тахикардий
 Учащающая предсердная ЭКС используется для купирования трепетания предсердий I типа, наджелудочковых тахикардий с участием АВ-узла;
Учащающая предсердная ЭКС используется для купирования трепетания предсердий I типа, наджелудочковых тахикардий с участием АВ-узла;
 Временная эндокардиальная ЭКС показана при желудочковых тахикардиях, возникающих на фоне брадикардии. В частности при рецидивирующей пируэтной тахикардии на фоне удлинения интервала QT.
Временная эндокардиальная ЭКС показана при желудочковых тахикардиях, возникающих на фоне брадикардии. В частности при рецидивирующей пируэтной тахикардии на фоне удлинения интервала QT.
4. Профилактическая установка
 В пред/интраоперационном периоде при синдроме слабости синусового узла, атриовентрикулярной блокаде II степени типа Мобитц I (с периодами Венкебаха), блокаде ножек пучка Гиса (включая двухпучковую блокаду) при наличии в анамнезе обморока или предобморочного состояния;
В пред/интраоперационном периоде при синдроме слабости синусового узла, атриовентрикулярной блокаде II степени типа Мобитц I (с периодами Венкебаха), блокаде ножек пучка Гиса (включая двухпучковую блокаду) при наличии в анамнезе обморока или предобморочного состояния;
 При проведении кардиоверсии у больных с синдромом слабости синусового узла.
При проведении кардиоверсии у больных с синдромом слабости синусового узла.
Методы временной ЭКС
Наиболее доступны и безопасны следующие:
 Наружная (трансторакальная) ЭКС –
Наружная (трансторакальная) ЭКС –
электроды кардиостимулятора накладываются на грудную клетку. Применяется в экстренных ситуациях в качестве промежуточного этапа до начала проведения эндокардиальной временной или постоянной ЭКС. А также в качестве профилактической меры на случай вероятных аритмогенных осложнений при проведении манипуляций (см. стр. 439 – показания для ЭКС) у больных. Поскольку используют высокоамплитудные (до 200 мА) и большой длительности (20-40 мс) импульсы, процедура сопровождается выраженными болевыми ощущениями. Что требует, если сознание у больного сохранено, проведения глубокой седации и анальгезии;
 Эндокардиальная ЭКС – электрод кар-
Эндокардиальная ЭКС – электрод кар-
диостимулятора проводится в полость сердца. Наиболее универсальный и эффективный метод, но требует для выполнения запаса времени и наличия обученного персонала. При его выполнении встречаются осложнения: пневмоторакс, перфорация сердца, инфекция, кровотечение и тромбоз и др;
 Чреспищеводная ЭКС – электрод для стимуляции устанавливается в пищеводе на уровне левого предсердия сердца. Из пищевода очень редко (≈ 5% случаев) удается навязать стимуляцию желудоч-
Чреспищеводная ЭКС – электрод для стимуляции устанавливается в пищеводе на уровне левого предсердия сердца. Из пищевода очень редко (≈ 5% случаев) удается навязать стимуляцию желудоч-
ков [1], т.е. метод неэффективен при A- V блокадах. Если говорить о неотложной помощи, то показания для применения чреспищеводной ЭКС довольно ограниченные: купирование трепетания предсердий I типа, наджелудочковых тахикардий с участием АВ-узла.
для заметок
