
- •1. Общественное здоровье и здравоохранение, история и предмет изучения.
- •2. Общественное здоровье и здравоохранение, основные разделы и методы исследования.
- •4. Медицинская статистика, содержание, значение для оценки деятельности организаций здравоохранения и научных исследований.
- •5. Организация и этапы статистического исследования.
- •6. План статистического исследования, его содержание. 7. Программа статистического исследования, ее содержание.
- •8. Статистическая совокупность, ее групповые свойства, виды. Требования к выборочной совокупности.
- •25. Статистические таблицы, их виды и требования, предъявляемые к ним.
- •9. Сбор статистического материала.
- •10. Основные операции разработки статистического материала.
- •11. Анализ результатов статистического исследования.
- •12. Внедрение результатов статистического исследования в практику
- •13. Абсолютные величины, их применение в здравоохранении.
- •14. Относительные величины, их применение в анализе деятельности
- •15. Вариационные ряды, их виды, значение. 16. Величины, характеризующие вариационный ряд.
- •17. Методы расчета средних величин, значение.
- •18. Среднее квадратическое отклонение, методика расчета, значение.
- •19. Ошибка репрезентативности средних величин, методика расчета, значение. 20. Ошибка репрезентативности относительных величин, методика расчета, значение.
- •21. Оценка достоверности разности статистических величин.
- •23. Понятие о корреляционном анализе.
- •24. Графические изображения результатов статистического исследования, виды.
- •26. Динамические ряды, показатели, вычисление и применение в медицине.
- •27. Общественное здоровье населения, показатели, значение. 28. Факторы, влияющие на здоровье населения. Формула здоровья.
- •29. Разделы демографии, её значение для здравоохранения.
- •30. Статика населения, показатели, их значение. 31. Возрастная структура населения, типы, социальное значение.
- •33. Динамика населения, виды, показатели, медико-социальное значение.
- •34. Естественное движение населения, показатели, закономерности, медико-социальное значение.
- •35. Рождаемость, уровни, методика расчета, анализ и медико-социальные аспекты ее регулирования.
- •36. Смертность населения, показатели, уровни, методика расчета, анализ и медико-социальное значение.
- •37. Младенческая смертность, причины, возрастные особенности, методика расчета.
- •38. Перинатальная смертность, методика расчета, уровни, структура, причины, медико-социальное значение.
- •40. Воспроизводство населения, типы, показатели, методика расчета.
- •42. Заболеваемость, показатели, структура, методы изучения.
- •43. Международная статистическая классификация болезней и проблем, связанных со здоровьем, значение, принципы построения.
- •3) Заболевания у госпитализированных больных
- •4) Заболевания с временной утратой трудоспособности (см. Вопрос 58).
- •45. Заболеваемость с временной утратой трудоспособности, причины, показатели. 46. Изучение заболеваемости с временной утратой трудоспособности.Полицевой учет заболеваемости.
- •47. Профилактические медицинские осмотры, виды, порядок проведения, документы.
- •48. Изучение заболеваемости по обращаемости за медицинской помощью.
- •51. Физическое развитие, методика изучения, медико-социальное значение.
- •52. Инвалидность населения, причины, показатели, медико-социальное значение. 102. Инвалидность, порядок установления и документы оформления.
- •54. Болезни системы кровообращения, их медико-социальная значимость и обусловленность. Организация кардиологической службы. Первичная профилактика.
- •55. Новообразования, их медико-социальная значимость и обусловленность. Организация онкологической службы. Первичная профилактика.
- •59. Психические расстройства, их медико-социальная значимость и обусловленность. Организация психоневрологической помощи. Первичная профилактика.
- •60. Алкоголизм и наркомания, их медико-социальная значимость и обусловленность. Организация наркологической помощи. Первичнаяпрофилактика.
- •61. Принципы государственной политики Республики Беларусь в области здравоохранения.
- •62. Виды, формы, условия медицинской помощи.
- •63. Первичная медицинская помощь, принципы, организационная структура, значение, перспективы развития.
- •65. Регистратура, ее функции. Формы записи на прием к врачу.
- •68. Врач общей практики, функции, содержание работы, особенности втэ.
- •76. Приемное отделение, задачи, организационная структура.
- •80. Стационарзамещающие технологии, виды, принципы работы, значение
- •103. Медико-реабилитационная экспертная комиссия, ее состав и функции.
- •104. Медицинская, социальная и трудовая реабилитация инвалидов.
- •II этап – территориальное медицинское объединение (тмо).
- •III этап – областная больница и медицинские учреждения области.
- •109. Профилактика – важнейший принцип здравоохранения, ее формы и уровни.
- •113. Здоровый образ жизни, его компоненты, медико-социальное значение. 114. Формирование здорового образа жизни, направления.
- •115. Методы и средства гигиенического воспитания и обучения населения. 116. Характеристика методов гигиенического воспитания, преимущества и недостатки.
- •117. Охрана материнства и детства, ее социальное значение, государственные мероприятия в рб.
- •122. Детская больница, особенности госпитализации, структуры и организация работы. 123. Анализ деятельности детской больницы.
- •124. Женская консультация, ее структура, задачи и организация работы. 125. Основная медицинская документация и показатели работы женской консультации.
- •126. Родильный дом, структура, организация приема беременных, рожениц и родильниц. 127. Основная медицинская документация и показатели работы родильного дома.
65. Регистратура, ее функции. Формы записи на прием к врачу.
Регистратура – основное структурное подразделение по организации приема больных в поликлинике и на дому.
Задачи регистратуры:
- организация предварительной и неотложной записи больных на прием к врачу как при непосредственном обращении в поликлинику, так и по телефону
- обеспечение четкого регулирования интенсивности потока населения с целью создания равномерной нагрузки врачей и распределение его по видам оказываемой помощи
- проведение своевременного подбора и доставки медицинской документации в кабинеты врачей, правильное ведение и хранение картотеки поликлиники
Организация работы регистратуры:
- работа регистратуры должна строиться по централизованной системе, исходить из участково-территориального принципа обслуживания населения и бригадного метода работы врачей поликлиники
- работой регистратуры руководит заведующий, назначаемый на эту должность приказом главного врача поликлиники
- правильная организация приема больных возложена на медицинского регистратора, который первый встречает больного, беседует с ним, в необходимых случаях помогает больному разобраться в организации приема; медицинский регистратор должен разбираться в вопросах сортировки больных по медицинским показаниям, что дает возможность правильно решать вопросы регулирования потока больных
- управление сложным потоком больных обеспечивается внедрением прогрессивных форм организации труда врачебного и среднего медицинского персонала, а также путем совершенствования существующих форм работы регистратуры с учетом установленных норм нагрузок
- рациональная организация приема призвана сократить время ожидания больных на прием к врачам, от нее зависит ритмичность работы всех подразделений поликлиники, обеспечение наиболее оптимального распределения потоков посетителей, уменьшение затрат времени больных на посещение поликлиники
Организация записи пациентов:
а) на прием к врачу – в настоящее время предусмотрено 3 метода организации записи посетителей на прием к врачу:
1) талонная система - поток первично обратившихся больных проходит через участковых регистраторов; посетители предварительно получают талоны с указанием порядкового номера очереди, фамилии врача, номера кабинета и времени явки на прием
2) самозапись - посетители сами в специальные листы вписывают свои паспортные данные с указанием удобного для них времени приема, для чего в холле поликлиники оборудуются столики с папками листов самозаписи на 5 дней вперед; дежурный регистратор дает необходимые устные справки, в отдельных случаях помогает посетителям записаться на прием к врачу; заполненные листы самозаписи в конце дня должны быть переданы работникам картохранилища, которые по ним подбирают медицинские карты амбулаторных больных; перед приемом медицинская сестра кабинета берет из картохранилища подобранные медицинские карты и лист самозаписи, по окончании приема медицинская сестра кабинета возвращает карты в регистратуру, а лист самозаписи - в кабинет медицинской статистики; при необходимости срочного приема больного регистратор направляет его к соответствующему специалисту или в кабинет доврачебного приема, одновременно он заказывает в картохранилище нужную карту, которая сразу же доставляется в кабинет врача.
3) комбинированный метод - в лист самозаписи записываются только первичные больные; за 15-20 мин до начала приема врача больной получает в регистратуре заранее заготовленный талон и идет к кабинету врача, где будет принят в соответствии с указанным в талоне временем; при такой системе регистратор всегда знает, сколько человек не явилось на прием к врачу, и имеет право по истечении определенного времени выдать талоны другим больным, желающим попасть на прием к врачу в это время; повторным больным врач выдает специальную «фишку» с указанием даты и времени приема, которая подлежит обмену в регистратуре на талон формы №025-4/у; при посещении больных на дому, если врач определил необходимость повторного осмотра в поликлинике, он сразу же выдает больному талон формы №025-4/у с указанием даты, времени приема и номера очереди.
Внедрение комбинированного метода записи позволяет решить следующие задачи:
- разделить поток первичных и повторных больных
- точно учитывать и контролировать нагрузку врача
- использовать талоны неявившихся больных для выдачи больным, нуждающимся в приеме врача вдень обращения
- уменьшить время ожидания больными приема врача.
б) для вызова рвача на дом – производится очно и по телефону; принимаемые от населения вызовы регистратор заносит в книгу записей вызовов врача на дом, в которой помимо паспортных данных, указывают основные жалобы больного или просьбу о вызове того или иного специалиста. Эти книги ведутся по каждому терапевтическому участку, а также отдельно для врачей «узких» специальностей отдельно.
За каждым регистратором закрепляется 9-10 определенных врачебных участков, что составляет, как правило, одно терапевтическое отделение. Это позволяет регистратору лучше знать соответствующий раздел картотеки, что повышает не только эффективность его труда, но также и ответственность за свой участок работы.
Над рабочим местом каждого участкового регистратора должны быть помещены надписи с указанием номера терапевтического отделения и перечислением названия улиц и номеров домов, которые обслуживаются регистратором, а также с указанием фамилий участковых врачей отделений и работающих вместе с ними «узких» специалистов; иногда описание работы врачей всех специальностей помещается отдельно в вестибюле поликлиники.
Целесообразно организовать более подробную «немую справку»: расписание работы врачей всех специальностей с указанием часов приема на все дни недели, номеров кабинетов врачебных участков с входящими в них улицами и домами и распределение их между бригадами. Четкая информация должна быть и о правилах вызова врачей на дом, о порядке предварительной записи на прием к врачам с учетом системы самозаписи. В регистратуре должны быть табло, позволяющие пациентам получить исчерпывающие сведения о режиме работы всех подразделений поликлиники: время и место приема населения главным врачом и его заместителями; адреса дежурных поликлиник и стационаров района (города), оказывающих экстренную специализированную помощь населению в воскресные дни, поэтажный указатель врачебных кабинетов; номера телефонов вызова врачей на дом и вызова дежурных врачей в дневное и вечернее время, часы и объем работа кабинетов доврачебного приема, правила подготовки к исследованиям (рентгеноскопии, рентгенографии, анализам крови и т.д.).
Основные принципы хранения медицинской документации в регистратуре поликлиники.
1) расстановка амбулаторных карт в стеллажах по участкам, а внутри них – по улицам, домам и квартирам – позволяет организовать быстрое обслуживание больных, обратившихся в регистратуру
2) маркировка амбулаторных карт разными цветами в зависимости от терапевтического участка
3) номерная система хранения медицинских карт - каждому участку определяется количество номеров соответственно числу лиц, проживающих на данной территории (как резерв следует добавить приблизительно 100 номеров из расчета возможного роста населения), при этом поиск одной карты сокращается до нескольких секунд
Для использования медицинской и общей документации в практической и научной работе в поликлинике должен быть создан медицинский архив, где производится прием, учет, классификация, хранение и выдача документальных материалов как персоналу поликлиники, так и больным в случае изменения их места жительства или запросов различных организаций. В архиве хранятся вся документация о работе поликлиники, в том числе приказы по поликлинике, годовые отчеты, личные дела уволенных, а также вся медицинская документация (в основном медицинские карты амбулаторных больных). Медицинские карты амбулаторных больных поступают в архив из регистратуры в том случае, если больной в течение 3 лет не обращался в поликлинику. Кроме того, в действующий архив можно передавать «утолщенные» и принявшие небрежный вид
медицинские карты, после того как взамен их будут заведены новые с выкопировкой из старых карт уточненных диагнозов и краткого эпикриза.
При оформлении медицинских документов (справок, направлений и др.) регистраторы имеют право задерживать неправильно выданные и неверно оформленные документы и передавать их для выяснения администрации. Вместе с тем, они несут ответственность за документы, наряду с лицами, выдавшими документ. Особого внимания требует оформление ЛН (больничных листов). Бланки ЛН, выданные врачами, регистрируются в «Книге регистрации ЛН».
66. Отделение профилактики, его структура и организация работы. 71. Диспансеризация населения, её содержание и медико-социальное значение. 72. Показатели оценки организации и эффективности диспансеризации. 73. Диспансеры, их виды, основные функции.
Отличительная особенность медицинской помощи, оказываемой в поликлиниках, - органическое сочетание лечебной и профилактической работы в деятельности всех врачей этого учреждения.
3 основных направления в профилактической врача:
а) санитарно-просветительная работа - при общении с каждым больным ему должны разъясняться принципы ЗОЖ и режима по конкретному заболеванию, основы рационального и лечебного питания, вред курения и злоупотребления алкоголем и другие санитарно-гигиенические аспекты; также врач проводит лекции в поликлинике и на предприятиях, выпускает санитарные бюллетени и другие информационные материалы и прочее.
б) прививочная работа - осуществляется под руководством врачей-иммунологов инфекционистами и участковыми терапевтами поликлиники (в последние годы остро встала необходимость поголовной вакцинации взрослого населения против дифтерии)
в) диспансеризация (диспансерный метод) – это метод активного динамического наблюдения за состоянием здоровья населения, направленный на укрепление здоровья и повышение трудоспособности, обеспечение правильного физического развития и предупреждение заболеваний путем проведения комплекса лечебно-оздоровительных и профилактических мероприятий. В диспансерном методе работы ЛПУ наиболее полно выражается профилактическая направленность ЗО.
Контингенты, подлежащие диспансеризации, включают как здоровых, так и больных людей.
1-ая группа (здоровые) включает:
- лица, которые в силу своих физиологических особенностей требуют систематического наблюдения за состоянием здоровья (дети, подростки, беременные женщины);
- лица, испытывающие воздействие неблагоприятных факторов производственной среды;
- декретированные контингенты (пищевики, работники коммунальной службы, работники общественного и пассажирского транспорта, персонал детских и лечебно-профилактических учреждений и др.);
- спецконтингенты ( лица, пострадавшие от катастрофы на ЧАЭС);
- инвалиды и участники Великой Отечественной войны и приравненные к ним контингенты.
Диспансеризация здоровых имеет целью сохранение здоровья и трудоспособности, выявление факторов риска развития заболеваний и их устранение, предупреждение возникновения заболеваний и травм путем осуществления профилактических и оздоровительных мероприятий.
2-ая группа (больные) включает:
- больные хроническими заболеваниями;
- реконвалесценты после некоторых острых заболеваний;
- больные с врожденными (генетическими) заболеваниями и пороками развития.
Диспансеризация больных предусматривает раннее выявление заболеваний и устранение причин, способствующих их возникновению; предупреждение обострений, рецидивов, осложнений; сохранение трудоспособности и активного долголетия; снижение заболеваемости, инвалидности и смертности путем оказания всесторонней квалифицированной лечебной помощи, проведения оздоровительных и реабилитационных мероприятий.
Задачи диспансеризации:
- выявление лиц с факторами риска и больных на ранних стадиях заболеваний путем проведения ежегодных профилактических осмотров обязательных контингентов и по возможности других групп населения
- активное наблюдение и оздоровление больных и лиц с факторами риска
- обследование, лечение и реабилитация больных по обращаемости, динамическое наблюдение за ними
- создание автоматизированных информационных систем и банков данных по диспансерному учету населения.
Этапы диспансеризации:
1ый этап. Учет, обследование населения и отбор контингентов для постановки на диспансерный учет.
а) учет населения по участкам путем проведения переписи средним медицинским работником
б) обследование населения с целью оценки состояния здоровья, выявления факторов риска, раннего выявления больных.
Выявление больных осуществляется при профилактических осмотрах населения, при обращении больных за медицинской помощью в ЛПУ и на дому, при активных вызовах к врачу, а также при проведении специальных обследований по поводу контактов с инфекционным больным.
Различают 3 вида профилактических осмотров:
1) предварительный - проводится лицам, поступающим на работу или учебу с целью определения соответствия (пригодности) рабочих и служащих выбранной ими работе и выявления заболеваний, которые могут явиться противопоказаниями для работы в данной профессии.
2) периодический - проводится лицам в плановом порядке в установленные сроки определенным группам населения и при текущей обращаемости за медицинской помощью в лечебно-профилактические учреждения.
К контингентам, подлежащим обязательным периодическим осмотрам, относятся:
- рабочие промышленных предприятий с вредными и опасными условиями труда;
- работники ведущих профессий сельскохозяйственного производства;
- декретированные контингенты;
- дети и подростки, юноши допризывного возраста;
- учащиеся ПТУ, техникумов, студенты ВУЗов;
- беременные женщины;
- инвалиды и участники Великой Отечественной войны и приравненные к ним контингенты;
- лица, пострадавшие от Чернобыльской катастрофы.
В отношении остального населения врач должен использовать каждую явку пациента в медицинское учреждения для проведения профилактического осмотра.
3) целевой - проводится для раннего выявления больных отдельными заболеваниями (туберкулезом, злокачественными новообразованиями и т.д.)
Основными формами профилактических осмотров являются
а. индивидуальные - проводятся:
- по обращаемости населения в ЛПУ (за справкой, с целью оформления санаторно-курортной карты, в связи с заболеванием);
- при активном вызове лиц, обслуживаемых поликлиникой, для диспансерного осмотра в поликлинику;
- при посещении врачами больных хроническими заболеваниями на дому;
- среди лиц, находящихся на лечении в стационаре;
- при обследовании лиц, находившихся в контакте с инфекционным больным.
Это основная форма медицинских осмотров неорганизованного населения.
б. массовые - проводятся, как правило, среди организованных групп населения: детей детских дошкольных и школьных учреждений, юношей допризывного возраста, учащихся средних специальных заведений и студентов ВУЗов, рабочих и служащих предприятий, учреждений. Массовые профилактические осмотры, как правило, носят комплексный характер и объединяют периодические и целевые.
Осмотры организованных коллективов проводятся на основе согласованных планов-графиков и регламентируются соответствующими приказами Министерства здравоохранения.
Данные медицинских осмотров и результаты проведенных обследований заносятся в учетную медицинскую документацию («Медицинскую карту амбулаторного больного», «Индивидуальную карту беременной и родильницы», «Историю развития ребенка»).
По результатам осмотра дается заключение о состоянии здоровья и определяется группа наблюдения:
а) группа «здоровые» (Д1) – это лица, которые не предъявляют жалоб и у которых в анамнезе и при осмотре не выявлены отклонения в состоянии здоровья.
б) группа «практические здоровые» (Д2) – лица, имеющие в анамнезе хронические заболевания без обострений в течение нескольких лет, лица с пограничными состояниями и факторами риска, часто и длительно болеющие, реконвалесценты после острых заболеваний.
в) группа «хронические больные» (Д3):
- лица с компенсированным течением заболевания с редкими обострениями, непродолжительной потерей трудоспособности, не препятствующего выполнению обычной трудовой деятельности;
- больные с субкомпенсированным течением заболевания, у которых отмечаются частые ежегодные обострения, продолжительная потеря трудоспособности и ее ограничение;
- больные с декомпенсированным течением заболевания, имеющие устойчивые патологические изменения, необратимые процессы, ведущие к стойкой утрате трудоспособности и инвалидности.
При выявлении заболевания у осматриваемого врач заполняет статистический талон (ф.025/2-у); делает записи о состоянии здоровья в медицинской карте амбулаторного больного (ф.025/у). Лица, отнесенные к третьей группе здоровья берутся на диспансерный учет участковым врачом или врачом-специалистом. При взятии больного на диспансерный учет на больного заводится контрольная карта диспансерного наблюдения (ф.030/у), которая хранится у врача, осуществляющего диспансерное наблюдение за больным. В контрольной карте указываются: фамилия врача, дата взятия на учет и снятия с учета, причина снятия, заболевание, по поводу которого взят под диспансерное наблюдение, номер амбулаторной карты больного, его фамилия, имя, отчество, возраст, пол, адрес, место работы, посещаемость врача, записи об изменениях первоначального диагноза, сопутствующих заболеваниях, комплекс лечебно-профилактических мероприятий.
Проведение профилактического осмотра без последующих лечебно-оздоровительных и профилактических мероприятий не имеет смысла. Поэтому на каждого диспансеризуемого составляется план диспансерного наблюдения, который отмечается в контрольной карте диспансерного наблюдения и в медицинской карте амбулаторного больного.
2ой этап. Динамическое наблюдение за состоянием здоровья диспансеризуемых и проведение профилактических и лечебно-оздоровительных мероприятий.
Динамическое наблюдение за диспансеризуемым проводится дифференцированно по группам здоровья:
а) наблюдение за здоровыми (1 группа) - осуществляется в виде периодических медицинских осмотров. Обязательные контингенты населения проходят ежегодные осмотры по плану в установленные сроки. В отношении остальных контингентов врач должен максимально использовать любую явку пациента в медицинское учреждение. В отношении этой группы населения проводятся оздоровительные и профилактические мероприятия, направленные на предупреждение заболеваний, укрепления здоровья, улучшение условий труда и быта, а также пропаганда ЗОЖ.
б) наблюдение за лицами, отнесенными ко 2 группе (практически здоровые) имеет целью устранение или уменьшение факторов риска развития заболеваний, коррекцию гигиенического поведения, повышение компенсаторных возможностей и резистентности организма. Наблюдение за больными, перенесшими острые заболевания, имеет целью предупреждение развития осложнений и хронизации процесса. Частота и длительность наблюдения зависят от нозологической формы, характера процесса, возможных последствий (после острой ангины длительность диспансеризации составляет 1 месяц). Диспансерному наблюдению у врача-терапевта подлежат больные с острыми заболеваниями, имеющими высокий риск хронизации и развития тяжелых осложнений: острая пневмония, острая ангина, инфекционный гепатит, острый гломерулонефрит и другие.
в) наблюдение за лицами, отнесенными к 3 группе (хронические больные) - осуществляется на основе плана лечебно-оздоровительных мероприятий, который предусматривает число диспансерных явок к врачу; консультации врачей специалистов; диагностические исследования; медикаментозное и противорецидивное лечение; физиотерапевтические процедуры; лечебную физкультуру; диетическое питание, санаторно-курортное лечение; санацию очагов инфекции; плановую госпитализацию; реабилитационные мероприятия; рациональное трудоустройство и т.д.
Диспансерную группу больных хроническими заболеваниями, подлежащих диспансерному наблюдению врачами-терапевтами составляют больные со следующими заболеваниями: хронический бронхит, бронхиальная астма, бронхоэктатическая болезнь, абсцесс легкого, гипертоническая болезнь, НЦД, ИБС, язвенная болезнь желудка и 12-перстной кишки, хронический гастрит с секреторной недостаточностью, хронический гепатит, цирроз печени, хронический холецистит и ЖКБ, хронический колит и энтероколит, неспецифический язвенный колит, мочекаменная болезнь, хронический гломерулонефрит, хронический пиелонефрит, остеоартроз, ревматизм, ревматоидный артрит, часто и длительно болеющие. При наличии в поликлинике врачей узких специальностей профильные больные в зависимости от возраста и стадии компенсации могут находиться под диспансерным наблюдением у этих специалистов.
Группу диспансерных больных, подлежащих диспансерному наблюдению врачом-хирургом, составляют больные с флебитом и тромбофлебитом, варикозным расширением вен нижних конечностей, пострезекционные синдромы, хроническим остеомиелитом, эндартериитом, трофическими язвами и т.д.
В ходе динамического наблюдения намеченные мероприятия в течение года выполняются, корректируются, дополняются. В конце года на каждого диспансеризуемого заполняется этапный эпикриз, который отражает следующие моменты: исходное состояние больного; проведенные лечебно-оздоровительные мероприятия; динамика течения заболевания; итоговая оценка состояния здоровья (улучшение, ухудшение, без изменений). Эпикриз просматривается и подписывается заведующим отделением. Во многих ЛПУ для удобства используются специальные бланки типа «план-эпикриз диспансерного наблюдения», которые вклеиваются в медицинскую карту и позволяют значительно сократить затраты время на оформление документации.
3ий этап. Ежегодный анализ состояния диспансерной работу в ЛПУ, оценка ее эффективности и разработка мер по ее совершенствованию.
Проведение диспансеризации населения регламентируется следующими документами:
Приказ МЗ РБ №10 от 10.01.94 г. «Об обязательных медицинских осмотрах работающих, занятых во вредных и опасных условиях труда» (приложение 1).
Приказ МЗ РБ №159 от 20.10.95 г. «О разработке программ интегрированной профилактики и совершенствовании метода диспансеризации» (приложение 2).
Приказ МЗ РБ №159 от 27.06.97 г. «О выполнении программы интегрированной профилактики неинфекционных заболеваний (СИНДИ) в Республике Беларусь».
Статистический анализ диспансерной работы проводится на основе расчета трех групп показателей:
- показателей, характеризующих организацию и объем диспансеризации;
- показателей качества диспансеризации (активности врачебного наблюдения);
- показателей эффективности диспансеризации.
а) показатели объема диспансеризации
1. Охват диспансерным наблюдением больных данной нозологической формой:
 2.
Структура больных, состоящих на
диспансерном учете:
2.
Структура больных, состоящих на
диспансерном учете:
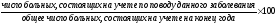
б) показатели качества диспансеризации
1. Своевременность охвата диспансерным наблюдением вновь выявленных больных:
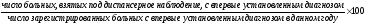 2.
Активность выполнения явок к врачу:
2.
Активность выполнения явок к врачу:
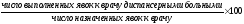
3. Процент госпитализированных диспансерных больных:

Аналогично рассчитывается активность выполнения других лечебно-диагностических и оздоровительных мероприятий среди диспансеризуемых (диетпитание, санаторно-курортное лечение, противорецидивное лечение и т.д.)
в) показатели эффективности диспансеризации
1. Изменения в состоянии здоровья диспансеризуемых (с улучшением, с ухудшением, без изменений)
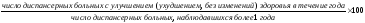 2.
Удельный вес больных, имевших обострение
заболевания, по поводу которого
осуществляется диспансерное наблюдение.
2.
Удельный вес больных, имевших обострение
заболевания, по поводу которого
осуществляется диспансерное наблюдение.
 3.
Заболеваемость с временной утратой
трудоспособности диспансеризуемых (в
случаях и днях):
3.
Заболеваемость с временной утратой
трудоспособности диспансеризуемых (в
случаях и днях):

4. Первичная инвалидность среди диспансеризуемых:
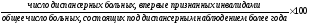
5. Летальность диспансеризуемых:
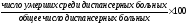
Анализ диспансерной работы проводится в конце года по участкам, по отделениям и по учреждению в целом дифференцированно по характеру патологии, показатели оцениваются их в динамике по сравнению с аналогичными показателями за другие годы.
Диспансер (англ. распределять, опекать) - это основное специализированное учреждение, которое обеспечивает лечебно-профилактическую помощь больным определенного профиля и является организационно-методическим центром по вопросам борьбы с определенными болезнями на конкретной территории; это самостоятельное учреждение ЗО имеющее права юридического лица, печать, счет, устав, правила внутреннего распорядка. Руководит диспансером главный врач, штаты зависят от количества обслуживаемого населения, уровня заболеваемости, эпидемической обстановки. Работа строится по территориальному принципу.
Задачи диспансера и их роль в повышении качества специализированной помощи:
- оказание квалифицированной , специализированной лечебно-консультативной и диагностической помощи
- осуществление диспансеризации больных и организация диспансерного наблюдения за ними в лечебных учреждениях
- организационно-методическое руководство деятельностью территориальных медучреждений общелечебной сети
- осуществление учета больных, анализ заболеваемости, инвалидности, смертности, ведение регистрации больных, разработка профилактических и организационных мероприятий
- организация и проведение семинаров, конференций с целью повышения уровня знаний по соответствующей патологии
- проведение массовых профилактических медицинских осмотров
- внедрение новых методов диагностики, лечения и профилактики в ЛПО
- распространение знаний среди населения, гигиеническое обучение и воспитание.
Диспансером также оказывается социальная помощь больным (решение вопросов о трудоустройстве, опека над недееспособными больными, решение жилищных вопросов и др.)
Структура диспансера:
1. Амбулаторно-поликлиническое отделение (ведет специализированный амбулаторный прием)
2. Диагностическое отделение (лаборатории, кабинет радиоизотопной диагностики, кабинет лучевой диагностики и др.)
3. Стационар
4. Организационно-методический отдел
Виды диспансеров по профилю (количество в РБ указано на 1997 г.):
- кожно-венерологические диспансеры – 35
- противотуберкулезные диспансеры – 30
- психоневрологические диспансеры – 14
- онкологические диспансеры – 11
- наркологические диспансеры – 10
- эндокринологические диспансеры – 5
- сердечно-сосудистые диспансеры – 5
- специализированные диспансеры для пострадавших на ЧАЭС – 2
Всего в РБ на 1997 г. насчитывалось 113 диспансеров.
По локализации диспансеры могут быть республиканские, областные, городские, межрайонные.
Взаимосвязь в работе диспансера и поликлиники: поликлиника по показаниям направляет больных в диспансеры соответствующего профиля для осуществления лечебно-диагностических и реабилитационных мероприятий; диспансер передает в поликлинику документацию об обследованных и пролеченных больных, осуществляет организационно-методическое руководство работы поликлиник по своему профилю, проводит семинары, конференции и др. для повышения общего уровня знаний врачей по конкретной патологии, внедряет новые методы диагностики и лечения и др.
