
Ендодонтія / 13 Микрохирургическая эндодонтия / 12 Обработка перешейка
.docОбработка перешейка
До недавнего времени существование перешейка было известно только на теоретическом уровне из анатомических и гистологических исследований (Hess, 1925 a, b; Meyer, 1955 а) и не предполагалось, что наличие перешейка может иметь клинические последствия и что это следует принимать во внимание при проведении резекции верхушки корня.
В каналах с некротизированной пульпой микроорганизмы находятся не только в апикальной трети, но и в перешейке. Поэтому одна из основных задач микрохирургии -очистка и пломбирование этого участка. Наши клинические исследования показали, что основной причиной неэффективности хирургического лечения в 80% случаев является неадекватная обработка перешейка (или вообще отсутствие этой обработки).
Существует множество вариантов формы перешейка. Ультразвуковая обработка этого участка требует особой осторожности, поскольку перешеек расположен в тонкой, хрупкой части зуба. В противном случае легко получить перфорацию.
Выбор ультразвуковой насадки зависит от формы верхушки корня. Если перешеек находится в тонкой части корня, его обработку рекомендуется проводить насадкой СТ-1 с острым кончиком. Если же перешеек локализуется в более широкой части корня, используют насадку СТ-5.
Обычно перешеек проходит в направлении от вестибулярной к оральной поверхнос-ти корня. Его обработку вначале проводят прерывисто с охлаждением водой, чтобы следовать ходу перешейка. Под микроскопом при среднем увеличении (х12—16) проверяют, сохранен ли ход перешейка. Затем обработку продолжают насадкой СТ-5 с обильным орошением водой.
Ретроградную обработку канала проводят на всю активную рабочую длину трехмиллиметровой насадки. Качество обработки, форму и чистоту перешейка оценивают под большим увеличением (более х16).

Рис. 661. Рентгенограмма до операции.
На нижнем левом первом моляре ранее была проведена резекция верхушки корня с ретроградным пломбированием амальгамой. Через 3 года после лечения появилась припухлость щеки. На рентгенограмме обнаружен периапикальный очаг деструкции кости в области медиального корня, образовавшийся предположительно в результате повторного инфицирования.
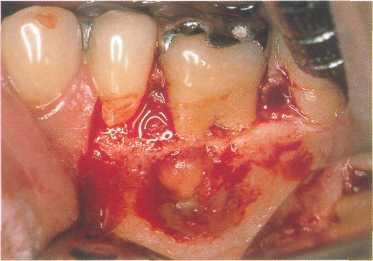
Рис. 662. Отслаивание лоскута.
После отслаивания лоскута обнаружены большой костный дефект и грануляционная ткань, связанная с корнем моляра. Причиной деструкции костной ткани стал необработанный перешеек, содержащий инфицированную ткань.
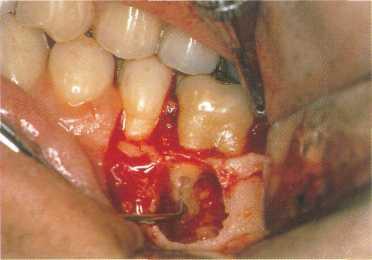
Рис. 663. Ультразвуковая обработка.
Проведен тщательный кюретаж костной полости, из медиальных каналов удалена амальгама. После этого стало видно, что каналы были обработаны плохо, а перешеек - вовсе не обработан. Проведена ультразвуковая обработка апикальной части каналов и перешейка параллельно длинной оси зуба.
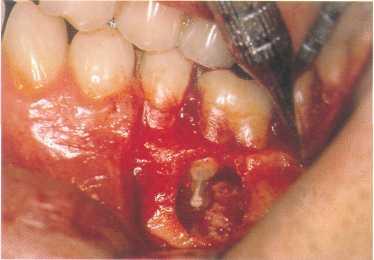
Рис. 664. Ретроградное пломбирование.
Каналы и перешеек были запломбированы материалом Super ЕВА - упроченным цинкоксид-эвгенольным цементом. Лоскут пришит на место.
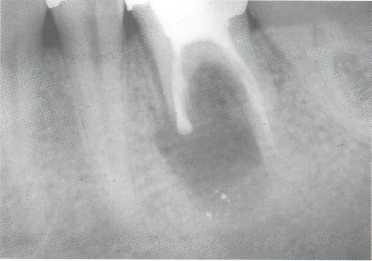
Рис. 665. Постоперационная рентгенограмма. Цемент Super-EBA не такой рентгеноконтрастный, как амальгама. Пломбировочный материал соединяет два медиальных канала, показывая локализацию перешейка. Это типичное изображение запломбированного перешейка. Отдельные округлые ретропломбы (рис. 661) в микрохирургии моляров будут встречаться все реже и реже.
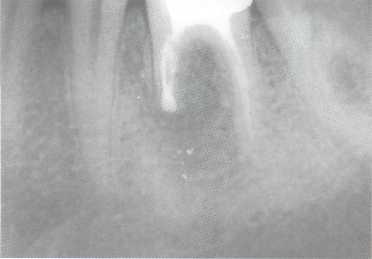
Рис. 666. Наблюдение. Через 6 мес. четко видны признаки регенерации коечной ткани. Это подтверждает то, что причиной неэффективности предыдущего лечения было отсутствие обработки перешейка.
