
urologia
.pdf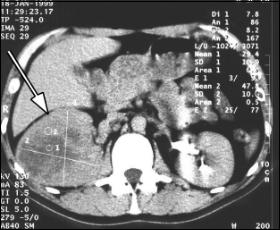
Викиди крові з одного вічка сечовода є цінним симптомом, що відразу позначає «зону інтересу».
При ультразвуковому дослідженні НКР має чіткі ознаки: велике утворення, пов’язане з ниркою, що часто змінює морфологію чашечко-мискової системи. Звичайно внутрішня структура неоднорідна, контури нечіткі. Утворення може бути ізоехогенним, гіперехогенним або гіпоехогенним залежно від гістологічної структури пухлини. Сучасна діагностична апаратура допомагає діагностувати пухлину діаметром до 1 см, чітко провести диференційну діагностику між пухлиною і кістою нирки. Можливості ультразвукової діагностики дозволяють виявити НКР на доклінічній стадії. Близько у 50 % хворих, лікованих із приводу НКР, захворювання виявляється під час скринінгових УЗД на доклінічних стадіях.
При виявленні НКР слід провести обстеження для визначення клінічної стадії захворювання і підготовки пацієнта до хірургічного лікування. Обстеження включає: збір анамнезу, фізикальне дослідження, клінічні аналізи крові, ниркові та печінкові функціональні тести, аналізи сечі, рентгенографію грудної клітки.
Для визначення клінічної стадії захворювання багато важить комп’ютерна томографія (КТГ) і магніторезонансне дослідження (МРД) (рис. 38).
Завданням КТГ і МРД є уточнення розповсюдження НКР в органи і на навколишню клітковину, суміжні органи, наявність або відсутність регіонарного лімфаденіту, пухлинної інвазії нир-
Рис. 38. Комп’ю- терна томографія пухлини правої нирки
129
кової або порожнистої вени. Якщо за даними КТГ припускається інвазія порожнистої вени, слід виконати нижню контрастну венокавографію.
Ниркова ангіографія необхідна хворим із пухлинною інвазією порожнистої вени або в разі потреби резекції нирки при НКР єдиної нирки, а також при вираженому дефіциті функції контрлатеральної нирки.
Стадії нирково-клітинного раку за системою TNM
(рис. 39, див. кол. вкл.).
Т1 — невеличка пухлина, мінімальна зміна контурів нирки; Т2 — велика пухлина, зміна контурів нирки; Т3а— розповсюдження пухлини на приниркову жирову клітко-
вину;
Т3b — ураження пухлиною ниркової вени;
Т3c — піддіафрагмальне ураження порожнистої вени; Т4а — розповсюдження на суміжні структури;
Т4b — ураження верхньої порожнистої вени; N0 — лімфовузли не уражені;
N1 — ураження одного лімфовузла;
N2 — ураження багатьох лімфовузлів;
N3 — нерухомі лімфовузли; М1 — віддалені метастази.
Лікування. Єдиним радикальним методом лікування НКР є хірургічне втручання. Радикальна нефректомія — операція вибору в хворих на локалізований однобічний НКР і з нормальною функціонуючою ниркою з протилежного боку (рис. 40; 41; 42, див. кол. вкл.). Радикальна нефректомія полягає у видаленні всієї нирки в межах фасції Герота. Надниркову залозу теж видаляють, якщо уражено верхній полюс нирки. Думка про переваги регіонарної лімфаденектомії суперечлива, частіше її виконують з метою інтраопераційного уточнення стадії захворювання. Радикальну нефректомію потрібно виконувати із суворим дотриманням правил онкології — перев’язки магістральних судин нирки до виділення пухлини. Найбільш поширеними є торакоабдомінальний і трансперитонеальний доступи до нирки, що дозволяють дотриматися цього найважливішого правила.
П’ятирічна виживаність у хворих із Т1 і Т2 — 70–80 %. При залученні у процес приниркової жирової клітковини — 60–70 %, ниркової вени — 50–60 %, порожнистої вени — 40–50 %, регіо-
130
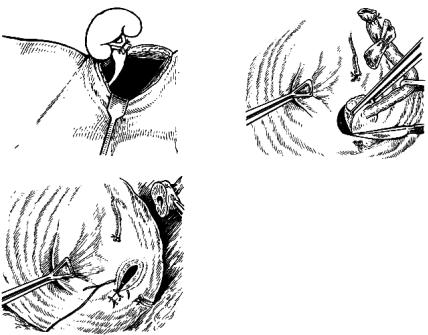
аб
в |
Рис. 40. Радикальна нефроуре- |
теректомія: а–в — етапи операції |
нарних лімфовузлів — 5–20 %, суміжних органів — 0–5 %, а за наявності віддалених метастазів — 0–5 %.
У хворих із метастазами НКР нефректомія є паліативним методом лікування і застосовується при тяжких ускладненнях, по- в’язаних із місцевими проявами. У деяких випадках альтернативою є емболізація судин нирки.
Багато урологів вважають, що при значно зрослих можливостях анестезіології та техніки операцій у будь-якому випадку, якщо є шанс видалити пухлину, потрібно оперувати. Видалення великих пухлин у хворих із метастазами доцільно з таких міркувань:
1.Нефректомія ліквідує обтяжливі симптоми захворювання і значно поліпшує якість життя. Як правило, припиняються болі, озноби, з’являється апетит.
2.Операція ліквідує ускладнення, пов’язані з розпадом пухлини (кровотечі, інтоксикація).
3.Після видалення основного масиву пухлини створюються більш сприятливі можливості для подальшої хіміота променевої терапії.
131
Останнім часом, у зв’язку з широким впровадженням у практику ультразвукових методів дослідження, можливою є діагностика пухлин нирки на ранніх стадіях і постало питання про застосування органозберігаючих операцій, серед яких перевагу віддають резекції нирки. Енуклеація пухлини з онкологічних позицій неприпустима, тому що вона не гарантує радикалізації операції.
Під час обговорення цієї проблеми на Європейських конгресах урологів дійшли до такої угоди: резекція при раку однієї нирки і другій здоровій можлива при пухлині до 3 см у діаметрі. При пухлині від 3 до 5 см у діаметрі операція можлива у хворих з однією ниркою. Якщо діаметр пухлини перевищує 5 см, резекція нирки недоцільна.
У хворих з поодинокими операбельними метастазами виправдане хірургічне лікування з видаленням первинного і метастатичного осередків. П’ятирічна виживаність становить 30–35 %. Відповідно до багатьох існуючих методик лікування метастатичного НКР потрібно видалити первинну пухлину, проте перевагу нефректомії не доведено. Метастази виявляються приблизно в однієї третини хворих при первинній діагностиці. Застосування різноманітних гормональних і цитотоксичних хіміопрепаратів як монотерапії у різноманітних комбінаціях дає позитивний ефект менше ніж у 15 % випадків. Нирково-клітинний рак не є чутливим до променевої терапії, проте цей метод можна застосовувати як паліативний за тяжкої симптоматики, зумовленої наявністю метастазів (наприклад, при метастазах у кістки).
Обнадійливі результати отримано при застосуванні імунотерапії — інтерферону й інтерлейкіну-2. Виявлено чутливість у 30– 40 % випадків.
НЕФРОБЛАСТОМА (ПУХЛИНА ВІЛЬМСА)
Виявляється переважно у дитячому віці (від 2 до 5 років). Втім, нефробластома може уражати як немовлят, так і людей старшоговіку(до70 років). Увиникненні цієїпухлинивеликурольвідіграють генетичні фактори. Нефробластома звичайно є однобічною, але у 5–8 % випадків трапляється двобічне ураження.
На початкових стадіях клінічна картина нефробластоми бідна на симптоми. За даними А. А. Дурнова і співавторів (1981), відзна-
132
чаються зміна поведінки — у 80 %, нездужання — у 76 %, блідість шкірних покривів — у 90 %, підвищення температури — у 60 %, блювання — у 12 %, зниження апетиту — у 75 %, схуднення — у 76 %, біль у животі — у 46 % хворих. Надалі наростають клінічні прояви захворювання. У дитини промацується пухлина, що є першим симптомом хвороби. З’являється розширення підшкірної венозної сітки живота. Хворого турбує біль, підвищується артеріальний тиск. Гематурія відзначається у 8–25 % випадків. Виникнення метастазів обтяжує стан хворого і призводить до появи нових симптомів.
Найбільш інформативними методами діагностики нефробластоми є ультразвукове і рентгенологічне дослідження.
Правильно зібраний анамнез, дані об’єктивного дослідження мають привернути увагу лікаря до необхідності обстеження нирок.
Ультразвукова томографія, крім високої інформативності, має й іншу істотну перевагу — метод неінвазивний і нешкідливий, що особливо важливо при обстеженні дітей. На ехограмах пухлина має вигляд неоднорідного утворення з кістоподібними ділянками.
Подальше уточнення характеру захворювання, оцінка функціонального стану обох нирок пов’язані з рентгенологічним дослідженням — екскреторною урографією. На урограмі добре помітні контури нирок, зміни форми, деформації чашечко-мискової системи і дефекти її наповнення аж до повної відсутності функції нирки. Можна також скласти уяву про стан контрлатеральної нирки.
Великі діагностичні можливості має рентгенівська комп’ютерна томографія, особливо ядерно-магнітний резонанс.
Лікування хворих на нефробластому має бути комплексним, поєднувати оперативні, променеві та лікарські методи. Спочатку призначається передопераційна поліхіміотерапія (вінкристин, циклофосфан, адріаміцин). Комбінація цих препаратів дозволяє одержати позитивний результат у 80 % хворих. Головна мета передопераційної хіміотерапії — зменшення розмірів пухлини і метастазів. Новоутворення зменшується більш ніж на 50 %, тому значно поліпшуються умови виконання операції. Оперативне втручання є наступним етапом лікування. Нефректомію виконують трансперитонеальним доступом. Нирку видаляють єдиним блоком з принирковою та позачеревинною клітковиною й ураженими лімфовузлами.
133
Післяопераційне лікування залежить від остаточно встановленої стадії захворювання. При II стадії проводять 4 курси хіміотерапії, а при ІІб, III–IV стадіях — променеву терапію на зону вилученої нирки і метастази та хіміотерапію тривалістю 1,5–2,0 роки.
Прогноз залежить від своєчасно встановленого діагнозу, віку хворого, ступеня диференціювання нефробластоми.
ПЕРЕХІДНО-КЛІТИННА КАРЦИНОМА НИРКОВОЇ МИСКИ
Захворювання виявляється у 5–7 % випадків усіх злоякісних новоутворень нирки. Двобічні ураження трапляються рідко (2– 4 %).
Перехідно-клітинна карцинома (ПКК) становить 3–4 % від усіх онкоурологічних захворювань. Приблизно у 30–50 % хворих на ПКК ниркової миски розвивається перехідно-клітинний рак сечового міхура.
Найчастішим симптомом ПКК є моносимптомна гематурія у 70–90 % випадків. Біль у крижовій ділянці виникає у тих пацієнтів, у яких ПКК є причиною субренальної або інтраренальної обструкції. У деяких хворих ПКК проявляється гідронефротичною трансформацією нирки, а якщо приєднується інфекція — клінічними проявами обструктивного пієлонефриту.
У 5–10 % пацієнтів захворювання проявляється іритативною симптоматикою.
Алгоритм обстеження хворого з підозрою на ПКК ниркової миски включає: внутрішньовенну урографію, ретроградну пієлографію, селективне цитологічне дослідження верхніх сечовивідних шляхів.
Якщо на видільній або ретроградній пієлограмі визначається дефект наповнення, то ультрасонографія допомагає відрізнити пухлину від рентгенонегативного конкремента. Важливе значення в діагностиці має комп’ютерна томографія «тонкими зрізами» з уведенням контрастної речовини і без неї.
Визначити остаточний діагноз допомагають результати уретерореноскопії та біопсії.
134
Стадії перехідно-клітинної карциноми ниркової миски за системою ТNМ
ТaТis — пухлина обмежена слизовою оболонкою;
Т1 — проростання у власну пластинку слизової оболонки
(Lamina propria);
Т2 — проростання у м’язовий шар; Т3 — розповсюдження в паренхіму нирки;
Т4 — розповсюдження у суміжні органи; N1 — розповсюдження в лімфовузли; М1 — віддалені метастази.
У хворих із локалізованою ПКК ниркової миски і нормальною функцією контрлатеральної нирки методом вибору в лікуванні є нефроуретеректомія.
Для хворих із високодиференційованою неінвазивною ПКК ниркової миски п’ятирічна виживаність після нефроуретеректомії становить 75–90 %.
Хворі потребують тривалого спостереження, включаючи контрольні ендоскопічні дослідження, у зв’язку з можливістю імплантаційних метастазів у сечовому міхурі.
Пацієнти з розповсюдженим метастатичним процесом одержують хіміотерапію, променева терапія неефективна.
ДОБРОЯКІСНІ ПУХЛИНИ НИРОК
Ці пухлини трапляються рідко і становлять менше 2 % від усіх пухлин нирок.
Аденоми нирки вперше описав Вell. Це невеличкі, менше 3 см, пухлини кори нирки. Завжди перебігають безсимптомно і виявляються випадково. Розрізнити аденому нирки і нирковоклітинний рак клінічно неможливо.
Діагностика. Диференційний діагноз можливий тільки при гістологічному дослідженні.
Онкоцитоми — доброякісні пухлини, що не відрізняються від НКР малих розмірів за клінічними і радіологічними даними. Можуть виявлятися гематурією. Верифікація діагнозу тільки гістологічна.
Лікування хірургічне — резекція нирки або нефректомія.
135
Ангіоміоліпоми — доброякісні пухлини, що можуть бути солітарними утвореннями і є проявом системного захворювання
—туберозного склерозу. Воно виявляється характерною тріадою: ураженням головного мозку (затримка розумового розвитку, епілепсія), ураженням шкіри (аденоми сальних залоз, ниркові гамартоми).
Ангіоміоліпоми діагностуються при УЗД і КТГ. Як пухлини множинні або солітарні, що мають жирову тканину, при КТГ оцінюються за шкалою Hounstield у 40 балів і нижче.
Лікування залежить від розмірів пухлини. Пухлини до 4 см лікування не потребують. Хворі підлягають щорічному обстеженню
—сонографічному або КТГ. При пухлинах понад 4 см із тенденцією до росту проводять емболізацію або хірургічне лікування. Методи лікування мають бути нефрозберігаючими.
Ренінсекретуючі пухлини юкстагломерулярних клітин не визначаються радіографічними методами. Хворих піддають хірургічному лікуванню.
Інші доброякісні пухлини нирок — фіброми, міоми, ліпоми, лімфангіоми, гемангіоми — визначаються за допомогою радіографічних методів як великі утворення. Їхня диференційна діагностика з НКР клінічними і радіографічними методами неможлива, тому їх розпізнають за допомогою гістологічного дослідження після хірургічного видалення.
ПУХЛИНИ СЕЧОВОДА
Рідкісні новоутворення сечовідних шляхів, що проявляються гематурією і симптомами субренальної обструкції, частіше хронічної, і характеризуються повільним ростом. Переважна більшість пухлин злоякісні і найчастіше є ПКК. Плоскоклітинна карцинома трапляється вкрай рідко при хронічному запаленні й інфекції.
Специфічні фактори ризику — зловживання аналгетиками, папілярний некроз і «балканська» нефропатія. Паління є фактором ризику розвитку ПКК всіх органів, покритих уротелієм.
Діагностика здійснюється за допомогою радіографічних методів. На видільній урографії виявляються дефект наповнення й ознаки порушення уродинаміки (гідронефроз, уретерогідронефроз) різного ступеня виразності. Ретроградна уретеропієлографія підтверджує сталість дефекту наповнення. У сумнівних випадках діагноз уточнює уретеропієлоскопія, біопсія. Істотну допомогу в диференційній діагностиці рентгенонегативного конкремента і ПКК сечовода можуть надати сонографія та комп’ю-
136
терна томографія «тонкими зрізами» із заздалегідь визначеною «зоною інтересу».
Стандартним методом лікування ПКК сечовода при функціонально повноцінній контрлатеральній нирці є нефроуретеректомія, тому що ПКК є уретеліальною хворобою «зміни поля», що характеризується тенденцією до поліхронотропізму (множинні рецидиви).
При метастатичних і місцево розповсюджених формах захворювання показане комбіноване лікування (поліхіміотерапія, променева терапія).
РАК СЕЧОВОГО МІХУРА
На рак сечового міхура (РСМ) припадає 50–70 % усіх злоякісних новоутворень сечостатевої системи і 4 % усіх онкологічних захворювань. Здебільшого РСМ виникає після 40 років, переважно у чоловіків. Пухлина локалізується в усіх відділах сечового міхура, проте частіше уражаються бічні стінки сечового міхура та сечоміхуровий трикутник. Майже 97 % усіх пухлин сечового міхура — папіломи та рак. Але різна морфологічна структура зумовлює і різний клінічний перебіг цього захворювання. Одні епітеліальні пухлини сечового міхура ростуть повільно і тривало і не впливають на загальний стан людини, інші — агресивні, характеризуються швидким ростом, частим рецидивуванням і більш раннім виникненням регіонарних і віддалених метастазів. У хворих спостерігаються інтоксикація, анемія, кахексія, пієлонефрит, ниркова недостатність, повторна сечоміхурова кровотеча.
ПЕРЕХІДНО-КЛІТИННА КАРЦИНОМА СЕЧОВОГО МІХУРА
Часте онкоурологічне захворювання, що посідає четверте місце серед усіх злоякісних новоутворень у чоловіків і восьме — у жінок.
Серед факторів ризику вірогідно підтверджено вік (збільшується частота захворювання на сьомому десятку життя), професійний контакт з аніліновими барвниками й ароматичними амінами, паління (підвищує ризик захворювання в чотири рази), зловживання фенацетином, лікування циклофосфамідом. Перехідноклітинна карцинома виявляється у 90 % випадків усіх злоякісних новоутворень сечового міхура.
137
Перехідно-клітинні карциноми сечового міхура поділяються на неінвазивні (поверхневі) й інвазивні.
Неінвазивні форми можуть бути екзофітними — це папілярні пухлини, що видаються в просвіт сечового міхура, і плоскими — звичайно карцинома in situ, що має вигляд гіперемованої бархатистої ділянки, яка складається з низькодиференційованої ПКК. Інвазивні пухлини проростають у м’язову оболонку, звичайно щільні, із суцільною зоною росту.
Сучасна міжнародна класифікація раку сечового міхура
Класифікація застосовується тільки для раку і не стосується папіломи. Має бути гістологічне або цитологічне підтвердження діагнозу. Категорію Т визначають на підставі даних фізикального обстеження, променевих методів діагностики й ендоскопії; категорію N — за даними фізикального обстеження і променевих методів; категорію М — фізикального обстеження та променевих методів.
Регіонарними лімфатичними вузлами є лімфатичні вузли власне таза, розташовані нижче від біфуркації загальних клубових артерій. Розповсюдження пухлини не впливає на визначення категорії N.
Клінічна класифікація TNM
Т — первинна пухлина (рис. 43)
Додавання m указує на множинність ураження; is може додаватися до категорії Т для позначення одночасної наявності карциноми in situ.
Тх — первинна пухлина, яку неможливо оцінити; Т0 — немає даних про первинну пухлину; Та — неінвазивна папілярна карцинома;
Тis — карцинома in situ;
Т1 — пухлина розповсюджується на субепітеліальну сполучну тканину;
Т2 — пухлинна інвазія м’язового шару; Т2а — пухлинна інвазія поверхневого м’язового шару (внут-
рішня половина);
Т2b — пухлинна інвазія глибокого м’язового шару (зовнішня половина);
Т3 — пухлина розповсюджується на паравезикальну клітковину; Т3а — пухлина визначається мікроскопічно;
138
