
Tema_1-11_-_Bolezni_organov_krovobrashcheni
.pdf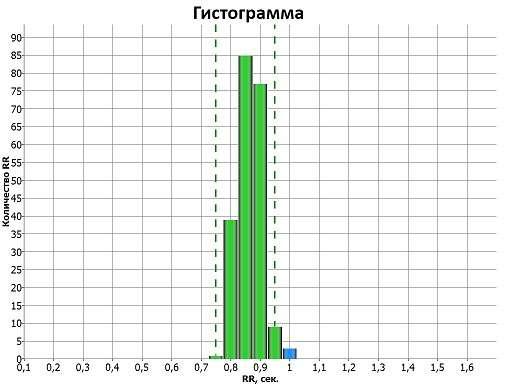
В стрессовых ситуациях, а также при патологических состояниях диаграмма будет с узким основанием и острой вершиной (эксцессивная). Ассиметричная диаграмма наблюдается при переходных процессах, нарушении стационарного процесса. Многовершинная диаграмма свидетельствует о не синусовом ритме (экстрасистолии, мерцательной аритмии).
Геометрические методы позволяют оценить вариабельность сердечного ритма с помощью следующих параметров: моды, амплитуды моды и вариационного размаха.
Мода (Mo) – соответствует количеству RR-интервалов, которые встречаются наиболее часто, следовательно, позволяют оценить реальное состояние систем регуляции пациента.
Амплитуда моды (AMo) – показывает долю интервалов, которые соответствуют значению моды. Этот параметр отражает стабилизирующий эффект централизации управления сердечным ритмом.
Вариационный размах (VAR) – соответствует разности между длительностью самого большого и самого маленького интервалов.
Для того, чтобы оценить степень адаптации сердечно-сосудистой системы к различным факторам и посмотреть степень регуляции данных процессов используются дополнительные параметры, которые рассчитываются. К ним относят индекс вегетативного равновесия (ИВР), показатель адекватности процессов регуляции (ПАПР), индекс напряжения регуляторных систем (ИН), вегетативный показатель ритма (ВПР).
Индекс вегетативного равновесия показывает соотношение влияния на сердечно-сосудистую систему симпатической и парасимпатической систем. Показатель адекватности процессов регуляции позволяет определить влияние на синусовый узел симпатического отдела. Вегетативный показатель ритма отражает баланс регуляции работы сердечно-сосудистой системы со стороны симпатического и
парасимпатического отдела вегетативной нервной системы. Индекс напряжения указывает на степень влияния нервной системы на работу сердца.
51
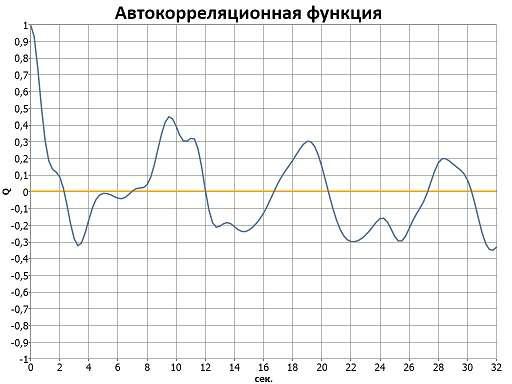
Автокорреляционный анализ используется для оценки сердечного ритма, как случайного процесса. Автокорреляционная функция представляет собой график динамики коэффициентов корреляции, получаемых при последовательном смещении анализируемого динамического ряда на одно число по отношению к своему собственному ряду. Представляет собой качественный анализ, по данным которого можно судить о влиянии на автономную систему сердца центрального звена.
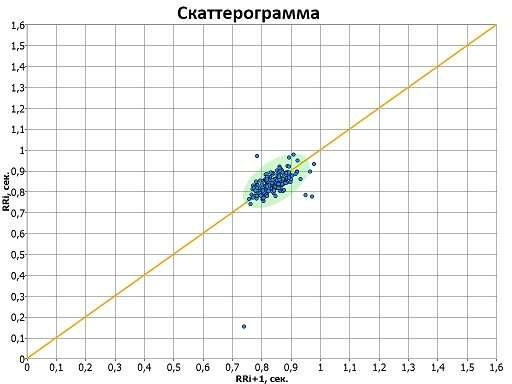
Корреляционная ритмография или скаттерография – это графическое отображение распределения кардиоинтервалов (предыдущего и последующего) в двухмерной координатной плоскости. При этом по оси абсцисс откладывается величина R—Ri, а по оси ординат — величина R—Ri+1. График и область точек, полученных таким образом (пятна Пуанкаре или Лоренца), называется корреляционной ритмограммой, или скаттерограммой. Этот способ оценки ВСР относится к методам нелинейного анализа и особенно для распознавания и анализа сердечных аритмий. На ритмограмме выделяют «облако» - эллипс, которое соответствует стандартному отклонению всех NN-интервалов.
Благодаря данному методу можно оценить активность симпатической вегетативной нервной системы по отношению к сердцу. У здорового человека на скаттерограмме эллипс будет вытянут вдоль биссектрисы.
52
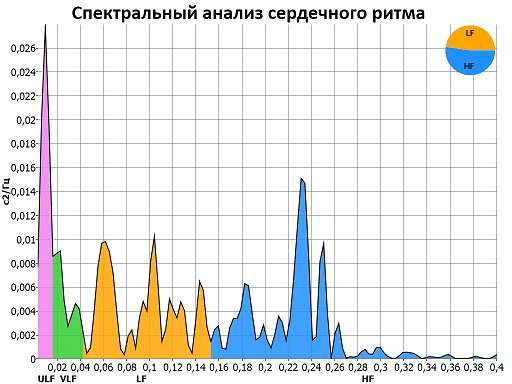
Спектральный метод анализа ВСР
Применение спектрального анализа позволяет количественно оценить влияние на работу сердца различных регуляторных систем.
Выделяют три основных спектральных компонента, которые соответствуют колебаниям ритма сердца различной периодичности.
Выделяют высокочастотные (High Frequency — HF), низкочастотные (Low Frequency — LF) и очень низкочастотные (Very Low Frequency — VLF) компоненты, которые используются при кратковременной записи ЭКГ. Для длительных записей используют также дополнительные компоненты
– ультранизкочастотные (Ultra Low Frequency (ULF)).
HF компонент связан с дыхательными движениями и отражает влияние на работу сердца блуждающего нерва.
LF компонент характеризует влияние на сердечный ритм как симпатического отдела, так и парасимпатического.
VLF и ULF компоненты отражают действие различных факторов, к которым относят, например, сосудистый тонус, систему терморегуляции и др.
Важными параметрами являются также TF – общая мощность спектра, индекс централизации
IC (вычисляется по формуле (HF+LF)/VLF)) и индекс вагосимпатического взаимодействия LF/HF. TF – позволяет оценить суммарную активности воздействий на ритм сердца вегетативной нервной системы.
LF/HF – характеризует баланс влияния на сердце парасимпатического и симпатического отделов.
53
Вариабельность сердечного ритма в проекте Kardi.Ru
В проекте Kardi.Ru, которая предлагает своим клиентам мониторинг работы сердечно-сосудистой системы, который основан на показателях Кардиовизора. Сервис Kardi.ru взял себе на вооружение еще один вид обследования, которое можно проводить используя Кардиовизор – это вариабельность сердечного ритма, который позволяет оценить адаптационные возможности организма и его функциональные резервы. О состоянии сердечно-сосудистой системы человека можно судить по степени напряжения регуляторных систем, действие которых отражается на ритме сердца.
При обследовании человек получает заключение, которое представляет собой график «Лестница состояний», на котором можно увидеть примерное функциональное состояние регуляторных систем.
54
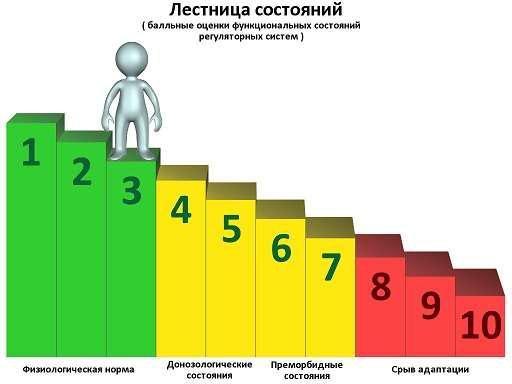
Физиологическая норма – следовательно, регуляция сердца со стороны вегетативной нервной системы в норме. Психоэмоциональное состояние и энергетическое обеспечение организма также находятся в пределах нормы.
Донозологическое состояние – наблюдается снижение адаптационных возможностей, возможны признаки утомления.
Преморбидное состояние – свидетельствует о перенапряжении регуляторных систем.
Срыв адаптации – в перенапряжении находится вегетативная нервная система, резко снижены энергетические ресурсы организма. У человека наблюдаются признаки накопленной усталости и нервного перенапряжения. Пациенту рекомендуется посетить врача-специалиста.
Одним из основных параметров будет ПАРС (IRSA), который позволяет дать комплексную оценку вариабельности сердечного ритма, на его основании определяется положение пациента на лестнице состояний.
Если клиент зарегистрирован как «Частное лицо», то после обследования он получает также наглядную кардиограмму, общее заключение и цифровые значения важных параметров.
Клиенты, которые зарегистрированы в системе Kardi.ru как «Кабинет диагностики», получают подробный отчет по вариабельности сердечного ритма, который включает спектральный анализ вариабельности сердечного ритма, пульсограмму, автокорреляционный анализ, скаттерограмму. Эти данные позволяют получить полную картину и оценить степень влияния на сердечно-сосудистую систему каждого из звеньев: симпатического, парасиматического отдела, гуморальных факторов.
Анализ вариабельности сердечного ритма позволяет оценивать общее состояние человека, выявлять адаптационные возможности организма, анализировать психоэмоциональное состояние. Вариабельность сердечного ритма может использоваться в терапевтической практике, также представляет интерес и для спортивной медицины. Может использоваться в донозологических исследованих.
55

Тема№5 Дифференцированный подход к применению интервенционных и кардиохирургических технологий при болезнях системы кровообращения.
Перфузионная сцинтиграфия миокарда с нагрузкой
В основе метода лежит фракционный принцип Sapirstein, согласно которому радионуклид в процессе первой циркуляции распределяется в миокарде в количествах, пропорциональных коронарной фракции сердечного выброса, и отражает региональное распределение перфузии. Тест с физической нагрузкой является более физиологичным и предпочтительным методом воспроизведения ишемии миокарда, однако могут быть использованы и фармакологические пробы.
Варианты перфузионной сцинтиграфии миокарда:
двухмерная перфузионная сцинтиграфия миокарда; однофотонная позитронно-эмиссионная компьютерная томография миокарда (ОПЭКТ).
Для перфузионной сцинтиграфии миокарда чаще всего используют таллий-201 и технеций-99-m.
Чувствительность и специфичность сцинтиграфии с нагрузкой составляют в среднем: 85-90 % и 70-75 % соответственно.
Показания к стресс-эхокардиографии и стресс-сцинтиграфии являются аналогичными. Выбор метода зависит от его доступности и опыта исследователей. Преимуществом стресс-эхокардиографии перед перфузионной сцинтиграфией миокарда является более высокая специфичность, возможность более точного изучения анатомии и функции сердца, более высокая доступность и меньшая стоимость, а также отсутствие облучения. Однако у 5- 10 % пациентов не удается получить адекватное изображение.
Стресс-эхокардиография и перфузионная сцинтиграфия миокарда, являясь более затратными по сравнению с ЭКГ с нагрузкой, имеют важное значение при обследовании пациентов с низкой вероятностью наличия коронарной болезни сердца, прежде всего женщин, при неоднозначных результатах ЭКГ с нагрузкой, при выборе артерии для реваскуляризации миокарда и оценки ишемии после реваскуляризации.
Рекомендации по проведению стресс-эхокардиографии и сцинтиграфии миокарда у пациентов стабильной стенокардией.
Класс I
1.Наличие изменений на ЭКГ в покое, блокады левой ножки пучка Гиса, депрессии сегмента ST более 1 мм, наличие ритма электрокардиостимулятора или синдрома Вольфа-Паркинсона-Уайта, которые не позволяют интерпретировать результаты ЭКГ с нагрузкой (В)
2.Неоднозначные результаты ЭКГ с нагрузкой при удовлетворительной ее переносимости у пациента с невысокой вероятностью коронарной болезни сердца, если диагноз вызывает сомнение (В)
Класс II а
1.Определение локализации ишемии миокарда перед реваскуляризацией миокарда (интервенционным вмешательством на коронарных артериях или аортокоронарным шунтированием) (В).
2.Альтернатива ЭКГ с нагрузкой при наличии соответствующего оборудования, персонала и средств (В).
3.Альтернатива ЭКГ с нагрузкой при низкой вероятности наличия коронарной болезни сердца, например, у женщин с атипичной болью в груди (В).
4.Оценка функционального значения умеренного стеноза коронарных артерий, выявленного при ангиографии (С).
5.Определение локализации ишемии миокарда при планировании реваскуляризации у пациентов, которым проведена ангиография (В).
56

Если пациент не может выполнить адекватную физическую нагрузку, то перечисленные выше показания (Класс I, IIа) подходят для проведения фармакологических стресс-тестов.
Мультиспиральная компьютерная томография (МСКТ) сердца и коронарных сосудов.
Показаниями для применения метода МСКТ являются: 1) определение коронарного атеросклероза на основании выявления и количественной оценки коронарного кальциноза; 2) неинвазивная коронарография; 3) неинвазивная шунтография (артериальные и венозные шунты); 4) оценка анатомии и функции камер сердца при врожденных и приобретенных болезнях сердца; 5) КТА аорты, легочной артерии, периферических артерий и вен. Проведение МСКТ и электронно-лучевой томографии с целью выявления кальциноза коронарных артерий оправдано: 1) при обследовании мужчин в возрасте 45-65 лет и женщин в возрасте 55-75 лет без установленных ССЗ с целью раннего выявления начальных признаков коронарного атеросклероза; 2) как начальный диагностический тест в амбулаторных условиях у пациентов в возрасте до 65 лет с атипичными болями в грудной клетке при отсутствии установленного диагноза ИБС; 3) как дополнительный диагностический тест у пациентов в возрасте до 65 лет с сомнительными результатами нагрузочных тестов или наличием традиционных коронарных факторов риска при отсутствии установленного диагноза ИБС; 4) для проведения дифференциального диагноза между хронической сердечной недостаточностью ишемического и неишемического генеза (кардиопатии, миокардиты).
Коронарная ангиопластика
Коронарная ангиопластика (КА) — инвазивный способ лечения ИБС, направленный на восстановление суженного просвета коронарной артерии различными механическими устройствами, доставляемыми путем чрескожной пункции и катетеризации артериального русла.
Во многих странах основным методом лечения клинически выраженной ишемической болезни сердца является чрескожная чреспросветная коронарная ангиопластика. Это название было введено швейцарским кардиологом Andreas Gruentzig, который предложил принципиально новый способ устранения препятствия коронарному кровотоку. В 1977 г. он впервые расширил просвет суженной коронарной артерии с помощью баллонного катетера, проведенного к месту сужения чрескожно по сосудистому руслу.
В настоящее время имеется широкий спектр устройств и инструментов для коронарной ангиопластики:
•баллонные катетеры для проведения баллонной ангиопластики;
•атерэктомические катетеры;
•ротаблаторы для проведения мелкодисперсной ротационной абляции;
•лазер-баллоны для лазерной абляции;
•стенты для эндопротезирования коронарных артерий. Основным методом коронарной ангиопластики является баллонная ангиопластика. Остальные методы имеют ограниченное применение по специальным показаниям, При баллонной ангиопластике баллонный катетер проводится по артериальной системе к коронарным сосудам. Баллон устанавливается в место сужения коронарной артерии и раздувается пол давлением, восстанавливая просвет сосуда.
Принципы отбора пациентов для коронарной ангиопластики
Для определения показаний к коронарной ангиопластике должны учитываться тяжесть клинических проявлений ИБС, выраженность функциональных тестов степени ишемии миокарда, состояние сократительной функции левого желудочка и анатомическая характеристика поражения коронарного русла, полученная при КВГ. Клинически показанием для реваскуляризации миокарда являются все формы ишемической болезни сердца: стабильная и нестабильная стенокардия, острый инфаркт миокарда (ОИМ).
При стабильной стенокардии показанием для реваскуляризации служат:
•состояние, при котором медикаментозное лечение не позволяет добиться стойкого избавления от болей;
•положительный ишемический тест при нагрузочной пробе на фоне адекватной медикаментозной терапии;
•выявление зоны гипокинезии миокарда в бассейне пораженной коронарной артерии при отсутствии ОИМ в анамнезе.
Выбор метода реваскуляризации миокарда (эндоваскулярная операция или АКШ) основывается на морфологических особенностях поражения коронарных артерий, выявленных при КВГ.
Анатомическим субстратом ИБС является атеросклеротическое поражение коронарных артерий с сужением просвета до такой степени, когда ограничение кровоснабжения миокарда не может быть компенсировано
57
механизмами регуляции коронарного кровотока. Обычно при этом сужение достигает 70% площади сечения просвета сосуда (гемодинамически значимый стеноз).
Принципиально эндоваскулярному вмешательству подлежат коронарные артерии достаточно большого диаметра
— более 2 мм. Как правило, это эпикардиальные артерии, кровоснабжающие большие по объему участки миокарда.
Локализация, характер и распространенность поражения предопределяют успех и риск предполагаемой коронарной ангиопластики. В зависимости от анатомических особенностей поражения коронарных артерий, выявленных при КВГ, различают три типа стенозов:
Тип А. Включает в себя единичные, протяженностью менее 10 мм, концентрические стенозы, которые расположены в доступных не извитых участках артерии. Пораженная часть артерии имеет гладкие контуры, в стенке ее почти не определяется кальций, а в просвете нет признаков тромбоза. Такие сужения расположены на расстоянии от устья, и в этой зоне нет крупных боковых ветвей.
При таких поражениях коронарная ангиопластика эффективна у 85% пациентов и более. Вероятность осложнений низка.
Тип В. Этот вариант поражения характеризуется следующими особенностями: протяженность 10-20 мм, эксцентричность, нерегулярный контур, кальциноз стенки, признаки пристеночного тромбоза. Локализация стеноза близка к устью, в извитом участке сосуда (угол изгиба 45—90°), в сужение вовлечена крупная боковая ветвь, требующая мер защиты во время дилатации, полная окклюзия просвета, развившаяся в течение последних 3 мес.
У таких пациентов коронарная ангиопластика эффективна в 60-85% случаев. Проведение коронарной ангиопластики у них, хотя и связано с повышенным риском осложнений, все же имеет большие шансы на успех.
Тип С. Характеризуется диффузным поражением (протяженность более 20 мм), чрезмерной извитостью проксимального сегмента, локализацией в крайне изогнутом участке сосуда (угол изгиба более 90°), полной окклюзией длительностью более 3 мес, невозможностью защитить большую боковую ветвь, дегенерацией венозного шунта с наличием в его просвете рыхлого содержимого. Коронарная ангиопластика у таких пациентов эффективна менее чем в 60% случаев и риск осложнений высокий.
Поражения типа А характеризуются всеми перечисленными признаками, для типа В достаточно двух, для типа С
— одного признака.
Абсолютным противопоказанием для коронарной ангиопластики являются:
•локализация стеноза в главном стволе левой коронарной артерии;
•наличие стеноза в коронарной артерии, снабжающей весь оставшийся живой миокард;
•отказ пациента от лечения. Относительные противопоказания:
•тяжелая дисфункция левого желудочка;
•многососудистое окклюзирующее поражение со сложным коллатеральным снабжением миокарда, сопоставимое со стволовым стенозом;
•сложное, с точки зрения морфологии, поражение коронарной артерии, снабжающей значительный объем миокарда;
•невозможность достичь полной или почти полной реваскуляризации;
•нестабильное или неконтролируемое системное или метаболическое нарушение (например, почечная недостаточность, недавний инсульт, желудочно-кишечное кровотечение, лихорадка вследствие инфекции, неконтролируемая гипертензия, тяжелые электролитные нарушения, анафилаксия).
Следует отметить, что показания к проведению коронарной ангиопластики постоянно расширяются. Основной стратегический принцип — как можно дальше отсрочить необходимость проведения АКШ.
Поскольку коронарная ангиопластика может осложниться возникновением ситуаций, требующих срочного проведения хирургической операции, то если пациент отказывается от АКШ, даже если выявленные сужения дилатируемы, коронарная ангиопластика не проводится.
Место коронарной ангиопластики в лечении пациентов с острыми формами ишемической болезни сердца
Одним из основных направлений в лечении острых форм ИБС (острый инфаркт миокарда, нестабильная стенокардия) является экстренная реваскуляризации миокарда. При этом восстановление кровотока по синдром зависимой коронарной артерии возможно используя системный тромболизис, баллонную ангиопластику и АКШ. Необходимым условием для реализации этих технологий является ранняя госпитализация пациентов и наличие
58
материально-технических возможностей их проведения.
Экстренная реваскуляризация миокарда при ОИМ эффективна в первые 6 ч от начала заболевания, но не позднее первых 12 ч. Она показана при появлении на ЭКГ стойкой элевации сегмента .5У как минимум в двух отведениях или блокады левой ножки пучка Гиса. Время от поступления пациента в приемное отделение до принятия решения об экстренной реваскуляризации не должно превышать 30 мин, а от первичного осмотра пациента до восстановления кровотока но инфаркт-зависимой артерии — 60 мин.
Проведение системного тромболизиса у пациентов ОИМ возможно при отсутствии признаков прогрессирования сердечной недостаточности и противопоказаний для выполнения тромболизиса.
Если после проведения тромболитической терапии у пациента прогрессирует сердечная недостаточность или рецидивирует болевой синдром, тромболизис следует считать неэффективным. Причиной недостаточного восстановления коронарного кровотока после тромболизиса является гемодинамически значимое сужение просвета коронарной артерии атеросклеротической бляшкой или (и) остаточный тромбоз. Подобная ситуация возникает у 15—30% пациентов. Они составляют группу повышенного риска ранней летальности.
Вэтом случае показана КВГ для принятия решения о проведении коронарной ангиопластики или АКШ. Предпочтение следует отдавать проведению коронарной ангиопластики. АКШ проводится только при наличии прямых противопоказания для коронарной ангиопластики.
Коронарную ангиопластику, выполняемую сразу после системного тромболизиса, называют немедленной, а через 1—7 сут — поздней. Проведение немедленной коронарной ангиопластики сопряжено с высоким риском осложнений. Поэтому, если это возможно, предпочтительно ее выполнение после 4—7-дневной антикоагулянтной и антиагрегантной терапии. Целью поздней коронарной ангиопластики является устранение остаточного стеноза, профилактика реокклюзии, ускорение восстановления функции левого желудочка. При этом существенно снижается риск формирования аневризмы сердца и летальности пациентов ОИМ.
Широкое внедрение системного тромболизиса в практику лечения пациентов ОИМ позволило существенно уменьшить летальность при этой патологии. Однако тромболитическая терапия имеет целый ряд недостатков:
• только у трети пациентов с ОИМ нет противопоказаний к тромболизису;
• проходимость обтюрированной бляшкой и тромбом артерии восстанавливается только в 80% случаев и только у 55% пациентов кровоток в дистальных отделах артерии не остается редуцированным;
• после проведения системного тромболизиса кровоток в дистальных отделах коронарной артерии восстанавливается в среднем через 45 мин;
• перед началом тромболизиса невозможно прогнозировать эффективность терапии, т. к. отсутствует информация о характере поражения коронарной артерии, о соотношении размеров атеросклеротической бляшки и тромбоза в месте окклюзии;
• у 15-30% пациентов в течение нескольких часов после тромболизиса вновь возникает ишемия в бассейне инфаркт-зависимой артерии, а у 0,5-1,5% пациентов тромболизис осложняется геморрагическим инсультом.
Всвязи с этим многие считают рациональным проведение у пациентов ОИМ первичной коронарной ангиопластики без предварительной тромболитической терапии. Целью ее является восстановление кровотока в инфаркт-зависимой коронарной артерии, что достигается в 95-99% случаев. При этом использование современных медикаментозных средств профилактики тромбоза позволяет предотвратить повторную окклюзию артерии у 95% пациентов во время их пребывания в стационаре и в 87-91% случаев в течение шести месяцев после коронарной ангиопластики.
При поступлении пациента с нестабильной стенокардией проводится интенсивная комплексная антиангинальная терапия (гепарин, аспирин, бета-адреноблокаторы, нитраты). Морфологическим субстратом этого состояния является нестабильная атеросклеротическая бляшка с элементами локального тромбоза. Состояние многих пациентов удается стабилизировать при помощи консервативной терапии.
Если в течение четырех часов не удается добиться стабилизации, то угроза развития ОИМ считается высокой и больным показано проведение КВГ для решения вопроса о первичной реваскуляризации миокарда.
Если консервативная терапия оказывается эффективной и угроза развития ОИМ отступает, решение вопроса о проведении КВГ принимается в более поздние сроки на основании результатов оценки функционального состояния коронарного кровотока при проведении нагрузочных тестов.
Непосредственные результаты коронарной ангиопластики
Приемлемый результат:
•диаметр остаточного сужения менее 40%. оцененный визуально в двух проекциях:
•отсутствие вызванных ангиопластикой признаков диссекции стенки сосуда (разрыв интимы). Неудовлетворительный результат:
•остаточное сужение более 40% в двух проекциях;
•пассах контрастного вещества в трещину, появление туманности в области сужения;
59
•диссекция сосудистой стенки:
•нестабильная ЭКГ.
Чем лучше ангиографический результат коронарной ангиопластики, чем меньше остаточный стеноз артерии, тем дольше сохраняется клинический эффект вмешательства.
Осложнения коронарной ангиопластики
Осложнениями коронарной ангиопластики, возникающими сразу после ее проведения, являются:
•Спазм коронарных артерий. Различной степени выраженности он возникает почти в половине случаев ангиопластики. Чаще всего спазм купируется селективным введением нитратов или антагонистов кальция.
•Отсутствие возобновления кровотока. Это выявляемое ангиографически стойкое падение кровотока в бассейне венечной артерии и ее ветвей, возникающее сразу после успешного восстановления просвета сосуда. При этом не обнаруживается диссекции, тромба, спазма или большого остаточного стеноза. Частота этого осложнения варьирует по разным данным в пределах 0,6—12,2% случаев. Причиной его считают микроэмболизацию или стойкий спазм периферического сосудистого русла. Чаще всего отсутствие возобновления кровотока осложняет пластику сосудов, содержащих в своем просвете тромб, в том числе у пациентов после неэффективного тромболизиса.
•Диссекция и острая окклюзия венечной артерии. Острая окклюзия венечной артерии возникает в связи с развитием тромбоза, чаще всего вследствие диссекции стенки сосуда. Развивается это осложнение в 4—11% случаев.
•Перфорация стенки коронарной артерии. Чаще всего происходит при проведении ангиопластики в области изгибов венечных артерий, бифуркации, а также при их извилистости. Это осложнение развивается приблизительно в 0,1% случаев.
Подавляющее большинство осложнений коронарной ангиопластики удается успешно лечить эндоваскулярными катетерными способами. Значительно реже (1-3%) приходится прибегать к неотложному АКШ.
Проблема рестеноза
Втечение 3-6 мес после баллонной коронарной ангиопластики у 30-40% пациентов развивается сужение коронарной артерии в месте воздействия баллона на стенку сосуда (рестеноз). Клинически это проявляется возобновлением стенокардитического синдрома.
Воснове этого явления лежит избыточная пролиферативная реакция фибробластов с миграцией и пролиферацией гладкомышечных клеток в травмированном участке сосуда. Кроме того, происходит организация внутристеночных тромбов с последующим фиброзным утолщением внутренней оболочки артерии и вторичным сужением сосудистого просвета.
Рестеноз развивается тем чаше, чем травматичнее оказалась процедура ангиопластики. Чем выраженней исходный стеноз, чем ригиднее атеросклеротическая бляшка, чем сложнее морфология стеноза, тем вероятнее развитие рестеноза. При одномоментной ангиопластике многососудистого поражения частота рестеноза выше, чем при локальном стенозе одного сосуда.
Профилактика рестеноза заключается в выборе наиболее щадящей тактики проведения ангиопластики. При баллонной ангиопластике с имплантацией стента частота рестенозов уменьшается приблизительно до 20%. Применение разработанных в последнее время стентов с лекарственным покрытием, в частности обработанных иммуиосупрессантом сиролимусом, значительно уменьшается вероятность развития рестеноза. При травматичной коронарной ангиопластики, при выявлении участков диссекции стентирование сосуда наиболее показано.
При развитии рестеноза чаще всего прибегают к повторной коронарной ангиопластике.
Коронарная ангиография
КАГ в настоящее время является основным методом диагностики состояния коронарного русла. Несмотря на интенсивное развитие неинвазивных методов исследования, КАГ позволяет выбрать оптимальный способ лечения: медикаментозный или реваскуляризацию миокарда.
Степень сужения сосуда определяется уменьшением диаметра его просвета по сравнению с должным и выражается в %. До настоящего времени использовалась визуальная оценка со следующей характеристикой: нормальная коронарная артерия, измененный контур артерии без определения степени стеноза, сужение < 50%,
60
