
Tema_1-11_-_Bolezni_organov_krovobrashcheni
.pdfсердца.
5.Уточнение обстоятельств самого синкопального эпизода – длительность, характер падения (навзничь, «сползание» или медленное опускание на колени), цвет кожных покровов, наличие или отсутствие судорог и прикусывания языка, наличие расстройств внешнего дыхания.
6.Характеристики разрешения синкопе - наличие заторможенности или спутанности сознания, непроизвольное мочеиспускание или дефекация, изменение цвета кожных покровов, тошнота и рвота, сердцебиение.
7.Анамнестические факторы – семейный анамнез внезапной смерти, заболеваний сердца, обмороков; наличие в анамнезе заболеваний сердца, легких, метаболических расстройств (в первую очередь – сахарного диабета и патологии надпочечников); прием лекарственных препаратов; данные о предыдущих синкопе и результатах обследования (если проводилось).
На догоспитальном этапе диагностические методы при синкопальных состояниях существенно ограничены. Врачу приходится опираться лишь на клинико-анамнестические данные и данные ЭКГ, которые в первую очередь позволяют оценить риск для жизни пациента и принять решение о необходимости госпитализации или возможности оставления пациента дома – таблица 4.
Таблица 4. Ключи к выявлению причины развития синкопе.
Признак |
Предполагаемый диагноз |
|
||
Неожиданный (неприятный) раздражитель |
Вазовагальный обморок |
|
||
Длительное стояние в душном помещении |
Вазовагальный |
обморок |
или |
|
|
автономная нейропатия |
|
||
Наличие тошноты или рвоты |
Вазовагальный обморок |
|
||
В течение часа после еды |
Постпрандиальное |
синкопе |
или |
|
|
автономная нейропатия |
|
||
После физического усилия |
Вазовагальный |
обморок |
или |
|
|
автономная нейропатия |
|
||
Боль в области лица или в горле |
Неврит |
тройничного |
или |
|
|
языкоглоточного нерва |
|
||
Синкопе после вращения головы, бритья, |
Синдром синокаротидного синуса |
|||
сдавления шеи тугим воротником |
|
|
|
|
Синкопе, развившееся в течение нескольких |
Ортостатическая реакция |
|
||
секунд после вставания |
|
|
|
|
Наличие временной связи с приемом лекарств |
Медикаментозный обморок |
|
||
Во время нагрузки или в положении лежа |
Кардиальное синкопе |
|
||
Сопровождающееся сердцебиением |
Тахиаритмия |
|
|
|
Семейный анамнез внезапной смерти |
Синдром удлинения QT, |
|
||
|
аритмогенная дисплазия, |
|
||
|
гипертрофическая кардиомиопатия |
|||
Головокружение, дизартрия, диплопия |
Транзиторная ишемическая атака |
|
||
При активных движениях рукой |
Синдром подключичной артерии |
|
||
Существенные различия АД на руках |
Синдром |
подключичной артерии; |
||
|
расслоение аневризмы аорты |
|
||
Спутанность более 5 мин |
Судорожный синдром |
|
||
Судороги, аура, прикус языка, цианоз лица, |
Судорожный синдром |
|
||
автоматизмы |
|
|
|
|
Частые обмороки при наличии соматических |
Психическое нарушение |
|
||
жалоб и отсутствии органической патологии |
|
|
|
|
21

Исследование ЭКГ показано всем больным, так как оно часто позволяет подтвердить (но не исключить) аритмическое или миокардиальное происхождение синкопе – таблица 5.
Таблица 5. Наиболее существенные изменения ЭКГ
Полная блокада ножки пучка Гиса (QRS > 120 мс) или любая двухпучковая блокада
Атривентрикулярная блокада II-III ст
Тахикардия с ЧСС>150 или Брадикардия с ЧСС<50 Укорочение PQ<100 мс дельта-волной или без нее Блокада ПНПГ с подъемом ST в V1-V3 (синдром Бругада)
Отрицательные Т в V1-V3 и эпсилон-волны (поздние желудочковые спайки) – аритмогенная дисплазия правого желудочка
Q/QS, подъем ST на ЭКГ – возможный инфаркт миокарда
SIQIII – острое легочное сердце
Для подтверждения ортостатического происхождения синкопе можно провести элементарную пробу при измерении артериального давления. Первое измерение проводится после пятиминутного пребывания пациента в положении лежа на спине. Затем пациент встает, и измерения проводятся через 1 и 3 минуты. В случаях, когда снижение систолического давления более чем на 20 мм рт. ст. (либо ниже 90 мм рт. ст.) фиксируется на 1 или 3 минутах, пробу следует считать положительной. Если показатели снижения давления не достигают указанных величин, но к 3-й минуте давление продолжает снижаться, следует продолжать измерения каждые 2 минуты либо до стабилизации показателей, либо до достижения критических цифр.
Увы, но и как в случае с ЭКГ, исключить ортостатический генез на основании этого теста невозможно, для этого требуются более чувствительные методики - тилт-тест, например.
Измерение артериального давления следует проводить на обеих руках. В случае, если разница превышает 10 мм рт. ст., можно заподозрить наличие аортоартериита, синдрома подключичной артерии или расслоение аневризмы в области дуги аорты.
Аускультация тонов сердца способна дать важную информацию в отношении наличия клапанных пороков, а непостоянный шум, зависящий от положения тела, позволяет заподозрить миксому.
В связи с риском нарушений мозгового кровообращения, пробу с массажем каротидного синуса на догоспитальном этапе проводить не следует, хотя при обследовании в стационаре она с большой степенью достоверности позволяет выявить так называемый «синдром каротидного синуса» - заболевание, при котором обморочные состояния могут провоцироваться бытовыми причинами (тугой воротник, галстук, раздражение рефлекторной зоны при бритье и т.д.).
Лечение.
Большинство синкопальных состояний не требуют специфической фармакотерапии на догоспитальном этапе. Применение лекарственных средств показано только для лечения основных заболеваний, являющихся непосредственной причиной расстройства сознания: 40-60 мл 40% глюкозы при гипогликемии; подкожное введение 0,5-1,0 мл 0,1% атропина сульфата при выраженной брадикардии (в случае повторных введений не следует превышать суммарную дозу 0,03 мг на кг массы тела); глюкокортикоиды при надпочечниковой недостаточности и т.д.
Вазовагальные обмороки и другие проявления нейрорефлекторного синдрома требуют исключительно мер общего характера – следует поместить пациента в место по возможности прохладное, с открытым доступом свежего воздуха, расстегнуть тесную одежду или сдавливающие аксессуары (ремень, ворот, корсет, бюстгальтер, галстук), придать ногам возвышенное положение. Поворачивание головы на бок с целью профилактики западения языка допускается только при уверенности в отсутствии поражения подключичных, сонных и позвоночных артерий.
22
Нанесения болевых раздражителей, как правило, не требуется – пациент вскоре приходит в сознание сам. В затянувшихся случаях ускорить возвращение сознания может помочь ватка с нашатырем, поднесенная к носу, либо просто щекотание слизистой носовых ходов. Последние два воздействия приводят к активации сосудодвигательного и дыхательного центров.
Развитие ортостатической гипотензии может потребовать мер по устранению ее причин – выраженная гиповолемия корригируется внутривенным введением плазмозамещающих растворов; при передозировке альфаадреноблокирующих препаратов (празозин, доксазозин) с осторожностью может быть введен мидадрин (гутрон) 5-20 мг внутривенно струйно. Доза титруется под контролем артериального давления, при этом во внимание принимается то, что введение 5 мг препарата повышает САД приблизительно на 10 мм рт.ст. Также мидадрин может быть применен per os – в виде капель (три капли содержат 2,5 мг препарата). При тяжелом медикаментозном коллапсе возможно введение фенилэфрина (мезатона) - до 1 мл 1% раствора подкожно или 0,1 -0,5 мл внутривенно струйно.
Как правило, синкопальные состояния не характеризуются длительными расстройствами дыхания, поэтому терапия дыхательными аналептиками практически не показана.
Следует иметь в виду, что недифференцированное применение прессорных аминов (допамин, норадреналин) не только не показано, но и может оказаться потенциально опасным, например, у пациентов с острым коронарным синдромом, нарушениями ритма или синдромом мозгового обкрадывания.
Глюкокортикоиды применяются только при первичном или вторичном аддисонизме, либо в случае подозрения на анафилактоидный генез нарушения сознания.
Госпитализация в стационар.
Вопрос о необходимости госпитализации решается на основе как стратификации риска внезапной смерти, так и после оценки возможности проведения обследования и лечения в амбулаторных условиях. Как правило, пациенты с вазовагальными обмороками, без изменений на ЭКГ, без заболевания сердца в анамнезе и без семейного анамнеза внезапной смерти могут быть оставлены дома.
Госпитализации с целью уточнения диагноза подлежат пациенты с:
подозрением на заболевание сердца, в том числе с изменениями на ЭКГ;
развитием синкопе во время нагрузки;
семейным анамнезом внезапной смерти;
ощущениями аритмии или перебоев в работе сердца непосредственно перед синкопе;
рецидивирующими синкопе;
развитием синкопе в положении лежа.
Госпитализации с целью лечения подлежат пациенты с:
нарушениями ритма и проводимости, приведшими к развитию синкопе;
синкопе, вероятно вызванным ишемией миокарда;
вторичными синкопальными состояниями при заболеваниях сердца и легких; наличием острой неврологической симптоматики;
нарушениями в работе постоянного пейсмейкера;
повреждениями, возникшими вследствие падения при синкопе.
Алгоритм ведения пациента при лечении синкопальных состояний на догоспитальном этапе.
23
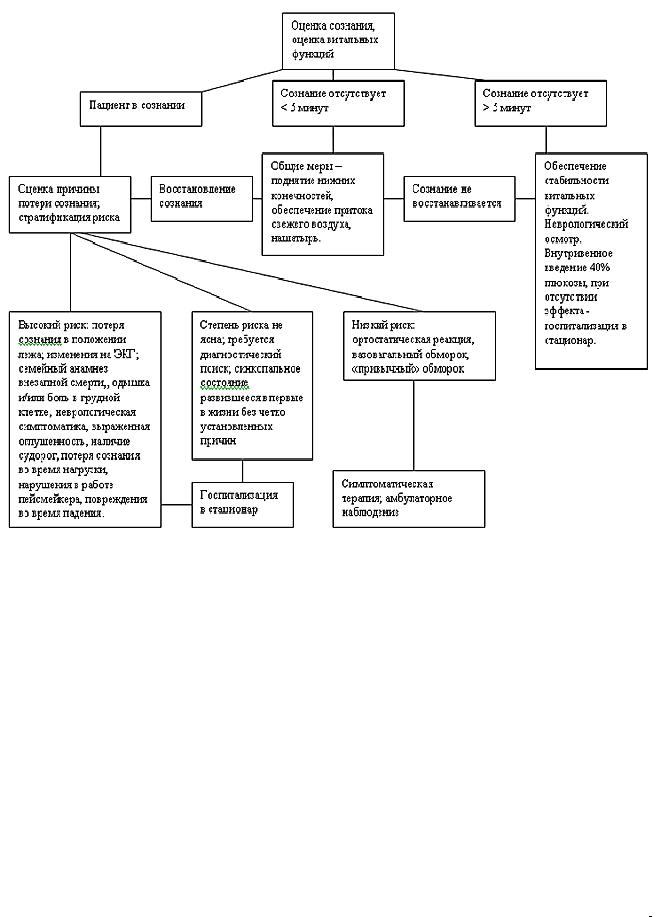
Формуляр лекарственных средств для ведения синкопальных состояний на догоспитальном этапе.
Назавание |
Эффект/показания |
Режим дозирования |
Противопоказания |
Фенилэфрин |
Сосудосуживающий/ |
2-5 мг п/к |
Гипертензия, |
(мезатон) |
передозировка албфа- |
(максимальная доза 10 |
феохромоцитома, |
|
адреноблокаторов; |
мг) |
обструкция мочевых |
|
ортостатические |
|
путей, тяжелая |
|
нарушения, |
|
почечная |
|
конституциональная |
|
недостаточность, |
|
гипотензия |
|
зактрытоугольная |
|
|
|
глаукома, гипертиреоз, |
|
|
|
органические |
|
|
|
поражения сердца, |
|
|
|
аритмии |
Преднизолон |
Глюкокортикостероидный |
30-60 мг в/в |
Относительные: |
|
гормон/острая |
|
тяжелые вирусные |
|
недосаточность коры |
|
инфекции, системные |
|
надпочечников, |
|
микозы, артериальная |
24

|
гипотензия на фоне |
|
гипертензия, активный |
|
аддисонизма |
|
туберкулез, язвенная |
|
|
|
болезнь желудка, |
|
|
|
период вакцинации |
Глюкоза5%, |
Подозрение на |
До 60 мл 40% глюкозы |
Инфузия с |
40% |
гипогликемию (40% |
в/в струйно при |
осторожностью при |
|
раствор); восполнение |
лечении |
сердечной |
|
ОЦК при гиповолемии (5 |
гипогликемических |
недостаточности, |
|
раствор) |
состояний; 200-800 мл |
отеке легких, отеке |
|
|
5% глюкозы при |
мозга, нарушениях |
|
|
гиповолемии в/в |
мочевыделения. |
|
|
капельно |
При алкоголизме |
|
|
|
введение глюкозы |
|
|
|
предварятся в/в |
|
|
|
введением 50-100 мг |
|
|
|
витамина B1; |
|
|
|
|
Обморок, или синкопальное состояние, представляет собой пароксизм кратковременной и относительно внезапной потери сознания, сопровождающийся нарушением постурального тонуса и быстрым полным самостоятельным восстановлением нормального состояния.
По данным популяционных исследований, около 30 % взрослого населения в течение жизни имели хотя бы один случай обморока. Клинический опыт показывает, что даже при самом тщательном целенаправленном обследовании пациентов, поступивших в клинику по поводу синкопальных состояний, у 26 % установить точную причину обмороков не удается; отдельные авторы указывают и на большую (60 %) частоту подобных диагностических затруднений.
К сожалению, вследствие синкопальных состояний имеют место и фатальные случаи. Так, смертность пациентов с обмороками неясной этиологии составляет 0–12 %, в то время как при кардиогенных синкопе ее уровень увеличивается до 18–33 %. Все изложенное выше подчеркивает актуальность и мультидисциплинарность проблемы и требует своевременной правильной синдромологической и нозологической диагностики с целью выбора адекватных методов терапии.
Непосредственной причиной развития синкопальных состояний является гипоперфузия головного мозга ниже уровня физиологического порога гемодинамики. Частыми причинами острого уменьшения кровоснабжения мозга являются артериальная гипертензия, вазомоторная недостаточность, острая вазомоторная недостаточность препубертатного и пубертатного периодов, в результате чего недостаточность кровоснабжения мозга снижается более чем на 50 % и мозговой кровоток прекращается на период в среднем до 20 секунд .
Изучение этиопатогенеза синкопальных состояний дополнено представлениями об энергодефицитных состояниях, лежащих в основе большинства патологических процессов в организме.
Показано, что молекулярно-химический механизм окислительного стресса, обусловленный нарушением потребления кислорода клетками, является одним из ведущих в формировании энергодефицита в организме человека, вследствие которого возможно развитие мультиорганной недостаточности с истощением энергетических ресурсов клетки и развитием гипоксии тканей.
Синкопальные состояния могут возникать и у вполне здоровых лиц, когда человек оказывается в экстремальных условиях, превышающих его индивидуальные физиологические возможности адаптации.
В большинстве случаев синкопальные состояния имеют первично нейрогенный характер, реализуются в результате действий условноили безусловно-рефлекторных механизмов, влияющих на сердечно-сосудистую систему регуляции и вызывающих ответную реакцию организма на внешние воздействия. Вместе с тем они могут быть проявлением декомпенсации тяжелых соматических и церебральных органических заболеваний: опухоли, аневризмы сосудов головного мозга, патологии кардиоваскулярной системы.
25
А.М. Вейн и соавторы указывают на психосоматические механизмы развития обморочных состояний, их присутствие в клиническом оформлении гипервентиляционного синдрома.
При анализе патогенеза синкопальных состояний необходимо выделять не только реализующие обморок механизмы, но и предрасполагающие факторы. В первую очередь здесь следует учитывать наследственную предрасположенность. При изучении семейного анамнеза у родственников возможно выявление заболеваний сердца, вегетососудистой дистонии, реже — эпилепсии и параэпилептических феноменов.
По данным О.С. Сычова и соавторов, синкопальные состояния встречаются у родственников 30 % пациентов, страдающих синкопальными состояниями, при этом прослеживается тенденция к более раннему появлению их у детей по сравнению с родителями и возникновению у отцов и сыновей или матерей и дочерей.
Следующим важным моментом, предрасполагающим к возникновению синкопальных состояний, является диспластическое развитие, встречающееся, по данным О.С. Сычова и соавторов, у 63 % пациентов с обмороками. Сочетание у них 5–7 стигм может свидетельствовать о высокой вероятности дисплазии патогенетического фактора развития синкопальных состояний. Чаще всего выявляются такие дефекты, как высокое небо, неправильные расположение и форма зубов, деформации грудной клетки, несоответствие мозгового и лицевого черепа, изменение формы, величины и расположения ушных раковин, гетерохромия радужки.
Известна роль антенатально или постнатально обусловленных дефектов регуляторных механизмов адаптационных резервов организма, составляющих основу последующего развития полиморфных регуляторных расстройств. По данным литературы, в 17 % случаев синкопе развиваются у пациентов с осложненным акушерским анамнезом. Частыми причинами являются гипоксия или асфиксия плода и новорожденного в результате различных заболеваний матери во время беременности и акушерской патологии. Нередко родовая травма сочетается с клиническими признаками дизэмбриогенеза, то есть чаще поражается нервная система аномально развивающегося плода. Обмороки у таких детей появляются в более раннем возрастном периоде по сравнению с детьми без родовой травмы в анамнезе.
Таким образом, можно выделить следующие патофизиологические основы развития синкопальных состояний: обусловленная наследственной предрасположенностью, диспластическим развитием и перенесенной перинатальной патологией исходная неполноценность церебральных структур, обеспечивающих гемодинамику, адекватную различным формам деятельности; формирование «синкопальной готовности» в результате нарастающей дисфункции стволовых структур на фоне повторных гипоксических состояний; развитие устойчивого патологического состояния мозга с дефектом систем, обеспечивающих адекватный общий и церебральный кровоток.
Учитывая тот факт, что синкопальные состояния встречаются в клинической практике врачей любого профиля, необходим единый подход к их классификации.
В настоящее время выделяют:
1.Нейрогенные обмороки:
— психогенные;
— ирритативные;
— дезадаптационные;
— дисциркуляторные.
2.Соматогенные обмороки:
— кардиогенные;
— вазодепрессорные;
— анемические;
26
— гипогликемические.
3.Синкопальные состояния при воздействии экстремальных факторов:
— гипоксические;
— гиповолемические;
— интоксикационные;
— медикаментозные;
— гипербарические.
4.Редко встречающиеся и полифакторные синкопальные состояния:
— никтурические;
— кашлевые.
Кроме того, учитывая тот факт, что синкопальный пароксизм является развернутым во времени процессом, целесообразно выделение стадий и степеней в его клиническом течении.
1. Пресинкопальное состояние:
—I ст. — слабость, тошнота, «мушки» перед глазами;
—II ст. — описанные выше симптомы более выражены, с элементами нарушения постурального тонуса. 2. Синкопальные состояния:
—I ст. — кратковременное выключение сознания на несколько секунд без выраженного постприступного синдрома;
—II ст. — более длительная потеря сознания и выраженные постприступные проявления.
Как считают А.М. Подлесов и соавторы [6], с практической точки зрения целесообразно выделить 3 основные группы обмороков: нейрогенные (нейроопосредованные), кардиогенные и ангиогенные.
Нейрогенные (нейроопосредованные) обмороки — синкопальные состояния, в патогенезе которых ведущее значение придается рефлекторным влияниям на сердечно-сосудистую систему.
Выделяют следующие виды нейрогенных обмороков:
—эмоциональный (вазовагальный);
—гастроинтестинальная стимуляция (синкопе при глотании, дефекации);
—глоссофарингеальный;
—никтурический;
—обморок при стимуляции дыхательных путей;
—обморок при повышении внутригрудного давления (игра на духовых инструментах, натуживание, поднятие тяжестей);
—беттолепсия.
27
Патогенез нейроопосредованных синкопальных синдромов остается недостаточно полно изученным и сводится к дискоординации восходящих импульсов (от периферических рецепторов многочисленных органов и систем) к нисходящим (от корково-подкорково-стволовых структур лимбико-ретикулярного комплекса) на уровне вазомоторных центров спинного мозга, сопровождающейся ослаблением симпатотонических и усилением ваготонических реакций.
Патогенез кардиогенных обмороков обычно развивается по трем путям: кардиоингибиторному, вазодепрессорному и смешанному. В свою очередь, кардиоингибиторный механизм возможен с асистолией и без нее.
Кардиоингибиция с асистолией характеризуется продолжительностью последней более 3 с и снижением САД (систолическое АД) на 50 мм рт.ст. и более в момент обморока. Кардиоингибиция без асистолии сопровождается урежением ЧСС до менее 40 уд./мин в течение 10 с и более и снижением АД во время синкопе.
Вазодепрессия характеризуется тем, что во время обморока ЧСС не уменьшается более чем на 10 %.
Патогенез ангиогенных обмороков развивается по механизму вазовагального или синокаротидного рефлексов.
При вазовагальных синкопе основным источником афферентной нейрональной активности являются сердечнолегочные механорецепторы, а при синокаротидном синдроме — каротидные барорецепторы, патологическая активность которых возникает при чрезмерных психоэмоциональных, физических нагрузках, а также при их локальном раздражении.
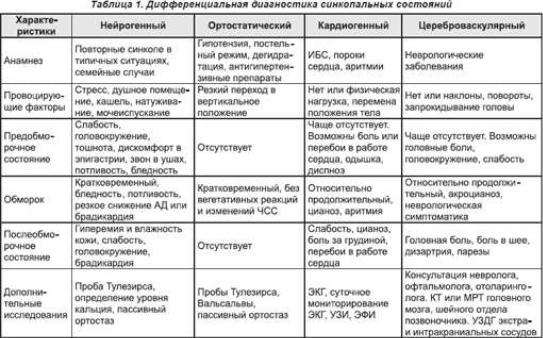
Нередко кратковременная потеря сознания имеет место при гипогликемических состояниях, эпилепсии, истерии. Поэтому при наличии у пациентов синкопальных состояний следует проводить дифференциальную диагностику с целым рядом соматических и органических неврологических заболеваний (табл. 1, 2).
28
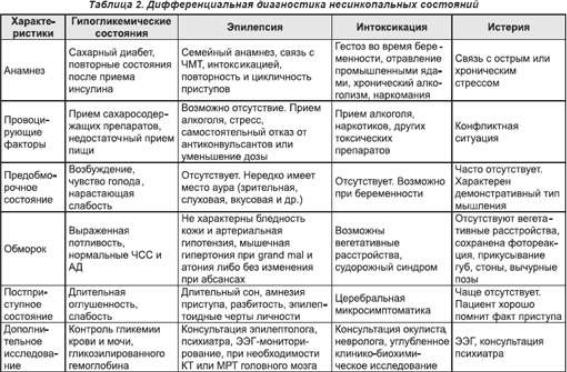
Алгоритм обследования для дифференциальной диагностики обмороков
1.Тщательный сбор анамнеза жизни, сведений о перенесенных заболеваниях, операциях, травмах, принимаемых лекарственных средствах; семейного анамнеза.
2.Жалобы и общее состояние в межприступный период.
3.Сведения о длительности, характере, продолжительности и периодичности пароксизмов.
4.Характер провоцирующих факторов.
5.Характеристика синкопального пароксизма (пред-, пост-, обморочное состояния, их продолжительность).
6.Физикальное обследование (контроль АД и частоты пульса на обеих руках, аускультация сердца и сосудов).
7.Анализ ЭКГ, ЭЭГ в динамике.
8.Осмотр невролога, окулиста, психиатра.
9.Общеклиническая лабораторная диагностика.
10.При необходимости проведение кардиоваскулярных провокационных тестов (активная ортостатическая проба Тулезирса, проба Вальсальвы, массаж каротидного синуса).
11.Специальные тесты — мониторинг ЭКГ, АД, ЭхоКГ, ЭФИ.
Алгоритм лечения пациентов с синкопальными состояниями
1.Устранение провоцирующих факторов (отказ от алкоголя, чрезмерного приема диуретиков, вазодилататоров).
2.Ограничение триггерных моментов (резкое вставание, длительное стояние, натуживание, гипервентиляция и др.).
3.Коррекция основного заболевания при первичной и вторичной автономной недостаточности.
29
4.При ортостатическом синкопе — флудрокортизон (0,1–0,2 мг/сутки), мидодрин, сон на кровати с поднятым головным концом, использование абдоминальных бандажей, эластических колготок и др.
5.При кардиогенных синкопе — катетерная абляция, антиаритмические средства (амиодарон), имплантация кардиовертера-дефибриллятора.
6.При нейрогенных обмороках — антилитические методы психотерапии, упражнения функционального расслабления, двигательная терапия, психосоматический тренинг, музыкотерапия, биологическая психотропная терапия.
7.При ангиогенных обмороках — ангиопротекторы, антиоксиданты (тиотриазолин, α-липоевая кислота, витамин Е), липолитики (статины), нейропротекторы (нейропептиды, ноотропы), вазоактивные препараты (антагонисты кальция, алкалоиды спорыньи).
Для лечения ангиогенных синкопальных состояний патогенетически обоснованным является назначение препарата, объединяющего в себе ноотропные и ангиопротективные эффекты, — Тиоцетама. Фармакологический эффект данного препарата обусловлен взаимопотенциирующим действием пирацетама и тиотриазолина. Препарат обладает противоишемическим, антиоксидантным, мембраностабилизирующим и ноотропным действиями. Кроме того, он является нейрометаболитом, активатором обмена макроэргических соединений, аэробного и анаэробного окисления глюкозы. Препарат нормализует соотношение АТФ и АДФ, повышает активность фосфолипазы А, синтез нейротрансмиттеров.
30
