- •Isbn 5-225-02710-5 © X. А. Мусалатов, 1998
- •Глава 1. Общая характеристика катастроф и чрезвычайных ситуаций
- •1.1. Виды катастроф
- •Классификация катастроф
- •1.1.2. Искусственные катастрофы
- •1.2. Характеристика чрезвычайных ситуаций
- •Глава 2. Содержание и основы оказания хирургической помощи при катастрофах
- •2.1. Служба медицины катастроф России
- •2.2. Общие принципы оказания хирургической помощи пораженным
- •2.3. Виды медицинской помощи при ликвидации последствий чрезвычайных ситуаций
- •1. Неотложные мероприятия (первой очереди):
- •2. Мероприятия, выполнение которых может быть вынужденно отложено (второй очереди):
- •2.4. Медицинская сортировка и эвакуация пораженных
- •2.4.1. Проведение медицинской сортировки
- •До месту жительства {легкопирнженные)
- •Ilih до окончителвнога нсъодл
- •Медицинская сортировка при оказании первой врачебной помощи
- •2.4.2. Эвакуация пораженных
- •Глава 3. Организационные, медицинские и деонтологические особенности работы медицинского персонала в условиях чрезвычайных ситуаций
- •3.1. Особенности организации работы при чрезвычайных ситуациях
- •3.2. Особенности оказания неотложной медицинской помощи в чрезвычайных ситуациях
- •Глава 4. Угрожающие жизни состояния 4.1. Шок
- •4.1.1. Этиология и основы патогенеза шока
- •4.1.2. Патофизиология шока
- •4.1.3. Клинические проявления травматического шока
- •4.1.4. Диагностика, определение тяжести и прогноза течения шока
- •4.1.5. Некоторые особенности течения шока
- •4.1.6. Лечебные мероприятия при шоке
- •4.2. Острая дыхательная недостаточность
- •4.2.1. Этиология и патогенез
- •4.2.2. Клинические проявления острой дыхательной недостаточности
- •4.2.3. Принципы лечения пострадавших с острой дыхательной недостаточностью при травмах
- •4.3. Кома
- •4.4. Оказание медицинской помощи пострадавшим с угрожающими жизни состояниями
- •1. Противошоковые мероприятия должны быть начаты как можно раньше и произведены в максимально возможном объеме.
- •4.4.1. Первая медицинская помощь
- •4.4.2. Доврачебная помощь
- •4.4.3. Первая врачебная помощь
- •4.4.4. Квалифицированная медицинская помощь
- •4.4.5. Специализированная медицинская помощь
- •Глава 5. Реанимационные мероприятия при катастрофах 5.1. Терминальные состояния
- •5.2. Проведение реанимационных мероприятий пострадавшим в катастрофах
- •5.2.1. Первая медицинская и доврачебная помощь
- •5.2.2. Первая врачебная помощь
- •5.2.3. Квалифицированная медицинская помощь
- •Глава 6. Кровотечение. Кровопотеря. Компенсация кровопотери при ликвидации последствий чрезвычайных ситуаций
- •6.1. Виды кровотечений
- •6.2. Тяжесть кровопотери
- •6.3. Инфузионно-трансфузионные среды, применяемые для коррекции острой кровопотери
- •6.4. Оказание помощи пострадавшим с кровотечениями и кровопотерей при катастрофах
- •Задачи при оказании различных видов медицинской помощи пострадавшим с кровотечением и острой кровопотерей
- •6.4.1. Первая медицинская помощь
- •Окончательная остановка наружного и внутреннего кровотечения
- •6.4.2. Доврачебная помощь
- •6.4.3. Первая врачебная помощь
- •При оказании первой врачебной помощи обязательно производится ревизия жгута.
- •5E:I помощи жгута!
- •Mvmtipur-jiniir чип ктрал * пот о сосуда;
- •6.4.4. Квалифицированная медицинская помощь
- •6.4.5. Специализированная медицинская помощь
- •Глава 7. Методы и средства обезболивания при оказании помощи пострадавшим
- •7.1. Виды анестезии
- •7.1.1. Местная и регионарная анестезия
- •7.1.2. Центральная и общая анестезия
- •7.2. Проведение обезболивания у пострадавших при катастрофах
- •7.2.1. Первая медицинская и доврачебная помощь
- •7.2.2. Первая врачебная помощь
- •1. Место вкола иглы должно быть в стороне от проекции сосу
- •7.2.3. Квалифицированная медицинская помощь
- •7.2.4. Специализированная медицинская помощь
- •Глава 8. Иммобилизация при повреждениях конечностей
- •8.1. Транспортная иммобилизация
- •8. В зимнее время иммобилизованную конечность необходимо дополнительно утеплить.
- •8.2. Лечебная иммобилизация
- •8.2.1. Гипсовые повязки
- •8.2.2. Вытяжение
- •8.3. Проведение иммобилизации пострадавшим с повреждениями конечностей
- •Иммобилизация при оказании медицинской помощи пострадавшим
- •Глава 9. Раны мягких тканей
- •9.1. Классификация, характеристика ран мягких тканей
- •9.1.1. Раны неогнестрельного происхождения
- •9.1.2. Огнестрельные раны
- •9.1.3. Взрывная травма
- •9.2. Клинические проявления и особенности течения раневого процесса
- •9.3. Хирургическая обработка ран
- •9.4. Оказание медицинской помощи пострадавшим с ранениями мягких тканей
- •9.4.1. Первая медицинская и доврачебная помощь
- •9.4.2. Первая врачебная помощь
- •9.4.3. Квалифицированная медицинская помощь
- •9.4.4. Специализированная медицинская помощь
- •Глава 10. Раневая инфекция
- •10.1. Этиология, патогенез, клинические проявления раневой инфекции
- •10.2. Общие принципы профилактики и лечения гнойных осложнений ран
- •10.3. Особые виды раневой инфекции
- •10.3.1. Столбняк
- •10.3.2. Анаэробная газовая инфекция
- •10.3.3. Гнилостная инфекция
- •10.4. Особенности оказания медицинской помощи пострадавшим с инфекционными осложнениями ран
- •Глава 11. Закрытые повреждения костей и суставов конечностей
- •11.2. Закрытые травматические вывихи
- •11.3. Оказание медицинской помощи пострадавшим с закрытыми повреждениями костей и суставов
- •11.3.1. Первая медицинская и доврачебная помощь
- •11.3.2. Первая врачебная помощь
- •11.3.3. Квалифицированная медицинская помощь
- •Медицинская сортировка пострадавших с закрытыми повреждениями костей и суставов конечностей и оказание им первой врачебной и квалифицированной медицинской помощи
- •Сортировка в эавненмоп'н от тяжести ию» Прн
- •Эвакуация
- •Госпитальная
- •11.3.4. Специализированная медицинская помощь
- •Глава 12. Открытые повреждения костей и суставов
- •12.1. Характеристика открытых повреждений костей и суставов
- •12.1.1. Открытые переломы
- •12.1.2. Открытые повреждения суставов
- •12.2. Оказание помощи пострадавшим с открытыми повреждениями костей и суставов
- •12.2.1. Первая медицинская и доврачебная помощь
- •12.2.2. Первая врачебная помощь
- •12.2.3. Квалифицированная медицинская помощь
- •Медицинская сортировка пострадавших с открытыми повреждениями костей и суставов и оказание им квалифицированной медицинской помощи
- •Госпитальная
- •- Гдофмлпгткл
- •12.2.4. Специализированная медицинская помощь
- •Глава 13. Повреждения позвоночника
- •13.1. Классификация и механизм повреждений позвоночника и спинного
- •13.2. Диагностика повреждений позвоночника и спинного мозга
- •13.2.1. Неосложненные повреждения позвоночника
- •13.2.2. Осложненные повреждения позвоночника
- •13.3. Оказание медицинской помощи пострадавшим с повреждениями позво-
- •13.3.1. Первая медицинская и доврачебная помощь
- •13.3.2. Первая врачебная помощь
- •13.3.3. Квалифицированная медицинская помощь
- •13.3.4. Специализированная медицинская помощь
- •Глава 14. Повреждения таза и тазовых органов
- •14.1. Классификация и клиническая картина повреждений таза
- •14.2. Повреждения тазовых органов
- •14.3. Оказание медицинской помощи пострадавшим с повреждениями таза и тазовых органов
- •14.3.1. Первая медицинская и доврачебная помощь
- •14.3.2. Первая врачебная помощь
- •14.3.3. Квалифицированная медицинская помощь
- •14.3.4. Специализированная медицинская помощь
- •Глава 15. Повреждения груди
- •15.1. Классификация, диагностика повреждений груди
- •15.2. Особенности оказания медицинской помощи пострадавшим с травмой
- •15.2.1. Первая медицинская и доврачебная помощь
- •15.2.2. Первая врачебная помощь
- •Эвакуация
- •15.2.3. Квалифицированная медицинская помощь
- •15.2.4. Специализированная медицинская помощь
- •Глава 16. Повреждения живота
- •16.1. Классификация повреждений живота
- •Без повреждения внутренних органом
- •16.2. Клиническая картина, диагностика повреждений живота
- •16.3. Оказание медицинской помощи пострадавшим
- •16.3.1. Первая медицинская и доврачебная помощь
- •16.3.2. Первая врачебная помощь
- •16.3.3. Квалифицированная медицинская помощь
- •V операнда)
- •Кроватей ашя; - ревизия органов брюншеи полости: перанчния кнруршчеиг.Ш
- •16.3.4. Специализированная медицинская помощь
- •Глава 17. Черепно-мозговая травма
- •17.1. Классификация черепно-мозговой травмы
- •17.2. Клиническая картина и диагностика
- •17.3. Оказание медицинской помощи пострадавшим с черепно-мозговой травмой
- •17.3.1. Первая медицинская и доврачебная помощь
- •17.3.2. Первая врачебная помощь
- •17.3.3. Квалифицированная медицинская помощь
- •17.3.4. Специализированная медицинская помощь
- •Глава 18. Повреждения лица и шеи
- •18.1. Классификация, диагностика повреждений лица и шеи
- •18.1.1. Ранения мягких тканей лица
- •18.1.2. Повреждения лор-органов
- •18.1.3. Переломы костей лицевого черепа
- •18.1.4. Повреждения глаз
- •18.2. Оказание медицинской помощи пострадавшим с повреждениями лица и
- •18.2.1. Первая медицинская и доврачебная помощь
- •18.2.2. Первая врачебная помощь
- •18.2.3. Квалифицированная медицинская помощь
- •18.2.4. Специализированная медицинская помощь
- •Глава 19. Термические ожоги
- •19.1. Местные изменения при ожогах
- •19.2. Ожоговая болезнь
- •19.3. Оказание помощи пострадавшим при термических ожогах
- •19.3.1. Первая медицинская и доврачебная помощь
- •19.3.2. Первая врачебная помощь
- •Медицинская сортировка пострадавших с термическими ожогами и оказание им первой врачебной и квалифицированной медицинской помощи
- •Площадка
- •Гсямптоматнчесхая терапия)
- •Госпитальное отделение
- •19.3.3. Квалифицированная медицинская помощь
- •19.3.4. Специализированная медицинская помощь
- •Глава 20. Холодовая травма
- •20.1. Виды холодовой травмы
- •20.1.1. Отморожение
- •20.1.2. Общее охлаждение (замерзание)
- •20.2. Осложнения холодовой травмы
- •20.3. Оказание помощи пострадавшим при холодовой травме
- •20.3.1. Первая медицинская и доврачебная помощь
- •20.3.2. Первая врачебная помощь
- •20.3.3. Квалифицированная медицинская помощь
- •Медицинская сортировка пострадавших с холодовой травмой и оказание им первой врачебной и квалифицированной медицинской помощи
- •Площадка
- •Гершшм)
- •1 Периую очередь
- •20.3.4. Специализированная медицинская помощь
- •Глава 21. Синдром длительного сдавления мягких тканей конечностей
- •21.1. Терминология
- •21.2. Патогенез синдрома длительного сдавления
- •21.3. Клинические проявления синдрома длительного сдавления
- •21.4. Оказание помощи пострадавшим с сдс
- •21.4.1. Первая медицинская и доврачебная помощь
- •21.4.2. Первая врачебная помощь
- •21.4.3. Квалифицированная медицинская помощь
- •21.4.4. Специализированная медицинская помощь
- •Глава 22. Политравма. Особенности оказания помощи пострадавшим при катастрофах
- •22.1. Терминология, классификация, клинические проявления
- •22.2. Особенности клинического течения комбинированных поражений
- •22.2.1. Комбинированные радиационные поражения
- •22.2.2. Комбинированные химические поражения
- •22.3. Особенности оказания помощи пострадавшим с политравмой
- •22.3.1. Первая медицинская и доврачебная помощь
- •22.3.2. Первая врачебная помощь
- •22.3.3. Квалифицированная медицинская помощь
- •22.3.4. Специализированная медицинская помощь
- •Глава 2. 1 - б; 2 - в, д; 3 - б, в; 4 - б, в; 5 - а, в, г, д; 6 - в, г; 7 - г.
Повреждения
органов брюшной полости и забрюшинного
пространства являются тяжелейшими
и чрезвычайно опасными для жизни. При
любом повреждении органов брюшной
полости и забрюшинного пространства
существует реальная опасность
смертельного исхода. Если больному с
повреждением органов брюшной полости
не оказана своевременно полноценная
хирургическая помощь, то летальный
исход становится почти неизбежным.
Повреждения
органов брюшной полости и забрюшинного
пространства имеют следующие особенности:
частое, быстрое развитие опасных для
жизни тяжелых осложнений (шок,
крово-потеря, перитонит), сложность и
ответственность диагностики, зависимость
исходов травмы от сроков оперативных
вмешательств в часах, сложность и
ответственность операций.
Повреждения
органов живота разделяются на закрытые
и открытые. Если в мирное время закрытые
повреждения живота преобладают над
открытыми, то во время войны соотношения
существенно изменяются в сторону
преобладания ранений. При стихийных
бедствиях частота закрытых повреждений
органов брюшной полости и забрюшинного
пространства значительно возрастает,
и они являются доминирующими.
Закрытые
повреждения живота в экстремальных
условиях возникают в результате
воздействия ударной волны, при
падении с высоты (кататравма), при
сдавлении тяжелыми предметами, при
ударе в живот. Характер и тяжесть
закрытой травмы живота связаны с силой
удара. При этом повреждения могут
ограничиться только брюшной стенкой
(разрывом мышц, апоневроза, кровеносных
сосудов, кровоизлиянием в забрюшинное
пространство) или вызвать повреждение
внутренних органов (схемы 16.1; 16.2).
Схема
16.1
Классификация
закрытых повреждений живота
11
;<>
гм;л.
>
J. 11 tmr.
1 Ч
CI
Eh II.!. ■
7SГлава 16. Повреждения живота
16.1. Классификация повреждений живота
С
п о врежде н нем внутренних органовБез повреждения внутренних органом
7
Попрсждсшш
брюшной стенхв
Поттък
органов
I
! .1
f.-t
гМ
.П и
iji-.Г.
органов'
V
^.L'^j.
" Г! "И .■: М1
J
l
!
L.f.'.i
Разрывы
йрижейхп,
йиы.янкн
Кроме
указанных в классификации видов
повреждений живота, можно выделить,
учитывая характер повреждения внутренних
органов, ушибы, раздавливание, полные
разрывы, надрывы. Травмы паренхиматозных
органов делят на повреждения с нарушением
капсулы (трещины, разрывы, размозжения)
и без нарушения целостности капсулы
(центральные, подкапсульные гематомы
печени, селезенки, поджелудочной
железы, почки).
Закрытые
повреждения живота часто осложняются
шоком. При изолированных повреждениях
живота он наблюдается в 60—70% случаев,
при сочетанных повреждениях — в 80—85%.
Кровоизлияния
в брюшную полость различной величины
встречаются у 80% пострадавших с
повреждением органов живота.
Клинические
проявления повреждений живота
многообразны и весьма вариабельны.
Некоторые органы расположены
внутрибрюшинно, другие покрыты брюшиной
частично или расположены за брюшиной,
поэтому травма может не проявляться
перитонеальными признаками. Клиническая
симптоматика обусловлена временем,
прошедшим с момента травмы. Перитоне-альные
симптомы могут появляться не сразу, а
спустя несколько часов после повреждения.
Пе-ритонеальные симптомы и их интенсивность
изменяются, как известно, в разные фазы
перитонита. Наблюдается разница в
клинической картине при изолированных
повреждениях паренхиматозных и
полых органов. При кровотечении в
брюшную полость и забрюшинное
пространство преобладают признаки
острой кровопотери, местные симптомы
при этом не выражены. Наоборот, при
повреждении полых органов, если они
расположены интраперитонеально, местные
перитонеальные признаки выражены
четче, но они могут отсутствовать, если
повреждение произошло во внебрюшинной
части. Поскольку повреждения органов
живота довольно часто бывают
множественными, определить, какой или
какие органы повреждены, чрезвычайно
трудно. Однако это обстоятельство не
имеет существенного значения.
При
выработке лечебной тактики необходимо
прежде всего определить показания к
оперативному вмешательству.
В
экстремальных условиях время для
диагностики повреждений живота весьма
ограничено. В течение нескольких минут
надо разобраться в характере ранения
и установить показания к оперативному
лечению, провести сортировку. Требуются
методический подход, определенная
последовательность действий врача.
Рекомендуется
следующая ориентировочная основа
действий врача при диагностике
повреждений живота в условиях
этапного лечения. Первыми ориентирами
являются положение раненого и его
поведение. Пострадавший с повреждением
органов брюшной полости, как правило,
старается лежать неподвижно. Принятое
им первоначальное положение он старается
не изменять. Чаще раненый лежит на
спине или на боку с согнутыми ногами.
Осмотр начинают с оценки
внешнего вида раненого.
Осунувшееся, страдальческое лицо,
постоянная просьба: «Дайте попить!» (а
это не разрешается) должны настораживать
врача. Прежде всего выясняется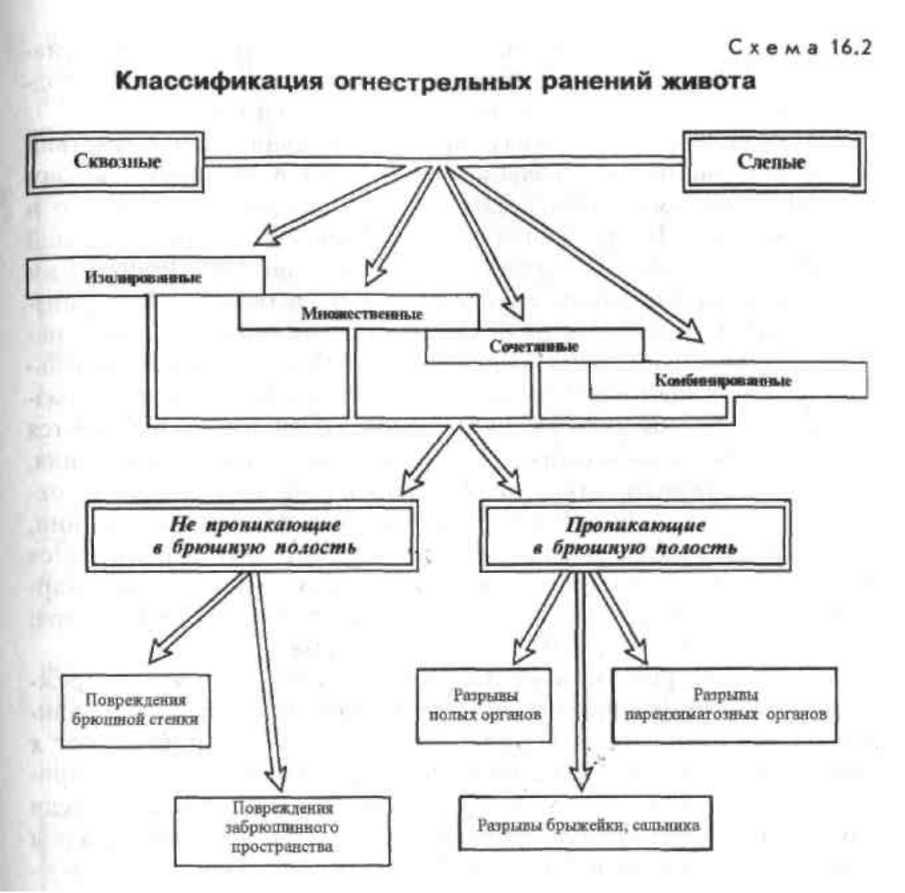
16.2. Клиническая картина, диагностика повреждений живота
локализация
повреждения. Далее уточняется тяжесть
состояния, выясняются уровень
сохранения сознания и
реакция раненого на окружающую обстановку
и опрос врача. Если раненый в сознании,
выясняются жалобы и обстоятельства
травмы. Затем исследуется пульс,
его
частота и наполнение. Как правило,
отмечается тахикардия, которая тем
значительнее, чем тяжелее ранение
и кровопотеря; определяют частоту, ритм
и глубину дыхания.
Далее
осматривают язык.
Обычно
у пострадавшего с повреждением живота
отмечают сухость языка различной
степени и наличие налета (беловатого,
коричневого). После этого приступают
к выявлению местных
симптомов. В
экстремальных условиях приходится
обследовать больного без снятия
повязки и одежды. Если имеется открытая
травма, уточняют локализацию раны
(ран), отделяемое ее и выясняют, нет ли
выпадения внутренних органов (петель
кишки, сальника). Если это имеет место,
то диагноз, естественно, становится
совершенно ясным. Однако следует
заметить, что выпадение внутренностей
при проникающих ранениях живота
наблюдается лишь у 11 % раненых. Затем
проверяют участие брюшной стенки в
акте дыхания. При повреждении органов
брюшной полости передняя брюшная стенка
или не участвует в акте дыхания, или ее
движения ограничены. Этот симптом
является очень важным. Только при
выполнении всех указанных действий
приступают к осторожной пальпации. При
этом выясняют степень ригидности
передней брюшной стенки и ее напряжение
в отдельных областях. Проверяют симптом
Щеткина — Блюмберга, симптом перкуторной
болезненности. Выслушивают
перистальтику кишечника (не менее одной
минуты). Затем приступают к перкуссии
живота для выявления наличия жидкости
(крови, экссудата) в брюшной полости, а
также печеночной тупости и уровня
выстояния мочевого пузыря над лобком.
После этого проверяют функцию мочевого
пузыря (больному предлагают помочиться).
Если нарушено самостоятельное
мочеиспускание, производят
катетеризацию мочевого пузыря. Обращают
внимание на количество выделенной или
выпущенной мочи. Моча оценивается
макроскопически.
Наличие
дизурических явлений наблюдается не
только при повреждениях мочевого
пузыря и уретры, но и при повреждениях
органов брюшной полости и забрюшинного
пространства.
Завершающим
этапом клинического обследования
больного (в стационаре) является
ректальное исследование.
Изложенная
последовательность действий врача при
диагностике должна рассматриваться
как ориентировочная схема. В практике
последовательность действий может
быть изменена, но принцип
диагностического подхода от выявления
общих симптомов к установлению локальных
признаков должен
быть сохранен.
Закрытые
повреждения органов брюшной полости
и забрюшинного пространства
диагностируются значительно труднее,
чем открытые, так как при закрытых
повреждениях достоверные клинические
признаки отсутствуют, а информативность
косвенных классических клинических
симптомов далеко не стопроцентная.
Нередко
травма только брюшной стенки может
манифестировать повреждения внутренних
органов.
При
этом отмечаются напряжение мышц брюшного
пресса, симптом Щеткина — Блюмбер-га,
боль в животе и болезненность при
пальпации, тахикардия и др.
Особое
место занимают забрюшинные
повреждения, сопровождающиеся
массивными кровоизлияниями в
забрюшинное пространство. Тяжесть
состояния больного, наличие симптомов
раздражения брюшины, довольно резкое
напряжение мышц живота, частый пульс,
падение артериального давления дают
полную картину внутрибрюшного
повреждения, поэтому дифференцировать
забрюшинные повреждения от внутрибрюшинных
чрезвычайно трудно. Лапаро-центез, и
особенно лапароскопия, позволяют
уточнить диагноз.
Без
использования этих методов чаще всего
истинный диагноз устанавливается во
время ла-паротомии.
Дифференциально-диагностические
трудности увеличиваются, когда
повреждения
живота сопровождаются переломами
ребер,
тазовых костей. Еще более усложняется
диагностика при сочетанных повреждениях
живота и других областей тела (черепа,
груди, позвоночника, таза).
Кроме
того, они утяжеляют состояние больных
и значительно повышают летальность.
При краниоабдоминальных
повреждениях,
когда больной находится в бессознательном
состоянии, клинически ставить диагноз
почти невозможно.
Подозрение
на травму органов брюшной полости
должно возникнуть, когда тяжесть
состояния пострадавшего нельзя объяснить
другими локализациями повреждений.
При
минимальном подозрении на повреждение
органов брюшной полости даже при
отсутствии многих типичных локальных
симптомов показан лапароцентез, а еще
лучше лапароскопия. Лапароцентез
(пункция брюшной полости) является
простым и безопасным методом
экспресс-диагностики, доступным широкому
кругу врачей. Время, которое затрачивается
на его выполнение, исчисляется 5—10
мин. Информативность составляет 85—
90%. Он не утяжеляет состояние больного
и может быть произведен при любом
состоянии (шок, геморрагический
коллапс). Лапароцентез не следует
делать у агонирующего пострадавшего
и выполнять у больных, которым ранее
были произведены операции на брюшной
полости и имеются рубцы после этих
операций. Лапароцентез может производиться
не только в операционной, но также и в
противошоковой палате, однако при
строгом соблюдении асептики.
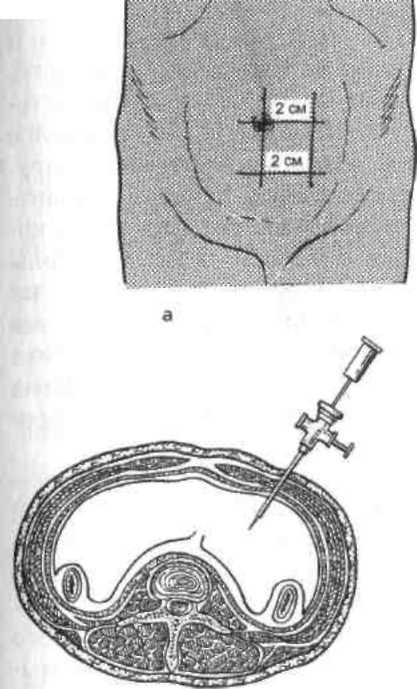
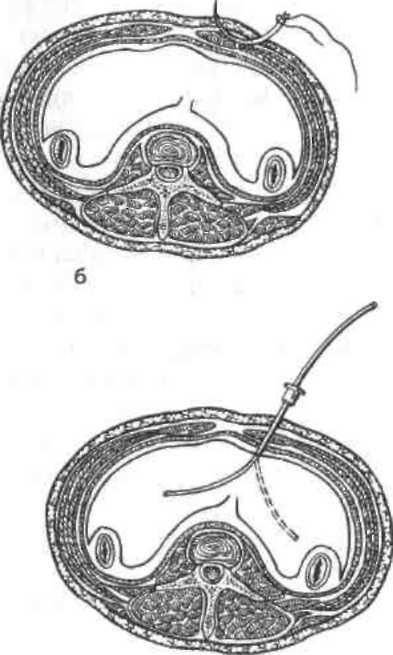
Рис.
16.1. JIai
тропе н тез.
а
—
определение места введения троакара;
б — проведение лигатуры; в — пункции
бркшиой полости; t
- введение «шарящего» катетера в
брюшную полость.
Лапароцентез
производится в положении больного на
спине под местной анестезией 0,25— 0,5%
раствором новокаина в точке на 2—2,5 см
ниже пупка по средней линии или слева
на уровне пупка, отступя от него на
2—2,5 см (рис. 16.1, а). Проводят лигатуру
(№ 6—8), захватывая переднюю стенку
апоневроза прямой мышцы живота (рис.
16.1, б). На середине расстояния между
вколом и выколом иглы делают разрез
кожи длиной 1 см. Брюшную стенку
приподнимают за лигатуру как можно
выше в виде паруса, после чего через
кожный разрез осуществляют пункцию
брюшной стенки троакаром (рис. 16.1, в).
Троакар проводят под углом 45° к передней
брюшной стенке кзади по направлению
к мечевидному отростку. После извлечения
стилета троакара через его гильзу
в брюшную полость вводят катетер (рис.
16.1, г) и поочередно направляют его в
малый таз, боковые каналы, левое и
правое поддиафрагмальные пространства
(«шарящий» катетер). При этом постоянно
аспирируют содержимое 10-или 20-граммовым
шприцем. Если в шприце появится кровь,
сукровица или любое другое содержимое,
исследование прекращают и производят
лапаротомию. Если в брюшной полости
содержимого нет, то результат
лапароцентеза оценивается как
отрицательный («сухая» пункция). При
этом исследо-