- •Isbn 5-225-02710-5 © X. А. Мусалатов, 1998
- •Глава 1. Общая характеристика катастроф и чрезвычайных ситуаций
- •1.1. Виды катастроф
- •Классификация катастроф
- •1.1.2. Искусственные катастрофы
- •1.2. Характеристика чрезвычайных ситуаций
- •Глава 2. Содержание и основы оказания хирургической помощи при катастрофах
- •2.1. Служба медицины катастроф России
- •2.2. Общие принципы оказания хирургической помощи пораженным
- •2.3. Виды медицинской помощи при ликвидации последствий чрезвычайных ситуаций
- •1. Неотложные мероприятия (первой очереди):
- •2. Мероприятия, выполнение которых может быть вынужденно отложено (второй очереди):
- •2.4. Медицинская сортировка и эвакуация пораженных
- •2.4.1. Проведение медицинской сортировки
- •До месту жительства {легкопирнженные)
- •Ilih до окончителвнога нсъодл
- •Медицинская сортировка при оказании первой врачебной помощи
- •2.4.2. Эвакуация пораженных
- •Глава 3. Организационные, медицинские и деонтологические особенности работы медицинского персонала в условиях чрезвычайных ситуаций
- •3.1. Особенности организации работы при чрезвычайных ситуациях
- •3.2. Особенности оказания неотложной медицинской помощи в чрезвычайных ситуациях
- •Глава 4. Угрожающие жизни состояния 4.1. Шок
- •4.1.1. Этиология и основы патогенеза шока
- •4.1.2. Патофизиология шока
- •4.1.3. Клинические проявления травматического шока
- •4.1.4. Диагностика, определение тяжести и прогноза течения шока
- •4.1.5. Некоторые особенности течения шока
- •4.1.6. Лечебные мероприятия при шоке
- •4.2. Острая дыхательная недостаточность
- •4.2.1. Этиология и патогенез
- •4.2.2. Клинические проявления острой дыхательной недостаточности
- •4.2.3. Принципы лечения пострадавших с острой дыхательной недостаточностью при травмах
- •4.3. Кома
- •4.4. Оказание медицинской помощи пострадавшим с угрожающими жизни состояниями
- •1. Противошоковые мероприятия должны быть начаты как можно раньше и произведены в максимально возможном объеме.
- •4.4.1. Первая медицинская помощь
- •4.4.2. Доврачебная помощь
- •4.4.3. Первая врачебная помощь
- •4.4.4. Квалифицированная медицинская помощь
- •4.4.5. Специализированная медицинская помощь
- •Глава 5. Реанимационные мероприятия при катастрофах 5.1. Терминальные состояния
- •5.2. Проведение реанимационных мероприятий пострадавшим в катастрофах
- •5.2.1. Первая медицинская и доврачебная помощь
- •5.2.2. Первая врачебная помощь
- •5.2.3. Квалифицированная медицинская помощь
- •Глава 6. Кровотечение. Кровопотеря. Компенсация кровопотери при ликвидации последствий чрезвычайных ситуаций
- •6.1. Виды кровотечений
- •6.2. Тяжесть кровопотери
- •6.3. Инфузионно-трансфузионные среды, применяемые для коррекции острой кровопотери
- •6.4. Оказание помощи пострадавшим с кровотечениями и кровопотерей при катастрофах
- •Задачи при оказании различных видов медицинской помощи пострадавшим с кровотечением и острой кровопотерей
- •6.4.1. Первая медицинская помощь
- •Окончательная остановка наружного и внутреннего кровотечения
- •6.4.2. Доврачебная помощь
- •6.4.3. Первая врачебная помощь
- •При оказании первой врачебной помощи обязательно производится ревизия жгута.
- •5E:I помощи жгута!
- •Mvmtipur-jiniir чип ктрал * пот о сосуда;
- •6.4.4. Квалифицированная медицинская помощь
- •6.4.5. Специализированная медицинская помощь
- •Глава 7. Методы и средства обезболивания при оказании помощи пострадавшим
- •7.1. Виды анестезии
- •7.1.1. Местная и регионарная анестезия
- •7.1.2. Центральная и общая анестезия
- •7.2. Проведение обезболивания у пострадавших при катастрофах
- •7.2.1. Первая медицинская и доврачебная помощь
- •7.2.2. Первая врачебная помощь
- •1. Место вкола иглы должно быть в стороне от проекции сосу
- •7.2.3. Квалифицированная медицинская помощь
- •7.2.4. Специализированная медицинская помощь
- •Глава 8. Иммобилизация при повреждениях конечностей
- •8.1. Транспортная иммобилизация
- •8. В зимнее время иммобилизованную конечность необходимо дополнительно утеплить.
- •8.2. Лечебная иммобилизация
- •8.2.1. Гипсовые повязки
- •8.2.2. Вытяжение
- •8.3. Проведение иммобилизации пострадавшим с повреждениями конечностей
- •Иммобилизация при оказании медицинской помощи пострадавшим
- •Глава 9. Раны мягких тканей
- •9.1. Классификация, характеристика ран мягких тканей
- •9.1.1. Раны неогнестрельного происхождения
- •9.1.2. Огнестрельные раны
- •9.1.3. Взрывная травма
- •9.2. Клинические проявления и особенности течения раневого процесса
- •9.3. Хирургическая обработка ран
- •9.4. Оказание медицинской помощи пострадавшим с ранениями мягких тканей
- •9.4.1. Первая медицинская и доврачебная помощь
- •9.4.2. Первая врачебная помощь
- •9.4.3. Квалифицированная медицинская помощь
- •9.4.4. Специализированная медицинская помощь
- •Глава 10. Раневая инфекция
- •10.1. Этиология, патогенез, клинические проявления раневой инфекции
- •10.2. Общие принципы профилактики и лечения гнойных осложнений ран
- •10.3. Особые виды раневой инфекции
- •10.3.1. Столбняк
- •10.3.2. Анаэробная газовая инфекция
- •10.3.3. Гнилостная инфекция
- •10.4. Особенности оказания медицинской помощи пострадавшим с инфекционными осложнениями ран
- •Глава 11. Закрытые повреждения костей и суставов конечностей
- •11.2. Закрытые травматические вывихи
- •11.3. Оказание медицинской помощи пострадавшим с закрытыми повреждениями костей и суставов
- •11.3.1. Первая медицинская и доврачебная помощь
- •11.3.2. Первая врачебная помощь
- •11.3.3. Квалифицированная медицинская помощь
- •Медицинская сортировка пострадавших с закрытыми повреждениями костей и суставов конечностей и оказание им первой врачебной и квалифицированной медицинской помощи
- •Сортировка в эавненмоп'н от тяжести ию» Прн
- •Эвакуация
- •Госпитальная
- •11.3.4. Специализированная медицинская помощь
- •Глава 12. Открытые повреждения костей и суставов
- •12.1. Характеристика открытых повреждений костей и суставов
- •12.1.1. Открытые переломы
- •12.1.2. Открытые повреждения суставов
- •12.2. Оказание помощи пострадавшим с открытыми повреждениями костей и суставов
- •12.2.1. Первая медицинская и доврачебная помощь
- •12.2.2. Первая врачебная помощь
- •12.2.3. Квалифицированная медицинская помощь
- •Медицинская сортировка пострадавших с открытыми повреждениями костей и суставов и оказание им квалифицированной медицинской помощи
- •Госпитальная
- •- Гдофмлпгткл
- •12.2.4. Специализированная медицинская помощь
- •Глава 13. Повреждения позвоночника
- •13.1. Классификация и механизм повреждений позвоночника и спинного
- •13.2. Диагностика повреждений позвоночника и спинного мозга
- •13.2.1. Неосложненные повреждения позвоночника
- •13.2.2. Осложненные повреждения позвоночника
- •13.3. Оказание медицинской помощи пострадавшим с повреждениями позво-
- •13.3.1. Первая медицинская и доврачебная помощь
- •13.3.2. Первая врачебная помощь
- •13.3.3. Квалифицированная медицинская помощь
- •13.3.4. Специализированная медицинская помощь
- •Глава 14. Повреждения таза и тазовых органов
- •14.1. Классификация и клиническая картина повреждений таза
- •14.2. Повреждения тазовых органов
- •14.3. Оказание медицинской помощи пострадавшим с повреждениями таза и тазовых органов
- •14.3.1. Первая медицинская и доврачебная помощь
- •14.3.2. Первая врачебная помощь
- •14.3.3. Квалифицированная медицинская помощь
- •14.3.4. Специализированная медицинская помощь
- •Глава 15. Повреждения груди
- •15.1. Классификация, диагностика повреждений груди
- •15.2. Особенности оказания медицинской помощи пострадавшим с травмой
- •15.2.1. Первая медицинская и доврачебная помощь
- •15.2.2. Первая врачебная помощь
- •Эвакуация
- •15.2.3. Квалифицированная медицинская помощь
- •15.2.4. Специализированная медицинская помощь
- •Глава 16. Повреждения живота
- •16.1. Классификация повреждений живота
- •Без повреждения внутренних органом
- •16.2. Клиническая картина, диагностика повреждений живота
- •16.3. Оказание медицинской помощи пострадавшим
- •16.3.1. Первая медицинская и доврачебная помощь
- •16.3.2. Первая врачебная помощь
- •16.3.3. Квалифицированная медицинская помощь
- •V операнда)
- •Кроватей ашя; - ревизия органов брюншеи полости: перанчния кнруршчеиг.Ш
- •16.3.4. Специализированная медицинская помощь
- •Глава 17. Черепно-мозговая травма
- •17.1. Классификация черепно-мозговой травмы
- •17.2. Клиническая картина и диагностика
- •17.3. Оказание медицинской помощи пострадавшим с черепно-мозговой травмой
- •17.3.1. Первая медицинская и доврачебная помощь
- •17.3.2. Первая врачебная помощь
- •17.3.3. Квалифицированная медицинская помощь
- •17.3.4. Специализированная медицинская помощь
- •Глава 18. Повреждения лица и шеи
- •18.1. Классификация, диагностика повреждений лица и шеи
- •18.1.1. Ранения мягких тканей лица
- •18.1.2. Повреждения лор-органов
- •18.1.3. Переломы костей лицевого черепа
- •18.1.4. Повреждения глаз
- •18.2. Оказание медицинской помощи пострадавшим с повреждениями лица и
- •18.2.1. Первая медицинская и доврачебная помощь
- •18.2.2. Первая врачебная помощь
- •18.2.3. Квалифицированная медицинская помощь
- •18.2.4. Специализированная медицинская помощь
- •Глава 19. Термические ожоги
- •19.1. Местные изменения при ожогах
- •19.2. Ожоговая болезнь
- •19.3. Оказание помощи пострадавшим при термических ожогах
- •19.3.1. Первая медицинская и доврачебная помощь
- •19.3.2. Первая врачебная помощь
- •Медицинская сортировка пострадавших с термическими ожогами и оказание им первой врачебной и квалифицированной медицинской помощи
- •Площадка
- •Гсямптоматнчесхая терапия)
- •Госпитальное отделение
- •19.3.3. Квалифицированная медицинская помощь
- •19.3.4. Специализированная медицинская помощь
- •Глава 20. Холодовая травма
- •20.1. Виды холодовой травмы
- •20.1.1. Отморожение
- •20.1.2. Общее охлаждение (замерзание)
- •20.2. Осложнения холодовой травмы
- •20.3. Оказание помощи пострадавшим при холодовой травме
- •20.3.1. Первая медицинская и доврачебная помощь
- •20.3.2. Первая врачебная помощь
- •20.3.3. Квалифицированная медицинская помощь
- •Медицинская сортировка пострадавших с холодовой травмой и оказание им первой врачебной и квалифицированной медицинской помощи
- •Площадка
- •Гершшм)
- •1 Периую очередь
- •20.3.4. Специализированная медицинская помощь
- •Глава 21. Синдром длительного сдавления мягких тканей конечностей
- •21.1. Терминология
- •21.2. Патогенез синдрома длительного сдавления
- •21.3. Клинические проявления синдрома длительного сдавления
- •21.4. Оказание помощи пострадавшим с сдс
- •21.4.1. Первая медицинская и доврачебная помощь
- •21.4.2. Первая врачебная помощь
- •21.4.3. Квалифицированная медицинская помощь
- •21.4.4. Специализированная медицинская помощь
- •Глава 22. Политравма. Особенности оказания помощи пострадавшим при катастрофах
- •22.1. Терминология, классификация, клинические проявления
- •22.2. Особенности клинического течения комбинированных поражений
- •22.2.1. Комбинированные радиационные поражения
- •22.2.2. Комбинированные химические поражения
- •22.3. Особенности оказания помощи пострадавшим с политравмой
- •22.3.1. Первая медицинская и доврачебная помощь
- •22.3.2. Первая врачебная помощь
- •22.3.3. Квалифицированная медицинская помощь
- •22.3.4. Специализированная медицинская помощь
- •Глава 2. 1 - б; 2 - в, д; 3 - б, в; 4 - б, в; 5 - а, в, г, д; 6 - в, г; 7 - г.
В
связи с этим полезно ориентироваться
на последовательность этапов оживления,
изложенную П.Сафаром (1983), который
сформулировал «правило
ABC»
(табл.
5.1.).
Таблица
5.1.
Стадии
сердечно-легочной реанимации (по Сафару
П., 1?83> Airway Восстановление
проходимости ды-xательных
путей
1.
Элементарное поддержание
ж
и э н н (немедицинский
и медицинский персонал) Breathe Восстановпение
дыхания (начать ИВЛ) Circulation
Поддержание
кровообращения путем массажа
сердца Drugs Лекарственная
терапия
2.
Дальнейшее
поддержание
жизни (медицинский
персонал) Electrocardiography Электрокардиография Fibrillation Дефибрилляции Gauging
Оценка
состояния бопьного, установление
причин клинической смерти, прогноз
3.
Длительное
поддержание
жизни (проводится
вра-чамн-реанимэтопо-гам и) Human
mentation
Восстановление
нормальной функции головного
мозга Intensive
care
Интенсивная
терапия последствий перенесенной
клинической смерти
Применительно
к задачам, стоящим перед различными
видами оказания медицинской помощи
пораженным при катастрофах, стадии А,
В, С (элементарное поддержание жизни)
соответствуют компетенции и
возможностям первой медицинской и
доврачебной помощи, стадии D,
E,
F
(дальнейшее поддержание жизни) — первой
врачебной и квалифицированной помощи,
а стадии G,
Н, I (длительное поддержание жизни),
представляющие собой уже мероприятия
не собственно реанимации, а интенсивной
терапии, — квалифицированной и
специализированной помощи.
В
проведении сердечно-легочной реанимации
фактор времени играет первостепенную
роль: при немедленном ее начале процент
успешного оживления достигает 80—90 %,
а при 5-минутной задержке падает до
10—20 %. Поэтому должны быть сведены к
минимуму все действия, направленные
не на оказание помощи, а на диагностику
состояния пострадавшего.
Попытки
измерения давления, аускультации
сердца, определения пульсации на
периферических сосудах ни
в коем случае не должны использоваться
для
диагностики клинической смерти!
Для
того чтобы незамедлительно приступить
к сердечно-легочной реанимации,
достаточно:
1) визуально
убедиться в отсутствии дыхания.
Нельзя
тратить время на прикладывание ко рту
зеркала или легких предметов!
установить
отсутствие сознания (окликнуть или
осторожно «пошевелить» пострадавшего);
поместить
руку на сонную артерию и убедиться в
отсутствии пульсации;
другой
рукой приподнять пострадавшему верхнее
веко, проверив состояние зрачка
(последние две манипуляции нужно
производить одновременно).
Таким
образом, для того чтобы сориентироваться
в своих действиях, достаточно несколько
секунд. Не следует бояться «преждевременного»
начала реанимационных мероприятий.
Даже если клиническая смерть еще не
наступила, но степень угнетения сердечной
и дыхательной функций такова, что
заставляет усомниться в их наличии,
проведение сердечно-легочной реанимации,
безусловно, показано, так как в любом
случае способствует повышению
эффективности дыхания и кровообращения.
Восстановление
проходимости дыхательных путей (А).
Причинами
механического нарушения проходимости
верхних дыхательных путей являются
западение языка к задней стенке глотки
при бессознательном состоянии (кома);
скопление крови, слизи или рвотных масс
в ротовой полости; наличие инородных
тел, отек или спазм верхних дыхательных
путей.
5.2.1. Первая медицинская и доврачебная помощь
В
случае полной обтурации воздухоносных
путей при попытке пострадавшего вдохнуть
отмечается западение грудной клетки
и передней поверхности шеи. Смертельно
опасна не только полная, но и частичная
обтурация воздухоносных путей, которая
служит причиной глубокой гипоксии
мозга, отека легких и вторичного апноэ
в связи с истощением дыхательной
функции.
Попытка
подкладывания подушки под голову
(особенно при западении корня языка)
может способствовать переходу частичной
обтурации дыхательных путей в полную,
явившись причиной смерти.
Для
восстановления проходимости дыхательных
путей необходимо уложить пострадавшего
на спину на жесткую поверхность, после
чего применить тройной прием Сафара,
выполнив последовательно следующие
действия:
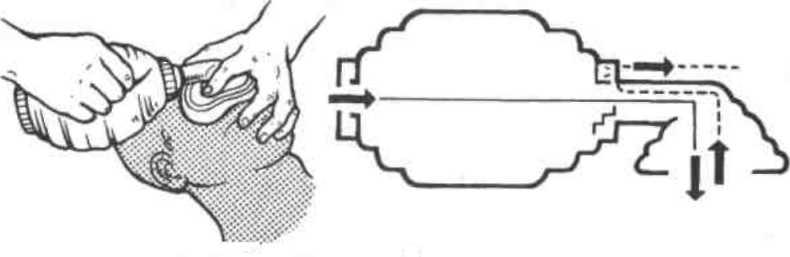
Рис.
5.1.
Первый
прием Сафара — запрокидывание головы
назад.
6
Рис.
5.3.
Третий
прием Сафара.
а
— открывание рта; б -- очншенис верхних
дыхательных путей.
1.
Запрокинуть
голову пострадавшего назад. При
этом одна рука поднимает шею сзади, а
другая нажимает сверху вниз на лоб,
запрокидывая голову. В большинстве
случаев (до 80 %) проходимость дыхательных
путей при этом восстанавливается
(рис.5.1). Нельзя забывать, что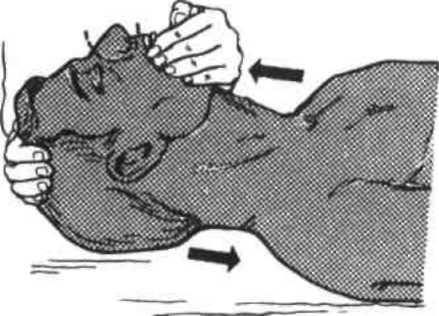
![]()
запрокидывание
головы пациента назад при повреждении
шейного отдела позвоночника
противопоказано!
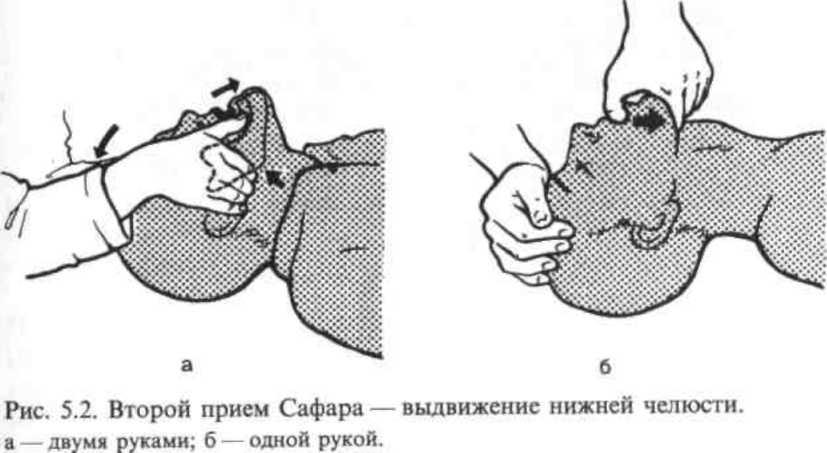
Выдвинуть
нижнюю челюсть вперед. Этот
прием (рис.5.2) осуществляется путем
трак-ции за углы нижних челюстей (двумя
руками) или за подбородок (одной рукой).
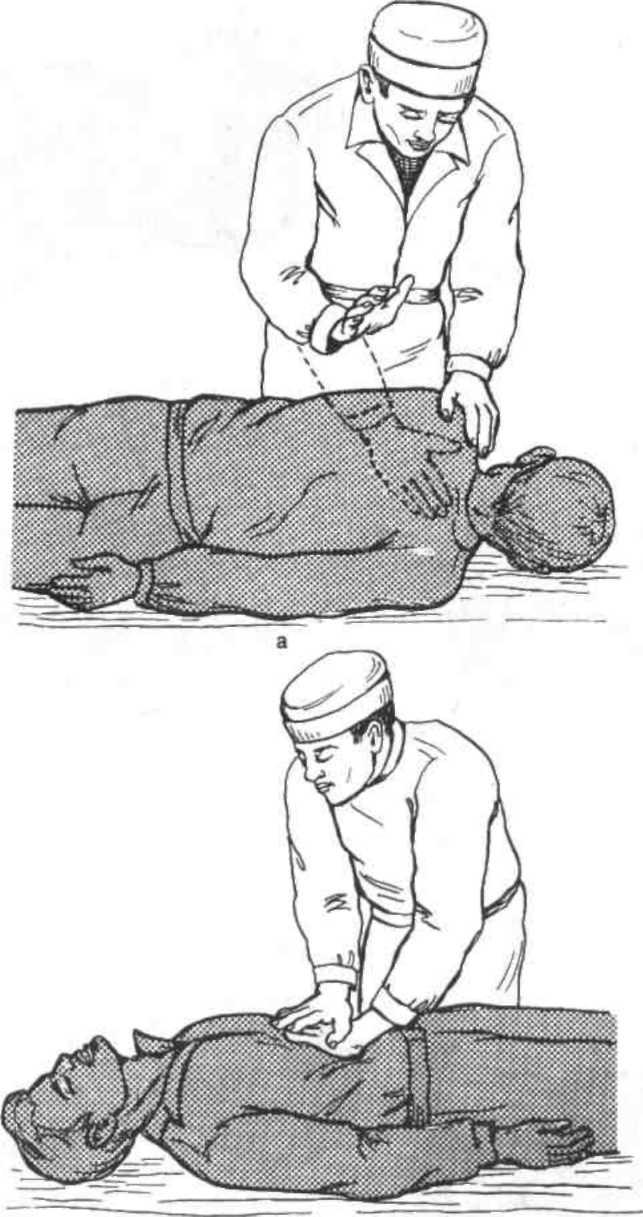
Открыть
и осмотреть рот. При
обнаружении во рту и глотке крови,
слизи, рвотных масс, мешающих дыханию,
необходимо удалить их при помощи
марлевой салфетки или носового
платка на пальце. При этой манипуляции
голову пациента поворачивают на бок
(рис.5.3). Хотя такой прием позволяет
очистить лишь верхние этажи воздухоносных
путей, он обязательно должен быть
выполнен.
6
Рис.
5.4.
Приемы
удаления инородного тела из верхних
дыхательных путей в положении лежа.
а
— удар по спине; б — толчки в области
зпигастрия.
Все
перечисленные действия занимают меньше
минуты. Затем необходимо немедленно
осуществить выдох в рот больного
(т.е. приступить к стадии В сердечно-легочной
реанимации, следя за экскурсией его
грудной клетки и пассивным выдохом).
Если дыхательные пути проходимы, и
воздух при вдувании проникает в легкие,
искусственную вентиляцию продолжают.
Если же грудная клетка при этом не
раздувается, можно предположить наличие
инородного тела в
дыхательных
путях. В этом случае необходимо: 1)
попытаться удалить инородное тело
указательным пальцем или II
и III
пальцами, введенными в глотку к основанию
языка в виде пинцета; 2) произвести
в положении пациента на боку 4—5 сильных
ударов ладонью между лопатками
(рис.5.4, а); 3) в положении на спине выполнить
несколько активных толчков в область
эпи-гастрия снизу вверх в направлении
грудной клетки (рис.5.4, б). Два последних
приема вызывают увеличение давления
в дыхательных путях, что способствует
«выталкиванию» инородного тела.
Рис.
5.5.
Приемы
удаления инородного тела из верхних
дыхательных, путей в положении стоя:
а
— уднр но спине; б — толчки в область
эпитастрия.
Если
пострадавший еще находится в сознании,
оба этих приема выполняются в положении
стоя (рис.5.5).
При
оказании медицинской помощи важно не
только уметь ликвидировать асфиксию,
но и по возможности предупредить ее
возникновение. Наибольшая опасность
асфиксии грозит пострадавшим,
находящимся в бессознательном состоянии
(кома), у которых кровотечение в ротовую
полость, рвота, западение языка могут
привести к смерти. Поэтому при оказании
первой медицинской помощи в очаге
катастрофы, не имея возможности постоянно
находиться рядом с пострадавшим и
следить за его состоянием, необходимо:
а)
повернуть пострадавшего или (при наличии
тяжелых травм) его голову набок и
фиксировать в этом положении (что даст
возможность крови или рвотным массам
вытекать из полости рта); б)
вынуть из ротовой полости и фиксировать
язык, проколов его булавкой или прошив
лигатурой (рис.
5.6) (западе-ние языка гораздо опаснее
возможных последствий этой манипуляции,
произведенной без соблюдения правил
асептики). При оказании доврачебной
помощи используются S-образные
воздуховоды, которые
предупреждают обтурацию и удерживают
корень языка. Введение воздуховода
осуществляют вращательным движением,
как показано на рис. 5.7. Однако воздуховоды
легко смещаются, в связи с чем требуют
постоянного наблюдения.
Восстановление
дыхания, искусственная вентиляция
легких (В). Если
после восстановления проходимости
дыхательных путей спонтанное дыхание
не восстановилось, приступают к
искусственной вентиляции легких,
которая проводится экспираторным
методом (изо рта в рот или изо рта в
нос). Старые приемы (Сильвестра, Шеде,
Хольгера — Нильсена), основанные на
изменении объема грудной клетки,
малоэффективны, и применять их не
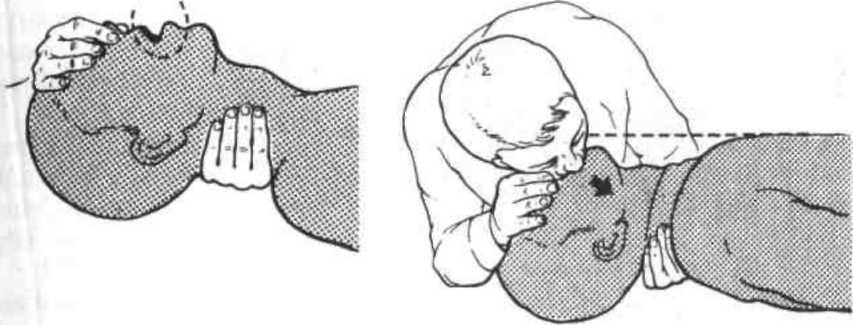
следует. Произведя глубокий вдох,
реанимирующий плотно обхватывает
губами рот пострадавшего и с некоторым
усилием вдувает воздух. Нос больного
при этом для предотвращения утечки
воздуха закрывают рукой или специальным
зажимом. На высоте искусственного вдоха
реанимирующий отворачивает свое
лицо в сторону, и происходит пассивный
выдох (рис.5.8). Если при вдувании воздуха
выбухает эпигастральная область, что
свидетельствует о попадании воздуха
в желудок, на эпи-гастрий следует
осторожно надавить ладонью. Для
проведения ИВЛ по методу изо рта в нос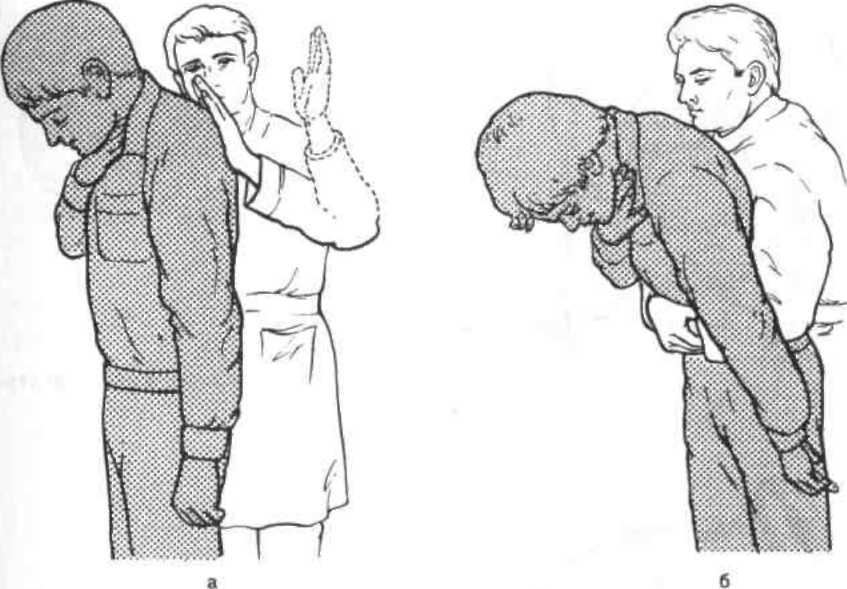
(невозможно
открыть рот пострадавшему, имеется
травма ротовой полости) нижнюю челюсть
необходимо придерживать в выдвинутом
вперед положении, а рот максимально
закрыть.
б в
При
проведении ИВЛ экспираторным методом
минимальным необходимым объемом одного
пассивного вдоха, позволяющим расправить
альвеолы и стимулировать активность
дыхательного центра, считается 1000
мл. Интервалы между дыхательными циклами
должны составлять 5 с (12 циклов в минуту).
Не
следует вдувать воздух как можно чаще,
важнее обеспечить достаточный объем
искусственного вдоха.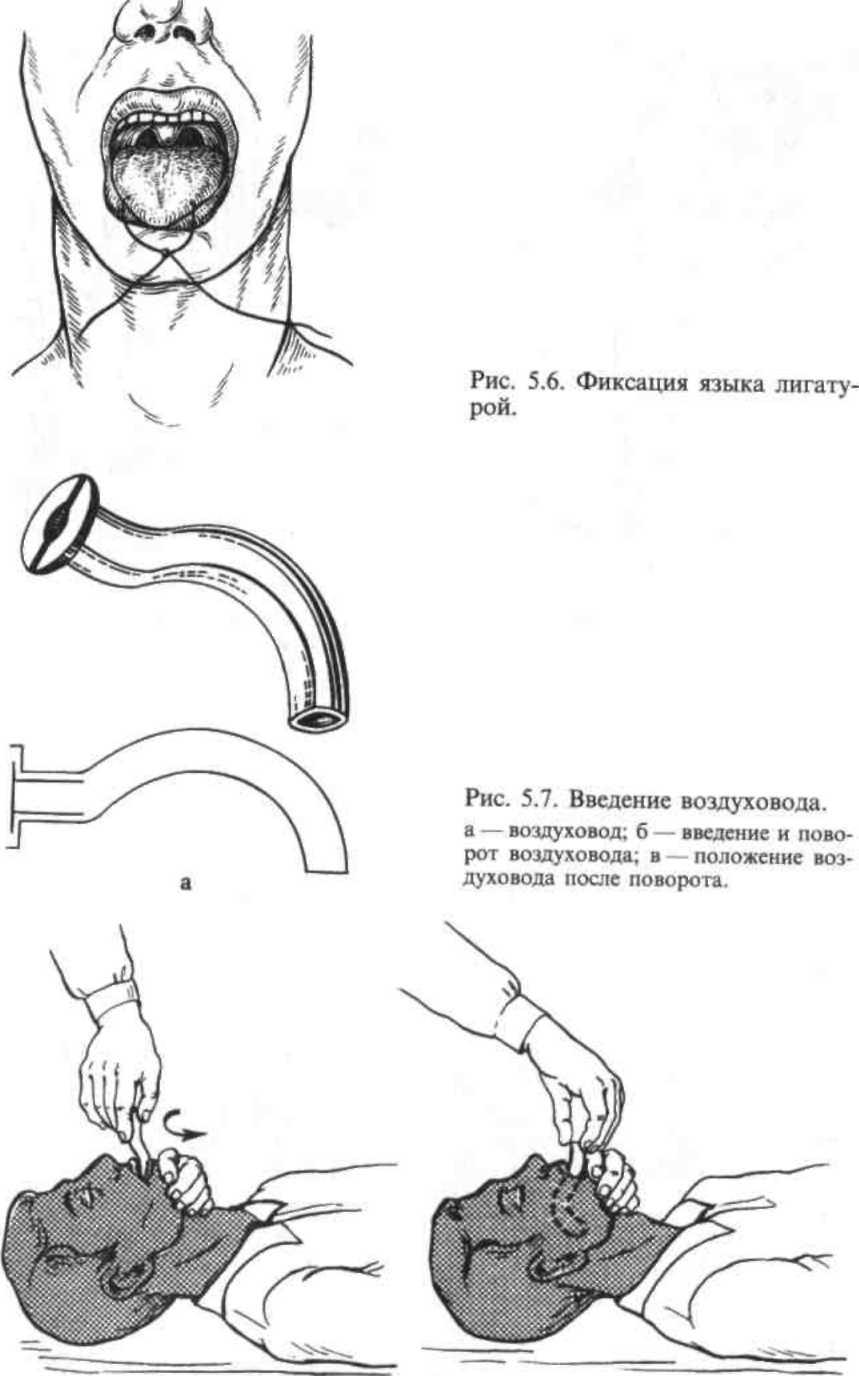
а
—подготовка
пострадавшего: 6 — вдувание воздуха в
дыхательные пути: в — пассивный
выдох.
Рис.
5.8.
Проведение
ИВЛ
экспираторным
методом изо рта в
рот
с визуальным контролем за экскурсией
грудной клетки.

При
оказании доврачебной медицинской
помощи для проведения ИВЛ используют
воздуховоды, а также мешок Амбу с
маской (рис.5.9, а). ИВЛ при помощи мешка
Амбу улучшает физиологическую
основу ИВЛ (вдувается атмосферный
воздух, который богаче кислородом), а
также ее гигиеническую сторону. Для
удержания маски большой палец
располагается в области носа, указательный
— на подбородке, а остальные подтягивают
нижнюю челюсть вверх и кзади, чтобы
закрыть под маской рот больного (рис.
5.9, б).
и- в
Рис.
5,9.
Искусственная
вентиляция легких мешком Амбу. а —
мешок Амбу; б удержание маски при
проведении ИВЛ.
Применение
маски для ИВЛ требует определенных
навыков, позволяющих достичь необходимой
герметизации, без чего ИВЛ будет
неэффективной.
Указанные
приспособления (воздуховод, маска,
мешок Амбу) должны применяться только
медицинскими работниками, владеющими
соответствующими навыками. При неумелом
их использовании можно не суметь
эффективно осуществить вентиляцию,
потеряв драгоценное время.
Поддержание
кровообращения путем массажа сердца
(С). Главный
симптом остановки сердца — отсутствие
пульсации на сонной или бедренной
артерии — вновь определяют после
первых
трех искусственных вдохов. Если пульсации
нет, начинают закрытый массаж сердца.
Сдавление сердечной мышцы между
позвоночником и грудиной, а также
повышение внутри-грудного давления
приводит к изгнанию небольших (около
40 % МОК) объемов крови из желудочков
в большой и малый круг кровообращения.
Сам
по себе массаж сердца не приводит к
оксигенации крови, поэтому эффективен
только при одновременном продолжении
ИВЛ.
Рис.
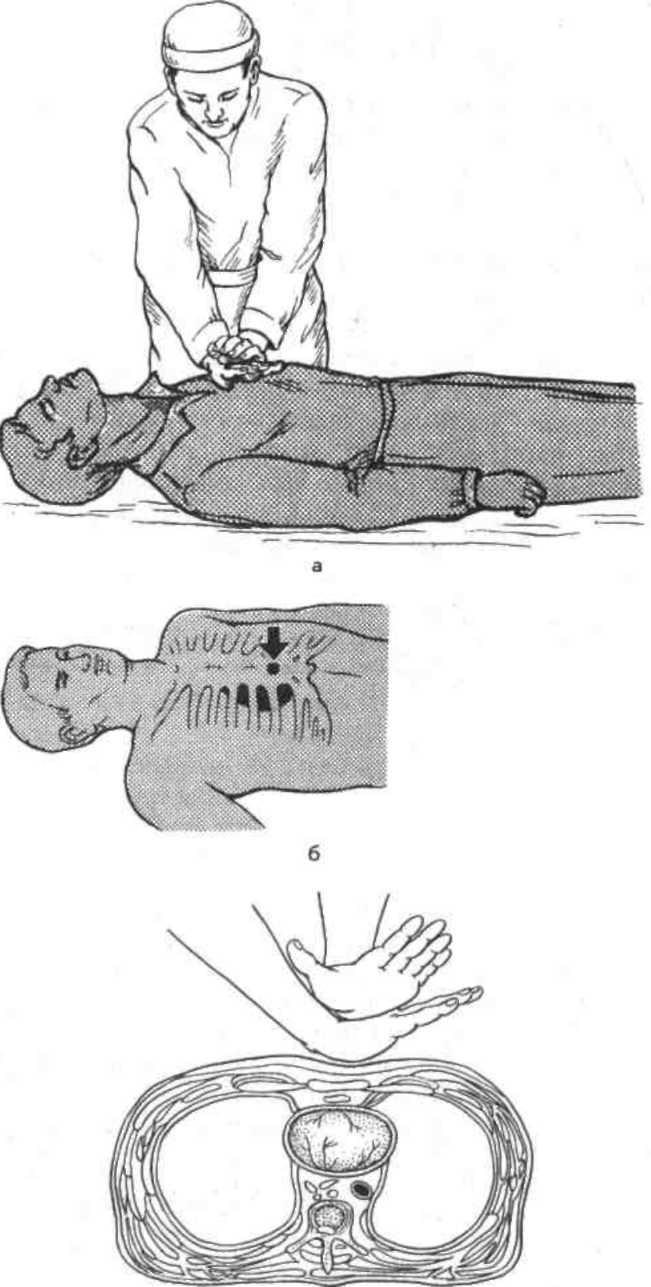
5.10. Проведение закрытого массажа сердца.
а—положение
пациента и реаниматора; б —точка
приложения сил; в —положение рук
реаниматора.
Для
успешного проведения закрытого массажа
сердца необходимо соблюдать следующие
правила:
Пострадавший
должен лежать на
твердой опоре на
уровне колен проводящего массаж.
Надавливание на грудную клетку
осуществляется прямыми
руками, используя
усилия спины и массу собственного тела
(рис.5.10, а)
Точка
приложения давления при массаже
расположена в области нижней трети
грудины, на
2 пальца выше мечевидного отростка,
т.е.
в проекции желудочков сердца (рис.5.10,
б), причем надавливание необходимо
осуществлять именно на грудину, а не
на ребра (чтобы избежать переломов).
Для этого пальцы
при массаже должны быть приподняты,
не должны ка-